Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Cirugía Plástica Ibero-Latinoamericana
versión On-line ISSN 1989-2055versión impresa ISSN 0376-7892
Cir. plást. iberolatinoam. vol.37 no.3 Madrid jul./sep. 2011
https://dx.doi.org/10.4321/S0376-78922011000300013
Toxina botulínica tipo A tópica con iontoforesis para el tratamiento de la hiperhidrosis axilar. Efecto y persistencia
Topic type A botulinum toxin with iontophoresis in the treatment of armpit hyperhidrosis effect and persistency
Silva-Gavarrete, J.F.*, Cárdenas-Camarena, L.**, Guerrero, M.T.***
* Cirujano Plástico. Centro Integral de Cirugía Plástica RENOVA, Guatemala, Guatemala.
** Cirujano Plástico, Profesor y Médico adscrito, Instituto Jalisciense de Cirugía Reconstructiva "Jose Guerrerosantos". Guadalajara, Jalisco, México.
*** Cirujana Otorrinolaringóloga, Neoplastic, Centro Médico Puerta de Hierro, Jalisco, México.
Trabajo ganador del segundo premio del Concurso de Residentes "Dr. José Barba Rubio" del Instituto Jalisciense de Cirugía Reconstructiva "Dr. José Guerrerosantos". Guadalajara, Jalisco, México, Noviembre de 2010.
Dirección para correspondencia
RESUMEN
La sobreproducción de sudor se denomina hiperhidrosis (HH) y frecuentemente conlleva en el ser humano tanto problemas dermatológicos como de índole social. En la actualidad, existen múltiples tratamientos para controlar la HH axilar, siendo entre ellos el uso de la terapia con Toxina Botulínica tipo A (TXB-A) uno de los más efectivos, con la limitante de que la toxina tiene que ser inyectada mediante múltiples punciones en la axila, por lo que tiende a ser un tratamiento rechazado por los pacientes.
La iontoforesis es un método que utiliza corriente galvánica y se emplea de forma clínica para la introducción transdermal de medicamentos.
Realizamos un ensayo clínico simple ciego sobre 10 pacientes a los que se les aplicó gel inerte mezclado con Toxina Botulínica tipo A (TXB-A) de la marca Dysport® mediante una sesión de iontoforesis en una axila al tiempo que en la otra axila se les aplicó la TXB-A de forma tradicional, inyectada. Los resultados fueron evaluados con el Minor Test (Test Yodo-almidón) comparativamente en ambas axilas y en cada paciente a los 10 días, 2 meses y 5 meses de la aplicación. Empleamos el mismo número de unidades y la misma dilución de TXB-A tanto para la administrada vía tópica, como para la inyectada.
Los resultados presentaron una disminución de la HH axilar en ambas axilas durante todo el estudio, siendo la forma inyectada la que más altos porcentajes de efecto presentó. En general un 74.67% de disminución de la secreción sudoral para la forma tópica con iontoforesis y un 90.33% para la forma inyectada. En cuanto a la duración del efecto, ambas aplicaciones tuvieron resultados estadísticamente significativos para la persistencia del efecto a los 5 meses.
Por lo tanto, en base al presente trabajo, concluimos que la TXBA aplicada tópicamente mediante iontoforesis mejora la HH axilar y además presenta una persistencia del efecto de un mínimo de 5 meses.
Palabras clave: Hiperhidrosis Axilar, Toxina Botulínica A, Iontoforesis.
Código numérico: 103-263-5130.
ABSTRACT
The overproduction of sweat by the exocrine glands is termed Hyperhidrosis (HH) and frequently become a dermatologic and social problem for humans. Nowadays, we have multiple treatments that controls the armpit HH. Botulinum toxin type A (TXB-A) is known to be the best treatment to eliminate this problem but the needing of multiple injections in the armpit limits patients´ acceptance.
Clinical iontophoresis method uses galvanic current to introduce many transdermal medications.
We perform a simple blind clinical assay over 10 patients with armpit HH in who we apply an inert gel blended with Botulinum toxin type A (TXB-A) Dysport® using one session of iontopheresis in one armpit; in the same moment the other armpit was injected with the toxin in the conventional way. The results where evaluated and compare by Minor Test (starch-iodine test) in each patient at day 10th, 2 months and 5 months after the application. The same number of units and dilution of TXB-A where used in the topic and injected administration way.
Results shows a diminished armpit HH in both sides over the whole study, been higher percentage of the effect in the injected way. In general a 74.67% decrease of armpit sweat for the topical way with iontopheresis and 90.33% of decrease of armpit sweat for the injected way. In the 5 months control of the persistency of the effect, both ways of administration of TXB-A reports with statistical significant results.
Therefore in the present study we conclude that TXB-A apply topically with iontopheresis improves the armpit HH and shows a persistency of the effect at least for 5 months period.
Key words: Armpit Hyperhidrosis, Botulinum Toxin Type A, Iontopheresis.
Numeral Code: 103-263-5130.
Introducción
La sobreproducción de sudor por las glándulas exocrinas se denomina hiperhidrosis (HH). Los pacientes que la padecen sudan excesivamente ante cualquier estímulo. Se estima que del 2 al 3 % de la población padece HH, siendo la forma axilar (HHA) la de mayor presentación con hasta un 60 % (1).
Desde el punto de vista fisiológico, el sistema nervioso vegetativo regula la actividad sudo-motora corporal mediante los receptores colinérgicos existentes en las glándulas sudoríparas. La presencia de HHA hace que la piel esté continuamente mojada, a lo que si añadimos el olor del sudor, se traduce en un problema social importante que altera la imagen de la persona y su convivencia (2)
El diagnóstico de esta afección es puramente clínico; normalmente es el propio paciente quien observa que suda profusamente y en ocasiones de forma desmesurada para lo considerado como normal (600 ml/día) (2). Para el diagnóstico clínico experimental de HHA existen varias técnicas, entre las que la más utilizada y práctica es la prueba colorimétrica o Minor Test, consistente en impregnar la superficie de la piel afecta con una tintura de yodo al 2 % que una vez seca se espolvorea con almidón; la mezcla con el sudor produce una decoloración del yodo, lo que permite identificar las áreas de HHA y su intensidad con puntos azul marronáceos en la piel (2,3).
El tratamiento de la HHA incluye el uso de compuestos tópicos cuyos ingredientes con mejor efecto son: derivados alumínicos, soluciones de metenamina combinadas con alcohol etílico, entre otras. Existen ciertas limitaciones y reacciones locales frente al uso de estos compuestos, además de que para ser eficaces requieren una cierta frecuencia en su aplicación y tienen efectos limitados (2,4).
Se ha empleado también la iontoforesis simple con agua o con añadidura de diversos agentes como método que utiliza corriente galvánica para su introducción transdermal y, aunque ha resultado efectiva, tiene una eficacia limitada en el tiempo de duración del efecto del producto y además se precisan una o dos sesiones por semana para mantener el efecto.
Entre las opciones quirúrgicas para tratamiento de la HHA contamos con la resección quirúrgica de las zonas afectadas, eliminando así las glándulas sudoríparas responsables con sus consecuentes complicaciones y resultados poco estéticos; la simpatectomía, que incluye la extirpación del ganglio T4 que controla la HHA, se puede realizar mediante toracoscopia o cirugía abierta y se reserva como última opción terapéutica y también la liposucción subcutánea de la axila, técnica que, aunque aún sin resultados ciertos promete como técnica segura, y que busca extirpar las glándulas responsables de la HHA, si bien tiene como complicación más frecuente el hematoma y las parestesias (3).
El tratamiento más efectivo hoy por hoy para la HHA es el uso inyectado de Toxina Botulínica tipo A (TXB-A) (4), que presenta una alta eficacia en esta zona, con un promedio de duración del efecto de 4 a 9 meses (4).
La TXB-A es eficaz debido a sus efectos anticolinérgicos en la unión neuromuscular y en las terminaciones colinérgicas de los ganglios simpáticos que inervan las glándulas sudoríparas (5). Su técnica de aplicación precisa de la realización de múltiples punciones en la piel de la axila, lo que resulta doloroso para el paciente. Además, su coste económico es elevado.
Su complicación más frecuente es el desarrollo de anticuerpos. Dentro de las complicaciones poco frecuentes que se asocian a su uso encontramos la aparición de hematomas en los sitios de punción y la parálisis parcial de los músculos locales.
En conjunto podemos decir que se trata de una técnica altamente efectiva pero costosa, no bien tolerada por los pacientes y con una duración limitada (6,7).
Una manera de superar el hecho de la inyección dolorosa y del factor de resistencia del paciente al tratamiento sería el diseñar un método para la introducción de la TXB-A vía tópica, hacia la base de los folículos pilosos y de las glándulas sudoríparas donde debe ejercer su acción, y que se estima es una distancia corta, de unos 2mm. Sin embargo, en estudios previos consultados, la toxina no ha probado que pueda absorberse de manera tópica, siendo su mayor limitante el tamaño de su molécula en comparación con el tamaño del poro cutáneo.
La iontoforesis como método probado durante más de 30 años para la introducción transdermal de medicamentos (8-10), podría sernos útil en este punto y por otro lado, la TXB-A tiene propiedades como hidrosolubilidad, pH neutro a ligeramente negativo, polaridad idónea y adecuado tamaño molecular (+/-900kDa) (11) por lo que nuestra propuesta es desarrollar una mezcla de gel hidrosoluble con TXB-A (Dysport®) y aplicarla mediante iontoforesis en la axila afecta de HHA para comparar su efectividad y duración de efecto frente a los métodos tradicionales de aplicación de la TXB-A.
Material y método
Realizamos un estudio de tipo ensayo clínico simple ciego sobre 10 pacientes con HHA de ambos sexos, a los cuales se les inyectó de forma convencional TXB-A en la axila izquierda y en la derecha se les aplicó la misma dosis, a la misma dilución, vía tópica con iontoforesis. Todos ellos presentaban transpiración excesiva en axilas desde al menos un año o más, tenían buena salud, sin la presencia de ninguna contraindicación para terapia con TXB-A.
El aparato de iontoforesis utilizado fue marca Body-Health® BHS-135. El gel hidrosoluble neutro empleado como vehículo conductor fue mezclado con TXB-A (Dysport® 500u diluida en 3cc de solución fisiológica).
El procedimiento realizado se estableció de la siguiente manera: el paciente, en su visita inicial, fue sometido a toma de datos para historia clínica y prueba calométrica (Minor Test) basal; luego, en todos los casos, se aplicó en la axila derecha un gel hidrofílico mezclado con 44u de Dysport® según la dilución descrita anteriormente. La potencia fijada para el aparato de iontoforesis fue de 40 a 60% de intensidad y en todos los casos fue aplicado por el mismo operario. En la axila izquierda de todos los pacientes se inyectó el mismo número de unidades de TXB-A (44u), a la misma dilución, con la técnica de punción en rombo en 11 puntos de 4u cada uno. La dilución trabajada se realizó de la siguiente manera: diluimos un vial de Dysport® con 500 unidades de TXB en 3cc de solución fisiológica. De esta manera tenemos 166,6 unidades de TXB por cada cc. Para una fácil medición consideramos que cada línea de la jeringa de insulina contiene por tanto 1.67 unidades de toxina e infiltramos en 11 puntos en cada axila, 4 líneas de solución por cada punto de inyección, es decir, 6,68 unidades de toxina en cada punto, lo que hace un total de 73, 48unidades de Dysport® por axila. Luego, se realizaron pruebas calorimétricas (Minor Test) en ambas axilas a los 10 días, 2 meses y 5 meses postaplicación y se documentó todo el proceso con fotografías. Durante cada evaluación se completaran además cuestionarios con el grado porcentual de satisfacción por parte del paciente. Al final del estudio, las fotos fueron evaluadas por un cirujano plástico que valoró el porcentaje de disminución de HHA en cada axila de cada paciente. Al final, se tabularon los datos tomando las evaluaciones de los 10 días y 2 meses para fines de efectividad del tratamiento tópico de TXB-A con iontoforesis y la duración o persistencia del mismo a los 5 meses. Durante el estudio se documentaron los comentarios e impresiones de los pacientes.
Resultados
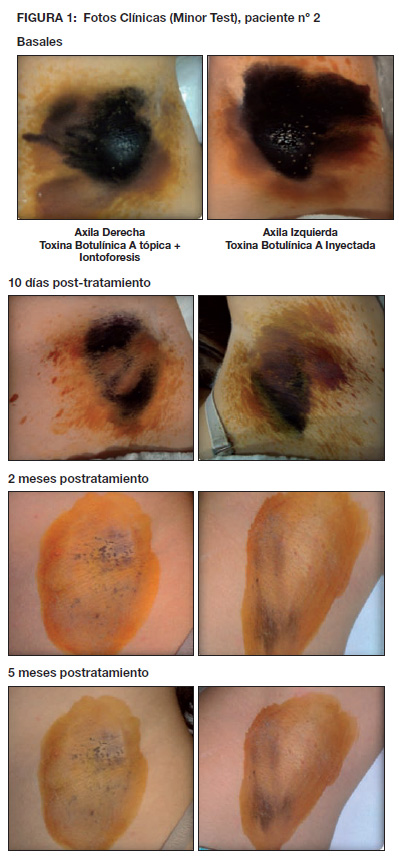
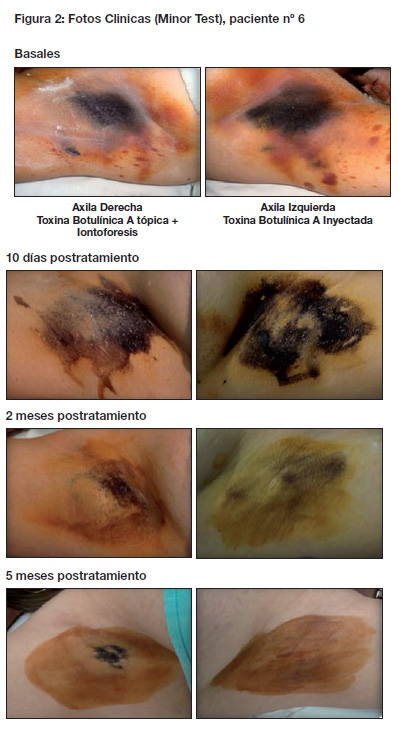
Las fotografías del paciente 2 y del paciente 6 se muestran en las figuras 1 y 2 respectivamente, a modo de ejemplo del proceso de tratamiento y comparación de datos. Para el análisis estadístico utilizamos el sistema estadístico SPSS versión 17, al cual se aplicó el Test de Friedman para el análisis independiente del efecto de la TXB-A para cada vía de aplicación (en cada axila); el Test de Wilcoxon para determinar la significancia estadística del tratamiento comparativo en ambas vías de aplicación (vía inyectada frente a vía tópica + iontoforesis). El índice de sudoración se evalúo con Minor Test pretratamiento (línea basal), a los 2 meses del tratamiento (seguridad) y a los 5 meses (duración) para cada vía de aplicación. El grado de disminución de la HHA se valoró porcentualmente. Las fotos fueron evaluadas por un cirujano plástico. Además, los pacientes rellenaron un consentimiento informado y un cuestionario de satisfacción de cada vía de administración de la TXB-A, documentando cada observación.
De los 10 pacientes incluidos en el estudio, 6 fueron de sexo masculino y 4 femenino, con edades que oscilaron entre los de 15 y 55 años y con una media de 28.9 años.
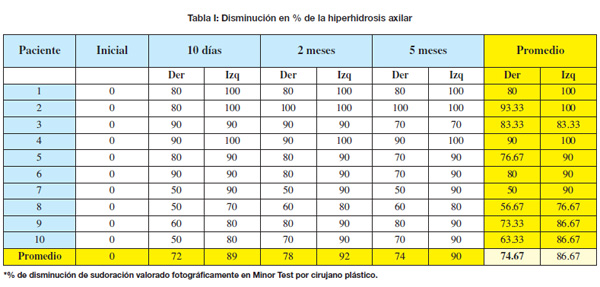
Los datos obtenidos generaron un resultado global del 74.67 % de disminución de HHA para la axila derecha, que había recibido en todos los casos tratamiento con TXB-A + iontoforesis (tópica) y del 90.33% de disminución de la HHA para la axila izquierda, que había recibido en todos los casos la TXB-A inyectada (vía convencional).
La tabulación de los resultados obtenidos del análisis fotográfico de los pacientes, independientemente para cada axila, en porcentaje de disminución de hiperhidrosis axilar respecto a la prueba basal inicial del grado de hiperhidrosis, se presenta en la Tabla I.
Con los datos aportados en la Tabla I y sus respectivas desviaciones estándar, a los resultados se les aplicó el Test de Friedman para el análisis estadístico de cada axila independientemente, es decir, para analizar si cada axila obtuvo el resultado ideal y asi comprobar la eficacia de cada una de las 2 vías de aplicación de la TXB-A (vía tópica con iontoforesis frente a vía hipodérmica). Los resultados fueron: Chi cuadrados de 22.976 y 25.875 respectivamente. Ambos resultaron ser estadísticamente efectivos para una p < 0.0001.
Después, se aplicó el Test estadístico de Wilcoxon, con el cual se analizó y comparó ambos procedimientos a los 10 días y 2 meses de aplicados para evaluar la eficacia del tratamiento y a los 5 meses para evaluar la duración del mismo en las 2 técnicas de aplicación. Los resultados generaron z:-2.823, para la eficacia (p < 0.005) y z:-2.588, para la duración (p < 0.010), valores ambos estadísticamente significativos.
Discusión
Se estima que un 2-3 % de la población general padece alguna localización de HH, siendo la HHA la de mayor presentación hasta en un 60 % (1).
La edad de aparición de la HH esta en torno a los 12 años (1), lo que concuerda con el momento de madurez hormonal. Esto hace que, pasada esta edad, el paciente hiperhidrótico inicie la búsqueda de algún tipo de ayuda o tratamiento para su problema. En el estudio que presentamos, la paciente de menor edad tenía 15 años y la mayor 55 años.
Según la vía de aplicación, analizamos los resultados que obtuvimos en nuestro grupo de estudio independientemente para cada tipo de vía; para esto, cabe mencionar que estandarizamos la misma cantidad de unidades de TXB-A para cada axila (44u).
El procedimiento presentó datos del 70 al 100% de efectividad para la axila izquierda, en la que se empleó la vía inyectada y del 50 a 100 % de efectividad en la axila derecha, en la que se empleó la vía tópica más iontoforesis. Estas variaciones de efectividad se atribuyen a que por el diseño del estudio, en el cual la dosis fue constante no importando los datos de tinción con el minor test inicial y no pudiendo modificarlas, los porcentajes de efectividad variaron más y no se ubicaron en el 100% de efectividad, sobre todo en el lado inyectado, que es más constante y ya probado.
Los resultados en esta vía de aplicación fueron del 90.33% de disminución de la HHA, dentro de un rango desde el 70 al 100 % de disminución de la sudoración. Esto, analizado con el Test de Friedman da un Chi-Cuadrado de 27.875, siendo estadísticamente significativo tanto para la eficacia a 2 meses como para la duración del tratamiento a los 5 meses, para una p < 0.0001, lo que demuestra que en la vía inyectada, la eficacia y la duración es altamente efectiva y confiable a la dilución que se administró en el presente estudio. Los hallazgos del estudio son iguales a los encontrados en la literatura al respecto del tratamiento para la HHA con TXB-A inyectada. Llama la atención que en el cuestionario, 6 de 10 pacientes contaron que no se volverían a colocar el tratamiento por esta vía, bien por temor o bien por la molestia producida por las múltiples inyecciones en la axila. Esto es lo que nos ha movido a la búsqueda de tratamientos alternativos menos invasivos para el tratamiento de la HHA con toxina botulínica tipo A (12).
Señalar finalmente que ningún paciente sufrió efectos secundarios por la aplicación inyectada de la TXB-A.
Por lo que se refiere a la vía de aplicación tópica (44u a la misma dilución que la anterior + gel hidrofílico neutro) con iontoforesis durante 20 minutos a una intensidad rango del 40 al 60% según tolerancia del paciente, en la axila derecha, obtuvimos un 74,67 % de disminución de la sudoración; analizando los datos con el Test de Friedman se presentó una Chi-Cudrado de 22.976 y una significancia estadística para una p < 0.0001, tanto a los 2 meses de la aplicación del tratamiento (eficacia), como a los 5 meses (duración). Estos resultados demuestran que el tratamiento con iontoforesis, para la intensidad y duración que se administró en el estudio, favoreció la apertura del folículo piloso para que la toxina lograra introducirse y ejerciera su función anticolinérgica sobre la hiperhidrosis axilar; sin embargo, no con similares porcentajes a la vía de aplicación inyectada. Esto sugiere que la dosis de absorción de Toxina Botulínica no es en este caso del 100 % como en la vía inyectada, por lo que estimamos una diferencia aproximada del 15,6 % entre la efectividad de las 2 vías de administración.
En base a todo esto, es factible sugerir que el porcentaje de toxina mezclada con gel debiera aumentarse al menos un 20 % para obtener valores y efectividades más cercanas y similares a los de la vía inyectada. Es importante añadir a esto la influencia que tiene el costo por unidad de toxina incrementada en la solución tópica, así como los costos que genera el empleo del aparato de iontoforesis. Sin embargo, el total de los 10 pacientes del grupo de estudio, no mostró ningún inconveniente en aplicarse el tratamiento nuevamente. Como efecto secundario señalar que 2 pacientes, varones, manifestaron irritación local transitoria que no requirió ningún tratamiento específico y que se atribuyó al rasurado axilar previo al tratamiento y a la subsecuente irritación por el yodo, cuya aplicación es necesaria para la realización del test y la aplicación del medicamento.
Profundizando más en los resultados obtenidos y para analizar comparativamente ambas vías de administración de la TXB-A, aplicamos el Test estadístico de Wilcoxon, que presentó significancia estadística para una p < 0.010, resultando que la administración vía inyectada es más efectiva que la vía tópica con iontoforesis tanto para eficacia (10 días y 2 meses desde la aplicación), como para duración (5 meses desde la aplicación).
Respecto al cuestionario y observaciones finales del tratamiento, 7 pacientes dijeron que recomendarían la vía tópica como tratamiento de la HHA, 2 la recomendarían solo en ciertos casos y 1 no la recomendaría. La satisfacción con el procedimiento vía tópica fue del 90% (9 pacientes); los 9 contestaron estar satisfechos con el tratamiento tópico. De igual manera, 9 pacientes recomendarían este tipo de tratamiento, mientras 1 respondió "para nada". Esto nos indica que la tolerancia y satisfacción con el tratamiento vía tópica + iontoforesis es mayor por parte de los pacientes, sin que presenten quejas o complicaciones de importancia. Su uso es seguro y por los resultados estadísticos obtenidos creemos que es efectivo y funciona.
Para la vía inyectada, lo referido por los pacientes concuerda con lo que se encuentra en la literatura (13, 14).
Como fortalezas del estudio señalamos que se trata de un trabajo pionero, ya que no existe literatura acerca de este método de aplicación se haya empleado en HH específicamente axilar; además, los métodos comparados fueron estudiados y probados en el mismo individuo con las mismas dosis y unidades en cada axila, para de esta manera, obtener resultados estadísticos evidentes de absorción tópica de toxina botulínica, aunque ésta no haya sido de la misma intensidad que a través de la vía inyectada.
Como debilidades del estudio, decir que éste no contó, por razones de disponibilidad limitada de la TXB-A, con una muestra calculada estadísticamente, sino con una muestra al azar, tomada de acuerdo a la disponibilidad del medicamento. Asimismo, el hecho de tabular los datos en forma porcentual, genera márgenes más amplios de diferencias que influyen estadísticamente en el resultado final.
Consideramos en base a los resultados y observaciones del presente estudio que la iontoforesis abre el poro piloso, tal y como se describe en la literatura, lo suficiente para permitir que la toxina botulínica tipo A se introduzca vía tópica hasta la base del folículo piloso y ejerza su función anticolinérgica sobre la HHA, claro está que en un porcentaje menor al lado inyectado contralateral. Por lo tanto, según una estimación incidental, podría simularse el mismo resultado aumentando en al menos un 20 % la dosis en unidades calculadas vía inyectable, siempre y cuando los costos por unidad se lograran equilibrar con los costos de la vía inyectable y el paciente fuera intolerante o fóbico al tratamiento hipodérmico.
Conclusiones
En base al presente estudio podemos concluir con resultados estadísticamente significativos con p < =0.05 como propuesta de hipótesis del mismo, que la toxina botulínica tipo A aplicada vía tópica mediante iontoforesis mejora la hiperhidrosis axilar y que la toxina botulínica tipo A aplicada vía tópica mediante iontoforesis tiene una duración mínima de efecto de 5 meses en el tratamiento de la hiperhidrosis axilar, similar a su aplicación vía inyectada en una población de 10 pacientes, en intervalo de edad de 15 a 55 años.
Bibliografía
1. Lear, W et. al.: An epidemiological study of hiperhydrosis. Dermatol Surg. 2007 Jan;33:S69. [ Links ]
2. Atkins JL, Butler PE.: Hyperhidrosis: a review of current management. Plast Reconstr Surg, 2002; 110(1):222. [ Links ]
3. Togel, B, Greve B, Raulin C.: Current therapeutic strategies for hyperhidrosis: a review. Eur J Dermatol 2002, 2(3):219. [ Links ]
4. Carruthers A., Carruthers J.: History of the Cosmetic Use of Botulinum A Exotoxin. Dermatol. Surg. 1998; 24(11):1168. [ Links ]
5. Pearce L, First E, MacCallum R, Gupta A.: Pharmacologic Characterization of Botulinum Toxin for Basic Science and Medicine. Toxicon. 1997;35(9):1373. [ Links ]
6. Glogau RG.: Treatment of palmar hyperhidrosis with botulinum toxin. Semin Cutan Med Surg, 2001;20(2):101. [ Links ]
7. Klein AW.: Complications and adverse reactions with the use of botulinum toxin. Semin Cutan Med Surg, 2001;20(2):101. [ Links ]
8. Kanikkannan, N.: Iontophoresis-Based Transdermal Delivery Systems. Biodrugs. 2002;16(5):339. [ Links ]
9. Wang, Y. et. al.: Transdermal Iontophoresis combination strategies to improbe transdermal iontophoretic drug delivery. Eur J Pharm Biopharm. 2005;60(2):179. [ Links ]
10. Semalty, A. et. al.: Iontophoretic Drug Delivery System: A review. Technol Health Care. 2007;15(4):237. [ Links ]
11. Brin MF.: Botulinum Toxin: Chemistry, Pharmacology, Toxicity and Inmunology. Muscle Nerve Suppl. 1997;(6):S146. [ Links ]
12. Davarian. Sanaz. Et.at.: Effect and Persistency of Botulinum Toxin Iontophoresis in Treatment of Palmar Hiperhidrosis. Australas J Dermatol. 2008;49(2):75. [ Links ]
13. Tugnoli V., Eleopra R., Montecucco C., De Grandis D.: The Therapeutic use of botulinum toxin. Expert Opin Invest Drugs. 1997, 6(10):1383. [ Links ]
14. Altman R.: Hyperhidrosis. E Medicine; 2002, www.emedicine.com/derm/topic893.htm [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. José Fernando Silva-Gavarrete
3o Calle A 8-38 Zona 10
Guatemala Ciudad, Guatemala 01010
e-mail: cirujano@doctorfernandosilva.com
Respuesta a la Presentación del Dr. Mario Trelles
Dr. J.F. Silva-Gavarrete
Ante todo quiero agradecer al Dr. Trelles su interés y comentarios acerca de nuestro trabajo. Todo lo nuevo hace tener mucho reparo a la hora de ser aceptado y crea muchas veces más dudas que respuestas, hasta que se llega a conocer en profundidad el tema. Para cualquier investigación/trabajo, durante el proceso en que éste se lleva a cabo, surgen dudas, replanteamientos y nuevas ideas. Considero que el trabajo en cuestión ha despertado interés en cuanto a nuevas alternativas y enfoques como las que el Dr. Trelles ha planteado, utilizando 2 métodos no invasivos como el uso de Iontoforesis sola frente al uso de Iontoforesis con toxina botulínica. ¡¡Suena interesante!!
Es desafiante el tratar de enmarcar o resumir un trabajo que en su original tiene más de 100 hojas y lograr trasmitir toda la información en menos de 10. Por lo tanto, trataré de ser puntual en las respuestas a las dudas del Dr. Trelles.
Primero, aportar más detalladamente los datos técnicos del aparato utilizado. Marca: BodyHealth® (Argentina), modelo: BHS-135, cabezal utilizado: 3.5cm. Este tipo de aparato emplea el método de Iontoforesis con una función propia de la marca llamada "Dermoporación VMT (Virtual Meso Therapy), de la cual transcribo los datos técnicos:
.. este mecanismo se basa en la generación de corriente modulada con un algoritmo propio controlado por un microprocesador. Los impulsos generados tienen una descarga exponencial de un máximo de 300V pico a pico. El espacio entre cada impulso es de 0.5 microsegundos aplicados en descargas cada 10 milisegundos." Esta máxima potencia se aplicaría si el aparato se utilizara al 100%. En el presente trabajo se utilizó a intensidad del 40% como mínimo y del 60% como máximo tolerado por los pacientes, tomando en cuenta las características propias de la piel y en especial del estrato córneo de la axila. A intensidades mayores los pacientes experimentaban estímulos nerviosos de las ramas del plexo braquial y molestias al tratamiento, con lo cual consideramos que esas intensidades ya no formaban parte de una opción tolerable para el paciente.
Respecto al tamaño molecular de las 2 marcas comerciales de TXB mencionadas por el Dr. Trelles (Dysport® y Botox®); Botox® tiene un tamaño molecular de 900KDa, mientras que en Dysport® la molécula va de 500 a 900KDa (datos facilitados por las empresas farmacéuticas). Por lo tanto, se sugiere que la migración de la neurotoxina dentro de los tejidos o su difusión será mayor con tamaños moleculares menores; mientras más pequeños sean estos, serán más difusos. Esto hace que Dysport® pueda difundir más fácilmente a través del poro. Estudios clínicos comparativos de estas 2 presentaciones comerciales de TXB atribuyen a esta propiedad del Dysport® en base a su tamaño molecular, la presentación de posibles efectos adversos relacionados con difusión no deseada dentro de los tejidos (1-2).
Cuando hablamos de adecuado tamaño molecular y polaridad idónea, nos referimos a 2 condiciones principales que, junto con la propiedad de ser hidrofílico, debe tener un medicamento para poder ser introducido vía transdermal por el método de Iontoforesis. El tamaño de la molécula cabe dentro del máximo que la Iontoforesis ha demostrado ser capaz de abrir un poro. La polaridad óptima para la introducción trasdermal con Iontofoeresis es de neutra a ligeramente negativa (citas 8-10 del trabajo origina), y el gel inerte, al igual que la TXB, son hidrofílicos.
Actualmente hemos consultado avances de megaestudios norteamericanos referentes a la utilización tópica de TXB en cosmética con resultados prometedores y que en su momento tendremos publicados y disponibles para nuestra evaluación. Considero que este tipo de temas, métodos e investigaciones pudieran ser considerados fuera del entorno de la Cirugía Plástica, pero es importante mencionar que en base a este tipo de actitud y a la indiferencia que en ocasiones mostramos hacia estos temas, hemos ido dejando este tipo de tratamientos a otras especialidades médicas que después los explotan y es entonces cuando nosotros, los cirujanos plásticos, nos quejamos del porqué estos otros especialistas concentran el empleo de estas técnicas. Por lo tanto, considero que debemos estar abiertos a la investigación y utilización de este tipo de alternativas, porque ante todo somos investigadores y médicos. En las áreas que deleguemos no seremos líderes y otros lo serán.
Finalmente decir que estoy de acuerdo con el Dr. Trelles en que el futuro será tener formulaciones menos invasivas y, tal vez, más económicas de este noble producto.
Bibliografía
1. Ranoux D. Gury C, Fondarai J, Mas JL, Zuber M.: Respective potencies of Botox and Dysport: a doble blind, randomised, crossover study in cervical dystonia. J Neurol Neurosurg Psychiatry. 2002;72:459.
2. Lew H, Yun YS, Lee SY, Kim SJ.: Effect of botulinum toxin A on facial wrinckle lines in Koreans. Ophthalmologica 2002;216:50.