Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Cirugía Plástica Ibero-Latinoamericana
versión On-line ISSN 1989-2055versión impresa ISSN 0376-7892
Cir. plást. iberolatinoam. vol.38 no.2 Madrid abr./jun. 2012
https://dx.doi.org/10.4321/S0376-78922012000200001
Etiología de las bolsas grasas palpebrales. Estudio anatómico relacionado con el envejecimiento y actitudes terapéuticas congruentes
Inferior palpebral fat bags etiology. Anatomical study related to aging and congruent therapeutical attitudes
De la Cruz Ferrer, L.*†, García García, T.*, Berenguer Fröhner, B.**
* Cirujano plástico. Práctica privada, Clínica La Luz, Madrid. España.
** Cirujano plástico. Práctica privada, Clínica La Luz, Madrid. España. Médico Adjunto Servicio de Cirugía Plástica, Hospital General Universitario Gregorio Marañón, Madrid. España.
†El Dr. Luis de la Cruz falleció el día 4 de Junio de 2012, cuando éste artículo estaba en preimpresión. Fue Secretario Adjunto por España de la FILACP durante el periodo 1994-1998.
Dirección para correspondencia
RESUMEN
Las bolsas grasas palpebrales inferiores son de las alteraciones más frecuentemente vistas en las consultas de Cirugía Estética. Realizamos una revisión de su controvertida etiología en relación con la anatomía orbitaria y los cambios producidos por en el proceso del envejecimiento de los tejidos orbitarios y exponemos las alternativas terapéuticas que actualmente consideramos más congruentes y fisiológicas y que han demostrado unos resultados consistentes.
Palabras clave: Bolsas grasas palpebrales, Blefaroplastia, Anatomía orbitaria, Envejecimiento facial.
Código numérico: 26-261.
ABSTRACT
Inferior palpebral fat bags are among the most common causes of Aesthetic Surgery consultation. We review their controversial etiology related to the orbital anatomy and the changes that take place in the orbital tissues in the process of aging. Based on these hypotheses the authors describe the treatment alternatives which they consider most congruent and physiologic and that have proven consistent results.
Key words: Palpebral fat bags, Blepharoplasty, Orbital anatomy, Facial aging.
Numeral Code: 26-261.
Introducción
Existen diferentes teorías para explicar la existencia de las bolsas grasas palpebrales prominentes Todas ellas parecen lógicas y, aunque históricamente se basan en suposiciones y observaciones clínicas, la aparición de la Resonancia Magnética (RM) y la mayor sofisticación en los estudios anatómicos han supuesto un inmenso avance científico para poder llevar a cabo una discusión en base a hallazgos objetivables.
La primera teoría se basa en que el septum orbitario pierde su tensión con el paso del tiempo volviéndose laxo y permitiendo la herniación de las bolsas grasas (1). Esta evolución del tejido orbitario se ha sugerido con posterioridad como causa de distintos signos de envejecimiento facial en otras localizaciones (2).
Una segunda teoría sostiene que el globo ocular desciende con la edad debido también a una progresiva laxitud en sus elementes de soporte, principalmente en el ligamento de Lockwood; como consecuencia el globo ocular presiona a la grasa orbitaria en dirección inferior, obligándola a desplazarse hacia delante y dando lugar a las bolsas grasas (3).
Una teoría más reciente basada en estudios con RM, sostiene que tanto el volumen de la cavidad orbitaria como el volumen de la grasa orbitaria aumentan con la edad (4). También llegan a esta conclusión estudios forenses sobre el envejecimiento de los tejidos orbitarios, que contradicen el pensamiento sostenido durante años de que el envejecimiento produce atrofia grasa, especialmente llamativa en la cavidad orbitaria.
Una cuarta teoría, que proponemos y que no se contradice con ninguna de las anteriores, se basa en que genéticamente existe una disparidad (continente-contenido) entre la cavidad orbitaria y el volumen total de grasa orbitaria, siendo este mayor de lo normal. Esta teoría explicaría el hecho de que las bolsas palpebrales tienen un carácter hereditario y frecuentemente se presentan en adultos jóvenes. De hecho no es raro en nuestra práctica intervenir quirúrgicamente las bolsas grasas inferiores a miembros de una misma familia.
La causa principal sustentada en la medicina basada en la evidencia todavía no se conoce. Por el contrario, sí disponemos de estudios anatómicos referidos a las distintas etapas de la vida y que pueden ser fundamentales para ir conociendo la etiología más probable y por tanto poder llegar al tratamiento más consecuente.
Estudios anatómicos recientes en relación al proceso del envejecimiento
Cavidad Orbitaria
El volumen total de la cavidad orbitaria en la persona adulta (30-50 años) se ha estimado en 30 ml. De estos, el globo ocular tiene 6,5 ml y el componente músculo-aponeúrotico y vásculo-nervioso 3,5 ml. Los 20 ml restantes corresponderían al tejido graso orbitario (5). El conocimiento de estos volúmenes va a ser de gran importancia a la hora de elegir una técnica quirúrgica u otra, como se verá más adelante. Como todas las estructuras corporales, la órbita sufre una evolución con la edad que ha comenzado a ser estudiada recientemente y que lógicamente es de gran importancia para comprender las bases de la cirugía del rejuvenecimiento periorbirario.
A los 5 años de edad el volumen orbitario medio es de 15 ml, a los 15 años de 26 ml y los 30-50 años, como ya hemos mencionado, es de 30 ml. Con el paso del tiempo el volumen orbitario total aumenta, sobre todo a expensas del tejido graso orbitario, entre 3,5-4 ml. La idea de que el envejecimiento producía una atrofia grasa se basaba en la observación clínica de que en la senectud se observa un hundimiento del globo ocular que hace parecer que disminuye el volumen graso. Este aspecto sólo se aprecia en algunas personas, normalmente a partir de la séptima década de la vida, en pacientes a los que se les ha realizado una excesiva resección grasa o en pacientes que genéticamente tienen un volumen graso disminuido respecto al volumen orbitario.
Otro hallazgo importante en el envejecimiento orbitario es que la pared anterior maxilar y por lo tanto el reborde orbitario y los tejidos blandos faciales, retroceden con la edad (6); esto sería la causa directa del vector negativo típico del envejecimiento que se manifiesta clínicamente por un aumento de la esclera ocular inferior visible (scleral show), protrusión de la bolsa grasa interna y pronunciamiento del surco nasoyugal o surco de la lágrima (7).
Grasa Orbitaria
Tal vez el tejido graso ha sido en algunos aspectos minusvalorado durante años, creyendo básicamente en su función térmica y de almacenamiento calórico y atribuyéndole una histología un tanto simple y anodina. En las dos últimas décadas, diversas especialidades médicas y quirúrgicas han ido dándole mayor relevancia constatando su compleja embriología, su heterogeneidad histológica en función de su localización corporal y su gran repercusión endocrinológica y metabólica. La Cirugía Plástica, tanto Reconstructiva como Estética, ha contribuido en gran medida a reivindicar este importante papel.
Según hemos mencionado, el volumen graso orbitario es de 20 ml sobre un total de 30 ml, y estos 2 volúmenes experimentan un incremento con el paso del tiempo. Aunque se creía que este tejido graso era homogéneo, se han descubierto diferencias en su embriología, histología, endocrinología y anatomía. Por ejemplo, en el párpado superior embriológicamente la grasa de la bolsa súpero-interna es distinta al resto, al igual que su morfología macroscópica (color más pálido, debido a una menor concentración de carotenoides), su histología (lóbulos grasos mayores, menor vascularización y menos tabiques conjuntivos). En el párpado inferior la bolsa grasa interna está más vascularizada y también es más consistente. Atendiendo a los receptores hormonales, el tejido graso orbitario es distinto al de otras zonas corporales ya que es la única grasa que no aumenta ni disminuye de volumen con ganancias o pérdidas de peso corporal total. Por el momento se desconoce el motivo de dicha refractariedad. Químicamente la grasa orbitaria posee una composición en ácidos grasos insaturados mucho más rica que ninguna otra grasa corporal; esto aporta una mayor viscosidad y facilita los movimientos de las estructuras que engloba (5), vainas musculares, nervios y globo ocular.
Anatómicamente se ha constatado que el tejido en las bolsas grasas superiores e inferiores está separado del resto de la grasa intraorbitaria (5). Dicha compartimentalizacion se realiza por el ligamento circunferencial suspensorio infraorbitario (circunferential retaining intraorbital ligament) (8), creando dos espacios bien delimitados. Actualmente no hay estudios que demuestren diferencias fisiológicas entre la grasa de estos 2 compartimentos, pero atendiendo a su concreta división y a las diferencias histológicas encontradas en las bolsas mencionadas, podría ser posible. Estos estudios rompen con la idea primitiva de que toda la grasa orbitaria está en continuidad, siendo su único límite anterior y de contención el septum orbitario.
Respecto a la división clásica de las bolsas grasas inferiores en interna, media y lateral, también hay estudios actuales detallados que discuten esta estricta división y que tiene gran interés para la práctica quirúrgica. Según Oh (9) existen 4 patrones de división distintos en las bolsas grasas inferiores. El patrón I, que se encuentra en el 60 % de los casos, correspondería a la división clásica. En el patrón II (12 %) la bolsa grasa interna está deslizada lateralmente y se encuentra por debajo de la media. En el patrón III (26 %) existen únicamente las bolsas grasas interna y lateral y en el patrón IV (2 %), existe una única bolsa grasa en continuidad a través del párpado. Otro estudio describe la existencia, en algunos casos, del denominado compartimento graso pretarsal (pretarsal fat compartment) que estaría situado en la parte lateral del tarso superior a la bolsa grasa lateral. Estos modelos nos hacen más fácil comprender la dificultad que en ocasiones encontramos durante la cirugía al querer reconocer y extirpar las bolsas grasas según la división clásica. En este aspecto creemos conveniente mencionar que en el párpado superior se ha encontrado también, en algunos individuos, una bolsa lateral no descrita previamente (10).
Músculo Orbicular
El músculo orbicular del párpado presenta, sin ninguna duda, una de las más complejas anatomías del sistema músculo-esquelético. Esta complejidad no es sorprendente en vista de su vital función: es responsable de la protección del globo ocular como barrera mecánica (reflejo corneal) y distribuidor y colector del sistema lacrimal. Además, debido a su situación y a sus delicados y sincrónicos movimientos, este músculo se convierte en uno de los grandes protagonistas de nuestra expresión.
En contra de algunas opiniones, la información actual confirma que el tejido muscular no se distiende ni llega a ser más laxo con la edad (11,12). Estudios sobre envejecimiento muscular, muestran un gradual reemplazamiento de las fibras por tejido fibroso que es rígido y no distensible. Además, la musculatura facial derivada del segundo arco faríngeo es rica en fibras de tipo II, llamadas fibras rápidas, que en diversos estudios han demostrado ser más susceptibles a la reducción tanto en número como en tamaño durante el proceso de envejecimiento, con el consiguiente reemplazo por tejido fibroso. Esta fibrosis convierte a esta musculatura en muy susceptible a traumas adicionales como movilización, desinserción, denervación o estiramiento (12). También se observa en la práctica clínica un mayor edema e inflamación postoperatorios (a parte de otras complicaciones que luego se describirán) en las técnicas quirúrgicas que seccionan o movilizan el músculo orbicular en comparación con las que lo respetan. Un reciente estudio basado en biopsias y estudio electromiográfico del músculo orbicular del párpado sostiene que no sólo no se produce laxitud, sino que dicho músculo mantendría su arquitectura y función prácticamente intactas hasta edades muy avanzadas (13). Todos estos hechos y los que veremos a continuación, implicarían un respeto por la integridad del músculo orbicular ya que no habría motivos para manipularlo, e incluso esto podría conllevar iatrogenia. Tal vez una de las aportaciones más valiosas para la práctica quirúrgica en el tratamiento de las bolsas grasas inferiores venga del conocimiento de su inervación y de las consecuencias que su interrupción puede conllevar en las zonas preseptal y pretarsal, producida en la clásica técnica del colgajo músculo-cutáneo de McIndoe-Bear y en las técnicas similares que usan un abordaje transcutáneo-muscular. Ectropión, exposición escleral, síndrome del ojo seco, eversión, síndrome del ojo del oso polar, parpadeos involuntarios, defectuoso drenaje lacrimal, ojo redondo, son los posibles efectos secundarios de esta técnica observados por numerosos autores (14, 15).
La inervación del músculo orbicular se realiza por ramas perpendiculares a las fibras musculares y que se han identificado con el siguiente patrón. La zona central y medial alta están inervadas principalmente por 2-3 ramas del nervio zigomático que posteriormente se dividen en múltiples terminaciones intramuscularmente; la zona lateral por 2-4 ramas del mismo nervio y la zona medial por 2 ramas del nervio bucal. Otro estudio limita más la inervación de la rama bucal al canto interno y a partes de los músculos corrugador y procerus.
En el aspecto sensitivo, la interrupción de la inervación que frecuentemente se produce en el abordaje transcutáneo-muscular dará lugar a una pérdida de sensibilidad y disestesias que podrían perdurar en el tiempo. Esto se explica también por el patrón radial y vertical a los fascículos musculares que siguen las terminaciones nerviosas del nervio infraorbitario y que serían interrumpidas por la incisión que implica dicho abordaje.
Material y método
Este trabajo describe el tratamiento individualizado de las bolsas grasas palpebrales inferiores basado en una extensa revisión bibliográfica y en la experiencia acumulada durante 15 años de los 3 autores del mismo.
Desde enero de 1997 hasta enero del 2012 fueron intervenidos por nuestro grupo un total de 342 pacientes (315 mujeres y 27 varones), tanto por bolsas palpebrales inferiores aisladas o en combinación con cirugía de párpados superiores, cirugía de rejuvenecimiento facial u otros procedimientos. El intervalo de edad de los pacientes osciló entre los 27 y los 76 años (media de 47 años).
Todas las intervenciones se realizaron bajo anestesia general o sedación profunda combinada con anestesia local (colirio doble anestésico e infiltración con lidocaína al 1 % con adrenalina 1:100.000). Las técnicas se realizaron según se describe en artículos previos de los autores (3, 12, 16). Todos los pacientes fueron revisados al día siguiente, a la semana, al mes, a los 3, 6 meses y al año de la intervención. Ningún paciente sufrió complicaciones graves. Hubo 15 pacientes (4,4 %) que sufrieron complicaciones menores que incluyeron: equímosis conjuntival, edema conjuntival con visión borrosa transitoria, edema cutáneo prolongado, epífora transitoria, conjuntivitis y exposición escleral transitoria. Todas cedieron con medidas tópicas. Tres pacientes (1 %) sufrieron exposición escleral permanente con ectropión leve. Un caso se resolvió mediante injerto de piel del párpado superior y los otros 2 mediante cantoplastia. También en 15 pacientes (4,4 %) se practicó un retoque quirúrgico posterior para resecar algo de piel residual laxa del párpado inferior.
En general los resultados fueron valorados como muy buenos por parte de los cirujanos y los pacientes, que expresaron un alto grado de satisfacción.
Discusión
"Una sólida y buena técnica quirúrgica debe ser anatómica y fisiológicamente consecuente, lógica, consistentemente efectiva, baja en índice de complicaciones y reproducible por otros cirujanos".
Hemos intentado resumir gran parte del conocimiento actual sobre la anatomía y fisiología del envejecimiento de los tejidos órbito-palpebrales, objetivo de la cirugía del rejuvenecimiento palpebral. En base a estos hechos quedaría discutir las principales técnicas quirúrgicas existentes para filtrar las más adecuadas o idóneas. Esta labor puede que sea especialmente difícil en el tratamiento de las bolsas grasas palpebrales inferiores debido a la gran variedad de técnicas quirúrgicas propuestas y defendidas para su corrección, ya que cada paciente es único tanto en su anatomía como en la multitud de factores psicosociales que lo definen.
Sigue siendo curioso que aunque es una alteración con igual prevalencia en hombres y mujeres, las operaciones masculinas representan todavía un discreto porcentaje que además depende mucho de los países. Consultas especializadas en blefaroplastia como las de Fagien en E.E.U.U. y Cardoso de Castro en Brasil, presentan un 20 % y un 4 % respectivamente de intervenciones en hombres (15). En nuestra consulta representan el 8 %.
Respecto al manejo de la grasa
Las actitudes respecto al tejido graso de las bolsas palpebrales inferiores son tres: escisión, reposición en la cavidad orbitaria (3) y deslizamiento inferior (7). Originariamente realizadas cada una de ellas por la vía transcutáneo-muscular, fue proponiéndose en todas, la variante de realizarlas a través de un abordaje transconjuntival (12, 16). Por tanto nos encontraríamos con 3 maniobras sobre la grasa combinadas con 2 abordajes posibles para llevarlas a cabo; 6 técnicas disponibles atendiendo exclusivamente al abordaje y al manejo graso. Sus variaciones secundarias más comunes vendrían determinadas por la necesidad o no de resección cutánea y de cantopexia.
¿Cuáles son las observaciones y los hechos respecto a estas teorías reunidos con el paso del tiempo?
No está probado que la extirpación prudente del tejido graso de las bolsas palpebrales produzca un envejecimiento prematuro de la órbita. ¿Cuál es la razón? Hemos medido en 36 pacientes el volumen graso extirpado cuando hemos usado esta técnica por vía transconjuntival y los resultados han sido los siguientes. En pacientes con bolsas grasas moderadas, el volumen graso extirpado en cada párpado osciló entre 0.8 ml y 1.2 ml. En pacientes con bolsas grasas leves fue de hasta 0.7 ml por párpado y en los que presentaban bolsas grasas severas superó 1.2 ml (Fig. 1-3). Esta medición puede ser muy práctica para aquellos cirujanos sin mucha experiencia con esta técnica. La medición se realiza fácilmente introduciendo la grasa extraída en una jeringa de 2 cm (Fig. 4). Si tenemos en cuenta que el volumen graso orbitario es de unos 20 ml, la cantidad extirpada sería muy poco representativa y por lo tanto intrascendente para explicar una órbita excavada. Por lo tanto creemos que la extirpación razonable del tejido graso de las bolsas grasas produce resultados efectivos, ampliamente constatados por el tiempo y no acelera el proceso de envejecimiento orbitario. De hecho es nuestro proceder de elección (por vía transconjuntival) en el 90 % de los pacientes desde hace 18 años con resultados constantes y áltamente satisfactorios, tanto a corto como a largo plazo.


Respecto al deslizamiento inferior del tejido graso (en lugar de su resección) para rellenar el surco nasoyugal y/o el surco pálpebromalar (7, 12, 16) creemos que se trata de una técnica excelente y que usamos por vía transconjuntival cuando dichos surcos son notorios. Es importante en esta técnica realizar una buena desinserción del ligamento de retención órbitomalar para permitir un mejor desplazamiento. El problema vendría cuando existe un surco nasoyugal marcado pero no existen bolsas grasas para su corrección. En estos casos se ha propuesto por lo general el relleno del surco con grasa inyectada y con ácido hialurónico (17). En el primero de los casos, pensamos que es muy difícil calcular la cantidad de grasa a inyectar cuando se trata de alteraciones que necesitan para su corrección un mínimo volumen, y que la fina piel palpebral puede dejar notar los pequeños microquistes que se producen con el tiempo en las infiltraciones grasas, además de haber sido también descritas deformidades palpebrales. Por lo que respecta al ácido hialurónico, tiene el inconveniente de su corta durabilidad y de ser una material aloplástico infiltrado en una región muy delicada.
A pesar de los numerosos estudios e investigaciones existentes sobre nuevos materiales de relleno permanentes, creemos que la mayoría de ellos no han probado su total seguridad. Hay una creciente preocupación sobre las reacciones inmunológicas a largo plazo que pueden producir síntomas locales y generales, muy difíciles de tratar además tanto médica como quirúrgicamente. Coiffman (18) describió recientemente una nueva enfermedad que denominó Alogenosis Iatrogénica: iatrogénica porque está causada por el personal médico y alogenosis por estar producida por materiales aloplásticos.
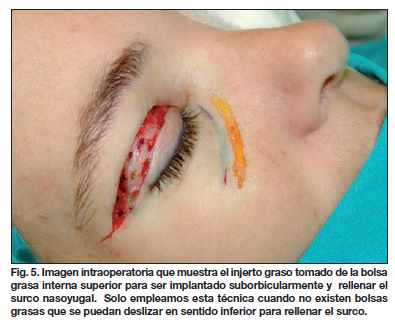
En un intento por corregir el surco-nasoyugal en ausencia de bolsas grasas, hemos diseñado una nueva técnica que consiste en el empleo de un injerto graso cilíndrico (aproximadamente de 2 cm de largo por 0,4 mm de ancho y 0,4 cm de grosor) tomado de la bolsa grasa interna del párpado superior que emplazamos a lo largo del surco nasoyugal en el plano suborbicular a través de 2 mínimas incisiones de 2 mm (Fig. 5). Es una técnica meticulosa, muy poco traumática, fisiológica y que nos está aportando excelentes resultados (19).
La tercera alternativa es la reposición grasa en la cavidad orbitaria, que se puede llevar a cabo con tres maniobras distintas por vía transcutánea o transconjuntival: plicatura del septum orbitario (20), sutura de la fascia cápsulo-palpebral al reborde orbitario (3,21) o sutura de la conjuntiva al reborde orbitario. Estas técnicas se basan en la teoría ya mencionada de la salvaguarda del tejido graso y en el hecho de que el globo ocular desciende con la edad y provoca la herniación grasa inferior. Según los estudios con RM mencionados, el globo ocular no desciende con la edad y por tanto no provocaría la herniación grasa; por otro lado y según lo expuesto, la extirpación del tejido graso en los volúmenes mencionados no compromete el devenir de la estética orbitaria. Por todo ello, y por el papel todavía realmente desconocido de la importancia del septum en la contención grasa, por el edema prolongado respecto a otras técnicas y por la posible restricción de ciertos movimientos oculares, estas técnicas tendrían en nuestro parecer un lugar limitado en la práctica habitual.
Respecto a la vía de abordaje
Por todo lo visto anteriormente sobre la inervación del músculo orbicular y las consecuencias clínicas que su interrupción conlleva en el párpado inferior, cada día se defiende y se practica más el abordaje transconjuntival, ya sea por vía preseptal o intraseptal. El estudio más reciente y más amplio (925 pacientes seguidos durante un año) que compara la vía transconjuntival y la transcutánea, concluye acerca de las ventajas de la vía transconjuntival proponiéndola como la de elección. Esta conclusión se basa en el contorno del margen palpebral, en los pliegues cutáneos, en la recidiva de las bolsas grasas, en las secuelas cicatriciales, en la exposición escleral y en la posición del eje transverso. Este abordaje permite las 3 maniobras posibles sobre la grasa palpebral, aporta un buen campo operatorio y ha tenido unos resultados abalados por muchos años de práctica, sobre todo con la escisión de la grasa, pudiéndose combinar con la escisión estrictamente cutánea cuando haya laxitud y con cantopexia cuando ésta sea necesaria (aunque creemos que si se ha respetado el músculo orbicular, raramente es necesaria).
La vía transconjuntival se ha visto enormemente facilitada por el separador transconjuntival de De la Plaza que permite un excelente campo operatorio, ejerce una leve presión sobre el globo ocular que facilita la protrusión de la grasa y protege la superficie corneal al estar aislado con teflón (16). Si el abordaje se realiza con un protocolo bien definido y con un campo operatorio claro, la temida lesión del músculo oblicuo inferior es extremadamente rara, al igual que el hematoma retrobulbar. En nuestra experiencia no hemos tenido ningún caso.
Somos partidarios de la resección cutánea en casos de existir laxitud. Uno de los aspectos más difíciles de valorar es el grupo de pacientes que presentan una laxitud cutánea moderada, en los que no resulta fácil vaticinar si ésta se resolverá sólo con la retracción cutánea al eliminar las bolsas. Nuestra actitud actual es resecar piel en caso de duda, ya que hace años tuvimos que reintervenir frecuentemente cuando confiábamos más en la retracción cutánea espontánea. Preferimos la extirpación cutánea tras realizar un despegamiento amplio del músculo orbicular, a la técnica de pinzamiento, ya que creemos que el nuevo asentamiento que se produce con el despegamiento pielmúsculo va a eliminar los pequeños surcos palpebrales producidos a lo largo del tiempo por el mismo posicionamiento de la conexión cutáneo-muscular (22). No somos partidarios del empleo de peeling químicos ni del uso del láser sobre la piel palpebral, ya que su cicatrización puede ser muy variable de una persona a otra y no son raras las complicaciones (23). Recordemos que la piel palpebral es la más fina del cuerpo y no existe tejido graso subcutáneo que proteja al músculo orbicular. Si repasamos uno de los trabajos más amplios sobre la morbilidad del láser resurfacing, los resultados como poco nos hacen ser muy cautos respecto a esta técnica: eritema en una gran parte de los pacientes con una duración aproximada de entre 4 y 5 meses, hiperpigmentación en el 37 % de los casos, acné, dermatitis en el 15 %, herpes en el 7 % e hipopigmentación y retracción cicatricial en el 4 %.
Conclusiones
Hemos intentado seleccionar las técnicas más idóneas para el tratamiento de las bolsas grasas palpebrales basándonos en los conocimientos anatómicos palpebrales recientes, los cambios producidos por el envejecimiento y las observaciones clínicas y los estudios de numerosos cirujanos. Por supuesto, este tratamiento debe ir precedido por el diagnóstico personalizado de cada paciente y por el conocimiento de sus expectativas, de nuestros posibles objetivos de actuación y de nuestra experiencia.
Según lo anteriormente expuesto, recomendamos la siguiente pauta:
1. Abordaje transconjuntival.
2. Resección grasa según los volúmenes indicados.
3. Deslizamiento inferior graso si se necesita tratar el surco nasoyugal y/o pálpebromalar con desinserción del ligamento órbito-malar.
4. Resección cutánea (respetando en su totalidad el músculo orbicular) cuando exista laxitud o haya dudas de que exista. Despegamiento amplio de la interfase cutáneo-muscular previo a la resección prudente.
5. Como norma, no somos partidarios de los procesos de resurfacing mediante láser o productos químicos por la caprichosa cicatrización que puede producirse en un número alto de pacientes. Asimismo, somos contrarios a la inyección de materiales de relleno irreabsorbibles, utilizando como único material reabsorbible en esta zona el ácido hialurónico.
6. Realización de cantopexia sólo cuando hayan sido necesarias maniobras quirúrgicas sobre el músculo orbicular o cuando la posición del canto, por razones congénitas o por intervenciones anteriores, sea anómala.
Bibliografía
1. Barker DE.: Dye injections studies of intra-orbital fat compartments. Plast Reconstr Surg 1977;59:82. [ Links ]
2. Moss CJ, Mendelson BC.: Surgical anatomy of the ligamentous attachments in the temple and periorbital regions. Discusions. Plast Reconstr Surg 2000;105:1475. [ Links ]
3. De la Plaza R, Arroyo JM.: A new technique for the treatment of palpebral bags. Plast Reconstr Surg 1998;81:677. [ Links ]
4. Darcy SJ, Miller TA.: Magnetic resonance imaging characterization of orbital changes with age and associated contributions to lower eyelid prominence. Plast Reconstr Surg 2008;122:921. [ Links ]
5. Sires BS, Lemke BN.: Characterization of human orbital fat and connective tissue. Ophtal Plast Reconstr Surg 1998;14:403. [ Links ]
6. Pessa JE, Desvigne LD, Lambros VS, Nimerick J, Sugunan B, Zadoo VP.: Changes in ocular globe to orbital rim position with age: Implications for aesthetic blepharoplasty of the lower eyelids. Aesth Plast Surg 1999;23:337. [ Links ]
7. Loeb R.: Fat pat sliding and fat grafting for levelling lid depressions. Clin Plast Surg 1998;8 :757. [ Links ]
8. Rohrich RJ, Ahmad J, Hamawy AH, Pessa JE.: Is intraorbital fat extraorbital? Results of cross sectioned anatomy of the lower eyelids. Aesth Surg J 2009;29:189. [ Links ]
9. Oh CS, Chung IH, Kim IS.: Anatomic variations of the infraorbital fat compartments. Plast Reconstr Surg 2006;59:376. [ Links ]
10. Persichetti P, Di Lella F, Delfino S, Scuderi N.: Adipose compartments of the upper eyelid: anatomy applied to blepharoplasty. Plast Reconstr Surg 2004; 113:373. [ Links ]
11. De la Plaza R, De la Cruz L.: Can some facial rejuvenation tecniques cause iatrogenia? Aesth Plast Surg 1994;18:205. [ Links ]
12. De la Plaza R, De la Cruz L.: A new concept in blepharoplasty. Aesth Plast Surg 1996;20:221. [ Links ]
13. Pottier F, El-Sharly NZ.: Aging of the orbicularis oculi. Anatomophysiologic consideration in upper blepharoplasty. Arch Facial Plastic Surg 2008;10:346. [ Links ]
14. Lowe JB, Cohen M, Mackinnon SE.: Analysis of the nerve branches to the orbicularis oculi muscle of the lower lid in fresh cadavers. Plast Reconstr Surg 2005;116:1743. [ Links ]
15. De Castro C.: A critical analysis of the current surgical concepts for lower blepharoplasty. Plast Reconstr Surg 2004;114(3): 785. [ Links ]
16. De la Plaza R., De la Cruz L.: The sliding fat pad technique with use of the transconjunctival approach. Aesth Surg J 2001;21:487. [ Links ]
17. Bucky LP, Kanchwala SK.: The role of autologous fat and alternative fillers in the aging face. Plast Reconstr Surg 120 (Issue 6S):2007;89S. [ Links ]
18. Coiffman, F.: Alogenosis iatrogénica: Una nueva enfermedad. Cir. plást. iberolatinoam., 2008, 34 (1): 01. [ Links ]
19. De la Cruz L, Berenguer B, García T.: Correction of nasojugal groove with tunnellized fat graft. Aesth Surg J 2009;29:194. [ Links ]
20. Muhlbauer W, Holm C.: Orbital septorrhaphy for the correction of baggy upper and lower eyelids. Aesth Plast Surg 2000;24:418. [ Links ]
21. Mendelson BC.: Herniated fat and the orbital septum of the lower lid. Clin Plast Surg 1993;20:323. [ Links ]
22. Hidalgo DA: An Integrated approach to lower blepharoplasty. Plast Reconst Surg 2011; 127:386. [ Links ]
23. Rosenberg G, Chrnoff G, David B: Treatment of postlaser resurfacing complications. Aesthetic Surg J 1997;17:119. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Luís de la Cruz Ferrer
Clínica la Luz, Consulta 211
C/ Gral. Rodrigo 8
28003 Madrid. España.
e-mail: dr.delacruz@cirestetica.com
IN MEMORIAM: Dr. Luís de la Cruz Ferrer
Dr. Rafael de la Plaza
Secretario General de la FILACP 1994-1998.
Resulta muy difícil asumir la pérdida de Luís de la Cruz por todos aquellos que compartimos una gran parte de su vida profesional y de su amistad. Su salud se había deteriorado en los últimos tiempos y finalmente tuvo un desenlace fatal pocos días después de cumplir los 51 años.
Dotado de una gran inteligencia que le hizo brillar en sus estudios durante la carrera en la Universidad Autónoma de Madrid y luego, durante su periodo de residencia en el Hospital Universitario La Fe, en Valencia, donde obtuvo el título de especialista en Cirugía Plástica y Reconstructiva en el año 1991. Sus compañeros de esta época de la residencia, le recuerdan por su gran capacidad de trabajo, por su alegría y su generosidad, siempre dispuesto a ayudar a todos los que lo necesitaran.
Poco antes de concluir la residencia me visitó para expresar su deseo de trabajar conmigo. Por mi parte no dudé en aceptar su candidatura al intuir las virtudes que concurrían en su persona. Después de una breve estancia con el doctor Jorge Luhan en California se incorporó a la Unidad de Cirugía Plástica-Estética de la Clínica La Luz en Madrid, donde permaneció primero como colaborador, después como asociado y, finalmente, como mi sucesor en la dirección de dicha Unidad.
Fue un colaborador inestimable en mi actividad quirúrgica y en el desarrollo y difusión de las múltiples técnicas que publicamos sobre blefaroplastia, lifting facial, reducción y remodelación mamaria, abdominoplastia, etc., convirtiéndose en un acreditado experto en todos los campos de la cirugía estética con el respaldo de su habilidad técnica.
Compartimos durante muchos años la docencia en muy diversas modalidades: formación en cirugía estética de residentes y especialistas nacionales y extranjeros, organización de cursos en España y en el extranjero (principalmente en Iberoamérica y Países del Este), publicaciones y, de una manera muy especial, en la edición del International Videojournal of Plastic and Aesthetic Surgery.
Gran deportista, organizó numerosos campeonatos de golf para médicos.
Si todo lo anterior es meritorio, he preferido dejar para el final una faceta más de su personalidad que considero trascendental en su vida: su espíritu humanitario. Fue presidente de la Fundación Ayúdate para el cuidado de pacientes encamados domiciliariamente, participamos juntos con la Fundación Mustardé para la creación del gran Servicio de Quemados y Cirugía Plástica en el Hospital Universitario de Acra (Ghana). En este sentido humanitario he de destacar también que su atención a los pacientes fue siempre cariñosa, entregando su tiempo con dedicación y esfuerzo. Razón esta última por la que los pacientes que se han enterado de su fallecimiento me llaman transmitiéndome su profundo pesar. No solo era un buen médico sino un médico bueno.
Luís estaba casado con Nuria, también médico, con quien tuvo dos hijos, Jaime y Candela. Para ellos fue un padre extraordinario.
Para un viejo maestro como yo, es muy triste que un discípulo tan brillante y querido le preceda en el inexorable destino de la vida. A mi sentimiento de dolor a Nuria y a sus hijos se une el de tantos compañeros que le conocieron, admiraron y compartieron su actividad profesional.