Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Cirugía Plástica Ibero-Latinoamericana
versión On-line ISSN 1989-2055versión impresa ISSN 0376-7892
Cir. plást. iberolatinoam. vol.38 no.3 Madrid jul./sep. 2012
https://dx.doi.org/10.4321/S0376-78922012000300006
Principios de evaluación y resultados funcionales en los reimplantes de miembro superior
Principles of evaluation and functional results in upper extremity replantation surgery
Camporro Fernández, D.*, Barrio, L.**, García del Pozo, E.**, Contreras Pedraza, D.**, Matarranz Faya, A.**
* Especialista en Cirugía Plástica, Estética y Reparadora. Jefe del Servicio.
** Médico Interno Residente
Servicio de Cirugía Plástica y Unidad de Quemados, Hospital Universitario Central de Asturias. Oviedo. España.
Dirección para correspondencia
RESUMEN
El objetivo de este trabajo es evaluar nuestros resultados funcionales y subjetivos en pacientes sometidos a reimplante de miembro superior. Medimos rango de movilidad articular, fuerza de la prensión y otros tests en 41 pacientes con edad media 44,8 años que sufrieron amputación de miembro superior y fueron sometidos a reimplante quirúrgico en nuestro hospital entre enero del 2005 y diciembre del 2009. Los resultados funcionales se midieron con la tabla de Mayo modificada para lesiones de pulgar, dedos largos y mano, distal a muñeca. Las amputaciones proximales a muñeca se evaluaron según los criterios de Chen. Los resultados subjetivos fueron documentados aplicando a todos los casos el cuestionario de Russell.
La mayoría de las lesiones fueron provocadas por mecanismos de avulsión y 30 (74 %) fueron accidentes laborales. La tasa final de supervivencia fue del 85 % (35 pacientes) incluyendo 2 pacientes en los que se realizó trasplante de pie a mano para salvar la amputación. Aplicando la tabla de Mayo modificada, los resultados fueron buenos en pulgar y discretos en mano y dedos largos. En reimplantes proximales obtuvimos 1 resultado excelente y 2 discretos. Diecinueve pacientes retornaron al mundo laboral en una media de 10 meses. Veintisiete manifiestan satisfacción alta con los resultados obtenidos.
Los resultados de cualquier reimplante deben superar los del cierre simple de una amputación. Aunque los resultados objetivos de la serie son moderados, muchos pacientes retornan al trabajo y la mayoría es capaz de realizar sus actividades cotidianas.
Palabras clave: Reimplante miembro superior, Amputación miembro superior.
Código numérico: 3026-32331.
ABSTRACT
The aim of this study was to evaluate functional and subjective outcome after upper limb replantation, with assessment or range of motions, grip strength, and additional functional tests. Forty-one patients, mean age 44.8 years old, with upper limb amputations were treated in our hospital with replantation between January 2005 and December 2009. Functional results were assessed by modified Mayo scoring system for thumb, fingers and hand amputations. Proximal amputations were evaluated according to the criteria of Chen. Subjective results were documented in all patients by Russell´s Questionnaire.
Most of the injuries were caused by avulsion forces and 30 (74 %) were work related. The final survival rate was 85 % (35 patients); we include 2 patients who have had immediate foot transplantations. Using modified Mayo score system the outcome was good in thumb patients and fair in fingers and hand amputations. According to Chen´s criteria the result was excellent in 1 forearm amputation and fair in 2 patients. Nineteen patients had returned to work, their time-off work averaged was 10 months. Patient satisfaction was rated as better than expected and satisfactory in 27 patients.
Outcomes of replantation must be better than revision amputation. Although functional outcomes were moderate, most of patients were able to use their hands to perform some work and daily living activities.
Key words: Upper limb replantation, Upper limb amputation.
Numeral Code 3026-32331.
Introducción
Cuando hace casi 50 años se inició la cirugía de reimplante de miembro superior se produjo, durante unos años, una tendencia a intentar reimplantar cualquier tipo de amputación (1,2). Hoy en día, una vez dominadas las técnicas de microcirugía vascular, el énfasis se aplica a intentar valorar, si es posible a priori, cuál va a ser la función final obtenida. En este contexto, un miembro reimplantado o sin sensibilidad o función motora (según el nivel de amputación), se considera no aceptable o poco aceptable (3). El retorno de la función depende de un amplio rango de variables: técnica quirúrgica, mecanismo lesional, tiempo de isquemia, nivel de amputación, edad, estado previo de salud, estado psicosocial, comprensión del procedimiento por parte del paciente y adaptación al tratamiento rehabilitador, etc.
Para conseguir buenos resultados se precisa la conjunción de tres aspectos por parte del Servicio quirúrgico que lleva a cabo el procedimiento: experiencia, cualificación técnica del equipo e infraestructura del centro hospitalario. La experiencia del cirujano sirve para valorar adecuadamente las indicaciones y compaginarlas con los deseos y expectativas del paciente. La habilidad y cualificación técnica del equipo quirúrgico aseguran buenos resultados inmediatos con respecto a la supervivencia y deben también servir de base a una mejor recuperación funcional postcirugía. La infraestructura del centro hospitalario debe garantizar una disponibilidad de 24 horas al día con respuesta a la alarma de reimplante en tiempos razonables; además debe facilitar una relación adecuada del equipo quirúrgico con el equipo rehabilitador (4). Pero todo esto sirve de poco si no disponemos de un sistema de evaluación de nuestros resultados. Este sistema nos servirá para compararnos, autoevaluarnos y para proponer mecanismos de mejora en nuestros procesos quirúrgicos y protocolos. Por último pretendemos definir si existen factores o indicadores pronósticos que influyan decisivamente en la función final del miembro obtenida, o bien, que nos ayuden a tomar la decisión de indicar o no determinados reimplantes, sobre todo en caso de amputación proximal.
Para este trabajo hemos usado herramientas de seguimiento basadas en tablas y criterios previamente definidos por otros autores y hemos intentado agrupar los resultados en objetivables (mensurables) y percibidos por el enfermo (subjetivos).
Definimos como reimplante de miembro superior aquellas amputaciones completas (cuando la parte amputada está completamente separada del muñón proximal) o incompletas (cuando la parte amputada está unida al muñón por una estructura anatómica), que precisan reparación arterial y venosa para su supervivencia. Las amputaciones incompletas se subdividen desde tipo I a V según estén unidas al muñón por hueso, tendón extensor, tendón flexor, nervio o piel respectivamente (5).
Material y método
El tiempo mínimo de seguimiento de los pacientes seleccionados para el estudio fue de 12 meses, teniendo en cuenta que los procesos de recuperación sensitiva y motora, sobre todo en los macrorreimplantes, precisan al menos de un año para alcanzar su mayor potencial. En este tiempo se acopla la plasticidad cortical del enfermo (6).
Seleccionamos así 41 pacientes tratados en nuestro hospital en el período comprendido entre enero del 2005 y diciembre del 2009. Todos habían sufrido una amputación completa o incompleta de miembro superior (ver en resultados) con devascularización total, y en todos se realizó cirugía de reimplante. Hubo 40 varones y 1 mujer. El intervalo de edad fue de 9 a 85 años (media: 44.80). De ellos, 30 (74 %) se produjeron en el ámbito laboral. El mecanismo de lesión más frecuente fue la avulsión tal y como podemos ver en el Gráfico 1.
Según el nivel de amputación clasificamos las lesiones en reimplantes distales a la articulación de la muñeca, o microrreimplantes y reimplantes proximales a la articulación de la muñeca, o macrorreimplantes. Para clasificar los primeros, usamos la subdivisión de la mano en zonas según la anatomía de los flexores (7) (Fig. 1). Para clasificar los reimplantes proximales usamos la clasificación de Chuang (8) que es de tipo pronóstico según el nivel muscular y las articulaciones implicadas (Fig. 2).
Para valorar la función residual en los reimplantes distales usamos la tabla de Mayo modificada (9) (TMM) (Tabla I). Consiste en una categoría subjetiva: dolor, parestesia, intolerancia al frío y 4 categorías objetivas: rango de movilidad articular (RMA), distancia pulpejo-palma, medida de fuerza y sensibilidad. Para el rango de movilidad articular usamos la escala de Tamai (1) para los dedos largos (Tabla II). El RMA en el pulgar lo adaptamos a la TMM (10). La distancia pulpejopalma se mide en centímetros a la piel de la palma. La sensibilidad la valoramos con filamentos tipo Semmes-Weinstein que valoran el umbral de presión y el test de dos puntos de discriminación (2pd) lo hacemos con un disco discriminador. Referimos los resultados al esquema de Holmes-Dellon modificado (1981) (11), según el cual, S0: ausente, S1: sensibilidad profunda al dolor presente, S2: detecta dolor superficial y tacto ligero, S3: detecta dolor completo y tacto sin hipersensibilidad (2pd > 15 mm), S3+; igual a S3 con 2pd entre 7-15 mm, S4: 2pd normales entre 2-6 mm en punta de dedos. La fuerza de la pinza y de prensión las medimos con un dinamómetro (dinamómetro digital, sistema Kern MAP-80K1) respecto de la mano contralateral.
Para evaluar la recuperación funcional en reimplantes proximales usamos los criterios de Chen (12) (Tabla III). La recuperación funcional motora la medimos de acuerdo a la escala del Medical Research Council (MRC) (13), según la cual M0: no contracción, M1: fibrilación muscular o signos de contracción (no movimiento), M2: movimiento activo eliminando gravedad, M3: movimiento activo contra gravedad, M4: movimiento activo contra resistencia (-4: resistencia ligera, 4: resistencia moderada. 4+: resistencia fuerte), M5: recuperación completa.
En todos los pacientes se realizó el cuestionario de Russell (14) como forma de evaluación subjetiva del resultado obtenido. Evaluamos los siguientes aspectos: tiempo fuera del trabajo o del colegio: meses, actividades que no puede realizar tras la cirugía, si piensa que su extremidad reimplantada es mejor que una amputación o prótesis, si recomendaría este procedimiento a otros pacientes, grado de satisfacción (ninguno, poco satisfecho, satisfecho, mejor de lo esperado, no diferencia con estado previo) y si usa la mano para todas las actividades de la vida cotidiana (nada, algo, muchas veces, casi todas, todas las veces).
Resultados
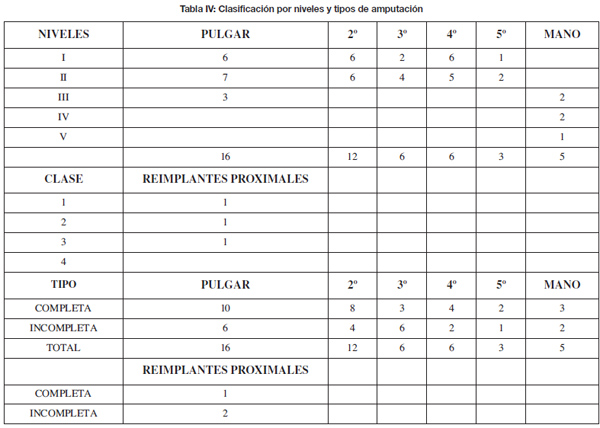
Del total de pacientes del grupo, fueron viables 33 reimplantes (la supervivencia fue del 80.5 %). El número total de segmentos amputados fue de 51 con 31 amputaciones completas (60,78 %) y 20 (39,21 %) incompletas. Los niveles y tipos de amputación se reflejan en la Tabla IV. El tiempo medio de seguimiento fue de 40.5 meses (intervalo de 14 a 70 meses). En el seguimiento se incluyen los pacientes con reimplantes viables (que fueron 33), más 2 pacientes que sufrieron necrosis del reimplante y fueron rescatados con trasplante inmediato de pie a mano. Total 35 pacientes. De estos, 26 (74 %) fueron accidentes de ámbito laboral y 9 (26 %) de origen casual. Todos estos pacientes estuvieron incluidos en un rango preoperatorio ASA (American Society of Anesthesiologists) I/II, sin más problemas médicos o sociales añadidos.
Las complicaciones acaecidas en los reimplantes viables se reflejan en el Gráfico 2. Consideramos infecciones mayores aquellas infecciones profundas que precisaron drenaje quirúrgico. Las necrosis musculares fueron de musculatura intrínseca fundamentalmente, algunas de las cuales generaron fibrosis y retracción de primera comisura (en 1 caso). Dentro de las complicaciones inmediatas hubo 2 necrosis de reimplantes: un pulgar y una subamputación de mano, que se reconstruyeron de forma inmediata con trasplantes de pie a mano. Esto hizo que la supervivencia global aumentara del 80.5 al 85 %. Las complicaciones tardías más frecuentes fueron rigideces de origen tendinoso, articular o mixto. Hubo 15 pacientes (39 %) que asociaron más de una complicación. Los procedimientos quirúrgicos secundarios que se realizaron se detallan en el Gráfico 3.
Los resultados funcionales obtenidos para los reimplantes de primer dedo y para los reimplantes de mano y dedos largos se detallan en las Tablas V y VI respectivamente. La puntuación obtenida para los reimplantes aislados de primer dedo fue de 94.5 (buena); sin embargo la puntuación global para los reimplantes de dedos largos y de mano fue sólo de 84,3 (pasable). En los reimplantes proximales obtuvimos un grado I de Chen (excelente) en un reimplante de clase 2 (era una amputación incompleta tipo IV, con segmento unido por el nervio cubital). Los otros 2 macrorreimplantes sólo alcanzaron un grado III (pasable) de Chen.
Los resultados de la de evaluación subjetiva de todos los pacientes de la serie según los criterios de Russell, se reflejan en la Tabla VII.
Discusión
El éxito de un reimplante depende no sólo de la supervivencia, sino también de la función final conseguida; y este resultado final debe intentar medirse y objetivarse para que podamos comparar nuestros resultados con los de otras series publicadas.
Las indicaciones de reimplante en miembro superior han tenido pocas variaciones en los últimos 30 años desde que fueron definidas por autores como Tamai (1) o Urbaniak (15). Con respecto a los reimplantes distales, están indicados en: pulgar, amputaciones múltiples de dedos largos, amputación de dedo largo distal a inserción de tendón flexor común superficial (TFCS), de manos distal a radiocarpiana y cualquier segmento en niños (7). Hay autores que discrepan con respecto a la amputación digital única proximal a inserción del TFCS, consiguiendo resultados funcionales similares a los buenos obtenidos en lesiones aisladas de los tendones flexores (16). Con respecto a los reimplantes proximales, las clases I y II de Chuang a nivel de antebrazo, deben intentarse siempre (salvo contraindicación mayor por estado general del paciente, politrauma grave, tiempo de isquemia caliente superior a 6-8 horas o grave avulsión o aplastamiento del segmento, sobre todo en ambiente agrícola). Las amputaciones a nivel de o proximales al codo, hay que valorarlas individualmente y en cualquier circunstancia hay que intentar salvaguardar siempre la articulación. Hay que tener en cuenta que en las amputaciones proximales existen pocas posibilidades reconstructivas, que la adaptación protésica no siempre es buena (23 % fracaso en mecánicas y 26 % de fracaso en mioeléctricas) y que además la rehabilitación del amputado de miembro superior requiere unidades muy especializadas y consume muchos recursos (4).
La tasa de supervivencia primaria obtenida en nuestro grupo de estudio, del 80.5 %, es alta y acorde a la publicada en otras series, teniendo en cuenta que sólo hubo 8 casos de amputación en guillotina (1). La técnica quirúrgica utilizada es la convencional y establecida para macro y microrreimplantes y ha sido descrita en muchos trabajos previos (7, 17). Está claro que las innovaciones técnicas y los refinamientos aumentan la supervivencia de los reimplantes; pero aún no controlamos todos los factores que afectan al resultado funcional final y que, por tanto, influyen en la decisión de reimplantar o de no hacerlo. Aparte del mecanismo lesional, del tiempo de isquemia y de otros factores locales, existen factores también descritos como la edad, el estado de salud previo, las expectativas del paciente, sus posibilidades de rehabilitación, su entorno social, etc. que influyen igualmente, y mucho, en el pronóstico funcional final. Afortunadamente en los 35 pacientes seleccionados para este trabajo no confluyeron factores previos de salud, edad o entorno social que pudieran influir en los resultados. Medling et al (18) describen en su trabajo indicadores pronósticos de resultados mediocres postreimplante (Tabla VIII).
El resultado funcional de un reimplante se puede evaluar aisladamente, en caso de macrorreimplantes o en el entorno global de función del miembro superior, en caso de reimplantes de pulgar o multidigitales. Con respecto al pulgar, éste representa el 40-50 % de la función de la mano y por tanto el abordaje de estos reimplantes debe ser agresivo. Un pulgar, aunque rígido, si es sensible y se puede oponer a los dedos largos, es de insustituible valor en las funciones de pinza y prensión. Además, los mejores resultados objetivos, igual que en otros (10) de nuestra serie, los hemos obtenido en las amputaciones de primer dedo (Tabla V), independientemente del nivel o del mecanismo de amputación.
El análisis de los resultados en amputaciones de dedos largos (Tabla VI) refleja resultados más pobres. Salvo excepciones, no indicamos el reimplante en amputaciones aisladas de dedos largos en Zona II. Pero en caso de amputaciones multidigitales, se deben hacer incluso en esa región. Es difícil aquí evitar las adherencias que se producen entre los flexores superficial y profundo, que junto con las contracturas de la articulación interfalángica proximal (IFP) comprometen la función global de la mano. Con respecto a la amputación en zona I, pensamos que se debe intentar el reimplante aislado, sobre todo distal, de un dedo largo si podemos conseguir una función superior a la revisión de una amputación. Nuestra casuística agrupa todos los reimplantes digitales, pero en los 3 casos de amputación distal aislada conseguimos, al igual que otros autores, un mejor rango de movilidad de la IFP y 2pd de 7 mm (18).
Las amputaciones transmetacarpianas a niveles III y IV (4 casos en la Tabla IV), presentan discretos resultados funcionales. La lesión de los músculos intrínsecos (por traumatismo directo, isquemia o fibrosis secundaria), genera un disbalance en los movimientos de precisión de los dedos y del pulgar. Autores como Shecker (19) consiguen resultados superiores a la media mediante resección directa de los intrínsecos devascularizados y con protocolos agresivos de rehabilitación a partir de las 48 horas de postoperatorio.
En nuestra serie, las amputaciones multidigitales y transmetacarpianas generan el mayor número de complicaciones y de necesidad de procedimientos secundarios. Este aspecto se refleja también de forma similar en la literatura consultada (1,4,15,19). Precisamos de urgencia 2 trasplantes de pie a mano, 1 colgajo libre y 1 colgajo regional para solucionar pérdidas de cobertura por necrosis parciales (Fig. 3).
Los procedimientos secundarios empleados más frecuentemente son las tenolisis combinadas o no con artrolisis. El grado de cicatriz peritendinosa es proporcional a la severidad de la lesión, a la complejidad de la reparación, al tiempo de inmovilización y a la adaptación e implicación del paciente con el tratamiento rehabilitador (20).
Nuestros resultados en los 3 reimplantes proximales son buenos y comparables a los de otras series. El grado I de Chen obtenido en un caso se debe a que se trató de una amputación parcial que conservaba en continuidad el nervio cubital, lo que garantiza un adecuado funcionamiento de la musculatura intrínseca. La recuperación motora y sensitiva en estos pacientes precisa de más de un año para alcanzar su máximo potencial y adaptación en términos de plasticidad cortical (2). Con respecto al teórico pronóstico funcional de los macroreimplantes es la clase III de Chuang, el nivel más problemático (8), la mayoría de los pedículos vasculares y ramas motoras entran en los 20 vientres musculares del antebrazo en una distancia de 0-10 cm de la fosa antecubital. Una amputación, sobre todo una avulsión a ese nivel, devasculariza y denerva de forma permanente muchos de esos músculos, lo que conlleva necrosis, infecciones, fibrosis y parálisis permanente de los mismos.
Por último, queremos añadir a la vista de nuestros resultados y a cualquier nivel de amputación que, aunque el grado de función objetiva sea bajo, el grado de satisfacción obtenido es alto. Pensamos que es porque el reimplante preserva la integridad corporal, implementa factores emocionales positivos y el hecho de explicar claramente las dificultades y objetivos del procedimiento a los pacientes hace que se impliquen más en un tratamiento rehabilitador prolongado. Esto les hace asumir mejor un resultado objetivamente pobre. De todas formas, la reincorporación al mundo laboral en nuestra serie fue buena: de los 28 pacientes en situación laboral activa, 19 (68 %) se reincorporaron al trabajo, 11 de ellos al mismo que realizaban antes del accidente, si bien es cierto que de estos últimos casi todos fueron amputaciones de pulgar y trabajadores autónomos.
Conclusiones
La indicación más importante de reimplantar un dedo es el conseguir una función superior y secundariamente una apariencia mejor a la revisión de una amputación.
En las amputaciones de mano y más proximales ha de intentarse siempre el reimplante en la medida de lo posible, porque las alternativas reconstructivas son escasas y con peores resultados, incluyendo la rehabilitación protésica.
Es posible cuantificar los resultados que obtenemos; debemos unificar los criterios para comparar nuestros resultados con los de otros grupos de trabajo, analizar nuestros resultados con sentido crítico, detectar los fallos y poner en marcha mecanismos de corrección para mejorarlos.
Bibliografía
1. Tamai S.: Twenty years experience of limb replantation. Review of 293 upper extremity replants. J. Hand Surg. 1982;7:549 [ Links ]
2. Malt R.A., Remensnyder J.P., Harris W.H.: Long-term utility of replanted arms: Ann. Surg. 1972;176:334. [ Links ]
3. Papanastasiou S.: Rehabilitation of the replanted upper extremity. Plast. Reconstr. Surg 2002;109:978. [ Links ]
4. Sabapathy S.R., Venkatramani H., Bharathi R., Bhardwaj P.: Replantation Surgery. J. Hand Surg. 2011, 36A:1104. [ Links ]
5. Biemer E.: Definitions and classifications in replantation surgery. Br. J. Plast. Surg. 1980;33:164. [ Links ]
6. Siemionow M., Mendiola A.: Methods of Assessment of Cortical Plasticity in Patients Following Amputation, Replantation, and Composite Tissue Allograft Transplantation. Ann. Plast. Surg. 2010;65:344. [ Links ]
7. Pederson W.C.: Replantation (CME). Plastic. Reconstr. Surg. 2001;107:823. [ Links ]
8. Chuang Ch.-Ch, Lai J.-B., Cheng S.-L., et al.: Traction avulsion amputation of the major upper limb: A proposed new classification guidelines for acute management, and strategies for secondary reconstruction. Plast. Reconstr. Surg. 2001;108:1624. [ Links ]
9. Lamey D.M., Fernández D.L.: Results of the modified Sauve-Kapandji procedure in the treatment procedure of chronic posttraumatic derrangement of the distal radioulnar joint. J. Bone Joint Surg. 1998;80A:1758. [ Links ]
10. Haas F., Hubner M., Rappl T., et al.: Long-term subjective and functional evaluation after thumb replantation with special attention to the Quick DASH questionnaire and a specially designed trauma score called modified mayo score. J. Trauma 2010;20:1. [ Links ]
11. Dellon A.L.: Evaluation of sensibility and re-education of sensation in the hand. Baltimore: Williams & Wilkins; 1981.Pp:34-35. [ Links ]
12. Chen Z.W., Meyer V.E., Kleinert H.E., et al.: Present indications and contraindications for replantation as reflected by long term functional results. Orthop. Clin. North. Am. 1981;12:849. [ Links ]
13. Medical Research Council (MRC). Aids to examination of the peripheral nervous system. London: Her Majesty ´s Stationery Office;1976. [ Links ]
14. Russell R.C., O´Brien B., Morrison W.A., et al.: The late functional results of upper limb revascularization and replantation. J. Hand Surg. 1984;9A:623. [ Links ]
15. Urbaniak J.R., Roth J.H., Nunley J.A., Goldner R.D., Koman A.: The results of replantation after amputation of a single finger. J. Bone Joint Surg. 1985;67A:611. [ Links ]
16. Buntic R.F., Brooks D., Buncke G.M.: Index finger salvage with replantation and revascularization: revisiting conventional wisdom. Microsurgery 2008;28:612. [ Links ]
17. Battiston B., Tos P., Clemente A., Pontini I.: Actualities in big segments replantation surgery. J. Plast. Reconstr. Aesthet. Surg. 2007;60:849. [ Links ]
18. Medling B.D., Bueno R.A., Russell R.C., Neumeister M.W.: Replantation outcomes. Clin. Plast. Surg. 2007;34:177. [ Links ]
19. Shecker L.R.. Chester S.P., Netscher D.T., et al.: Functional results of dynamic splinting after transmetacarpal, wrist, and distal forearm replantation. J. Hand Surg. 1995;20B:584. [ Links ]
20. Aztei A., Pignati M., Baldrighi C.M., Maranzano M., Cugola L.: Long-term results of replantation of the proximal forearm following avulsion amputation. Microsurgery 2005;25:293. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Daniel Camporro Fernández
C/Benedicto Santos López, 2, 5oG.
33013 Oviedo. Asturias. España
e-mail: dcamporro@arquired.es