My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Cirugía Plástica Ibero-Latinoamericana
On-line version ISSN 1989-2055Print version ISSN 0376-7892
Cir. plást. iberolatinoam. vol.40 n.2 Madrid Apr./Jun. 2014
https://dx.doi.org/10.4321/S0376-78922014000200012
Reanimación palpebral con colgajo frontal miofuncional. Caso clínico
Eyelid reanimation with myofunctional frontal flap. Clinical case
García-García, F.* y Cárdenas-Mejía, A.**
*Médico residente
**Especialista en Cirugía Plástica, Estética y Reconstructiva
División de Cirugía Plástica, Estética y Reconstructiva, Hospital General Dr. Manuel Gea González, México D.F., México
Dirección para correspondencia
RESUMEN
El párpado es una estructura crítica para la protección y función del globo ocular, y parte primordial en la estética facial. Su reconstrucción está determinada por la extensión de la lesión y el compromiso de las diferentes capas. Siempre se preferirán tejidos loco-regionales debido a su mayor similitud y disposición. Los métodos de reanimación palpebral se pueden dividir en estáticos y dinámicos, considerando a estos últimos como el único medio para restaurar el parpadeo.
Presentamos un caso de celulitis orbitaria preseptal con lesión de espesor total del párpado superior y su reconstrucción miofuncional utilizando un colgajo frontal. Este colgajo frontal miocutáneo logró la restauración funcional del párpado comprometido mediante la adición de fibras musculares y permitiendo el fenómeno de reinervación.
Palabras clave: Celulitis orbitaria, Colgajo pediculado, Terapias miofuncionales.
Nivel de evidencia científica V
ABSTRACT
The eyelid is a critical and protective structure for the eyeball, and a principal part for the facial aesthetic. The extension of the injury and the affected layers determine the kind of reconstruction. It´s always preferred a loco-regional tissues because their similitude and availability. The reanimation methods can be separated in statics and dynamics, always considering the last mentioned like the unique option for blink restoration.
We present a case report of orbital preseptal cellulitis with upper eyelid total thickness injury and the reconstruction with a myofunctional forehead flap. This flap allowed the functional eyelid reestablishment by using the muscle fibers and the reinervation phenomenon.
Key words: Orbital cellulitis, Pedicled flap, Myofunctional therapies.
Level of evidence V
Introducción
El párpado como estructura anatómica y funcional es crítico para la protección del ojo y para preservar la visión. La exposición corneal y la falta de protección del globo ocular conllevan serias complicaciones como: abrasión corneal, queratopatía por exposición, epífora y pérdida de la visión. El tratamiento inicial debe estar enfocado a preservar la visión, seguido por la restauración de la función palpebral y la reconstrucción estética (1).
Existen muchas opciones para la reconstrucción del párpado superior; la elección depende del porcentaje de párpado lesionado y de las capas y estructuras involucradas. El objetivo de la reconstrucción es obtener un resultado estético y funcional aceptable (2).
El uso de tejidos periorbitarios como área donante, es una alternativa cuando existe gran pérdida de tejido palpebral o cuando éste no está disponible. Sin embargo, la piel periorbitaria posee diferente calidad y grosor (2).
Por su parte, las técnicas de reanimación palpebral, y específicamente la restauración del parpadeo, deben tener como objetivo restituir los mecanismos protectores de la córnea y permitir la recuperación de una apariencia lo más natural posible. Existen procedimientos tanto dinámicos como estáticos que permiten el cierre ocular, pero solo los procedimientos dinámicos pueden restaurar el parpadeo (3).
Hasta el momento, los procedimientos empleados para la reanimación palpebral en pacientes con parálisis facial, incluyen el colgajo de músculo frontal, músculo temporal (como opciones regionales) y colgajos libres como los de platisma y músculo occipital, con resultados variables (3).
El colgajo frontal fue descrito por Kazanjian y Roopenian (4) y generalmente se utiliza para la reconstrucción de defectos de gran tamaño. Su aporte sanguíneo se basa en la arteria supratroclear o en la arteria supraorbitaria, y su levantamiento se realiza en un plano subgaleal. Requiere cuando menos 2 tiempos quirúrgicos y proporciona piel de mayor grosor que el tejido nativo.
El fenómeno de reinervación por contacto directo de músculo viable, fue descrito inicialmente por Thompson en 1971 y consiste en la inervación progresiva de un músculo trasplantado a partir del contacto con un músculo inervado (5).
Presentamos un caso clínico que evidencia la posibilidad de recuperación de la funcionalidad y de la estética durante la reconstrucción palpebral en lesiones con pérdida cutánea y muscular en las que los tejidos locales no son suficientes, mediante la adición de fibras musculares y permitiendo el fenómeno de reinervación.
Caso clínico
Varón de 48 años de edad, diabético de larga evolución, mal controlado, que se presenta en el Servicio de Urgencias de nuestro hospital con un cuadro de 5 días de evolución caracterizado por dolor, edema y aumento de temperatura en párpado superior e inferior izquierdos,
según relata secundarios a trauma contuso que condicionó una dermoabrasión de poca trascendencia inicialmente.
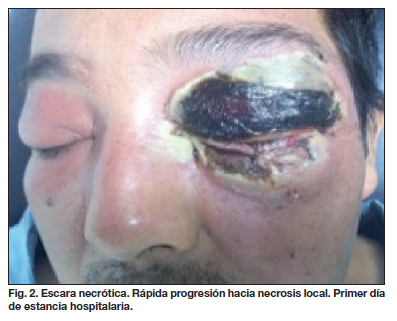
A su ingreso, es valorado por Oftalmología y diagnosticado de un cuadro de celulitis preseptal (Fig. 1). A las 8 horas de su ingreso desarrolla una escara necrótica en el tejido involucrado (Fig. 2). Durante el primer día de internamiento se le practicó aseo quirúrgico y desbridamiento de la totalidad del tejido necrótico (Fig. 3). Se envía material a cultivo bacteriológico, identificando Streptococo Pyogenes. De acuerdo a dicho resultado, el paciente fue valorado por Infectología y se inició tratamiento con Meropenem, Vancomicina, Clindamicina y Anfotericina.
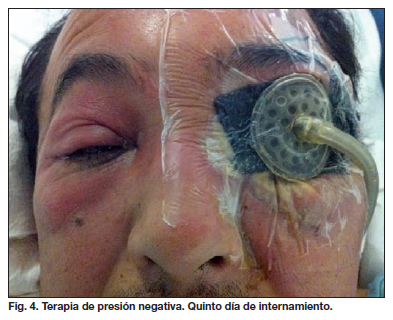
Durante el segundo día de internamiento fue sometido a valoración por parte de la Clínica de Heridas del Servicio de Dermatología y se inició tratamiento con terapia de presión negativa, a 125 mmHg de forma contínua, con el objetivo de controlar el exudado, favorecer la granulación y disminuir el espacio muerto. Esta terapia fue suspendida 3 días después (al quinto día de internamiento) por progresión del eritema hacia la porción palpebral contralateral (Fig. 4). El paciente continuó a cargo de Oftalmología y Dermatología, siendo tratado con curas a base de solución fisiológica e isodine y cubierto con parches de alginato, procedimiento mediante el cual se logró controlar el proceso infeccioso.
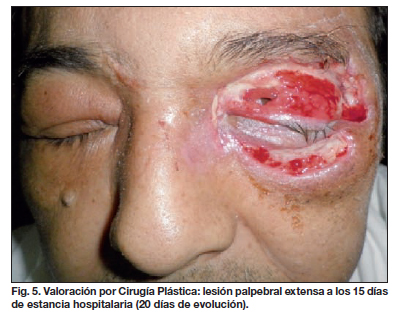
A los 15 días de internamiento, fue valorado por Cirugía Plástica y Reconstructiva, objetivando la pérdida cutánea de la totalidad del párpado superior, pérdida parcial de músculo orbicular y elevador (este último se encontraba desinsertado), buen tejido de granulación y pérdidas focales de conjuntiva (Fig. 5).
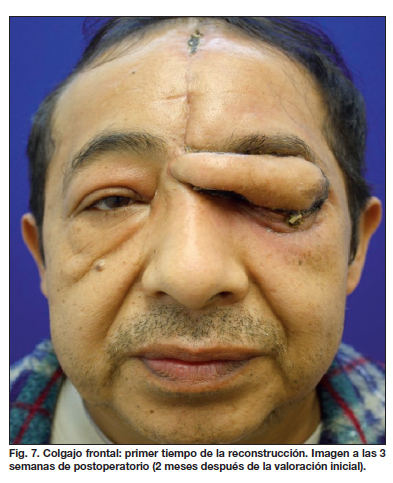
Un mes después de la valoración inicial, el paciente fue intervenido quirúrgicamente realizándose desbridamiento del tejido de granulación hasta lograr el cierre palpebral parcial, identificando placa tarsal íntegra (Fig. 6). Realizamos colgajos locales para cerrar defectos en conjuntiva, cantotomía lateral, injerto de espesor total en canto medial y colgajo frontal músculocutaneo derecho que fijamos al remanente súpero-externo del músculo orbicular del párpado (Fig. 7).
Cuatro semanas después, llevamos a cabo la sección del pedículo y el adelgazamiento del colgajo frontal, viendo que el paciente presentaba movimiento palpebral dependiente de la miorrafia del frontal con el remanente del orbicular del párpado (Fig. 8).
El paciente persistió con un mayor volumen y eversión del párpado reconstruido, por lo que 2 meses después realizamos un nuevo adelgazamiento del colgajo y corregimos el lagoftalmos mediante cantopexia lateral, liberando el ligamento palpebral y reinsertándolo en el reborde orbitario (Fig. 9).
Tras 2 años de evolución, presenta cobertura del globo ocular con cierre y apertura palpebral completos, sin repercusión visual (Fig. 10). No ha requerido nuevo tratamiento quirúrgico.
Discusión
La reconstrucción palpebral es un procedimiento desafiante para el cirujano reconstructivo. La obtención de un resultado funcional y estético debe iniciarse con un análisis de la complejidad del defecto y con la valoración por separado de sus componentes. El disponer de un algoritmo de abordaje de la lesión, junto con una técnica quirúrgica meticulosa, permitirá obtener resultados óptimos y evitar futuras complicaciones (6).
Como alternativas quirúrgicas para este paciente contemplamos la posibilidad de un injerto de espesor total de piel retroauricular, que no le brindaría beneficio funcional, por lo que preferimos optar por una alternativa dinámica entre las que encontramos: el colgajo de Fricke, la transposición de músculo temporal con injerto de piel sobre el músculo, o un colgajo libre de platisma, que supone una mayor complejidad y demanda más tiempo quirúrgico.
Los procedimientos dinámicos proveen al párpado dañado un sustrato funcional sobre el cual realizar procedimientos estáticos, para que juntos, restablezcan el parpadeo (3).
Otra opción es el colgajo de avance órbiculo-tarsoconjuntival, descrito por Abullarade, que consideramos no hubiera sido factible en nuestro caso por la pérdida de porciones del músculo orbicular que presentaba el paciente (7).
En aquellos defectos que involucran más de una unidad anatómica, el emplear un procedimiento quirúrgico único no permite alcanzar a veces la reconstrucción del nuevo párpado, por lo que es necesario combinar más de una técnica para reparar correctamente la lesión (8).
Tomamos la decision de realizar un colgajo periorbitario para brindar un tejido funcional (que incluyera una porción muscular) y que proporcionara la mayor similitud posible. La utilización de un procedimiento microquirúrgico o de mayor envergadura es una contraindicación relativa por la comorbilidad que implican en un paciente diabético, y la idea de realizar en un segundo tiempo quirúrgico el reemplazo del músculo elevador con un colgajo de músculo frontal, afortunadamente no fue necesaria ya que este músculo solo se encontró desinsertado.
En cuanto al uso del sistema de terapia de presión negativa sobre el globo ocular, se fundamentó en un protocolo realizado en conjunto por varios servicios de este hospital y que actualmente se encuentra en vías de publicación. El objetivo es promover la cicatrización a través de la disminución del edema, la estimulación de la granulación, la proliferación celular y la angiogénesis, favoreciendo la perfusión y reduciendo la carga bacteriana mientras se mantiene un ambiente húmedo local (9). La decisión de suspender la terapia se tomó debido a la difusión del cuadro infeccioso hacia el lado contralateral.
La propagación del estímulo nervioso a través de las fibras musculares ha sido tema de investigación constante; en particular tras una denervación parcial. Las evidencias sugieren que la reinervación se puede producir a partir de fibras nerviosas adyacentes procedentes de la musculatura contigua al sitio denervado (10). El paciente que presentamos tuvo como resultante un adecuado cierre palpebral, a la vez que pudimos respetar la subunidad estética con tejido y volumen de características similares al contralateral.
Hipotetizamos mediante la presentación de este caso clínico que el movimiento palpebral que presenta la porción palpebral reconstruida puede deberse a las fibras remanentes del músculo orbicular, así como a la reinervación del nuevo músculo.
Conclusiones
El colgajo frontal es una alternativa segura para la reconstrucción del párpado superior. Proporciona resultados estéticos y funcionales satisfactorios en defectos de espesor total y con severo compromiso de las diferentes capas palpebrales. Como beneficio adicional de este colgajo, comprobamos el adecuado funcionamiento del parpado que se obtiene con la utilización de un colgajo miofuncional. Esta reanimación se puede explicar mediante el aporte muscular proporcionado por el colgajo y por el fenómeno de reinervación por contacto.
Bibliografía
1. McMonnies, CW.: Incomplete blinking: Exposure keratopathy, lid wiper epitheliopathy, dry eye, refractive surgery, and dry contact lenses. Cont Lens Anterior Eye. 2007, 30:37-51. [ Links ]
2. Di Francesco, L.: Upper Eyelid Reconstruction. Plast. Reconstr. Surg. 2004, 114: 98e-107e. [ Links ]
3. Terzis, J.: Blink Restoration in Adult Facial Paralysis. Plast. Reconstr. Surg. 2010, 126: 126-139. [ Links ]
4. Kazanjian, V. H., and Roopenian, A.:Median forehead flaps in the repair of defects of the nose and surrounding areas. Trans. Am. Acad. Ophthalmol. Otolaryngol. 1956, 60(4): 557-566. [ Links ]
5. Thompson, N.: Autogenous free grafts of skeletal muscle. Plast Reconstr. Surg. 1971. 48: 11-27. [ Links ]
6. Codner, M.A.: Upper and Lower Eyelid Reconstruction. Plast. Reconstr. Surg. 2010, 126: 231e-245e. [ Links ]
7. Abullarade, J. de: Reconstrucción completa y dinámica del párpado superior. Cir. plást. iberolatinoam., 2013, 39 (2): 153-157. [ Links ]
8. Martínez Vera, E. et al.: Tumor de párpados: 241 casos: hallazgos y desafíos para la reconstrucción. Cir. plást. iberolatinoam., 2013,.39 (2): 145-152. [ Links ]
9. López Oliver, R.: Negative Pressure wound therapy in preseptal orbital cellulitis complicated with fasciitis and preseptal abscess. Ophthal Plast Reconstr Surg. Manuscript number OPRS-D-13-00606R1. [ Links ]
10. W. J. Betz.: Sprouting of active nerve terminals in partially inactive muscle of the rat. J. Phyeiol. 1980, 303: 281-297. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Federico García García
División de Cirugía Plástica, Estética y Reconstructiva
Hospital Manuel Gea González
Avenida Calzada de Tlalpan # 4800
Colonia Sección XVI, Delegación Tlalpan
Distrito Federal, México. CP 14080, México
e-mail: fgg_9@hotmail.com