My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Cirugía Plástica Ibero-Latinoamericana
On-line version ISSN 1989-2055Print version ISSN 0376-7892
Cir. plást. iberolatinoam. vol.41 n.3 Madrid Jul./Sep. 2015
https://dx.doi.org/10.4321/S0376-78922015000300005
Beneficios del adhesivo autólogo de fibrina y PRP en ritidectomía
Beneficial effect of fibrin autologous adhesive and PRP in rhytidectomy
Hernández, I.*; Rossani, G.* y Castro-Sierra, R.**
* Cirujano Plástico de INGECEL, Instituto Peruano de Ingeniería Celular y Manufactura Tisular, Lima, Perú.
** Cirujano Plástico, Jefe del Servicio de Cirugía Plástica del Hospital Nacional "Hipólito Unanue" (HNHU), Lima, Perú.
Dirección para correspondencia
RESUMEN
Determinamos la eficacia clínica del adhesivo autólogo de fibrina y la fracción de sangre rica en plaquetas (PRP) en la disminución de complicaciones en ritidectomía. Se intervino con igual técnica ambas hemicaras, pero solo una, aleatoriamente, recibió tratamiento con hemoderivados. Estudiamos comparativamente la evolución postquirúrgica de una hemicara frente a otra: tiempo de recuperación a corto, medio y largo plazo; incidencia de hematomas, seromas, epidermolisis, necrosis y equimosis; y satisfacción con los resultados. Todos los datos recogidos fueron analizados estadísticamente.
Realizamos un estudio clínico prospectivo en fase I, randomizado y a doble ciego, en una muestra de 19 pacientes, mayores de 50 años, sometidos a ritidectomía. A todos se les aplicó por goteo las fracciones de fibrina y PRP en la hemicara seleccionada hasta cubrir toda el área quirúrgica antes del cierre con suturas: sienes, mejillas y cuello. El tratamiento se completó en ambas hemicaras con drenaje laminar durante 24 horas y vendaje oclusivo durante 72 horas.
Las hemicaras que presentaron menos complicaciones, evolucionaron mejor y de forma más rápida fueron las tratadas con la composición de hemoderivados. En todas, el tiempo de recuperación promedio fue un 48% menor respecto a las no tratadas. Las equimosis fueron más evidentes en las hemicaras no tratadas y solo en ellas se desarrollaron hematomas. La cicatrización con epidermolisis de los bordes de los colgajos se observó en 10 casos: 2 en hemicara tratadas con hemoderivados y 8 en las hemicaras control. Las hemicaras tratadas evolucionaron más rápidamente, sin secuelas cicatriciales y con notable satisfacción por parte de los pacientes.
Concluimos que el efecto del adhesivo autólogo de fibrina combinado con PRP en las ritidectomías reduce la incidencia de seromas, equimosis, epidermólisis y el tiempo de recuperación, y favorece una evidente supervivencia de la cicatrización de los bordes de los colgajos. Además proporciona un alto grado de satisfacción en los pacientes por los resultados obtenidos en los controles a corto y medio plazo; a largo plazo: 2 y 6 meses tras la cirugía, no observamos diferencias entre las hemicaras tratadas y no tratadas con hemoderivados.
Palabras clave: Ritidectomía, Adhesivo de fibrina, Fibrina autóloga, PRP, Hemoderivados.
Nivel de evidencia científica: 3.
ABSTRACT
Our goal is to determine the clinical efficacy of autologous fibrin and PRP adhesive effect in reducing complications in rhytidectomy. Short, medium and long term patient recovery time was followed up. All patients received treatment with the autologous blood fractions on only half of the face, while the other half served as a control. Comparative follow up were observed in their post-op symptoms: frequency in developing hematomas, seromas, epidermolysis, necrosis and echymosis; patients were also requested to complete questionnaires regarding satisfaction with the outcome.
We conduct a prospective, double blind, randomized clinical study in phase I, on a sample of 19 patients, over 50 years of age, who underwent surgical facial lifting (rhytidectomy), and were randomly exposed to autologous adhesive fibrin and PRP on half of the face, where received autologous fibrin and PRP by dripping on the whole surgical area including temples, cheeks and neck, before its closure. Treatment was completed with a laminar drainage for 24 hours, and occlusive bandage for 72 hours.
The half faces treated with hemoderivatives presented less complications and progressed faster and better than those that were operated without them. Mean recovery time was 48% less than the half face not treated. Hematomas were observed only on the half faces not treated, and ecchymosis was also more evident on this side. Wound healing with epidermolysis of flap edges were present in 10 cases: 2 in a half face treated and 8 in control. The half faces treated progressed faster and with no scarring consequences. Patient satisfaction with results was high.
In conclusion, autologous fibrin adhesive effect and PRP in rhytidectomies reduces the occurrence of seromas, ecchymosis, epidermolysis, and the recovery time; it obtains evident safe survival of flap edges and faster healing. Responses to questionnaire showed a high level of patient satisfaction with the results at short and medium point of control; but at longer following: 2 and 6 months, there were not visible differences between treated half faces versus the non-treated ones.
Key words: Rhytidectomy, Fibrin adhesive, Autologous fibrin, PRP.
Level of evidence: 3.
Introducción
Uno de los mayores retos que afronta la ritidectomía es la alta tasa de efectos secundarios y complicaciones ligados al postoperatorio inmediato. Entre ellos destaca la incidencia de equimosis, seromas y hematomas. En numerosas ocasiones y en función de su volumen, el cirujano se ve obligado a efectuar drenajes. Entre las complicaciones tempranas también se produce la epidermolisis, cuya etiología no siempre puede esclarecerse con precisión. Teniendo en cuenta la frecuencia de presentación de cada una de estas complicaciones, juntas o por separado, vimos la necesidad de implementar tratamientos coadyuvantes en nuestro proceder quirúrgico que pudieran acortar el tiempo de recuperación de los pacientes y minimizaran las secuelas de la cirugía (Fig. 1). La menor incidencia de efectos secundarios y complicaciones tiene repercusión en el mayor grado de satisfacción de los pacientes; además, una evolución postoperatoria más rápida y con menos incidencias repercute también directamente en una notable disminución de los costes hospitalarios, cuyo incremento corre parejo a las intervenciones para tratar por ejemplo, seromas y hematomas.
Al revisar la literatura encontramos numerosas referencias, que se remontan a los años 90, relacionadas con el empleo de fibrina autóloga como adhesivo con la finalidad de acelerar el tiempo de recuperación tras las intervenciones quirúrgicas y reducir las posibles secuelas postoperatorias (1-4). Posteriormente, las evidencias clínicas han relacionado los beneficios de la fracción de sangre rica en plaquetas (PRP) como agente terapéutico debido a su contenido en factores de crecimiento y a su notable capacidad angiogénica capaz de activar la cicatrización (5, 6). En línea con lo observado por Findikcioglu (7), el PRP y el adhesivo de fibrina inducen una mejor y más rápida cicatrización debido al desarrollo del número de arteriolas, comprobado por histología y por microangiografía.
Nuestro grupo ya publicó en esta misma revista sobre las bondades del empleo de PRP al lograr una epitelización más rápida en quemaduras de segundo grado (8). Posteriormente, en una nueva publicación sobre la eficacia de la fibrina autóloga empleada en heridas traumáticas (con exposición de tejido noble), objetivamos que su disposición en malla sobre el lecho cruento era capaz de acelerar la reparación cicatricial (9). En ambos trabajos comunicamos que los resultados mostraban estadísticamente una significativa disminución del tiempo de recuperación del tejido comparativamente con los casos en los que no se empleó PRP y/o fibrina (Fig. 2). Si los mencionados trabajos se realizaron en indicaciones de cirugía reparadora, el presente estudio lo realizamos en ritidectomías estéticas, teniendo en cuenta la oportunidad que nos brinda el poder comparar en el mismo paciente nuestras propias observaciones si operamos con la misma técnica y por los mismos cirujanos y luego seguimos la evolución postquirúrgica de una hemicara tratada con hemoderivados, y otra no (Fig. 3-6). De esta forma tendremos como objetivo validar la bondad de los efectos de la fibrina y del PRP.



En condiciones normales, cuando se produce una lesión en el tejido, las proteínas proinflamatorias (citoquinas) incrementan la velocidad de migración de las células hacia la zona dañada, iniciando la primera fase del proceso reparativo-inflamatorio (10). A continuación, las glicoproteínas se adhieren para definir una matriz, mientras que la fibrina y la fibronectina se enlazan para formar una red que retiene las proteínas con la finalidad de evitar la pérdida hemática. En este proceso, la acción de la histamina convierte a los vasos y capilares sanguíneos en porosos (fenómeno de fenestración), dando posibilidad a que el tejido se vuelva edematoso debido a las proteínas aportadas por la pérdida activa de sangre al espacio extravascular (9).
En las ritidectomías, el fenómeno descrito está disminuido por la disrupción tisular que ocurre durante la cirugía, por lo que decidimos actuar con los factores reguladores de la inflamación que ayudan a la cicatrización, aplicándolos directamente sobre el lecho cruento. Esta maniobra complementaría el paso de estos agentes, que normalmente ocurre a través de los capilares, debido a que la vasoconstricción originada por la medicación anestésica quirúrgica produce una perfusión sanguínea pobre.
Una de las aplicaciones de la fibrina autóloga sobre las que existe unanimidad es su empleo como adhesivo biológico (11-13): incorporación de injertos óseos o biomateriales cristalizados, y su empleo como membrana biológica o en spray para aumentar la adhesividad de los colgajos al lecho receptor. Asimismo, la fibrina autóloga ha sido descrita como un producto con capacidad para sellar tejidos, promoviendo la hemostasia y la reparación tisular. También actúa eficazmente como membrana biológica (14).
En un metanálisis de revisión dedicado al empleo de selladores tisulares (15), solo 3 artículos de los 10 encontrados se guiaron por criterios de inclusión para determinar la eficacia como adhesivos de la fibrina y el PRP. En el trabajo de referencia se discute sobre la implicación de los hemoderivados en la reducción de las complicaciones propias de la ritidectomía facial y con respecto a la formación de hematomas, equimosis y edema que pueden ocurrir tras la cirugía. Aunque no se observa significancia desde el punto de vista estadístico, los resultados demuestran una fuerte tendencia a la reducción de las equimosis y hematomas, que es notable 24 horas después de la intervención si se emplean selladores tisulares en comparación con la hemicara contralateral que sirvió como control. La conclusión a la que se llega es que los hemoderivados pueden ser útiles en los pacientes con riesgo elevado de hematomas y formación de equimosis.
En nuestro criterio, las cuestiones importantes planteadas en el empleo de hemoderivados se relacionan con la carencia de una regulación internacional homogénea. Su empleo depende de cada país, y las diferentes legislaciones determinan el destino que se da a los derivados biológicos así como el tipo de información que se brinda a la población sobre el empleo terapéutico de los materiales mencionados. En general, el público tiene información distorsionada sobre la cirugía y la medicina dirigidas a una acción regenerativa de los tejidos cuando se emplean hemoderivados. Es como si se tratara de "dar una aspirina". Al contrario, y en nuestra experiencia, las terapias con hemoderivados no son una medicina de acción química puntual, sino que se trata de servirse de un producto activo que una vez empleado interactúa con las células vivas, como es el caso del proceso cicatricial. Su actuación es pues la de encauzar las citoquinas para que biológicamente, y a diferentes niveles: autocrino, paracrino y endocrino, interactúen como mediadores y activen la reparación del tejido.
Debido al incremento que actualmente se experimenta en el empleo de hemoderivados, como es el caso de España, donde se detecta una práctica exponencial con distintas finalidades, la Agencia Española del Medicamento y Productos Sanitarios (AEMPS) considera al PRP, y por añadidura a los hemoderivados, como medicamentos de uso humano, desde su informe de 23 de mayo de 2013 (16).
El objetivo de nuestro estudio es pues revisar la eficacia de la fibrina autóloga y la fracción de PRP empleándolos en la cirugía de ritidectomía en un estudio controlado y aleatorio que tiene como finalidad constatar si existen ventajas en su empleo y si pueden recomendarse en otras intervenciones de Cirugía Plástica, Estética y Reparadora. También comprobamos la posibilidad de que en la evolución clínica, los pacientes intervenidos de ritidectomía y tratados con adhesivo autólogo de fibrina y PRP desarrollen menos hematomas, equimosis, seromas y epidermolisis. De existir estos resultados se traducirían en una reducción del tiempo de recuperación quirúrgica, proporcionando ventajas que repercutirán en el estado general del paciente y en el grado de satisfacción con los resultados obtenidos. Igualmente, una recuperación más temprana influirá en el tiempo de baja laboral, reduciendo los costos socio-sanitarios.
Material y método
Para alcanzar los objetivos del presente estudio elaboramos un protocolo de extracción y preparación del adhesivo de fibrina autóloga y PRP destinado a ser empleado de forma intraoperatoria. Tuvimos en cuenta controlar si el empleo de los mencionados hemoderivados podría ser una alternativa terapéutica que repercutiera en los costos sanitarios.
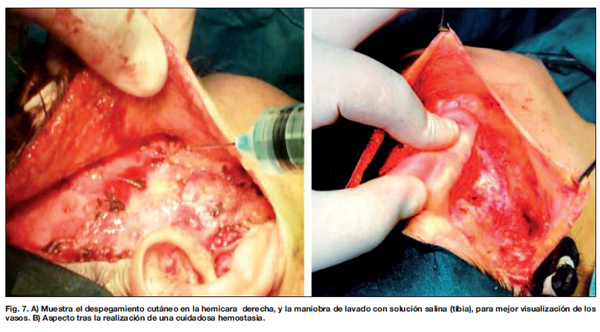
Para todo ello diseñamos un estudio prospectivo, randomizado y a doble ciego, comparando la evolución de las hemicaras de cada paciente. Es decir, la hemicara opuesta en el mismo paciente, que no fue tratada con fibrina autóloga y PRP, sirvió de control para comparar la evolución postquirúrgica frente a la hemicara tratada con hemoderivados (Fig. 7).
Reclutamos 19 pacientes que fueron tratados tras la cirugía convencional de ritidectomía. Empleamos también drenaje laminar durante 24 horas y se colocó vendaje oclusivo durante 72 horas.
Todos los pacientes fueron tratados en el Instituto Peruano de Ingeniería Celular y Manufactura Tisular de Lima (Perú), entre febrero y septiembre de 2014.
La muestra de 19 pacientes, con edades comprendidas entre los 51 y los 64 años (media 58,4 ± 3,7), estuvo compuesta por 13 mujeres y 6 varones. Todos presentaban signos de envejecimiento cutáneo, con laxitud y redundancia de la piel facial, en los que estaba indicada la ritidectomía quirúrgica (Tabla I). Los pacientes eran fototipo IV según la clasificación de Fitzpatrick.
Todos aceptaron y firmaron el consentimiento informado, y tras la cirugía recibieron atención hospitalaria durante 24 horas antes del alta hospitalaria.
El estudio respetó los tratados y protocolos internacionales de investigación de Helsinki y se llevó a cabo bajo los requerimientos de Manipulación Mínima de Tejidos Autólogos de acuerdo a la ISCT (International Society for Cellular Therapy) y APTCEL (Asociación Peruana de Terapia Celular).
Como criterios de inclusión en la selección de los pacientes, tuvimos en cuenta:
• Aquellos que solicitaron y presentaban evidente indicación de ritidectomía y cuyo rango de edad estaba comprendido entre los 51 y los 64 años.
• Aquellos que aceptaron firmar el consentimiento informado sabiendo que formaban parte de un programa de investigación y que solo se les trataría una hemicara con hemoderivados, sirviendo la otra como control.
• Aquellos que fueron tratados por el mismo equipo médico y con igual técnica quirúrgica. Para la obtención de los hemoderivados también se siguió el mismo protocolo de extracción, aislamiento y aplicación.
• Aquellos que contaban con buen estado físico y nutricional. A tal fin determinamos en todos hemograma completo, perfil de coagulación y proteinemia. Consideramos que los valores de hemoglobina fueran igual o superiores a 11 mg/100 ml; que la proteinemia no fuese inferior a 3,5 mg/100 ml y que los valores de coagulación estuvieran dentro de los rangos normales, incluyendo el número de plaquetas, que debía ser superior a 150.000 por dl.
Excluimos del estudio a aquellos pacientes:
• Que no aceptaron firmar el consentimiento informado.
• Que se encontraban fuera del rango de edades preestablecido.
• Que presentaban proteinemia inferior a 3,5 mg/100 ml, hemoglobina inferior a 11 mg/100 ml y/o número de plaquetas inferior a 150.000/dl.
• Que no pudieran ser tratados por el mismo equipo médico y/o que no estuvieran dispuestos a seguir el programa de actuación propuesto.
En cuanto al equipo médico tratante, fueron los 2 primeros firmantes del artículo los que se encargaron de la selección de pacientes y estuvieron atentos al cumplimiento de los criterios de inclusión.
Editamos también fichas clínicas y cuestionarios de evaluación con escalas analógicas para la tomar de datos y el análisis del material fotográfico recogido. Las fotografías se obtuvieron siempre en similares condiciones de luz y ambiente.
Para las tomas de sangre empleamos jeringas estériles desechables de diferentes volúmenes y tubos estériles de vacío de 3,5 cc, mezcladas con citrato de sodio al 3,2%, como anticoagulante. Una vez obtenidas las muestras procedimos a su centrifugado empleando centrifugadora analógica para 6 tubos (GreedMed GT 119-100T, EE.UU.), programable para alcanzar hasta 4.000 revoluciones por minuto (rpm). En la posterior activación de las plaquetas, para ayudar al buen desarrollo de la red de fibrina, utilizamos ampollas de 10 ml de gluconato de calcio al 10%.
Realizamos la primera revisión de todos los pacientes 1 y 3 días después de la cirugía. La evaluación del estado y evolución de las áreas tratadas se llevó a cabo también 5 y 7 días después de la intervención teniendo en cuenta las complicaciones tempranas comunes de la ritidectomía. Al 5o, 7o y 12o días retiramos respectivamente las suturas preauriculares, retroauriculares y las de contención. En estos días evaluamos también las diferencias entre las dos hemicaras y la cicatrización de los colgajos. Las revisiones posteriores se hicieron 3 y 4 semanas después de la cirugía y el seguimiento a largo plazo se efectuó a los 2 y 6 meses de la cirugía.
Obtención y aplicación de los hemoderivados
La obtención de la fibrina autóloga y de PRP difiere según el método sea abierto o cerrado. En el Perú, si se emplea la técnica cerrada en vacío, en pequeñas cantidades y bajo nula o mínima manipulación, no se requiere seguimiento sanitario; pero es mandatorio el asesoramiento y certificación de un especialista en Hematología. En España, en caso de emplear la técnica abierta, debe solicitarse permiso al organismo sanitario correspondiente, el cual deberá inspeccionar las instalaciones antes de conceder la correspondiente autorización. Si se emplea la técnica cerrada no es preciso el permiso mencionado, aunque el equipo empleado en todo el proceso debe disponer del marcado CE (16). En el presente estudio, el equipo técnico de laboratorio fue el encargado de procesar la sangre que se extrajo mediante técnica cerrada con la supervisión de un especialista en Hematología y respetando los acuerdos internacionales de manipulación de tejidos autólogos.
Realizamos la extracción de sangre por punción venosa empleando tubos estériles de 3,5 ml, cerrados al vacío, que contenían citrato sódico al 3,2%. Los tubos se colocaron en la centrifugadora que programamos a 3.200 rpm durante 12 minutos para separar en capas los componentes formes de la sangre, entre ellos los glóbulos rojos, leucocitos, plaquetas, proteínas fibrinoides y fibrina.
Por consenso, la cantidad de sangre extraída de cada paciente no superó los 20 ml de los que se obtuvieron entre 8 a 10 ml de plasma, de los cuales 2,5 a 3,5 ml eran PRP y el resto plasma pobre en plaquetas (PPP). En este último es donde se encuentran las estructuras proteicas como la fibrina, en cantidad suficiente para cubrir por goteo la zona cruenta de la ritidectomía. El plasma obtenido de la centrifugación se separa en 3 fracciones: el tercio superior corresponde al plasma pobre en plaquetas (PPP) y rico en fibrina; el tercio medio tiene una concentración de plaquetas cercana a la considerada como normal; y el tercio inferior es la fracción conocida como PRP. Inmediatamente por debajo de la fracción de PRP, y separando la fracción eritrocitaria, se encuentran los leucocitos. De acuerdo con lo publicado (14), tanto la fracción pobre como la rica en plaquetas poseen una adecuada función bacteriostática, por lo que no es preciso incluir la fracción leucocitaria en el tratamiento.
Una vez que por aspiración del tubo obtuvimos las 3 fracciones del plasma (incluyendo PRP y PPP), añadimos 0,1 ml de gluconato de calcio al 10% por cada ml de plasma a fin de estimular la liberación de factores de crecimiento contenidos en las plaquetas que se encuentran en las 3 fracciones. Este proceso debe hacerse con rapidez, ya que la activación plaquetaria y la liberación de fibrina del tercio medio y superior se inicia transcurridos 5 minutos, contrayéndose la malla de fibrina que se forma en pocos minutos. En el caso del PRP, contenido en el tercio inferior, su activación se produce aproximadamente a los 8 minutos (8).
Aplicamos ambos hemoderivados sobre el lecho cruento mediante goteo antes de que el contenido de las jeringas gelificara como consecuencia de la activación del proceso de coagulación (Fig. 8). A continuación cubrimos toda la zona quirúrgica expuesta, teniendo cuidado de que el goteo progresivamente formara una película homogénea y uniforme.
La aplicación de los hemoderivados se realizó al finalizar la plicatura del SMAS y después de la escisión de la piel redundante, revisando la hemostasia del área operatoria. Los puntos de sutura para tensión supra y retroauricular se efectuaron tras la aplicación de la fibrina y el PRP, procediendo seguidamente al cierre completo del trazado quirúrgico con nylon 5/0. Inmediatamente después colocamos drenajes laminares, 2 por cada hemicara, emplazándolos en mejillas y cuello, y cubrimos todo con los apósitos estériles durante 24 horas. Pasado este periodo los retiramos observando la evolución del área quirúrgica, su aspecto, signos y síntomas. Aprovechamos este momento también para retirar los drenajes y procedimos a aplicar una nueva cura oclusiva que se repitió cada 2 días.
Valoración subjetiva
A fin de que los pacientes valoraran subjetivamente los resultados, se les entregó una escala visual analógica (VAS) para que juzgaran el aspecto de ambas hemicaras por separado, sin que estuvieran informados sobre cuál de ellas fue tratada con hemoderivados. Debían anotar sobre la presencia de equimosis, edema, hematomas, aspecto de los bordes de los colgajos y síntomas de dolor. Las valoraciones promedio de los resultados se correlacionaron con las puntuaciones alcanzadas del siguiente modo: Muy Bueno, de 80 a 100; Bueno, de 60 a 79; Regular, de 40 a 59; Malo, de 20 a 39; Muy Malo, de 0 a 19. Para la valoración los pacientes estuvieron acompañados de un médico que no había participado en la cirugía, pero experto en ritidectomías. Durante el examen, el médico exclusivamente recordó a los pacientes los detalles que debían tener en cuenta a la hora de emitir la puntuación. A este fin se les facilitaron las fotos previas a la intervención y las fotos de los controles de evaluación efectuados, pidiéndoseles que el examen lo realizaran frente a un espejo. Tanto los valores otorgados por los pacientes como los valores de los examinadores se expresaron como media ± desviación estándar a fin de poderlos comparar estadísticamente.
Valoración objetiva
Fue realizada por 2 examinadores independientes familiarizados con la intervención de ritidectomía y que desconocían qué hemicaras se habían tratado con hemoderivados. Los examinadores emplearon el mismo tipo de escala VAS e iguales valoraciones que los pacientes. También tuvimos en cuenta las fotografías previas a la intervención y las obtenidas en los exámenes de control.
Esta valoración se realizó hasta los últimos controles de seguimiento realizados 2 y 6 meses después de la intervención.
Estudio estadístico
Empleamos el sistema SPSS® v. 20 para Windows. Como test de contraste estadístico empleamos t de Student para muestras independientes, tomando p=0,05 como punto de significación.
RESULTADOS
A todos los pacientes se les retiraron los puntos de sutura preauriculares transcurridos 5 días desde la intervención. A los 7 días se retiraron las suturas retroauriculares y las del cuello y las sienes. A los 12 días se retiraron las suturas de contención ubicadas en la zona supraauricular y las del colgajo del cuello en la región temporal.
Todos los pacientes quedaron hospitalizados durante 24 horas a fin de evaluar la evolución inicial. Las evaluaciones se realizaron a doble ciego por personal del Instituto que tenía experiencia en ritidectomías, aunque no participó en el estudio.
En la primera cura, a las 24 horas de la intervención, se valoraron 5 signos: equimosis, hematoma, seroma, epidermolisis y necrosis. Las hemicaras tratadas con el adhesivo autólogo de fibrina y PRP fueron las que evolucionaron más rápidamente hacia la curación, con evidente ausencia de equimosis marcadas en el examen realizado 24 horas después de la cirugía (Fig. 9, 10). A fin de poder cuantificar los resultados para el análisis estadístico, la valoración de las hemicaras control y de las hemicaras tratadas con hemoderivados se anotaron como media ± desviación estándar.
En las hemicaras tratadas con hemoderivados no se observaron seromas y/o hematomas. Los seromas y hematomas, que solo aparecieron en las hemicaras control, permanecieron una media de 2,3 ± 1,1 y 4,5 ± 1,0 días, respectivamente.
En el examen de los bordes de los colgajos 24 horas después de la cirugía, no se observaron diferencias entre ambas hemicaras, que mostraban igual coloración.
El edema, en el período inicial postcirugía, fue más evidente en las hemicaras no tratadas con hemoderivados, pero debido al vendaje oclusivo que impide habitualmente el correcto drenaje venoso y linfático, decidimos no tomar en consideración este signo (17).
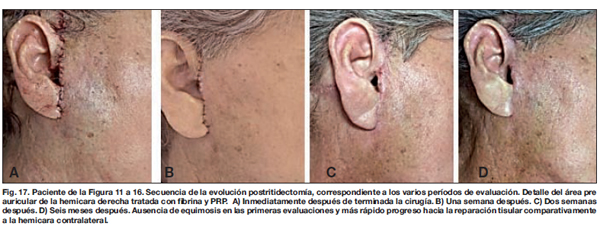
Las equimosis en las hemicaras tratadas con fibrina y PRP persistieron durante 7 días, mientras que en las hemicaras no tratadas persistieron incluso hasta el control de los 12 días, salvo en la hemicara de un paciente no tratado con fibrina y PRP en el que persistieron durante 1 mes. A destacar en este paciente el hecho de que tomaba aspirina a bajas dosis (como antiagregante plaquetario) por indicación de su médico. Las equimosis de las hemicaras control tardaron en resolverse una media de 9,9± 4,2 días, mientras que en las hemicaras tratadas con hemoderivados solo tardaron 5,1 ± 1,9 días, siendo la diferencia estadísticamente significativa (p > 0,05) (Fig. 11-20).








En la visita realizada a los 3 días de la intervención anotamos las lesiones de epidermólisis y buscamos signos de necrosis. Los casos de epidermolisis se resolvieron en un plazo de 5 días en los pacientes tratados con fibrina y PRP, mientras que en los no tratados persistieron hasta el control realizado a las 3 semanas de la cirugía.
De los 4 casos de epidermolisis observados, 3 correspondieron a pacientes del grupo no tratado con hemoderivados y 1 al grupo tratado, dándose la particularidad de que este paciente padecía diabetes tipo II bien controlada. La epidermolisis se localizó preauricularmente, en la zona del trago en las hemicaras de los pacientes tratados con hemoderivados, en tanto que en las hemicaras no tratadas se observó en la zona del cuello además de en el trago. En todos los pacientes el área de la lesión fue aproximadamente de 2 cm2 de promedio, resolviéndose en 7 días (media 6 ± 1,41) en las hemicaras tratadas con fibrina y PRP, en tanto que en las hemicaras no tratadas tardó hasta 21 días (media 13,12 ± 7,3) en resolverse. No evidenciamos signos de necrosis en ninguna de las hemicaras tratadas o no con fibrina y PRP (Tabla II).
A los 5 días de la cirugía observamos una fuerte adherencia y confluencia cicatricial de los bordes de la herida en las hemicaras tratadas. La unión reparadora cicatricial era firme alcanzándose, en general, una piel de aspecto fino y liso a los 12 días de la cirugía. En el lado no tratado no observamos estos resultados hasta el control de los 28 días, momento en el que consideramos que se habían igualado los resultados obtenidos con las hemicaras tratadas, lo que representó, de acuerdo al estudio estadístico, un tiempo significativamente menor del 48%.
La valoración subjetiva y objetiva promedio se obtuvo de las evaluaciones realizadas en los controles postcirugía. En la valoración subjetiva de las hemicaras tratadas con fibrina y PRP, 14 de los pacientes valoraron los resultados como Muy Buenos (80-100%); 3 como Buenos (60-79%); y 2 como Regulares (40-59%). Ninguno otorgó puntuaciones por debajo del 40%, por lo que no hubo resultados Malos o Muy Malos. La valoración por los pacientes de las hemicaras no tratadas con hemoderivados fue: 9 pacientes resultados Muy Buenos; 6 Buenos; y 4 Regulares. Tampoco hubo resultados Malos o Muy Malos. Los valores promedio de los pacientes sobre las hemicaras no tratadas con hemoderivados en contraste con las hemicaras tratadas, fueron respectivamente 75,3% ± 16,1 y 82,6% ± 13,7 (Fig. 21, 22).
La valoración promedio objetiva realizada por los examinadores respecto de las hemicaras tratadas con hemoderivados fue: 16 pacientes resultados Muy Buenos; 2 Buenos; y 1 Regular. De otra parte, la valoración objetiva de las hemicaras no tratadas con fibrina y PRP fue: 12 pacientes resultados Muy Buenos; 5 Buenos; y 2 Regulares. No hubo resultados Malos o Muy Malos en ninguna de las hemicaras. Los porcentajes medios otorgados por los examinadores fueron de 80,53% ± 13,93 para las hemicaras de control, y de 85,79% ± 10,7 para las tratadas con hemoderivados (Tabla III).
Realizamos análisis de contraste con la t de Student a fin de verificar si la diferencia entre medias era estadísticamente significativa, con diferencia de los resultados promedio subjetivos y objetivos. En todas las valoraciones encontramos p > 0,05, indicativo de que la diferencia entre medias era estadísticamente significativa.
No llevamos a cabo análisis estadístico de los resultados de los controles ralizados a los 2 y a los 6 meses, en tanto que no observamos diferencias entre las hemicaras.
Discusión
En los últimos 10 años, la Cirugía Plástica, Estética y Reparadora ha avanzado a pasos agigantados. Particularmente, el progreso se ha producido de forma sostenida en los métodos y técnicas médico-quirúrgicas regenerativas gracias al desarrollo de la Terapia Celular. En el año 1986, Rita Levi Montalcini (18) y Stanley Cohen obtuvieron el premio Nobel de Medicina por el hallazgo del Factor de Crecimiento Neural (NGF) y recientemente, en 2012, S. Yamanaka (19) y J. Bertrand (20) reprodujeron in vitro células madre a partir de la piel adicionando cuatro genes específicos.
El empleo y los beneficios de los elementos proteínicos contenidos en la sangre, conocidos como hemoderivados (entre ellos, los factores de crecimiento y la fibrina), han aportado cambios útiles para su empleo en clínica (8). Los productos biológicos mencionados, gracias a sus características, son fundamentalmente considerados como iniciadores de todo proceso cicatricial y también como inductores de la regeneración tisular (9).
La acumulación de fluidos en el área de una intervención quirúrgica puede provocar secuelas y efectos negativos en los tejidos blandos tratados; este efecto tiene gran relevancia si se tiene en cuenta, de acuerdo con las publicaciones, la incidencia de seromas y hematomas de hasta un 8 a un 13% en las series de ritidectomías publicadas, independientemente del empleo o no de drenajes postquirúrgicos (21-23). La formación de hematomas y seromas puede tener implicaciones negativas en la evolución de la cicatrización quirúrgica, lo que debe minimizarse si se trata de intervenciones de Cirugía Estética electiva y programada.
La etiología de las mencionadas complicaciones está considerada como multifactorial; podrían deberse a trastornos de la coagulación, fenómenos locales asociados a la hipertensión arterial o bien a alteraciones de los vasos linfáticos (1). La posible creación de espacios muertos como resultado de la cirugía y la deficiente hemostasia durante la actuación operatoria podrían también agravar el problema de base.
Desde hace décadas existe un creciente interés en el desarrollo de técnicas que ayuden al cierre rápido de las heridas y a la prevención del sangrado posterior a la intervención que pueda conllevar la formación de hematomas y/o seromas. Estas técnicas incluyen el uso de selladores tisulares, gel de plaquetas y fibrina, suturas y/o escleroterapia (24); todas ellas aportan en la literatura de Cirugía Plástica diferentes resultados que llevan a conclusiones sin consenso general (25).
También se ha comunicado sobre la aplicación de la fibrina como adhesivo a fin de acelerar el proceso cicatricial y para disminuir las complicaciones en las ritidectomías (2-4) (26). La fibrina se origina a partir del fibrinógeno, una glicoproteína plasmática soluble en agua que se sintetiza en el hígado. La transformación del fibrinógeno en fibrina es el resultado de una reacción enzimática que tiene lugar en presencia de protrombina y trombina. La fibrina resultante es insoluble en agua, pero tiene capacidad de polimerizarse y entrecruzarse para formar el tapón hemostático, al que contribuyen también las plaquetas y los eritrocitos. La fracción de la sangre rica en plaquetas (PRP) proporciona agentes estimuladores de la coagulación que contribuyen a la acción cicatricial reparativa que se ve reforzada por los factores de crecimiento que llevan las plaquetas. El empleo de PRP tiene como finalidad estimular la reparación del lecho quirúrgico con una arquitectura y funcionalidad de características similares a las del tejido original.
En 2004, Auervald comunicó haber obtenido buenos resultados en la prevención de hematomas en ritidectomía cuando colocaba una red hemostática de transfixión entre el SMAS y la piel (27). En nuestra experiencia, la sutura en red para hemostasia prolonga el tiempo quirúrgico, ya que se necesitan un notable número de suturas separadas entre 0,8 a 1 cm para cubrir toda el área intervenida. A diferencia de esto, en nuestro estudio, cubrir el área cruenta con hemoderivados no nos llevó más de 2 minutos de tiempo y no observamos hematomas y/o seromas en las hemicaras tratadas mediante este procedimiento.
Giampapa (28) en 2002, empleando fibrina activada por trombina, observó en los estiramientos quirúrgicos de cuello que el tiempo de recuperación y la reincorporación a las actividades diarias de los pacientes intervenidos era más rápida, aunque en su estudio la actuación quirúrgica se realizó exclusivamente sobre cuello. En 2009 Lee (29), en un estudio comparativo entre hemicaras tratadas con adhesivo de fibrina o no, encontró que en el lado tratado existía una significativa disminución de la aparición de equimosis, seromas y hematomas; en tanto que en 2013 Hester (24), en un estudio comparativo entre hemicaras en fase 3 y con nivel 2 de evidencia, aleatorio y controlado, observó que al aplicar un preparado comercializado a base de adhesivo de fibrina activado con trombina las hemicaras tratadas desarrollaban menos hematomas y seromas que las no tratadas, además de que el volumen obtenido en los drenajes fue significativamente menor en las hemicaras tratadas. Sin embargo, Por en 2009 (15), en un metanálisis para determinar la eficacia del adhesivo de fibrina y de PRP, no encontró diferencias significativas en el empleo de hemoderivados al referirse a la menor cantidad de fluidos en los drenajes o a la menor incidencia de equimosis.
En nuestro estudio, una de las principales diferencias con respecto a las mencionadas publicaciones está en el empleo conjunto que hemos hecho de fibrina y PRP. Además el PRP y la fibrina que empleamos fueron estandarizados de acuerdo con los consensos internacionales y garantizados por un adecuado control del servicio de Hematología, a fin de tener la seguridad de que el número de plaquetas era el adecuado y que estaba de acuerdo con las recomendaciones de estandarización del número y concentración de los hemoderivados (8, 9, 30). En nuestro protocolo empleamos hemoderivados de bajo coste como detalle importante para el ahorro de gastos sanitarios.
Somos conscientes de que el presente estudio no incluye una muestra extensa de pacientes, pero cobra importancia al haberse realizado de forma aleatoria en cuanto a la selección de las hemicaras tratadas o no con fibrina y PRP. Asimismo, al tratarse de evaluaciones realizadas a doble ciego por examinadores y pacientes se validan los resultados. Igualmente, el análisis estadístico refuerza el estudio por los resultados concluyentes de significación en todas las variables estudiadas.
Sólo en el seguimiento a corto plazo observamos las ventajas de los hemoderivados en las ritidectomías. A los 2 y 6 meses no notamos diferencias.
A pesar de que las evaluaciones fueron realizadas con ayuda de cuestionarios y el examen de fotografías por personal ajeno al estudio, lo cual refuerza las conclusiones, no pudimos analizar la condición histopatológica del tejido, lo cual habría permitido elucidar con más detalle de qué forma y por qué ocurre un mejor y más rápido proceso reparativo cuando se emplean los hemoderivados.
Conclusiones
Tras todo lo expuesto, podemos concluir de nuestro estudio que el efecto del adhesivo autólogo de fibrina combinado con PRP en las ritidectomías reduce la incidencia de seromas, equimosis, epidermólisis y el tiempo de recuperación, y favorece una evidente supervivencia de la cicatrización de los bordes de los colgajos. Además proporciona un alto grado de satisfacción en los pacientes por los resultados obtenidos en los controles a corto y medio plazo.
Cuenta a favor del presente trabajo y también como conclusión, que el empleo de fibrina y PRP obtenidos a partir de la misma extracción de sangre son eficaces y es un método económico para disminuir la aparición de efectos secundarios y complicaciones de las ritidectomías en la fase temprana del posoperatorio.
Agradecimientos
A D. Juan Carlos Medina, estadístico, por su colaboración en el análisis de datos; y al Dr. Justo Alcolea, del Instituto Médico Vilafortuny de Cambrils, Tarragona, España, por su colaboración en el protocolo y versión final del artículo.
Bibliografía
1. Baker DC, Stefani WA, Chiu ES.: Reducing the incidence of hematoma requiring surgical evacuation following male rhytidectomy: a 30-year review of 985 cases. Plast Reconstr Surg. 2005; 116(7):1973-1985. [ Links ]
2. Brown DM, Barton BR, Young VL, Pruitt BA.: Decreased wound contraction with fibrin glue-treated skin grafts. Arch Surg. 1992; 127(4):404-406. [ Links ]
3. Marchac D, Sándor G.: Face lifts and sprayed fibrin glue: an outcome analysis of 200 patients. Br J Plast Surg. 1994; 47(5):306-309. [ Links ]
4. Tayapongsak P, O'Brien DA, Monteiro CB, Arceo-Diaz LY.: Autologous fibrin adhesive in mandibular reconstruction with particulate cancellous bone and marrow. J Oral Maxillofac Surg. 1994; 52(2):161-165. [ Links ]
5. Anitua E, Andia I, Ardanza B, Nurden P, Nurden AT.: Autologous platelet as a source of proteins for healing and tissue regeneration. Thromb Haemost. 2004; 91(1): 4-15. [ Links ]
6. Pierce GF, Mustoe TA, Altrock B, Deuel TE, Thomason A.: Role of platelet-derived growth factor in wound healing. J Cell Biochem. 1991; 45(4):319-326. [ Links ]
7. Findikcioglu F, Findikcioglu K, Yavuzer R, Lortlar N, Atabay K.: Effect of intraoperative platelet-rich plasma and fibrin glue application on skin flap survival. J Craniofac Surg. 2012; 23(5):1513-1517. [ Links ]
8. Rossani G, Hernández I, Alcolea JM, Castro-Sierra S, Pérez-Soto W, Trelles MA.: Tratamiento de quemaduras mediante plasma rico en plaquetas (PRP). Parte I. Cir plást iberolatinoam. 2014; 40(2):229-238. [ Links ]
9. Hernández I. Rossani G. Alcolea J.M. Castro-Sierra R. Pérez Soto W. Trelles M.A.: Utilidad práctica de la fibrina autóloga en medicina reparadora y cirugía plástica. Cir plást. iberolatinoam. 2014; 40(3):345-357. [ Links ]
10. Thorn JJ, Sørensen H, Weis-Fogh U, Andersen M.: Autologous fibrin glue with growth factors in reconstructive maxillofacial surgery. Int J Oral Maxillofac Surg. 2004; 33(1):95-100. [ Links ]
11. Whitman DH, Berry RL, Green DM.: Platelet gel: an autologous alternative to fibrin glue with applications in oral and maxillofacial surgery. J Oral Maxillofac Surg. 1997; 55(11):1294-1299. [ Links ]
12. Soffer E, Ouhayoun JP, Anagnostou F.: Fibrin sealants and platelet preparations in bone and periodontal healing. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2003; 95(5):521-528. [ Links ]
13. Man D, Plosker H, Winland-Brown JE.: The use of autologous platelet-rich plasma (platelet gel) and autologous platelet-poor plasma (fibrin glue) in cosmetic surgery. Plast Reconstr Surg. 2001; 107(1):229-37; discussion 238-239. [ Links ]
14. Anitua E, Alonso R, Girbau C, Aguirre JJ, Muruzabal F, Orive G.: Antibacterial effect of plasma rich in growth factors (PRGF®-Endoret®) against Staphylococcus aureus epidermidis strains. Clin Exp Dermatol. 2012; 37(6):652-657. [ Links ]
15. Por YC, Shi L, Samuel M, Song C, Yeow VK.: Use of tissue sealants in face-lifts: a metaanalysis. Aesth Plast Surg. 2009; 33(3):336-339. [ Links ]
16. Informe/V1/23052013. Informe de la Agencia Española del Medicamento y Productos Sanitarios sobre el uso del Plasma Rico en Plaquetas. 2013. [ Links ]
17. Owsley JQ.: Face lifting: Problems, solutions, and an outcome study. Plast Reconstr Surg. 2000; 105(1):303-313. [ Links ]
18. Aloe L.: Rita Levi-Montalcini and the discovery of NGF, the first nerve cell growth factor. Arch Ital Biol. 2011; 149(2):175-181. [ Links ]
19. Yamanaka S.: Induced pluripotent stem cells: past, present, and future. Cell Stem Cell. 2012; 10(6):678-684. [ Links ]
20. Dumas V, Rattner A, Vico L, Audouard E, Dumas JC, Naisson P, Bertrand P.: Multiscale grooved titanium processed with femtosecond laser influences mesenchymal stem cell morphology, adhesion, and matrix organization. J Biomed Mater Res A. 2012; 100(11):3108-3116. [ Links ]
21. Jones BM, Grover J, Hamilton S.: The efficacy of cervical drainage in cervicofacial rhytidectomy: a prospective, randomized, controlled trial. Plast Reconstr Surg. 2007; 120(1):263-2670. [ Links ]
22. Bullocks J, Basu B, Hsu P, Singer R.: Prevention of hematomas and seromas. Semin Plast Surg. 2006; 20(4): 233-240. [ Links ]
23. Griffin JE, Jo C.: Complications after plane cervicofacial rhytidectomy: a retrospective analysis of 178 consecutive facelifts and review of the literature. J Oral Maxillofac Surg. 2007; 65(11):2227-2234. [ Links ]
24. Hester TR Jr, Shire JR, Nguyen DB, et al.: Randomized, Controlled, Phase 3 Study to Evaluate the Safety and Efficacy of Fibrin Sealant VH S/D 4 s-apr (Artiss) to Improve Tissue Adherence in Subjects Undergoing Rhytidectomy. Aesthet Surg J. 2013; 33(4):487-496. [ Links ]
25. Lindsey WH, Materson TM, Spotnitz WD, Wilhem MC, Morgan RF.: Seroma prevention using fibrin glue in a rat mastectomy model. Arch Surg. 1990; 125(3):305-307. [ Links ]
26. Knighton DR, Ciresi K, Fiegel VD, Schumerth S, Butler E, Cerra F.: Stimulation of repair in chronic, nonhealing, cutaneous ulcers using platelet-derived wound healing formula. Surg Gynecol Obstet. 1990; 170(1):56-60. [ Links ]
27. Auersvald A, Auersvald LA.: Hemosthatic net in rhytidoplasty: an efficient and safe method for preventing hematoma in 405 consecutive patients. Aesthet Plast Surg. 2014; 38(1):1-9. [ Links ]
28. Giampapa VC, Bitar GJ.: Use of fibrin sealant in neck contouring. Aesthet Surg J. 2002; 22(6):519-525. [ Links ]
29. Lee S, Pham AM, Pryor SG, Tollefson T, Sykes JM.: Efficacy of crosseal fibrin sealant (human) in rhytidectomy. Arch Facial Plast Surg. 2009; 11(1):29-33. [ Links ]
30. Everts PA, Knape JT, Weibrich G, et al.: Platelet richplasma and platelet gel: a review. J Extra Corpopr Technol. 2006; 38(2):174-187. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Iván Hernández
Instituto Peruano de Ingeniería Celular y Manufactura
Tisular "INGECEL" A.C.
Av. Javier Prado este 3339, San Borja
Lima - Perú
Correo electrónico: ihernandez@ingecel.com
Comentario al artículo "Beneficios del adhesivo autólogo de fibrina y PRP en ritidectomía"
Dr. Mario A. Trelles
Cirujano Plástico, Instituto Médico Vilafortuny, Cambrils (Tarragona), España.
Hace ya algunos números se publicó en Cirugía Plástica Ibero-Latinoamericana el artículo "Tratamiento de quemaduras mediante plasma rico en plaquetas (PRP). Parte I" de los Dres. Rossani, Hernández y col. Estaba dedicado a repasar los fundamentos terapéuticos del PRP y a matizar sus aplicaciones clínicas. Escribieron especialmente sobre sus ventajas como activador de la recuperación de la piel en quemaduras extensas. Se publica ahora una nuevo artículo para indicar que la fibrina y el PRP consiguen estimular la reparación tisular y acelerar la fase temprana postquirúrgica también en las ritidectomías.
La fracción de PRP considerada como muy rica en plaquetas, junto a las ventajas que como adhesivo posee la fibrina autóloga, llaman la atención de la comunidad médica porque sus aplicaciones crecen exponencialmente encontrando en la Odontoestomatología, Traumatología, Cirugía General, Dermatología, Cirugía Plástica, etc. un campo extenso y provechoso con ventajas en variadas aplicaciones (1).
La respuesta tisular a una agresión, sea accidental o provocada, tomando como ejemplo una actuación quirúrgica, tiene como parte central la etapa de reparación del tejido, que habría de considerarse con mucha atención durante el examen del área a intervenir y cuando se realiza cualquier planificación quirúrgica. Las 3 fases de la reparación tisular: inflamación, proliferación y remodelación, conllevan procesos complejos en los que intervienen multitud de células y sus componentes. Las plaquetas y sus agentes, como las citoquinas y factores de crecimiento, son columnas importantes en la construcción del entramado que restaura las heridas (2). Cuando la fibrina y el PRP se emplean conjuntamente tienen importantes propiedades hemostáticas. Ambas poseen una alta concentración de plaquetas, con ventaja en cantidad para el PRP; pero, ambas albergan proteínas bioactivas y factores de crecimiento que son necesarios para iniciar y terminar, bajo condiciones ideales, la recuperación rápida de cualquier lesión. Los factores de crecimiento de ambas fracciones sanguíneas juegan un rol importante, particularmente el factor de crecimiento β, que incrementa y estimula la formación de la matriz extracelular. La combinación fibrina y PRP, cuando se aplica en heridas, no solo ayuda a la hemostasia, sino que aumenta la adhesión de los tejidos activando el proceso reparativo cicatricial.
Precisamente en Cirugía Plástica Ibero-Latinoamericana se ha destacado el efecto reparador de ambos hemoderivados por Monclús-Fuertes (3) y Montón-Echevarría (4), en cuyos trabajos las conclusiones son muy esperanzadoras. Monclús-Fuertes observa que las úlceras crónicas refractarias a la curación con tratamientos conservativos y quirúrgicos cuentan hoy con la ayuda de los hemoderivados para su mejoría y curación; en tanto que Montón-Echevarria concluye que incrementan la reparación de tejidos blandos y óseos disminuyendo las infecciones postoperatorias y el dolor. Aun más, en las pérdidas postraumáticas de tejidos y en casos complejos y de reconstrucción mamaria, los hemoderivados tienen también gran valor.
En su nuevo trabajo, Hernández y col. desarrollan una investigación clínica aleatoria, prospectiva y a doble ciego, buscando encontrar y entender los beneficios de la fibrina y PRP examinado sus posibles ventajas en las ritidectomías. Y tienen en cuenta, además, el apartado de gestión de la economía sanitaria. Precisamente este detalle destaca hoy en día cuando se habla de eficiencia de los medios terapéuticos.
En la actualidad, la Medicina, ávida de tener ofertas para solucionar tantas enfermedades crónicas y para emplear métodos que agilicen el postoperatorio-, obviamente tiene que buscar reducir el número de complicaciones. En este sentido, los autores se esfuerzan por encontrar soluciones, validar su estudio y darle más fuerza y calidad siguiendo las pautas del método científico, para lo cual contraponen su experiencia en ritidectomías en una serie de 19 pacientes a fin de interpretar los resultados obtenidos al aplicar aleatoriamente hemoderivados en una de las dos hemicaras Buscan ofrecer información comparativa sobre la evolución inmediata y comportamiento postoperatorio del tejido por si existieran diferencias. guiándose por experiencias de anteriores publicaciones (5). Escudriñan en los resultados empleando cuestionarios y análisis estadísticos.
Es tiempo pues para tener en cuenta los nuevos métodos de tratamiento, como el empleo de fibrina y PRP que aceleran el período postperatorio inmediato. Respaldo lo dicho sacando a colación que ya en enero de 2007, en los buscadores electrónicos (2), PubMed daba acceso a 160 temas sobre el gel de plaquetas y Yahoo a 8580 referencias sobre el mismo sujeto en varias aplicaciones terapéuticas; Google lo hacía con 25300 referencias y Altavista con 8650. En esta abundancia de información sobre los hemoderivados, sus propiedades y aplicaciones terapéuticas se describen como beneficiosas la mayor parte de veces.
No puedo terminar sin mencionar las circunstancias con que los autores han realizado su estudio, elogiándolos porque en un medio más precario que el de muchos hospitales de Europa, viven un interés por averiguar "qué ocurriría si...". Ellos lo han llevado a cabo con un esfuerzo gigantesco, por lo que cabe (metafóricamente), nombrar a María Zambrano que escribe en El Hombre Deshabitado: "una paloma blanca va por la nieve, quiere levantarse, pero no puede, quiere levantarse, ir por la nieve, pero no puede, pero no puede...". Porque ellos, con celo y visión de cometido, paso a paso, cayendo y levantándose (lo sé), han llegado a unas conclusiones vertebradoras de la observación y el éxito; es decir, para buscar llevar el adjetivo de ser trascendentes en la vida y en la literatura médica.
Bibliografía
1. Martínez Zapata MJ, Martí Carvajal, A, Solá I, Bolívar I, Expósito JA, Rodríguez L, García J.: Efficacy and safety of the use of autologous plasma rich in platelets for tissue regeneration: a systematic review. Transfusion. J 2009; 44-56.
2. Borzini P, Mazzucco I.: Platelet-rich plasma (PRP) and platelet derivatives for topical therapy. What is true fro the biological view point? ISBT Science Series. 2007; 2:272-281.
3. Monclús Fuertes, E., et al.: Nuestra experiencia en el tratamiento de úlceras crónicas mediante PRF-Vivostat®: Serie de 10 casos. Cir. plást. iberolatinoam., 2009, 35 (2): 141-148.
4. Montón-Echevarría J, Pérez Redondo S, Gómez Bajo GJ.: Experiencia clínica en el empleo de factores de crecimiento autólogos obtenidos de plasma rico en plaquetas. Cir. plást. iberolatinoam 2007; 33(3):155-162.
5. Bhanot S, Alex JC.: Current Applications of Platelet Gels in Facial Plastic Surgery. Facial Plast Surg. 2002; 18(1):27-33.
Respuesta al Comentario del Dr. Trelles
Dr. I. Hernández
El espacio de Nuevas Tecnologías médicas en Cirugía Plástica - Estética, que tan acertadamente ha coordinado el Dr. Mario Trelles durante los últimos años en Cirugía Plástica Ibero-Latinoamericana, ha sido a nuestro criterio, una ventana a las innovaciones en una plataforma muy importante y no solo en habla hispana, abierta a nuevas propuestas o a aquellas técnicas que buscan un lugar dentro del abanico de posibilidades en nuestro arsenal médico como cirujanos plásticos. Hemos sido participes en las ultimas décadas de las implicaciones no solo físicas, sino también psicológicas y sociales que conlleva un paciente con las características muy bien mencionadas por el Dr. Trelles en base a nuestras comunicaciones previas, tanto en quemaduras como en lesiones de tejidos blandos de evolución tórpida.
En esta oportunidad presentamos casos con el apoyo biológico de reparación y recuperación rápida que nos brinda la fibrina asociada con el plasma rico en plaquetas en cirugía de ritidectomía facial. La Cirugía Plástica tiene varios matices, y la Estética es uno de ellos. En base a esto último, ¿por qué no pensar en "estética" a la hora de hacer reconstrucción de tejidos también? Es así que hace 15 años transportamos nuestras experiencias en Cirugía Plástica a la Medicina Reparadora, porque en nuestro criterio, reconstrucción también puede ser sinónimo de bello. EL Dr. Trelles trata el tema con un criterio amplio dejando la posibilidad de continuar estos estudios en otras latitudes que no solo corroboren lo ya manifestado, sino que también reproduzcan los protocolos y por qué no, los mejoren. Se trata de sumar esfuerzos en beneficio de nuestros pacientes.
Agradecemos los comentarios del Dr. Trelles a nuestro artículo que abre puertas a mayores oportunidades de recuperación para nuestros pacientes. Con ellos nos deja abierta la posibilidad de seguir revisando la literatura en base a ¿qué hacen nuestros colegas en otras especialidades? ¿Qué hace el biólogo, el químico, el odontólogo? De esta manera y uniendo fuerzas, estamos seguros de que encontraremos nuevas oportunidades.