My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Cirugía Plástica Ibero-Latinoamericana
On-line version ISSN 1989-2055Print version ISSN 0376-7892
Cir. plást. iberolatinoam. vol.42 n.4 Madrid Oct./Dec. 2016
La terapia de vacío como alternativa terapéutica en quemaduras con exposición ósea
Vacuum therapy as an alternative in burns with bone expossure
Álvaro J. Bernal-Martínez*, Paloma López-Cabrera*, José Manuel Sampietro de Luis* Javier Puertas-Peña* y Alberto Agulló-Domingo**
* Médico Residente.
** Jefe de Servicio.
Servicio de Cirugía Plástica y Quemados, Hospital Universitario "Miguel Servet", Zaragoza, España.
Conflicto de intereses: los autores declaran no tener ningún interés financiero relacionado con el contenido de este artículo.
Dirección para correspondencia
RESUMEN
Introducción y Objetivos: En determinados casos el desbridamiento quirúrgico de las quemaduras de espesor total genera defectos de cobertura con exposición de hueso. Cuando se trata de pacientes con gran superficie corporal quemada, la disponibilidad de tejidos para llevar a cabo la reconstrucción de estos defectos es limitada. La introducción de la terapia de vacío en el tratamiento de este tipo de lesiones supone una alternativa para estos pacientes.
Pacientes y Método: Presentamos 2 casos de pacientes con quemaduras extensas y profundas en las extremidades inferiores y exposición ósea. En ambos aplicamos terapia de vacío.
Resultados: Logramos el cierre completo de las heridas tras obtener una cobertura total del hueso con tejido de granulación y posterior injerto cutáneo.
Conclusiones: Consideramos que la terapia de vacío es una alternativa útil que actúa de forma segura estimulando el cierre de la herida y minimizando las necesidades de tratamiento quirúrgico en quemaduras de espesor total con exposición ósea.
Palabras clave: Quemaduras, Quemaduras espesor total, Defectos óseos, Terapia de vacío.
Nivel de evidencia científica: 4 Terapéutico.
ABSTRACT
Background and Objective: In certain cases surgical debridement of severe burns results in defects with bone exposure. In patients with large burnt body surface the availability of tissues for the reconstructive process is restricted. The introduction of vacuum therapy in the treatment of these lesions is an alternative for such patients.
Patients and Methods: We present 2 patients with severe burns in the lower extremities and bone exposure. We applied vacuum therapy in both cases.
Results: In both cases the result was the complete closure of the wound after obtaining whole coverage of the bone with granulation tissue and subsequent skin grafting.
Conclusions: We consider tha vacuum therapy is a usefull alternative that works in a safe way by stimulating wound closure and diminishing the need for surgical treatment in severe burns with bone exposure.
Key words: Burns, Severe burns, Bone defects, Vacuum therapy.
Level of evidence: 4 Therapeutic.
Introducción
La base del tratamiento quirúrgico agudo del gran quemado es el desbridamiento. En las quemaduras de espesor total, la extirpación de la zona lesionada puede conllevar un defecto de cobertura que llegue a exponer hueso. En estos casos el cirujano debe enfrentarse a un grave problema reconstructivo en un paciente con una condición clínica complicada. El objetivo principal del tratamiento de este tipo de lesiones es restaurar el defecto de cobertura con nuevo tejido y restituir la barrera epitelial lo más precozmente posible (1). En pacientes grandes quemados, en los que la disponibilidad de tejidos es limitada, este objetivo puede conseguirse mediante la utilización de la terapia de vacío (2,3).
La terapia de vacío también recibe el nombre de terapia de presión negativa. Consiste en la introducción de una esponja de espuma en el interior de la lesión, sobre la que se coloca un adhesivo para lograr un sellado hermético. Posteriormente se aplica sobre ese apósito una presión negativa (2). Están publicados diferentes estudios con resultados dispares sobre los mecanismos de acción de esta terapia, pero todos coinciden en que promueve la formación de un tejido de granulación suficiente para la cobertura y adecuado para el injerto cutáneo (1, 2, 4).
Presentamos 2 casos de pacientes grandes quemados con quemaduras profundas cuyo tratamiento agudo originó un defecto en la extremidad inferior con exposición de la tibia. En ambos casos aplicamos terapia de vacío hasta obtener un lecho adecuado de tejido de granulación sobre el que injertamos piel. Los resultados fueron satisfactorios. Nuestro objetivo es plantear una alternativa terapéutica segura y efectiva para quemaduras con exposición ósea en pacientes en los que las opciones reconstructivas están restringidas.
Material y método
Presentamos 2 pacientes con quemaduras subdérmicas en miembro inferior y exposición ósea en los que utilizamos terapia de presión negativa como opción reconstructiva.
CASO 1
Varón de 75 años de edad con antecedentes de hipertensión arterial, diabetes mellitus tipo 2, accidente isquémico transitorio, hipotiroidismo autoinmune y deterioro cognitivo leve. Sufrió una quemadura por contacto con llama por inflamación de la ropa al avivar una llama con gasóleo, a consecuencia de la cual presentaba lesiones dérmicas profundas y subdérmicas en ambas extremidades inferiores, con una superficie corporal total quemada del 20%. Las quemaduras eran dérmicas profundas en la superficie posterior de ambos muslos y circunferenciales en ambas piernas, con una placa de afectación subdérmica en la superficie anterior de la pierna izquierda, así como quemaduras dérmicas superficiales en el lateral de los muslos y en la cara.
La reanimación en las primeras horas tras el accidente se realizó en un hospital de otra región, desde el que se derivó a la Unidad de Cuidados Intensivos de nuestro hospital para continuar con el tratamiento de las lesiones.
El día del ingreso hospitalario realizamos escarotomías de urgencia en ambas piernas y completamos la reanimación inicial. Durante las primeras 3 semanas de ingreso realizamos 4 sesiones de desbridamiento seriado de las zonas quemadas y cobertura con autoinjerto de piel parcial mallado de la superficie anterior de los muslos en los defectos provocados por la exéresis de las quemaduras más profundas, piernas y muslos posteriores, y con sustitutivos dérmicos (Biobrane®) en las zonas desbridadas de quemaduras superficiales, en el lateral de los muslos y en áreas parcheadas de las piernas A la semana de postoperatorio objetivamos la pérdida del injerto de la superficie anterior de la pierna izquierda (Fig. 1).
En una nueva sesión quirúrgica realizamos desbridamiento de la zona pretibial izquierda, con persistencia bajo el injerto de quemadura que no había sido eliminada durante las cirugías previas. Tras la adecuada eliminación de esta escara objetivamos un defecto pretibial de 20 cm de longitud, con exposición de la tibia. Realizamos escoplado de la totalidad del periostio expuesto (Fig. 2) e inicio de terapia de vacío sobre el defecto resultante. Aplicamos la terapia de vacío mediante dispositivo VAC® (KCI Clinic Spain SL), en modo continuo, a 125 mmHg. Las curas se realizaron cada 72 horas con jabón de clorhexidina. No fueron necesarios nuevos procesos de desbridamiento en quirófano. Tras 45 días de terapia de vacío comprobamos la cobertura completa del hueso por tejido de granulación (Fig. 4 y 5) y realizamos tratamiento definitivo con autoinjertos de piel parcial tomados de los glúteos, tras lo cual conseguimos el cierre completo de las heridas (Fig. 6).
Durante el periodo de aplicación de la terapia los cultivos microbiológicos del tejido de granulación subyacente fueron positivos para Pseudomonas aeruginosa multirresistente, que previamente el paciente había presentado también en orina. Instauramos tratamiento sistémico con Imipenem y Cilastatina, y practicamos desbridamiento parcial del tejido de granulación más superficial e hipertrófico durante los cambios de cura en la habitación. Una vez completada la terapia de vacío e injertado el defecto, el paciente no volvió a presentar signos de infección de los injertos. A los 100 días de ingreso fue dado de alta hospitalaria, con dificultad para la deambulación y con tratamiento rehabilitador en régimen ambulatorio.
CASO 2
Varón de 76 años con antecedentes de fibrilación auricular paroxística e hipertensión arterial que sufrió quemaduras de contacto por llama por inflamación de la ropa al avivar una hoguera con carburante. Presentaba quemaduras dérmicas profundas en la superficie posterior de la pierna derecha, rodilla y dorso del pie izquierdo, superficie posterior del muslo derecho y glúteos, y quemaduras subdérmicas en la superficie anterior de la pierna derecha. El resto de quemaduras eran dérmicas superficiales en la parte anterior del muslo derecho, superficie lateral de muslo y anterior de pierna izquierdos. El total de la superficie corporal quemada fue de un 30%.
Una vez completada la reanimación inicial y con el paciente estabilizado clínicamente, realizamos 2 sesiones de desbridamiento de las zonas quemadas durante las 2 primeras semanas del ingreso hospitalario, y cobertura de los defectos con autoinjertos de piel parcial mallados tomados de muslo izquierdo en las áreas de quemadura profunda, y con sustitutivos dérmicos (Biobrane®) en las zonas de quemadura superficial. Durante el postoperatorio objetivamos la pérdida de los injertos de la superficie anterior de la pierna derecha por persistencia de superficie quemada.
A los 20 días del ingreso realizamos una nueva sesión quirúrgica con desbridamiento de esta lesión, que requirió la extirpación del periostio anterior tibial quemado y que provocó un defecto de cobertura con exposición ósea de 25 cm (Fig. 7). En una sesión posterior escoplamos la totalidad del hueso expuesto y aplicamos terapia de vacío sobre la lesión. Tras la intervención el paciente recibió antibioticoterapia sistémica profiláctica con amoxicilina-clavulánico durante 2 semanas.
Como en el caso anterior, aplicamos la terapia de vacío mediante dispositivo VAC® en modo continuo, a 125 mmHg. Las curas se realizaron también de igual manera y no fueron necesarias nuevas sesiones de desbridamiento quirúrgico.
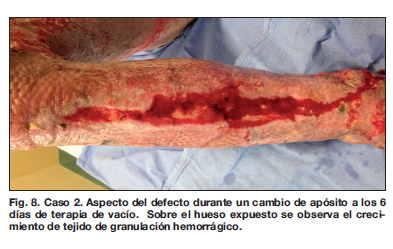
Tras 40 días de terapia de vacío obtuvimos un lecho de cobertura con tejido de granulación sin exposición ósea, que posteriormente injertamos con piel parcial tomada del muslo (Fig. 8-10), consiguiendo el cierre completo de las heridas en el postoperatorio inmediato.
El paciente fue dado de alta a los 110 días de estancia hospitalaria, que se alargó parcialmente por sufrir un empeoramiento de su arritmia cardíaca. En el momento del alta deambulaba de forma autónoma con andador y continuó con sesiones de rehabilitación ambulatoria.
Discusión
Con la presentación de estos 2 casos queremos mostrar que, en nuestra experiencia, la terapia de vacío es una alternativa efectiva en el tratamiento de grandes quemados con comorbilidad asociadas que no son subsidiarios de una reconstrucción mediante colgajos regionales o libres. Resaltamos la importancia crítica de realizar un adecuado desbridamiento antes de la aplicación de esta terapia.
El tratamiento quirúrgico de las quemaduras profundas es el desbridamiento y la posterior reconstrucción del defecto. Si la lesión alcanza o sobrepasa el tejido celular subcutáneo podemos encontrarnos con dificultades para la cobertura de hueso expuesto, o con la necesidad de que el propio tratamiento incluya el desbridamiento de parte del hueso necrosado.
Las limitaciones que plantea la cobertura de una exposición ósea en un paciente gran quemado son múltiples. Los autoinjertos cutáneos sobre hueso van a fracasar, los tejidos circundantes para el avance de tejidos van a estar asimismo lesionados (2), y la reconstrucción con colgajos libres puede estar contraindicada por el tamaño del defecto y por la propia morbilidad del paciente (3, 5). Una alternativa sería la amputación del miembro. Todo esto conduce a la búsqueda de otras opciones terapéuticas, entre las cuales se encuentra el uso de la terapia de vacío.
En el primero de los casos que describimos nos planteamos la cobertura de la exposición de la tibia con un colgajo regional, pero los tejidos próximos estaban también dañados por la quemadura. Por la avanzada edad del paciente, su deterioro cognitivo y la patología vascular sistémica que sufría, consideramos que la transferencia libre de tejidos tendría una elevada morbilidad y riesgo de fracaso de la cirugía. Como en el caso anterior, en el segundo paciente que presentamos el deterioro de los tejidos adyacentes descartaba la opción de cobertura del hueso con un colgajo regional. Planteamos las diferentes opciones posibles: realizar un colgajo libre, amputar, o seguir tratamiento con terapia de vacío y posterior injerto. El paciente rechazó las dos primeras opciones por considerarlas demasiado agresivas.
La terapia de vacío aparece en la literatura científica como un método más en la reconstrucción de los defectos con exposición de hueso (3). Más recientemente se ha introducido su aplicación en defectos de este tipo por quemadura, si bien las indicaciones se suelen ceñir a aquellas de profundidad parcial y a las lesiones necróticas con escara únicamente tras el desbridamiento del tejido desvitalizado y la retirada de la escara (4). Hasta donde tenemos conocimiento, el uso de la terapia de vacío sobre lesiones con exposición ósea en tejidos quemados sólo se ha publicado en forma de series de casos breves (2, 6-9). Nuestra experiencia suma 2 casos más al conocimiento acerca de su uso en estas condiciones.
Nugent refiere ser el primero en publicar el uso de la terapia de vacío en pacientes con exposición ósea secundaria a quemadura en extremidades inferiores (2). Algunos de los casos que describe presentan similitudes con los que aquí presentamos, pues son pacientes en los que la extensión de la quemadura a los tejidos periféricos al defecto limita las técnicas de avance de colgajos, y en los que la morbilidad asociada a la transferencia libre de tejidos supone un detrimento del estado clínico.
Pese a las perspectivas de la terapia de vacío en este tipo de pacientes, no podemos dejar de comentar que no se encuentra exenta de inconvenientes. Su aplicación en el paciente quemado después del desbridamiento le obliga a someterse a un procedimiento quirúrgico adicional para completar la cobertura con injertos. Sobre hueso no viable, inadecuadamente desbridado, la terapia de vacío puede abocar a una osteomielitis. Y por otro lado, en cada cambio de apósito se genera una pérdida sanguínea en la lesión al traumatizar el tejido de granulación (3).
En los dos casos que describimos, un desbridamiento insuficiente fue lo que provocó la pérdida de los injertos en las primeras cirugías. Fue necesario por tanto en ambos un nuevo procedimiento escisional para lograr la remoción completa de la quemadura. Sólo una vez eliminada la totalidad de la misma se puede iniciar la terapia de vacío (3, 4, 6, 10). Existen casos publicados de fracaso de este tipo de terapia para la oclusión de hueso expuesto tras una quemadura por no retirar completamente la superficie quemada (7). Esto sucede porque la terapia de vacío debe aplicarse sobre una fuente potencial de tejido de granulación. Para ello, escoplamos en nuestros pacientes la totalidad del hueso afectado (20 y 25 cm respectivamente en cada caso) con la intención de exponer pequeños vasos subyacentes a la cortical.
Hay que tener en cuenta que el uso de terapia de presión negativa para la reconstrucción de defectos con exposición ósea conlleva una mayor estancia hospitalaria para los pacientes frente a la aplicación de otras técnicas reconstructivas. Esto ocurre principalmente por el tiempo que tarda esta técnica en proporcionar una cobertura suficiente para el cierre definitivo. En los casos que presentamos obtuvimos un cierre completo y definitivo de las lesiones a los 40 y 45 días respectivamente. En los casos que presenta Nugent fueron necesarios entre 14 y 98 días (2 y 14 semanas) de terapia de vacío para conseguir este resultado (2). Hortelano y col. publican un caso de quemaduras profundas en extremidades inferiores con exposición ósea en el que consiguen un lecho adecuado para injertar después de 46 días de tratamiento empleando terapia de vacío y un sustitutivo dérmico tipo Integra® (6). Nosotros logramos injertar la zona en un tiempo similar y sin utilizar dermis artificial. Es posible que la dermis artificial proporcione un mejor resultado estético o funcional en este tipo de lesiones, pero supone un coste adicional que no está al alcance de todas las instituciones hospitalarias.
En nuestro Servicio hemos tratado de manera parecida otros defectos con exposición ósea y presencia de material de osteosíntesis, con tiempos de curación de hasta 60 días (11). Pensamos que en cuanto al tiempo de curación, los resultados obtenidos en el tratamiento de estas quemaduras son aceptables. En los casos que describimos las altas hospitalarias sucedieron a los 100 y 110 días respectivamente. Excede con creces a los días de estancia de pacientes con lesiones análogas y tratados con transferencia libre de tejidos en nuestra institución, pero son similares a los 90 días de un caso parecido descrito por Hortelano (6).
Por otra parte, en la literatura aparece publicado un caso de infección por hongo en una quemadura subdérmica tratada con terapia de presión negativa, razonando que el mantenimiento del ambiente húmedo que genera esta terapia en la lesión puede favorecer el crecimiento de estos organismos (12). En los casos que presentamos no tuvimos que enfrentarnos a este inconveniente.
En cuanto a las ventajas que se atribuyen a la terapia de vacío, destacamos el hecho de que su morbilidad sobre el paciente es mínima y el que son necesarios menos cambios de cura en comparación con las curas convencionales (2), lo que permite una mejora en la gestión de los recursos y disminuye el riesgo de contaminación de la lesión (6). En el tratamiento de estos pacientes la experiencia es similar a la que tenemos en nuestro centro con otras lesiones, en cuanto a que la terapia de vacío reduce la frecuencia de las curas por parte de enfermería, y en tiempos de curación, como señalábamos en párrafos anteriores (11, 13). La presencia de P. aeruginosa multirresistente en las quemaduras del primer caso la atribuimos a una contaminación sistémica durante su estancia en la Unidad de Cuidados Intensivos.
Si bien somos conscientes de que la casuística que presentamos es pequeña y no aporta la evidencia suficiente como para extrapolar esta técnica a toda exposición ósea en grandes quemados, creemos que supone una experiencia positiva que orienta a considerar esta terapia como una alternativa efectiva para este tipo de lesiones, y que nuestro trabajo puede orientar la práctica de otros clínicos que afrontan problemas similares.
Conclusiones
En el paciente gran quemado, las opciones reconstructivas están limitadas por la disponibilidad de tejidos y por su estado general. En los casos que presentamos comprobamos que la terapia de vacío en quemaduras profundas con exposición ósea genera un adecuado lecho de granulación sobre el que injertar piel.
Los principales inconvenientes de su uso en este tipo de lesiones son el tiempo hasta la obtención de una cobertura completa y la necesidad de someter al paciente a nuevas cirugías tras el desbridamiento. Por otro lado, se trata de una práctica de baja morbilidad que disminuye la frecuencia de los cambios de cura y favorece el cierre definitivo de la quemadura.
Bibliografía
1. Sinha K, Chauhan VD, Maheshwari R, Chauhan N, Rajan M, Agrawal A. Vacuum Assisted Closure Therapy versus Standard Wound Therapy for Open Musculoskeletal Injuries. Adv Orthop. 2013. [ Links ]
2. Nugent N, Lannon D, O'Donnell M. Vacuum-assisted closure - a management option for the burns patient with exposed bone. Burns. 2005;31(3):390-393. [ Links ]
3. DeFranzo AJ, Argenta LC, Marks MW, et al. The use of vacuum- assisted closure therapy for the treatment of lower-extremity wounds with exposed bone. Plast Reconstr Surg. 2001; 108(5):1184-1191. [ Links ]
4. Orgill DP, Bayer LR. Negative pressure wound therapy: past, present and future. Int Wound J. 2013;10 Suppl 1:15-19. [ Links ]
5. Horch RE, Dragu A, Lang W, Banwell P, et al. Coverage of exposed bones and joints in critically ill patients: lower extremity salvage with topical negative pressure therapy. J Cutan Med Surg. 2008;12(5):223-229. [ Links ]
6. Hortelano Otero A., Centeno Silva JA, Lorca García C, et al. Pautas para el uso de terapia de vacío en el Servicio de Cirugía Plástica del Hospital La Fe en Valencia (España). Cir. plást. iberolatinoam. 2010, 36 (2): 97-106. [ Links ]
7. Gumus N. Negative pressure dressing combined with a traditional approach for the treatment of skull burn. Niger J Clin Pract. 2012;15(4):494-497. [ Links ]
8. Sahin I, Eski M, Acikel C, Kapaj R, Alhan D, Isik S. The role of negative pressure wound therapy in the treatment of fourth-degree burns.Trends and new horizons. Ann Burns Fire Disasters. 2012; 30;25(2):92-97. [ Links ]
9. Parrett BM, Pomahac B, Demling RH, Orgill DP. Fourth-degree burns to the lower extremity with exposed tendon and bone: a ten-year experience. J Burn Care Res. 2006;27(1):34-39. [ Links ]
10. Patmo AS., Krijnen P.,Tuinebreijer WE.,Breederveld RS. The Effect of Vacuum-Assisted Closure on the Bacterial Load and Type of Bacteria: A Systematic Review. Adv Wound Care (New Rochelle). 2014;3(5):383-389. [ Links ]
11. Yuste Benavente V., Rodrigo Palacios J., Silva Bueno M., Monclús Fuertes E., Gómez-Escolar Larrañaga L. Tratamiento mediante terapia de presión negativa VAC® de herida infectada tras artrodesis raquídea. Cir. plást. iberolatinoam. 2011,37 (Suppl.1):S73-S76. [ Links ]
12. Lohana P., Hogg F. Vacuum-assisted closure and primary cutaneous aspergillosis in a burn - a management dilemma! Ann Burns Fire Disasters. 2010;23(1):48-50. [ Links ]
13. Silva Bueno M., Yuste Benavente V., Monclús Fuertes E., Rodrigo Palacios J., Gómez-Escolar Larrañaga L., González Peirona E. Tratamiento de la fascitis necrosante por E. Coli mediante desbridamiento quirúrgico y terapia Vac®, a propósito de un caso. Cir. plást. iberolatinoam. 2011, 37 (Suppl.1): S19-S24. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Álvaro Bernal Martínez
Servicio de Cirugía Plástica
Hospital Universitario Miguel Servet
Paseo Isabel la Católica, 1-3,
50009 Zaragoza, España
Correo electrónico: aj.bernal.martinez@gmail.com
Recibido (esta versión): 14 abril/2015
Aceptado: 20 noviembre/2015