My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Cirugía Plástica Ibero-Latinoamericana
On-line version ISSN 1989-2055Print version ISSN 0376-7892
Cir. plást. iberolatinoam. vol.42 n.4 Madrid Oct./Dec. 2016
Técnica de Charles en elefantiasis de extremidad inferior. Caso clínico
Charles procedure in lower limb elephantiasis. A case report
Laia Obregón-Palaín*, Mireia Ruiz-Castilla**, María Pérez-Sempere* y Jordi Serracanta-Domènech**
* Médico Residente
** Especialista, Médico Adjunto.
Servicio de Cirugía Plástica y Quemados, Hospital Universitario de la Valld'Hebron, Universidad Autónoma de Barcelona, Barcelona, España.
Conflicto de intereses: los autores declaran no tener ningún interés financiero relacionado con el contenido de este artículo.
Dirección para correspondencia
RESUMEN
La primera opción terapéutica para el linfedema consiste en medidas conservadoras conocidas como terapia descongestiva compleja, de la que se benefician muchos pacientes. Sin embargo, los casos refractarios severos requieren abordaje quirúrgico. Existen numerosas técnicas disponibles con tasas de recurrencia variables. La técnica de Charles es una alternativa apropiada para los casos más severos.
Presentamos nuestra experiencia en un caso en varón de 21 años de edad con elefantiasis masiva de la extremidad inferior izquierda secundaria a linfedema congénito sin respuesta al tratamiento conservador. Tras una valoración clínica y radiológica exhaustiva se propone cirugía ablativa según la técnica de Charles, que llevamos a cabo en 3 tiempos quirúrgicos en 8 meses con resultados globalmente favorables.
De paso revisamos la práctica actualmente aceptada para el tratamiento del linfedema de la extremidad inferior y las opciones terapéuticas disponibles.
Palabras clave: Linfedema, Elefantiasis, Extremidad inferior, Técnica de Charles.
Nivel de evidencia científica: 5 Terapéutico.
ABSTRACT
The first therapeutic option of lymphedema consists on a series of conservative measures known as complex descongestive therapy. Many patients benefit from this program. However, refractory severe cases require surgical management. Many techniques are available with different rates of recurrence. The Charles procedure is an appropriate alternative for severe cases.
We present our experience with a 21 years old man with left lower limb massive elephantiasis secondary to congenital lymphedema refractory to conservative treatment. After clinical and radiological assessment, ablative surgery was proposed according to the Charles procedure, performed on 3 surgical times over 8 months, with favorable outcomes.
By the way, we review the accepted practice to treat lymphedema in lower limb and the available therapeutic options.
Key words: Lymphedema, Elephantiasis, Lower limb, Charles procedure.
Level of evidence: 5 Therapeutic.
Introducción
El linfedema es una condición patológica progresiva consistente en la acumulación anormal de fluido linfático en el intersticio de los tejidos como resultado del fallo del su sistema de drenaje. La progresión a elefantiasis se asocia a un aumento de la incidencia de adenolinfangitis episódicas, acompañadas o no de infecciones sistémicas, impotencia funcional y disconfort (1).
Las medidas conservadoras consistentes en el drenaje linfático manual, ejercicio, cuidado de la higiene cutánea, mecanismos de compresión y la práctica de actividades ocupacionales (1) son de elección en el tratamiento del linfedema en fases iniciales (2), aunque deben cumplirse de forma estricta para ser eficaces (3, 4). Cuando afecta a una extremidad, la limitación funcional grave, la incapacidad para controlar el tamaño de la misma y las infecciones recurrentes son criterios para indicar la cirugía escisional (2, 5-7). Existen múltiples técnicas descritas para este propósito; sin embargo. las terapias conservadoras deben mantenerse de por vida para asegurar los resultados de la cirugía (1, 4, 8).
Presentamos un caso de linfedema congénito de extremidad inferior con elefantiasis y la técnica quirúrgica empleada para su tratamiento definitivo, con la que se pretendió conseguir la mejoría funcional y la erradicación de los frecuentes episodios de linfangitis que padecía el paciente. Asimismo exponemos una revisión del estado actual en el tratamiento del linfedema dando una visión global de las técnicas disponibles, tanto de las opciones de tratamiento conservador como de las diversas técnicas quirúrgicas y su clasificación.
Caso clínico
Varón de 21 años de edad que presenta elefantiasis en la extremidad inferior izquierda secundaria a linfedema congénito primario por agenesia de vasos linfáticos en hemicuerpo izquierdo. Se diagnostica en la primera infancia a raíz de la observación del aumento del perímetro de la extremidad respecto a la contralateral, iniciándose en ese momento medidas físicas para el control local de la patología.
Ya en la pubertad, evoluciona a elefantiasis con importante limitación funcional que le imposibilita deambular, lo que hace preciso iniciar tandas de antibioticoterapia al menos una vez al año por cuadros de linfangitis. En un periodo de 3 años llega a sufrir un aumento en el perímetro de la pierna de 102 cm, llegando en el último año a los 180 cm, momento en el que se constata un aumento en la frecuencia de los episodios de linfangitis con aparición como mínimo de un episodio mensual, lo que finalmente obliga a replantear el tratamiento (Fig. 1).
La evaluación radiológica mediante linfografía demuestra ausencia total de drenaje linfático en la extremidad inferior izquierda y dificultad para el drenaje linfático en la extremidad superior izquierda. La tomografia computarizada (TC) muestra hipertrofia del tejido subcutáneo (Fig. 2).
Una vez constatado el avanzado estado clínico y radiológico de la patología y ante la ausencia de respuesta clínica a las medidas conservadoras, se propone practicar cirugía escisional según la técnica de Charles.
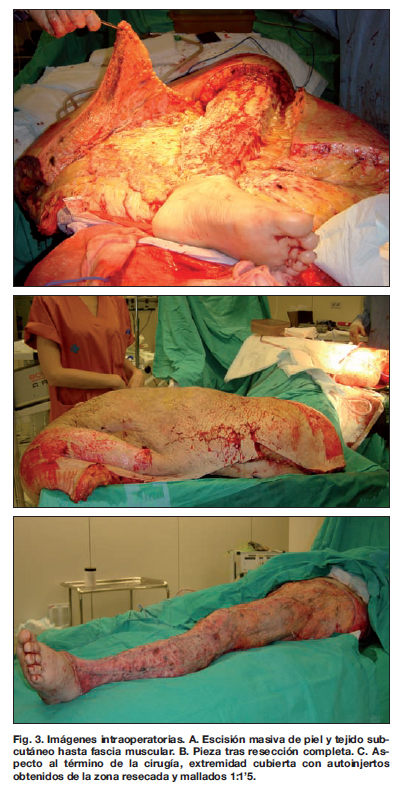
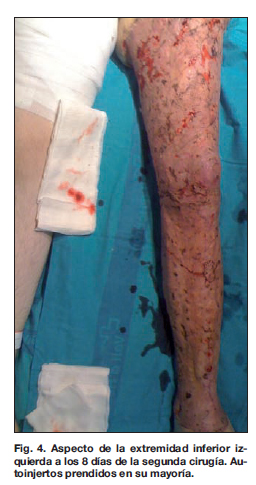
En un primer tiempo quirúrgico realizamos una escisión completa de piel y tejido celular subcutáneo en todo su espesor, respetando la fascia muscular, desde el tobillo hasta la raíz del muslo (Fig. 3) y cobertura mediante autoinjertos de espesor parcial mallados 1:1.5 aprovechando la piel del mismo muslo izquierdo (Fig. 3C). Tras 20 días de ingreso hospitalario y curas, realizamos una segunda intervención para cubrir las zonas cruentas dispersas residuales en el 3% de superficie corporal total. Obtuvimos los injertos del muslo derecho, que se aplicaron mallados 1:1.5. En una semana, a los 31 días de ingreso, el paciente fue dado de alta con los injertos prendidos en su mayoría (Fig. 4), quedando aun así zonas residuales dispersas en una superficie inferior al 0.5%.
La evolución del área tratada tras el alta hospitalaria fue muy favorable, con resolución de las zonas cruentas residuales en 3 semanas. Iniciamos presoterapia un mes después de la cirugía y se mantuvo en todo momento la fisioterapia. Sin embargo, a los 3 meses observamos un aumento progresivo de volumen en el dorso del pie izquierdo, además de pequeñas erosiones cutáneas debidas a la fricción de las prendas de presoterapia, que evolucionaron favorablemente con curas tópicas.
A los 7 meses de la primera cirugía (Fig. 5) procedimos a intervenir quirúrgicamente de nuevo para tratar el linfedema residual del dorso del pie. De igual modo, llevaremos a cabo según la técnica de Charles escisión completa de piel y tejido subcutáneo del dorso del pie izquierdo, preservando la fascia profunda, y cobertura del área cruenta mediante autoinjertos de espesor parcial mallados 1:1.5 obtenidos del muslo derecho. En 6 días los injertos estaban prendidos y estables y el paciente recibió el alta hospitalaria.
Pasados 3 años con controles en consulta ambulatoria en intervalos de aproximadamente 2 meses, persiste la aparición errática de áreas cruentas irritativas con exudado no purulento que se van controlando con curas tópicas en las que se alterna sulfadiazina argéntica, nitrofurazona y solución yodada. El paciente presenta una extremidad funcional con dimensiones muy cercanas a la contralateral sana (Fig. 6) y sin nuevos episodios de linfangitis hasta la fecha. Sigue realizando presoterapia, rehabilitación y medidas higiénicas.
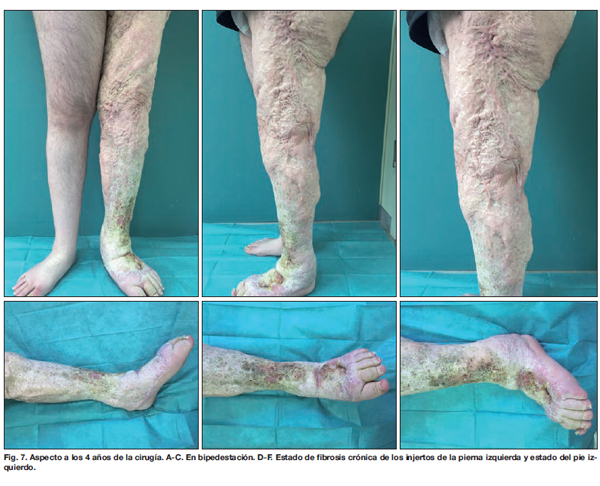
A los 4 años de seguimiento, el aspecto es muy bueno (Fig. 7), la pierna afectada mantiene un diámetro igual o incluso menor que la extremidad sana; con una calidad de los injertos aceptable, con tejido fibrótico en la pierna, y con presencia de linforrea ocasional que causa procesos de irritación cutánea que generan un proceso crónico de fibrosis. En el muslo no aparece linforrea, por lo que la zona injertada del mismo presenta mejor aspecto que los injertos de la pierna.
Discusión
Las guías de tratamiento del linfedema proponen como tratamiento de elección una serie de medidas conservadoras que en conjunto se conocen como terapia descongestiva compleja (1, 2, 4) y reservan la cirugía para aquellos casos crónicos y avanzados que no responden, en los que existe una limitación funcional importante, sufren un aumento de tamaño no controlable o presentan recurrencia de episodios de linfangitis (2). En nuestro caso la limitación funcional era total, pues el paciente no podía salir de casa ni desarrollar su vida con normalidad; es más, nos comentó que a veces se había caído del sofá arrastrado por el peso de su pierna cuando esta se descolgaba del sofá. Como describen Sá y col. (9), el objetivo del tratamiento es buscar el alivio del dolor y del disconfort, la restauración de la función, la reducción del riesgo de infección, así como evitar la progresión de la enfermedad. El caso que presentamos es un caso extremo en el que la limitación funcional era total, por lo que pensamos que la progresión de la enfermedad podía suponer un riesgo vital para el paciente.
El principio de la terapia conservadora se basa en que es posible reducir el edema mediante compresión, lo que frecuentemente se consigue mediante vendajes inelásticos en múltiples capas o bien mediante terapia de compresión controlada que consiste en la reducción progresiva de la prenda de presoterapia a medida que la hinchazón disminuye. Otros tratamientos conservadores más laboriosos incluyen la llamada terapia linfática descongestiva o terapia física compleja, a la que Foldi y col. denominaron terapia descongestiva compleja. Esta se ha modificado poco a lo largo del último siglo, y se basa en los principios de higiene cutánea, vendajes o prendas compresivas, ejercicio y masaje o drenaje linfático manual. Vodder postuló que estos métodos pueden contribuir al incremento de la contractilidad linfática, aumentando el flujo a través de los vasos linfáticos y reduciendo así su acumulación en las extremidades afectas y por consiguiente su volumen (8). En nuestro caso estas técnicas no eran aplicables, puesto que al no existir vasos linfáticos, estos no podían incrementar su contractilidad con ningún tipo de terapia.
Tanto si se opta por la terapia conservadora como por la cirugía, la vía final común para todas las forma de tratamiento del linfedema es el uso de prendas compresivas. Cuando el volumen del edema ha disminuido hasta mantenerse estable, pueden prescribirse nuevas prendas más ajustadas basándose en las medidas de la extremidad. Estas prendas deben renovarse al menos 4 veces durante el primer año tras el inicio del tratamiento con presoterapia o la intervención quirúrgica, y es preciso que el paciente las use de forma constante, retirándolas brevemente sólo para la higiene diaria (8).
Por otro lado, las indicaciones quirúrgicas del linfedema y la técnica óptima son objeto de discusión aún hoy en día. Existen dos grandes estrategias diferenciadas: las técnicas fisiológicas y las ablativas; el procedimiento de Charles pertenece a estas últimas. El objetivo de las técnicas englobadas en la primera categoría es la consecución del drenaje del líquido acumulado hacia otros vasos linfáticos sanos o hacia la circulación venosa. Están descritos varios procedimientos, como el bypass linfático-linfático, la transferencia microvascular de nodos linfáticos, o el bypass linfático-venoso o linfático-venular. En la actualidad uno de los procedimientos más populares dentro de esta categoría es el shunt linfático-venoso, en el que se anastomosan los vasos linfáticos periféricos a pequeñas venas para redirigir el exceso de fluido linfático al sistema venoso. Sin embargo, existe discrepancia entre los hallazgos quirúrgicos y la mejoría final que conlleva, hecho que sugiere que estos procedimientos fisiológicos son más efectivos cuanto más leve y temprano es el estadio del linfedema debido al desarrollo progresivo de fibrosis en los vasos linfáticos que pierden gradualmente su capacidad de transferir la linfa (3). Por este motivo, los pacientes con linfedema severo solo se benefician de las técnicas ablativas. En el caso presentado la técnica de shunt linfáticovenoso no era viable debido a la agenesia de vasos linfáticos que padecía el paciente.
La técnica descrita por Charles (1912) es un procedimiento quirúrgico agresivo que consiste en la escisión completa del tejido fibroesclerótico linfedematoso con exposición de la fascia profunda y cobertura inmediata mediante autoinjertos, aprovechando normalmente la piel del área escindida. Charles en su descripción original preserva la piel plantar tal y como hicimos en la cirugía de tratamiento del linfedema del pie de nuestro paciente. En el caso que publican Sá y col. (9) también se trata el linfedema del pie conservando la piel plantar y obteniendo un resultado tan bueno como el de muestro paciente.
Thompson, Sistrunk y Kondoleon describen procedimientos ablativos alternativos (3). Otros autores proponen escisiones localizadas (1, 2, 4) para incrementar posteriormente el éxito de las terapias compresivas (1, 2). Tras la cirugía escisional es imprescindible insistir en la terapia descongestiva compleja, manteniéndola en el tiempo para asegurar que el éxito inicial de la cirugía persista a medio y a largo plazo (1, 4).
Debido a la potencial morbilidad que comporta la cirugía escisional y a sus variables resultados a largo plazo, la mayoría de autores recomiendan reservarla para los casos extremos refractarios al tratamiento conservador (1, 4, 10), como el presente. Karri y col. consideran la severidad de la enfermedad: estadios IIIb y IV, tardíos o finales, donde la gran mayoría de los tejidos son fibroescleróticos, presentan dificultades técnicas para la aplicación de la terapia descongestiva compleja y se incrementa la tendencia a sufrir episodios de infección local o sepsis recurrentes (4) como indicador primario de necesidad de cirugía (10). Estamos de acuerdo con Sá y col. (9) en que en los casos avanzados fibroescleróticos la técnica de Charles sigue siendo el mejor tratamiento posible.
La cirugía escisional con preservación de parte del tejido adiposo subcutáneo tiene un considerable riesgo de recurrencia (6, 10). Kim y col., en su publicación (2) muestran que el 25% de los pacientes sometidos a cirugía escisional por linfedema crónico en estadios III y IV progresan a una situación preoperatoria. Además estas técnicas de resección parcial de piel y tejido subcutáneo pueden requerir 2 o 3 tiempos quirúrgicos antes de conseguir el resultado final deseado. Esto contrasta con el procedimiento de Charles, con el que la recurrencia es rara. En la serie de Karri y col. (10) no se observaron recurrencias.
La resección del tejido linfedematoso y fibroesclerótico, excesivamente voluminoso, ofrece múltiples beneficios: facilidad para mantener la higiene cutánea necesaria, mayor efectividad de la terapia descongestiva compleja o de la presoterapia y mejoría de la movilidad de los pacientes. Además se minimiza el riesgo de celulitis recurrente, de linfangitis o de sepsis con riesgo vital (10). Sin embargo, el resultado final de la técnica de Charles es altamente dependiente del adecuado cuidado cutáneo postoperatorio y de la rehabilitación física. Karri (10) recomienda protección del injerto con crema hidratante y prevención de las abrasiones y de la cicatrización patológica mediante el uso de prendas de presoterapia, siendo necesaria, en ocasiones, la inyección intralesional de esteroides a intervalos regulares. En el paciente que nos ocupa se han presentado zonas injertadas irritadas que han curado con tratamiento tópico; en ningún momento ha aparecido cicatrización patológica y no ha precisado tratamiento local con esteriodes.
Conclusiones
Este artículo complementa el recientemente publicado en esta misma revista por Sá y col. que describe la técnica de Charles para un caso de linfedema crónico en pie de 20 años de evolución. En nuestro caso, planteamos y realizamos la técnica de Charles con éxito para resolver un caso de elefantiasis en extremidad inferior, obteniendo una extremidad funcional, con dimensiones muy cercanas a las de la contralateral sana, y consiguiendo la remisión de los episodios de infección cutánea.
Pese a la eficacia de las técnicas de derivación linfática microquirúrgicas y de la terapia descongestiva compleja en los estadios más iniciales del linfedema, la técnica de Charles sigue siendo útil en los estadios avanzados, momento en el que mantiene su vigencia como cirugía de rescate e higiene para proporcionar una mejoría en la calidad de vida de los pacientes.
Bibliografía
1. Pereira de Godoy JM, Azoubel LMO, Guerreiro Godoy MF. Surgical treatment of elephantiasis of the feet in congenital lymphedema to facilitate the use of a compression mechanism. Int J Gen Med. 2010; 3: 115-118. [ Links ]
2. Kim DH, Huh SH, Hwang JH. Excisional Surgery for Chronic Advanced Lymphedema. Surg Today, 2004; 34: 134-137. [ Links ]
3. Suami H., Chang DW. Overview of Surgical Treatments for Breast Cancer-Related Lymphedema. Plast Reconstr Surg, 2010; 126(6): 1853-1863. [ Links ]
4. Lee BB, Villavicencio JL. Primary Lymphoedema and Lymphatic Malformation: Are they the Two Sides of the Same Coin? Eur J Vasc Endovasc Surg. 2010; 39, 646-653. [ Links ]
5. Carrasco López, C., et al. Linfedema escrotal gigante. Cir. plást. iberolatinoam. 2013, 39 (2):187-191. [ Links ]
6. García-Tutor, E., et al. Tratamiento quirúrgico de linfedema peneano secundario a hidrosadenitis supurativa. Actas Urol Esp, 2005, 29 (5): 519-522. [ Links ]
7. Recalde C. Abordaje quirúrgico de la elefantiasis escrotal a propósito de dos casos graves. Cir. plást. iberolatinoam. 2014, 40 (2): 205-213. [ Links ]
8. Warren AG., Brorson H., Borud LH.and Slavin SA. Lymphedema. A comprehensive review. Ann Plast Surg. 2007; 59 (4): 464-472. [ Links ]
9. Sá, A. La técnica de Charles en el tratamiento del linfedema secundario crónico del dorso del pie. Caso clínico. Cir. plást. iberolatinoam. 2015, 41 (4): 449-456. [ Links ]
10. Vasu Karri, Ming-Chin Yang Il Jae Lee, et al. Optimizing Outcome of Charles Procedure for Chronic Lower Extremity Lymphoedema. Ann Plast Surg. 2011; 66 (4): 393-402. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dra. Laia Obregón Palaín
Servicio de Cirugía Plástica y Quemados,
Hospital Universitario de la Vall d'Hebron
Passeig de la Vall d'Hebron 119-129
08035 Barcelona, España
Correo electrónico: dra.obregon.plastica@gmail.com
Recibido (esta versión): 9 abril/2016
Aceptado: 25 abril/2016