Introducción
Las fisuras del labio y paladar son las malformaciones craneofaciales congénitas más frecuentes en México: está comunicada una incidencia de 1 por cada 1000 niños nacidos vivos en Oaxaca que es uno de los estados con mayor prevalencia.(1) El tratamiento de estas malformaciones es complejo y a largo plazo. En general, está establecido que el tratamiento del labio y paladar hendidos debe ser llevado al cabo por un equipo multidisciplinario. No solo se trata de corregir la deformidad anatómica con procedimientos quirúrgicos, sino de promover un lenguaje adecuado y un desarrollo psicológico favorable para la integración del paciente tanto en el medio escolar como en la sociedad.(2)
Estos pacientes deben ser atendidos desde el nacimiento, con información veraz a los padres para desmentir mitos y liberarlos del sentimiento de culpa que muchas veces les acompaña y que de esta manera puedan disfrutar a su hijo desde el inicio de su vida. Esta información la deben impartir los pediatras que reciben al paciente en la sala de partos y que lo atienden en el cunero. También es indispensable que los padres acudan de manera inmediata a un centro médico que cuente con una clínica de labio y paladar hendidos para conocer e iniciar cuanto antes el proceso de tratamiento.
La clínica de labio y paladar hendidos debe de estar conformada por las siguientes disciplinas: Cirugía Plástica, Cirugía Maxilofacial, Odontopediatría, Ortodoncia, Terapia del Lenguaje, Psicología, Otorrinolaringología, Pediatría, Nutriologia, Audiologia, Anestesiología, Genética o Dismorfologia, y Enfermería especializada. El líder de la clínica de labio y paladar hendidos es el cirujano que corregirá las deformidades y que se pondrá de acuerdo con los otros especialistas para ir combinando los tratamientos durante la infancia del paciente. El servicio de Genética o Dismorfología debe ser consultado desde las primeras etapas para dar consejo genético a los padres. Así mismo, si existen problemas para la alimentación del paciente los padres deben acudir al servicio de Nutriólogia donde se les indicará la manera correcta de alimentar al bebé, al seno materno preferentemente, y de no ser posible serán orientados en cuanto al uso de biberón, mamilas especiales y la fórmula láctea adecuada para que el paciente esté bien nutrido y alcance el peso deseado y óptimo para su edad.(3)
Se informará a los padres o tutores del paciente acerca de los momentos en que se realizarán las cirugías y las indicaciones para las intervenciones que se requieran de manera extraordinaria. Es importante enfatizar que el paciente debe ser llevado al pediatra con regularidad para recibir las vacunas que amerite su edad y que se pueda monitorizar su incremento de peso y su estado de salud general.(4)
También se debe realizar un tamiz auditivo que servirá como base para conocer la función auditiva del paciente y para después realizar estudios de audiometría que indiquen la presencia o no de patologías como la otitis media serosa, que debe ser tratada con la colocación de tubos de ventilación a través de miringotomía para evitar la disminución o perdida de la audición.(5)
También se debe pedir interconsulta con Odontopediatría y Ortodoncia para valorar si el recién nacido es candidato para tratamiento preoperatorio con moldeamiento nasoalveolar mediante placas de acrílico aplicadas y moldeadas secuencialmente cada semana para ir acercando los segmentos de la fisura y disminuyendo su amplitud, a fin de que en el momento de la queiloplastia haya menos tensión en la línea de sutura. Durante esta ortopedia maxilar prequirúrgica se puede realizar la expansión del cartílago alar afectado con botones de acrílico que, mediante un alambre, se unen a la placa maxilar para aplicar presión en la parte del cartílago alar que lo amerite.(6)
El objetivo del presente trabajo es presentar a los lectores cómo estamos organizados en toda esta atención al paciente fisurado como clínica multidisciplinaria, y cómo hemos protocolizado la atención de nuestros pacientes con labio y paladar hendidos para cubrir todas sus necesidades tanto en apariencia física, como en habla, salud dental, estado psicológico y social. Presentamos la forma en que abordamos el problema desde el nacimiento del paciente y cómo a través del tiempo tratamos de evitar complicaciones y secuelas para así minimizar el número de cirugías a las que se verá expuesto, además de intentar que su autoestima sea buena para lograr una socialización adecuada tanto en la familia, como en la escuela y con amigos.
El propósito de nuestra clínica es lograr que nuestros pacientes se integren normalmente a la sociedad, sean buenos estudiantes y que tengan una vida laboral exitosa y una vida personal satisfactoria.
Material y método
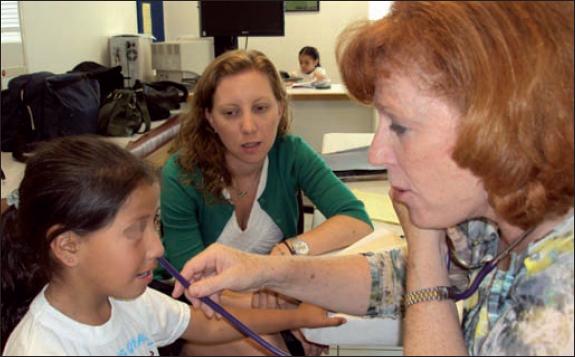
La Clínica de Labio y Paladar Hendidos de Tijuana que se ubica en el Hospital Infantil de las Californias en Tijuana, Baja California, México, se reestructuró desde el 2007 y fue patrocinada por la Fundación para los Niños de las Californias hasta el 2013; desde entonces lo ha sido por la Fundación Shriners. La autora inició su coordinación desde el 2007 y es la clínica que más pacientes con fisuras atiende en la región noroeste de México. También se ha colaborado con otras fundaciones como Smile Train y Connect Med International. Junto a ella, en esta labor participan profesionales de la salud que han apoyado incondicionalmente a la clínica. Entre ellas la Dra. Gabriela Martínez como terapeuta familiar; la Licenciada Ana Espinoza como psicóloga de desarrollo infantil; la Dra. Sandra Borquez encargada de Odontopediatria; la Dra. Tamara Suenaga especialista en Ortodoncia Craneofacial; la Dra. Glendora Tremper para Terapia del Lenguage; la patóloga de lenguaje Valerie Dorfman; y la psicóloga Graciela Díaz, que también apoya con Terapia del Lenguaje (Fig. 1). El Dr. Ángel Valdés realiza la colocación de tubos de ventilación de nuestros pacientes, y el Departamento de Nutriologia, que coordina la Dra. Elizabeth Jones, nos apoya para lograr una buena nutrición de aquellos con problemas de alimentación y para que incrementen su peso de manera normal. Contamos con los pediatras del Hospital Infantil de las Californias que valoran a nuestros pacientes en cuanto a su desarrollo y crecimiento y los envían a los especialistas pertinentes cuando existe alguna otra patología que amerite ser evaluada y tratada. El Servicio de Genética o Dismorfología, encabezado por la Dra. Marilyn Jones, nos apoya de forma importante para dar apoyo genético a los padres de nuestros pacientes y facilitarnos otros diagnósticos cuando presentan algún síndrome asociado con las fisuras que atendemos.

Fig. 1 Equipo multidisciplinario de la Clínica de Labio y Paladar Hendidos de Shriners en Tijuana, Baja California, México.
Los Servicios de Anestesiología a cargo de la Dra. Patricia Ontiveros, y de Enfermería con la Licenciada Angélica Moreno, siempre han sido fieles colaboradores también y gracias a su trabajo profesional no hemos tenido ninguna complicación transoperatoria ni postoperatoria que haya causado decesos o secuelas cardiorrespiratorias o neurológicas.
Ensenada se encuentra a 100 km. al sur de Tijuana y es el municipio más grande del estado de Baja California. Los pacientes que acuden a nuestra clínica en Ensenada son primordialmente hijos de agricultores, una población flotante que no radica allí permanentemente sino que vienen de otros estados del sur del país a prestar sus servicios. Es así como las integrantes de ese equipo, inicialmente integrado por Zayda Vergara, protesista y coordinadora de pacientes; Mónica Perea encargada de la Salud Dental y Ortodoncia; y Berenice Tapia, psicóloga que actualmente además de encargarse de la estimulación temprana de los pacientes incursiona en la Terapia del Lenguaje, se encargan de mantener informados a los padres y en ir coordinando la atención de las diferentes especialidades para lograr el máximo beneficio posible de este trabajo multidisciplinario.
RESULTADOS
Como consecuencia de esta labor multidisciplinaria y coordinada de muchos años, hemos elaborado un protocolo quirúrgico de actuación y tratamiento para la planificación quirúrgica de los pacientes con labio y paladar hendidos, que pasamos a describir de forma secuencial y con ejemplos en este apartado.
Primera cirugía
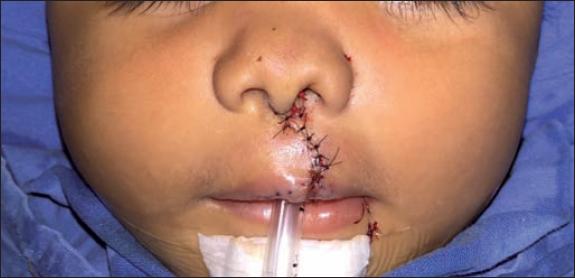
La primera cirugía será la queiloplastia o corrección primaria del labio, lo que se conoce como cierre del labio hendido. La realizamos alrededor de los 3 a los 6 meses de edad. Las técnicas más usadas para la corrección de la fisura unilateral de labio son: Millard, (Fig. 2 y 3) que es la que más empleamos también nosotros; Tennison Randall cuando los segmentos labiales de la fisura son muy cortos; y Fisher que se ha popularizado en Norteamérica y América Latina recientemente. Al mismo tiempo corregimos la nariz, pues es en este momento cuando los cartílagos nasales son aún maleables y se pueden conformar para dar un resultado muy cercano al anatómico normal (Fig. 4). Estos cartílagos nasales se pueden moldear antes de la cirugía con conformadores fabricados por protesistas y odontopediatras, y se pueden adaptar a la arcada del recién nacido de unos cuantos días de edad mediante pastas, cintas, etc., que los mantienen bien adheridos hasta el momento del procedimiento quirúrgico (Fig. 5). Esta práctica se ha ido difundiendo últimamente después de la publicación de los excelentes resultados obtenidos por el grupo del Dr. Grayson. Cuando no se cuente con este tratamiento, antes de la corrección primaria quirúrgica se puede hacer uso de conformadores nasales prefabricados de silicona que se colocan durante la cirugía y se mantienen en su sitio mediante un punto transcolumelar o transeptal durante 3 a 6 semanas (Fig. 6). También los puntos de McComb son útiles para mantener en una posición más anatómica los cartílagos alares liberados de los tejidos que los rodean (Fig. 7).

Fig. 4 Imagen basal 2 semanas después de la corrección nasal primaria simultánea a queiloplastia, donde se aprecia la simetría nasal.
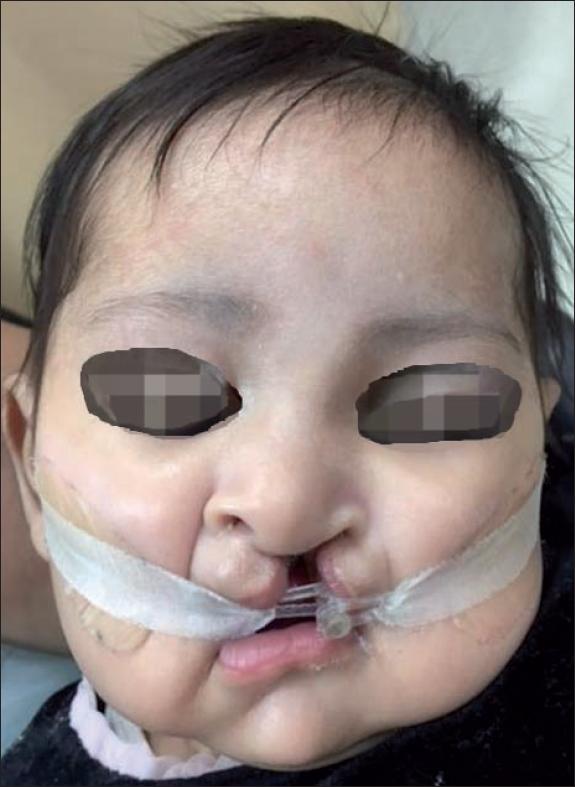
Fig. 5 Paciente con aparato para moldeamiento nasoalveolar que se coloca semanas antes de la queiloplastia.

Fig. 6 Paciente con conformador nasal de silicona después de corrección nasal primaria durante la queiloplastia.

Fig. 7 Puntos de McComb para sostener el cartílago nasal del lado afecto después de ser disecado durante la corrección nasal primaria.
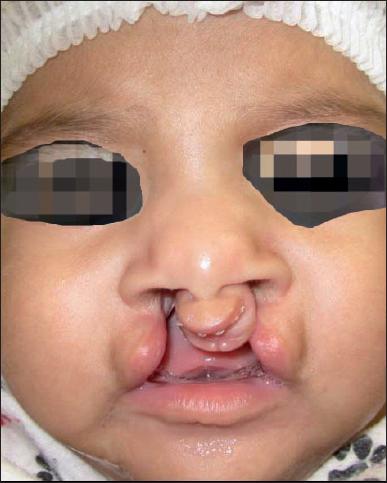
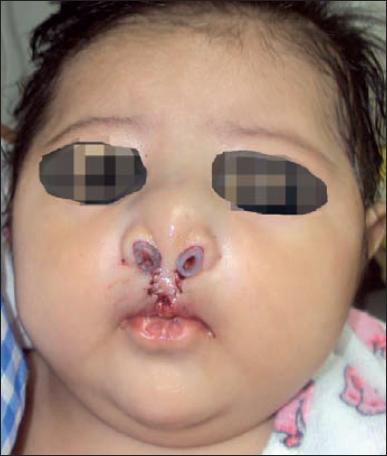
Si se trata de una fisura de labio bilateral, las técnicas quirúrgicas que más utilizamos son la de García-Velasco o la de Mendoza (Fig. 8-10), o la de Mulliken (Fig. 11-13).
Un año de edad
Cuando el paciente se acerca al año de edad, la siguiente cirugía recomendada es la palatoplastia. Existen varias técnicas para abordar las fisuras de paladar dependiendo de la severidad de la deformidad así como de la experiencia del cirujano. Las más difundidas son las de Push back y Wardill Kilner (Fig. 14), en las que se liberan las inserciones anómalas de los músculos del paladar y se realinean para sutura en la línea media a fin de proporcionar un esfínter reconstruido para lograr el habla adecuada del paciente. La técnica de incisiones mínimas, ideada por Mendoza, tiene sus seguidores; pero es importante enfatizar que no es útil en las fisuras muy amplias de paladar. Es entonces cuando a veces, si vamos a cerrar quirúrgicamente todo el paladar en un solo tiempo, la técnica de Von Langembeck con las incisiones relajadoras nos permite más movimiento hacia la línea media de los colgajos mucoperiósticos así como preservar la circulación de la arteria palatina anterior de ambos lados.
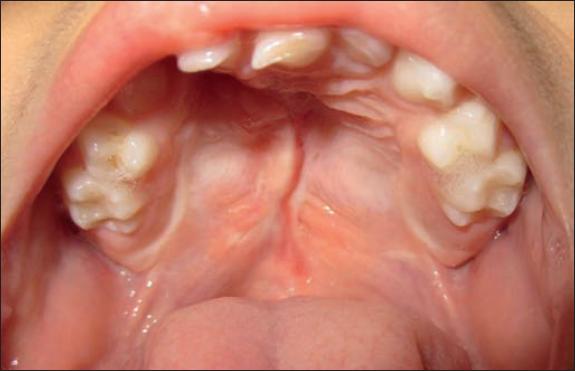
Fig. 14 Resultado de palatoplastia en un solo tiempo. Se aprecian las cicatrices en línea media y a los lados del paladar duro, 5 años después de la cirugía.
Otra conducta adoptada ya desde los años 70 por grupos europeos es el cierre del paladar en 2 tiempos, iniciando con el cierre del paladar blando, o velo del paladar, alrededor del año de edad y el paladar duro alrededor de los 3 a 5 años o hasta la adolescencia (Fig. 15-17). Existen grupos que ya están cerrando el velo del paladar al mismo tiempo que realizan la queiloplastia a los 6 meses, y a los 18 meses cierran el paladar duro. Algunos tienen la creencia de que esperar hasta después de los 2 años para el cierre del paladar duro afectará al habla en estos pacientes. Sin embargo, existen publicaciones acerca de que esto no necesariamente sucede si los pacientes reciben terapia del lenguaje a una edad temprana y de una manera consistente.(7) También es importante realizar estudios audiológicos antes de la palatoplastia y llevar a cabo valoración por parte del otorrinolaringólogo para determinar si el paciente requiere colocación de tubos de ventilación, que idealmente deben ser colocados al mismo tiempo que el cirujano plástico realiza la queiloplastia o la palatoplastia. Estos tubos de ventilación están indicados cuando existe material seroso o purulento acumulado en el oído medio que podría provocar la pérdida de la audición parcial o total, lo que a su vez limitaría el habla de manera importante.(8)

Fig. 15 Postoperatorio inmediato de cierre del paladar blando en paciente al que se le cerró el paladar en dos tiempos.
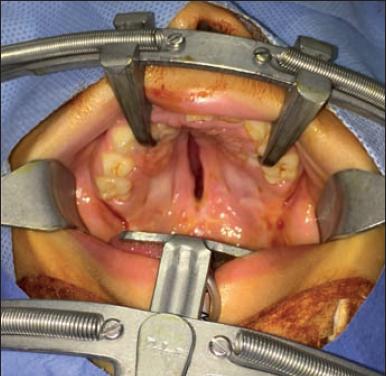
Fig. 16 Resultado a los 2 años de cierre del paladar blando. Se aprecia la fisura del paladar duro que será cerrada en un segundo tiempo
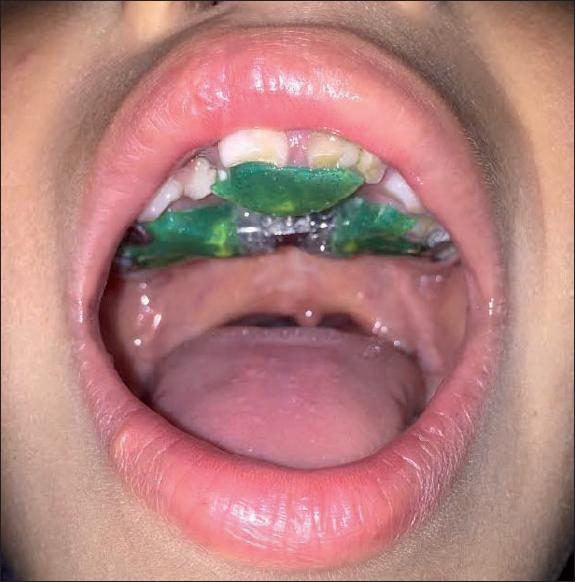
Fig. 18 Aparato intraoral para expansión transversal de los segmentos maxilares en paciente con fisura del paladar.
En la etapa de la dentición temporal el paciente es visto por el odontopediatra. Damos consejos a los padres para la higiene bucal, les instruimos acerca de cuándo el paciente debe dejar la mamila y el chupón, y colocamos aparatos ortopédicos expansores en el caso de que el paciente empiece a presentar colapsos tanto anteroposteriores como transversales que provoquen mordidas cruzadas o retrusión maxilar (Fig. 18 y 19).
Cuando el paciente empieza a balbucear, los terapeutas del lenguaje o del habla dan consejos a los padres para la estimulación del lenguaje, y la valoración del mismo se inicia entre los 16 meses de edad a los 2 años cuando el paciente empieza a unir dos palabras. Se detectan así articulaciones compensatorias y escape nasal y se facilitan ejercicios para corregir estos defectos. Si después de una asidua terapia del habla el paciente aún presenta hipernasalidad y escape nasal, se recomiendan faringoplastias o colgajos faríngeos.(9) Después de estas cirugías, el paciente debe regresar nuevamente a Terapia del Lenguaje (Fig. 20).
Odontopediatría, Psicología en el área de Terapia Familiar y Desarrollo Infantil y Terapia del Lenguaje se interdigitan más tarde, durante toda la infancia y adolescencia del paciente, para proporcionarle una mejor función de las cavidades oral y nasal así como su mejor adaptación posible al ambiente escolar (Fig. 21).
Entre los 8 y los 12 años
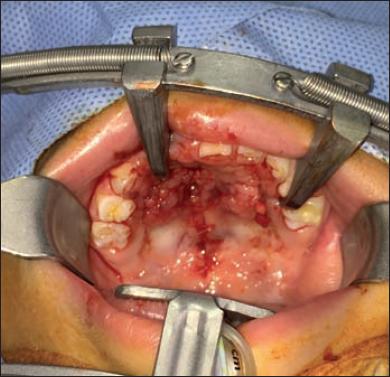
A partir de esa edad valoramos la erupción del canino permanente mediante radiografías. Previa expansión ortopédica de los segmentos, colocamos injerto de hueso esponjoso de cresta ilíaca en la fisura alveolar para restaurar la integridad del arco y proporcionar tejido óseo para la erupción del canino (Fig. 22-24).

Fig. 23 Radiografía panorámica u ortopantomografía, muy útil para valorar el momento ideal para la colocación del injerto óseo alveolar.

Fig. 24 Tomografía tridimensional para valoración de la integración de los injertos óseos alveolares.
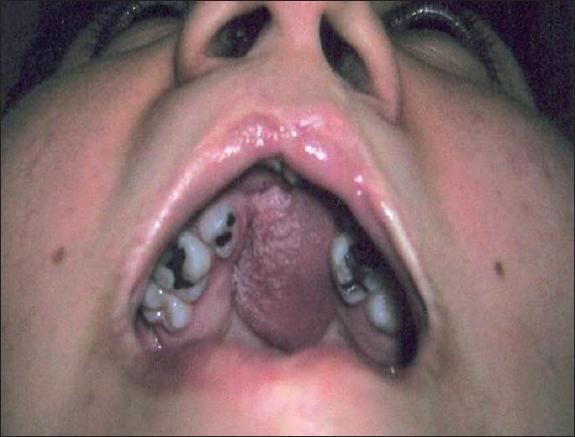
También durante la infancia debemos corregir las fístulas del paladar para evitar que los líquidos y a veces los sólidos salgan por la nariz durante las comidas o que algunos alimentos se alojen en la cavidad nasal y produzcan mal olor. Hay fístulas que también provocan pérdida de presión en la cavidad bucal durante el habla, contribuyendo a alteraciones del lenguaje. En ambos casos está indicado el cierre quirúrgico de las fístulas palatinas, y si no es posible, la colocación de un obturador a la medida será la solución temporal del problema.
Corrección labial y nasal
Se pueden llevar a cabo durante toda la infancia y adolescencia. Están encaminadas a lograr la simetría de labio y nariz y a dar las proporciones adecuadas a cada estructura. Dentro de las correcciones labiales más comunes están las de la alineación de reborde mucocutáneo, la elongación del lado fisurado cuando después de la queiloplastia primaria ha quedado corto, o el acortamiento del mismo si ha sucedido lo opuesto; así como la corrección de la deformidad en silbido y el dar volumen al labio del lado fisurado para hacerlo lo más similar posible al lado no fisurado.
Las correcciones nasales pueden incluir la recolocación de cartílago alar afectado, el cierre del piso nasal con fístula o nunca corregido, la elongación de la columela, y la medialización de las bases alares (Fig. 25-27).

Fig. 25 Preoperatorio de paciente con secuelas de cirugías realizadas en labio superior por cirujanos de otro grupo.
La corrección del septum nasal debe esperar hasta la adolescencia tardía para evitar lesionar el centro del crecimiento nasal que se encuentra a ese nivel.(10)
Edad adulta
Las rinoplastias y la cirugía ortognática se planifican en la edad adulta, cuando se pueden realizar también septoplastias e inyecciones de grasa para incrementar el volumen del labio.(11) La cirugía ortognática puede ser una osteotomía tipo Le Fort I y/o osteotomías sagitales de mandíbula para la corrección del pseudoprognatismo que se presenta en algunos casos de retrusión maxilar (Fig. 28 y 29). La distracción maxilar puede evitar la cirugía ortognática cuando la realizamos antes de la edad adulta.(12)
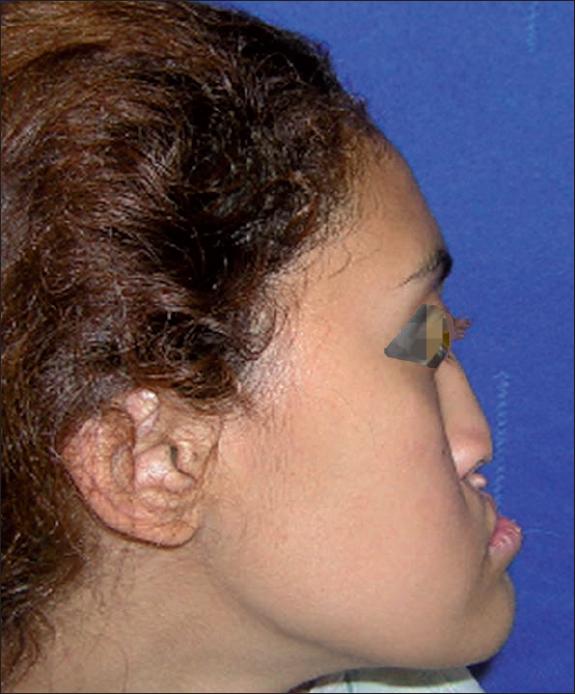
Fig. 28 Mujer de 19 años de edad con gran retrusión maxilar y prognatismo como secuelas de fisuras bilaterales de labio y paladar.
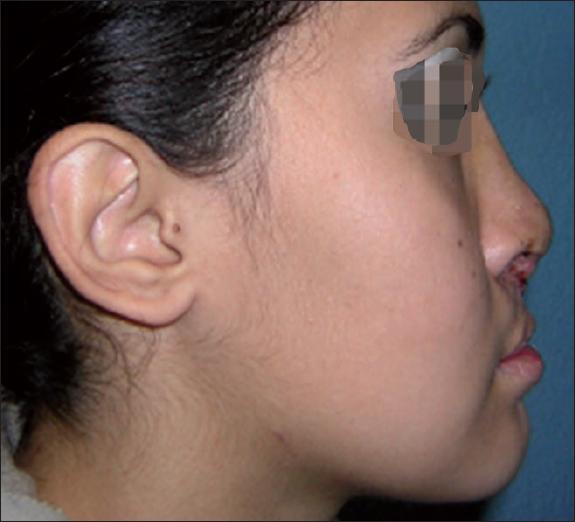
Fig. 29 Postoperatorio a los 6 meses tras osteotomía Le Fort I de avance, osteotomías sagitales de mandíbula y rinoplastia con colocación de injerto de cartílago en columela.
En los casos en los que queremos reconstruir el filtrum y el tubérculo, dar más volumen al labio superior y disminuir el volumen del labio inferior, utilizamos el colgajo de Abbe.(13) El paciente debe tener la edad suficiente (más de 12 años) para tolerar durante 3 semanas el cierre parcial y temporal de la boca (Fig. 30-32). Durante este tiempo solo se alimenta con líquidos y licuados a través de popotes (nota: en México, tubo fino de papel o plástico que se emplea para sorber líquidos). Debemos notificar a los padres que durante estas 3 semanas el paciente va a sufrir una pérdida de peso importante.
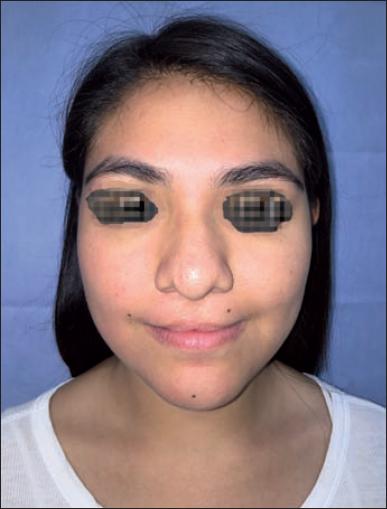
Fig. 30 Preoperatorio de paciente con deformidad en silbido a nivel de tubérculo como secuela de queiloplastia bilateral.

Fig. 32 Resultado al año una vez seccionado el pedículo. La paciente aun requiere una corrección más del reborde mucocutáneo.
En raras ocasiones, si las fístulas palatinas son muy grandes y los colgajos locales, de buccinador o de lengua,(14,15) (Fig. 33 y 34) no son suficientes para su cierre, hay que recurrir a la reconstrucción palatina con colgajos libres mediante microcirugía.(16) Cuando no se cuenta con los recursos necesarios para llevar a cabo la técnica microquirúrgica, la aparatología tiene un papel importante para ocluir el defecto con un obturador.
Discusión
Existen diferentes protocolos en todo el mundo acerca de cómo tratar las fisuras de labio y paladar y no se ha estandarizado cuáles son los procedimientos quirúrgicos ideales para tratar estas patologías, seguramente por ser tan diversas en cuanto a su presentación anatómica. Lo que sí está aceptado es que estos pacientes deben ser tratados por equipos multidisciplinarios, pues no solo se trata de corregir el aspecto físico de la cara sino también la función del habla, a la vez que es necesario brindarles apoyo psicológico para que puedan integrarse a la sociedad y tener una buena calidad de vida.(17)
En cuanto a las diferentes modalidades de técnicas quirúrgicas disponibles, nosotros preferimos la técnica de Millard, también denominada de rotación y avance, pues es la que a nuestro juicio proporciona una reparación más anatómica debido a que alinea al segmento fisurado con el no fisurado que se rota hacia abajo para elongar el labio justo donde se encuentra la fisura. Para lograr el mejor resultado anatómico es necesario desinsertar totalmente las fibras del músculo orbicular que se insertan tanto en la base de la columela como en la base del ala nasal afectada. La miorrafia del orbicular debe permitir una longitud normal del labio, y si es necesario, se deben interdigitar las fibras de un lado al otro para hacerlo más largo hacia abajo. Al unir la piel de ambos lados también debemos hacerlo compensando un lado con el otro con los puntos de sutura, para lograr de esta forma una longitud adecuada. La mucosa del labio húmedo y seco deben unirse de tal manera que evitemos la deformidad en silbido.
Otras técnicas de queiloplastia con las que obtenemos buenos resultados son la de Tennison Randall, ideal cuando los segmentos del labio son muy cortos; y la de Fisher, que últimamente ha ganado reconocimiento aunque en un inicio, según la descripción original del autor, fue criticada por su complejidad de trazado.(18)
También está ampliamente aceptado el concepto de que se debe realizar la corrección primaria de la nariz en el momento de la queiloplastia. En nuestra clínica llevamos a cabo el protocolo de moldeamiento nasoalveolar antes de la queiloplastia cuando el paciente va a ser tra- ído a consulta con la odontopediatra o la ortodoncista de forma continua por sus padres cada semana. De no ser así, es mejor no implementar el protocolo pues no se logrará el objetivo, además de que es necesario informar a los padres acerca de que este procedimiento no está libre de complicaciones.(19)
El cierre del paladar también es un tema controvertido en la actualidad. Como ya ha sido demostrado por varios grupos, incluyendo el nuestro, el cerrar en dos etapas el paladar es favorable para el crecimiento maxilar y del resto del tercio medio facial; sin embargo, los grupos que no están de acuerdo discuten que el dejar abierto el paladar duro causa problemas del lenguaje. Nosotros estamos realizando un estudio comparativo, ciego y prospectivo, en el que analizamos si el cerrar el paladar en dos tiempos quirúrgicos altera la función del habla. Consideramos que el lenguaje, como ya se ha descrito, no depende únicamente de la integridad anatómica del paladar y de la orofaringe, sino de la capacidad de integrarlo a nivel cortical, de tener la capacidad de oír adecuadamente, y de contar con una terapia del lenguaje temprana, consistente y bien encaminada para evitar y tratar los problemas del habla más comunes en estos pacientes, como son las articulaciones compensatorias, la hipernasalidad y el escape nasal. Si logramos evitar con el cierre del paladar en dos tiempos la alteración del crecimiento maxilar que ocurre al cerrar el paladar en un solo tiempo, y estos pacientes son atendidos con terapia del lenguaje adecuada, menos adultos con secuelas de labio y paladar hendidos requerirán cirugías ortognáticas, como osteotomía de Le Fort I para el avance del maxilar y cirugías de mandíbula por el pseudoprognatismo o prognatismo real que desarrollan por problemas de crecimiento facial. En nuestra experiencia, únicamente el 10% de los pacientes a los que hemos realizado palatoplastia en dos tiempos han presentado colapso maxilar en sentido transversal y anteroposterior; lo contrario ocurría cuando realizábamos la palatoplastia en un solo tiempo, ya fuera con la técnica de Wardill Kilner o con la de Von Langembeck o la de incisiones mínimas. Es por esto que hemos decidido mantener esta conducta quirúrgica ya que evita, en la gran mayoría de los pacientes, el uso de aparatos expansores para el maxilar, visitas al odontopediatra u ortodoncista cada mes, aumento en los gastos de la familia para ortopedia maxilar, el costo para instituciones, fundaciones o para el tratamiento ortodóncico posterior, así como las cirugías ortognáticas que siguen al colapso y la deficiencia en el desarrollo maxilar y que ya hemos mencionado.(20)
Casos especiales
De esta forma hemos dado una visión general de los diferentes procedimientos quirúrgicos que pueden estar indicados durante la vida de un paciente que ha nacido con labio y/o paladar hendidos. Sin embargo, existen algunos casos que deben analizarse por separado, como los que se presentan con paladar hendido submucoso y triada de Callahan: úvula bífida, escotadura en el borde posterior de los huesos palatinos y defecto muscular que se aprecia al trasluz (Fig. 35). Estos pacientes pueden tener insuficiencia velofaríngea que debemos tratar durante los primeros 5 años de edad; si la terapia del lenguaje no la corrige, está indicada la veloplastia.(21)
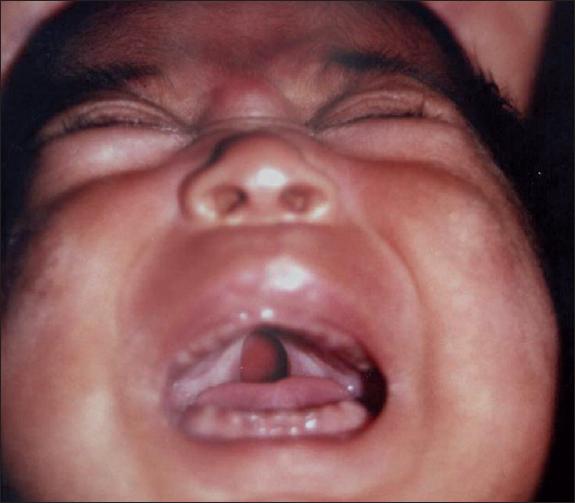
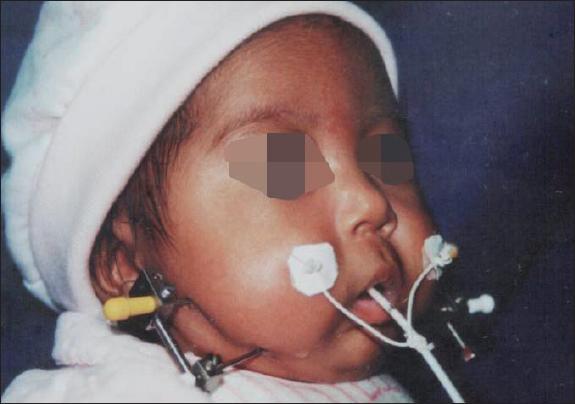
Otros casos importantes de mencionar son los pacientes con Secuencia de Pierre Robin, quienes además de presentar fisura de paladar incompleta (Fig. 36) también tienen micrognatia (Fig. 37) y glosoptosis que les provocan apnea del sueño. La obstrucción al paso del aire es a veces tan severa, que requieren traqueostomía (Fig. 38). La distracción mandibular es el procedimiento que corrige en estos casos la obstrucción por la lengua gracias al crecimiento de la mandíbula que se produce de forma progresiva y en poco tiempo. Realizamos este procedimiento desde edad muy temprana, en las primeras semanas de vida (Fig. 39). Después de que hemos obtenido el tamaño ideal de la mandíbula, dejamos los distractores en su lugar durante 2 meses más para lograr la consolidación ósea.(22) El resultado de la distracción mandibular es estético y funcional, y muchas veces, en los casos severos, evita la traqueostomía o la muerte por obstrucción severa (Fig. 40 y 41). Al cabo del tiempo estos pacientes pueden tener un crecimiento normal de su mandíbula con cicatrices provocadas por los distractores externos que son casi imperceptibles (Fig. 42 y 43).

Fig. 38 Esfuerzo respiratorio debido a obstrucción de vía aérea superior por glosoptosis en Secuencia de Pierre Robin.

Fig. 40 y 41 Resultado final del crecimiento mandibular logrado en el paciente de las figuras. 36 y 37 a los 3 años de la distracción mandibular.
Los pacientes con fisuras faciales causadas por bandas amnióticas o las que se presentan de manera menos abigarrada y clasificadas por Tessier,(23) deben ser atendidos de manera temprana, sobre todo si existen colobomas palpebrales que puedan provocar daño a la córnea(24) (Fig. 44 y 45). La reconstrucción nasal de estos pacientes puede ser compleja, como cuando se requiere el uso de colgajos locales o de colgajo frontal e injertos costales.(25)
En resumen, los pacientes que han nacido con fisura de labio y/o paladar requieren un manejo complejo y protocolizado basado en cirugías múltiples, así como tratamiento concomitante de otras disciplinas para lograr su adaptación óptima a la sociedad.
Conclusiones
Los cirujanos que nos dedicamos al tratamiento del labio y paladar hendidos contamos con un arsenal rico en técnicas quirúrgica que ayudan a dar al paciente una apariencia facial agradable desde los primeros meses de edad hasta su edad adulta, para que cuente con una buena autoestima que se traduzca en una buena calidad de vida apoyada por un habla y una socialización adecuadas.
Como profesionales de la salud es importante entender y transmitir al resto del equipo multidisciplinario que atiende a los pacientes con fisuras que la cirugía reconstructiva es solo una parte del tratamiento integral de estos padecimientos. Por lo tanto, debe haber una comunicación muy cercana entre los integrantes del equipo de trabajo así como una valoración en conjunto del paciente en las diferentes etapas de su vida, para lograr los objetivos primordiales del tratamiento que son una apariencia física cercana a lo normal, un habla nítida y legible, una buena audición, una dentadura saludable y agradable cuando el paciente sonría, una oclusión normal y un crecimiento armónico de su esqueleto facial. Todo esto contribuirá a que el paciente se relacione con los demás en el ámbito social, escolar y laboral, de una manera saludable y a que su autoestima sea buena para que pueda ser exitoso en lo que emprenda en su vida, lo que actualmente se está analizando a nivel mundial como calidad de vida.
En nuestro trabajo proponemos un flujograma de atención integral por parte del equipo multidisciplinario que atiende labio y paladar hendidos en la Clínica de Shriners de Tijuana, en México (Fig. 46), con el objetivo de que sirva como guía a las clínicas que deseen basar el tratamiento de los pacientes fisurados en la experiencia que hemos logrado durante los últimos 10 años.