Introducción
Debido al incremento de las patologías y cirugías oncológicas de la mama, a las mutilaciones ocasionadas tanto físicas como psicológicas que producen en la mujer, a las técnicas avanzadas en la actualidad para la reconstrucción mamaria inmediata o diferida, la información en los distintos sitios web tanto para público en general como para profesionales especializados ha permitido además de una socialización con quienes sufren estas dolencias, una aceptación global y un entendimiento apropiado a la hora de la entrevista con las pacientes, en la que es necesario explicarles no solo los aspectos técnicos que esto implica, sino todas las alternativas posibles y los resultados a obtener.
La reconstrucción mamaria inmediata con implantes expansores es uno de los métodos más realizados en la actualidad en comparación con el uso de colgajos. Estudios internacionales encuentran una tasa de reconstrucción inmediata del 69.5%: de 1137 pacientes reconstruidas inmediatamente, el 73% tenían implantes, 21% colgajos autólogos y solo el 6 % ambos procedimientos. En los EE.UU. un 71.9% fueron sometidas a reconstrucción mamaria inmediata, un 66.9% en Canadá y un 68.2% en Europa.(1) Según datos de la Sociedad Americana de Cirugía Plástica, un 80% de las pacientes reconstruidas lo hace con expansor e implante y el resto con tejidos autólogos, pero en centros académicos relacionados con la docencia.(2)
Cuando colocamos una prótesis expansora en el plano submuscular, se hace necesario desinsertar el músculo pectoral mayor en su segmento inferior y lateralmente, por lo que es preciso reforzar el surco submamario para preservarlo evitando extrusiones protésicas o asimetrías mamarias con relación a la posición del surco contralateral, reafirmando y controlando mejor el polo inferior de la mama. Las matrices dérmicas acelulares que se emplean para este fin están disponibles en nuestra ciudad, Santa Cruz de la Sierra, en Bolivia, pero a un coste muy alto para nuestra realidad socioeconómica ya que ni el estado ni los seguros de salud privados cubren su uso; esto hace imposible su disponibilidad en nuestra práctica habitual. Además, varios estudios han demostrado que las matrices dérmicas acelulares no están exentas de efectos secundarios y también pueden comprometer la vitalidad de los colgajos, evolucionando hacia necrosis de la piel, infecciones, seromas, lo que hace necesaria en ocasiones la retirada tanto de las matrices como del implante expansor, con el consiguiente fracaso de la técnica reconstructiva.(3) Entre los efectos adversos del uso de las matrices dérmicas acelulares de donante cadáver esta descrito el síndrome del seno rojo que no es más que una reacción de hipersensibilidad que genera rubor en la piel con cambios de temperatura localizada de manera permanente.(4) Las mallas o matrices de pericardio bovino son mallas de tipo biológico compuestas de colágeno tipo I. similares a las matrices dérmicas acelulares, y que también se absorben convirtiéndose en un tejido fibroso; se emplearon hace años también para la reparación de defectos de la pared abdominal.(5) Entre otras matrices biológicas de origen animal encontramos también las de dermis porcina, que en modelos animales, muestran una pronta revascularización, repoblación celular y migración leucocitaria a los 6 meses de implantadas.(6) Otros materiales absorbibles como las mallas de poliglactina, tampoco están disponibles en nuestro país; al no significar un coste elevado en comparación con las matrices dérmicas acelulares, las matrices de pericardio o dermis porcina, estas podrían significar un recurso técnico valido,(7) si bien algún estudio también publica los efectos colaterales y procesos infecciosos asociados a su uso.(8)
Nuestra experiencia en reconstrucción mamaria utilizando otros materiales, mallas o matrices no absorbibles como las de polipropileno no ha sido la mejor, pues a pesar de su bajo costo y fácil accesibilidad en nuestro medio en relación a las matrices dérmicas acelulares, la aparición de seroma prolongado ha sido una constante en nuestra pequeña casuística, y en el caso de las mallas semiabsorbibles mixtas como las de poliglecaprone y polipropileno azul, además de tener que importarlas de un país vecino, hemos padecido 2 casos de complicaciones, uno con extrusión de la malla por piel muy fina y otro con contaminación de la misma tras una celulitis mamaria en el lado reconstruido al año de postoperatorio, muestra suficiente como para descartar su uso.(9)
Adecuándonos a las posibilidades socioeconómicas del medio geográfico en el que desarrollamos nuestra actividad profesional, empleamos tejidos autólogos durante la reconstrucción mamaria inmediata o diferida con expansores protésicos, preferentemente dermis autóloga a la cual la denomi-
naremos matriz dérmica autóloga (MDA) al considerar que, debido a las condiciones y características histológicas del colágeno humano y a las fibras elásticas también presentes en la dermis, esta adquiere unas características únicas y peculiares de resistencia, de fácil integración, de elasticidad considerable y de buena biodisponibilidad. Su preparación una vez retirada consiste únicamente en la preservación del segmento obtenido en solución salina hasta su uso, no siendo necesario el uso de soluciones antibióticas.
Un estudio comparativo entre la utilización de MDA y dermis autóloga, demuestra que no existe entre ambas diferencia marcada en los procesos de cicatrización de las heridas, ni diferencias en cuanto a infección o en tiempo quirúrgico, si bien se emplean unos 23 minutos más en la preparación de la MDA antes de su implantación en relación a la retirada de la dermis autóloga de otra región del cuerpo.(10) Tampoco existieron otras complicaciones significativas. La única diferencia relevante está marcada por la parte económica, significando prácticamente en términos monetarios el triple de inversión la utilización de dermis autóloga y en términos de mayor tiempo empleado para la preparación de la MDA cuando se emplea donante cadáver.(11)
El objetivo del presente trabajo es mostrar nuestra experiencia en reconstrucción mamaria con una técnica sencilla, segura y accesible, al alcance de todos los cirujanos plásticos, como alternativa técnica valiosa y útil en países con limitaciones económicas de similares características.
La experiencia que exponemos la llevamos a cabo con pacientes particulares en 2 clínicas privadas y 1 hospital público de nuestra ciudad, en donde el segundo autor trabaja bajo contrato y el primero como médico adscrito ad honoren, auxiliando y colaborando en cirugías mamarias reconstructivas. La obtención de la MDA tanto para la reconstrucción mamaria inmediata como para la diferida con expansor-implante, la realizamos durante el mismo tiempo operatorio teniendo como zonas donantes la región suprapúbica, de cicatrices de cesáreas y abdominoplastias previas, o incluso de torsoplastias empleando una zona donde la dermis es más gruesa; también de la mama contralateral durante la mamoplastia compensatoria, o en el segundo tiempo operatorio al retirar el expansor y colocar una prótesis definitiva.(10) En el caso de no disponer de ninguna cicatriz corporal, la preferencia es comúnmente el área suprapúbica, logrando una buena aceptación y comprensión por parte de las pacientes.
Material y método
Llevamos a cabo un estudio retrospectivo, observacional, longitudinal y descriptivo sobre pacientes sometidas a reconstrucción mamaria inmediata o diferida en las que utilizamos matriz dérmica autóloga (MDA), operadas entre abril de 2015 y febrero de 2018, en 2 clínicas privadas y en 1 nosocomio público de la ciudad de Santa Cruz de la Sierra, Bolivia: 33 pacientes de las cuales 7 fueron sometidas a reconstrucción diferida y 26 a reconstrucción inmediata.
En 3 pacientes obtuvimos la MDA de la mama contralateral, en 1 de una cicatriz de torsoplastia y en 29 de la región suprapúbica a partir de cicatrices anteriores ya fueran de cesáreas, abdominolipoplastias, histerectomías o nuevas cicatrices en la misma región (Gráficas 1 y 2).
Una vez retirada la MDA, la colocamos en solución salina hasta el momento de su utilización en el mismo acto operatorio (Fig. 1).

Fig. 1. Matriz dérmica autóloga. A. De región suprapúbica. B. De la mama contralateral. C. De cicatriz de torsoplastia en región tóraco-dorsal lateral (paciente en decúbito lateral derecho, región cefálica en parte superior de la fotografía).
Colocamos el expansor mamario con puerto a distancia en el plano submuscular y fijamos inicialmente con hilos intercalados absorbibles de vicryl 2-0 y no absorbibles de mononylon 3-0 el segmento caudal de la matriz para asegurar y marcar el surco submamario; posteriormente fijamos el borde cefálico al colgajo muscular del pectoral mayor y la teñimos, a efectos didácticos, con azul de metileno para lograr un efecto de contraste de tejidos (Fig. 2 y 3).

Fig. 2. Matriz dérmica autóloga (teñida con azul de metileno) tomada de región suprapúbica y fijada en el surco submamario caudalmente y al colgajo muscular cefálicamente en paciente de 29 años sometida a mastectomía preservadora de areola-pezón derecha a través de incisión submamaria. Primer tiempo quirúrgico: colocación de expansor temporal de 360 cc; segundo tiempo quirúrgico: colocación de prótesis redonda de 350 cc. Cicatriz periareolar de implantes mamarios previos al diagnostico de la patología mamaria.
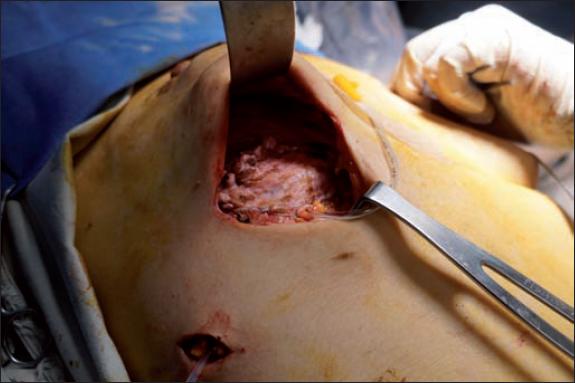
Fig. 3. Matriz dérmica autóloga tomada de región suprapúbica colocada y fijada en el surco submamario caudalmente y en el colgajo muscular cefálicamente en paciente de 37 años sometida a mastectomía preservadora de areola-pezón derecha a través de incisión submamaria.
Al finalizar la cirugía colocamos drenajes: un Jackson Prat en la axila por la disección realizada por los mastólogos, y 2 sondas pequeñas tipo K 30 para aspirar diariamente con jeringa de 20 ml que dejamos una en el plano submuscular y la otra en el subcutáneo cuando se trata de reconstrucciones inmediatas. Cuando realizamos reconstrucciones diferidas solo dejamos una sonda K 30 en el plano submuscular.
Como tratamiento complementario empleamos injertos de grasa autóloga en plano subcutáneo, con volúmenes pequeños de entre 100 a 200 cc, y principalmente cuando se trata de reconstrucciones diferidas en las que es necesario reforzar el polo inferior de la mama mastectomizada o la zona de depresión en la que el músculo pectoral está ausente y únicamente quedan las fibras del serrato mayor, a la altura del cuadrante inferior externo en la parte lateral del surco mamario. También durante el segundo tiempo quirúrgico donde retiramos el expansor y colocamos la prótesis definitiva, para mejorar estéticamente la mama y compensar la forma en relación a la contralateral, así como para proyectar mejor el complejo areola-pezón neoformado (Fig. 4).

Fig. 4. Zona delineada en color verde, próxima al surco submamario, donde normalmente es necesario reforzar con injerto graso autólogo durante la colocación del expansor temporal en el primer tiempo operatorio.
No enriquecemos la grasa ni con plasma rico en plaquetas ni con fracción vascular estromal; tampoco la centrifugamos, simplemente la decantamos y la injertamos a manera de espaguetis o túneles en retroinyección con cánula de 1.5 o 2 mm.(12 13 14-15) Por lo general realizamos una sola sesión, a excepción de una paciente irradiada en la que hicimos 2 sesiones de lipotransferencia en la mama afectada, percibiendo cambios muy interesantes en la textura de la piel radiada.
La reconstrucción del complejo areola-pezón (CAP) la llevamos a cabo empleando tejidos autólogos, piel total de región inguinal, cartílago conchal seccionado en ladrillitos apilados y fijados con hilo de nylon 4-0 al subcutáneo para dar estructura y altura al pezón, y 3 colgajitos locales de base superior: uno lateral, otro medial y otro proximal de base superior, para la conformación del pezón propiamente dicho. No tenemos experiencia realizando tatuajes como única conducta o como procedimiento auxiliar (Gráfica 3, Fig. 5).

Gráfica 3. Proporción de empleo de grasa autóloga en nuestras pacientes, a modo de injerto en plano subcutáneo de cada mama.
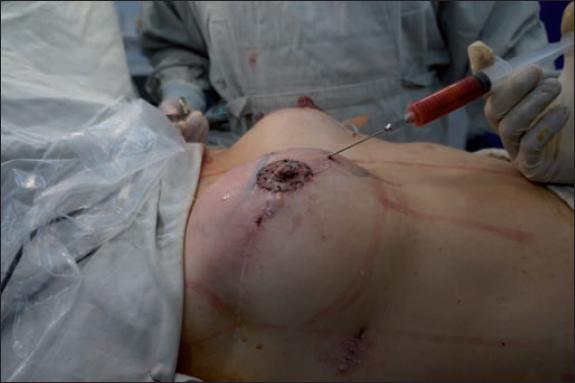
Fig. 5. Paciente de 48 años con reconstrucción diferida: injerto de grasa autóloga en polo superior, plano subcutáneo, de la mama reconstruida, en segundo tiempo operatorio para simetrización de la mama contralateral. Área donante: abdomen. Reconstrucción de CAP e injerto de 120 cc
Durante la cirugía empleamos cefazolina intravenosa, y luego cefalexina de 500 mg vía oral cada 8 horas durante 7 días hasta la retirada de los drenajes.
RESULTADOS
La edad de las pacientes operadas con patología cancerosa de la mama osciló entre los 27 y los 62 años (media de 39 años). De las 33 pacientes operadas 11 fueron sometidas mastectomía bilateral (33.3%) y 22 unilateral (66.6%), siendo mastectomía profiláctica en 4 mamas y en el resto terapéutica.
El volumen de los expansores empleados fue de entre 280 y 370 cc (media de 330 cc), y la forma preferentemente redonda debido a las dificultades existentes en nuestro medio para disponibilidad de expansores anatómicos. Similar situación corresponde a los implantes definitivos colocados en el segundo tiempo, siendo un 90% redondos y un 10% anatómicos. Solo en 5 pacientes utilizamos prótesis expansoras de doble lumen en un solo tiempo operatorio y con puerto expansible a distancia, el cual retiramos al finalizar la expansión, aproximadamente al tercer mes de postoperatorio. De estas 5 pacientes, 3 fueron reconstrucciones inmediatas y 2 diferidas, de los cuales a 1 le realizamos reconstrucción bilateral y a la otra únicamente unilateral derecha. A las restantes 28 pacientes les implantamos expansores temporales con puerto a distancia, que sustituimos luego por prótesis definitivas; es decir, fueron reconstrucciones en dos tiempos.
De las 11 pacientes sometidas a mastectomía bilateral, 2 están en fase de espera para el segundo tiempo quirúrgico y reconstrucción del CAP con tejidos autólogos. En las 22 mastectomías unilaterales, solo faltan 9 pacientes por someterse a reconstrucción del CAP. Señalar que en nuestra práctica, muchas pacientes no concluyen el tercer tiempo y abandonan refiriendo no necesitar reconstrucción del CAP por motivos diversos.
En cuanto a la cantidad de grasa empleada a modo de injerto, el volumen habitualmente empleado fue de 120 cc y, en el segundo tiempo, no más de 200 cc por cada mama. El área donadora más frecuente fue el abdomen inferior (zona infraumbilical). De las 33 mujeres operadas en las que utilizamos MDA, solo en 18 realizamos lipoinjertos. Principalmente en las pacientes operadas en las dos clínicas privadas, pues en las operadas en la seguridad de salud pública no se contempla esta técnica como un procedimiento reconstructivo, sino estético, estando prohibida su realización (Fig. 6-9).

Fig. 6. Paciente de 42 años con patología cancerosa de mama derecha en cuadrante súpero-externo, sometida a mastectomía simple y ganglio centinela seguida de reconstrucción inmediata con expansor temporal con puerto a distancia de 330 cc y matriz dérmica autóloga.
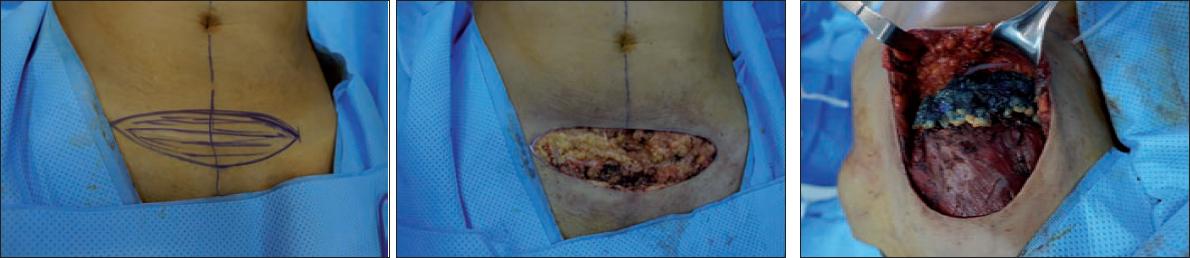
Fig. 7. Matriz dérmica autóloga tomada de la región suprapúbica y colocada en la prolongación del músculo pectoral fijada al surco submamario.

Fig. 8. Postoperatorio a los 3 meses de colocación de expansor redondo submuscular de 330 ccs y matriz dérmica autóloga.

Fig. 9. Postoperatorio a los 15 días de segundo tiempo operatorio en reconstrucción con prótesis definitiva anatómica de 280 cc y lipotransferencia de grasa abdominal de 180 cc; pexia mamaria compensadora izquierda con implante submuscular anatómico de 280 cc. Reconstrucción del CAP en tercer tiempo.
Ninguna de las pacientes en las que empleamos MDA presentó complicaciones locales, como procesos infecciosos, eritema localizado, dehiscencia de suturas o sufrimiento de tejidos. Recogimos 1 caso de seroma inmediato en una paciente con reconstrucción diferida, que se presentó alrededor del 7º día de postoperatorio y evolucionó con edema leve, eritema discreto peri-incisión, con salida de liquido serohemático espeso franco; cedió a los 7 días con medidas generales como curaciones diarias, centella asiática vía oral y compresión continua con el sujetador. No hubo casos de seroma tardío en las reconstrucciones inmediatas.
También contabilizamos 1 caso de seroma tardío en una paciente con reconstrucción que apareció al 7º mes de postoperatorio, tras un esfuerzo físico al cargar muebles pesados en su domicilio.
Discusión
La aplicación de MDA en reconstrucción mamaria con expansor e implante, tanto inmediata como diferida, es un recurso accesible, técnicamente sencillo, útil y válido cuando no se dispone de matrices acelulares por factores económicos, o de mallas sintéticas semiabsorbibles como las de polipropileno azul y poliglecaprone,(8) o de las mallas de poliglactina,(7) o materiales biológicos como las matrices de pericardio bovino(5) o de dermis porcina.(6)
Bolivia es un territorio mediterráneo localizado en el centro de Sudamérica, cuyas necesidades en salud, al ser un país en vías de desarrollo, priorizan en prevención otras patologías prevalentes en la mujer, a diferencia de países como España, por ejemplo, donde el gobierno ejecuta no solo políticas de prevención sino también de cura y tratamiento dentro de la Seguridad Social de salud pública, así como la reconstrucción de un órgano dañado, en este caso la mama, tan importante para reintegrar tanto emocional, como social y laboralmente a la mujer que ha padecido una mastectomía por cáncer.(16)
En todo nuestro país y principalmente en nuestra ciudad, Santa Cruz de la Sierra, donde ejercemos nuestra profesión, la carencia de una política de salud objetiva y además dirigida a la reconstrucción mamaria como tratamiento complementario obligatorio tras una mastectomía no solo en el ámbito público, sino también en las obras sociales o seguros de salud prepago o privados que no consideran la reconstrucción mamaria dentro de sus pólizas de cobertura, dificultan el ejercicio profesional y lógicamente el desarrollo de nuevas tecnologías que esti-
mularían a otros equipos de profesionales de nuestra especialidad para especializarse en esta área, sin dar espacio a intrusistas que avanzan desaforadamente sin miedo, sin conocer los cuidados, los temores o peor aún los límites de la Medicina o de la Cirugía Plástica seguras. De esta forma, como no es rentable para las importadoras comercializar los expansores mamarios, ya que el mercado no es similar al de la estética mamaria y somos muy pocos los equipos comprometidos con la reconstrucción mamaria, nuestra carencia es gigantesca y no siempre podemos escoger el volumen necesario sino el volumen disponible en ese momento. Es decir trabajamos con lo que podemos y con lo que tenemos.
A pesar de no ser la reconstrucción mamaria un área sencilla, por todo lo expuesto anteriormente queremos contagiar en base a nuestra realidad a otros equipos no solo de nuestra ciudad, sino también de nuestro país y de otros similares que tampoco cuentan con todos los recursos posibles, para que tomen en cuenta esta técnica sencilla que al emplear tejidos autólogos acarrea grandes ventajas y nos brinda una posibilidad real dentro del arsenal terapéutico disponible para la reconstructiva mamaria. La obtención de la MDA no implica un mayor tiempo operatorio, tal y como está descrito en estudios que comparan el uso, efectos, calidad en la cicatrización, posibilidad de infección de heridas y fracaso de la técnica, con el uso de matrices dérmicas acelulares cultivadas en laboratorios de donante cadáver humano.(11)
Una técnica operatoria debe ser confiable, replicable, segura, predecible, y producir en el paciente la menor morbilidad posible. La que presentamos, al tratarse de la readecuación y uso de tejidos autólogos, cumple estos condicionamientos. Además, nos permite lograr un buen resultado estético, asegurando el buen posicionamiento del implante en el polo inferior de la mama reconstruida y preservando el surco submamario.
Las expectativas de las pacientes en reconstrucción mamaria siempre son altas y exigentes al final del periodo de recuperación, y el dejar una cicatriz nueva, en un área no existente, para la obtención de la MDA, amerita explicaciones apropiadas al respecto por nuestra parte para lograr una lógica aceptación y aprobación. Recordemos también que la reconstrucción mamaria con implantes siempre ha traído inconvenientes.
El área preferente para la obtención de la MDA es en nuestra práctica la región suprapúbica porque normalmente existen cicatrices anteriores, ya sea de cesáreas o de cirugías plásticas abdominales; o cuando no existe ninguna cicatriz en esa región y la creamos, la aceptación es generalmente mejor debido a que queda oculta en la zona que cubre la prenda intima o el biquini; esto estimula a la paciente a aceptar el tamaño de la incisión. El reaprovechamiento de tejidos autólogos como la MDA, cartílagos auriculares y piel total de la región inguinal para la reconstrucción del CAP, o simplemente el injerto de grasa autóloga y sus bondades para mejorar la estética y revitalizar los tejidos de la mama reconstruida, es por tanto una tendencia terapéutica en nuestro equipo.
Nuestra experiencia en el tratamiento de pacientes con patologías mamarias que ameritan cirugía reconstructiva se inició en el año 2012. En las primeras pacientes empleamos mallas sintéticas absorbibles o semiabsorbibles, pero presentaron algunos casos de seromas prolongados,(9) como en el caso de las mallas de polipropileno y tuvimos 2 casos adversos que evolucionaron uno con extrusión y exposición debido a la delgadez de la piel de la mama reconstruida y otro que presentó una celulitis fortuita al año de postoperatorio que generó una contaminación crónica de la malla, manifestándose por un eritema persistente, cambios cíclicos de temperatura, en un cuadro que continúo a lo largo de 6 meses. La propuesta en esta paciente fue ampliar los márgenes de resección de la zona cutánea comprometida, retirar el implante y proponer un colgajo de dorsal ancho de rescate, terapéutica que fue rechazada por la paciente.
Por la experiencia negativa suscitada con estas pacientes y buscando alternativas posibles que se adecuaran a nuestro medio, iniciamos nuestra experiencia utilizando las matrices autólogas. Revisamos para ello los diversos estudios publicados que comparan la utilización de dermis autóloga en relación al uso de MDA. Comprobamos en nuestra experiencia los beneficios de utilizar dermis autólogas que se tradujeron en la ausencia de necrosis de tejidos, ausencia de procesos infecciosos o de resultados adversos como lo que habíamos tenido con otros materiales y corroborando la literatura al respecto.(17)
Tampoco tenemos experiencia en la utilización de materiales absorbibles como la celulosa oxidada, material utilizado para hemostasia y que se puede implantar en el segmento inferior del músculo pectoral con la misma finalidad que la MDA o que cualquier otra matriz, tal y como está publicado en literatura científica, motivo por el que no podemos comparar nuestros resultados frente a los beneficios de esta técnica.(18)
Comparando con la reconstrucción mamaria con colgajos, lógicamente el método que presentamos, en cuanto a tiempo de hospitalización y de recuperación es más corto al ser un procedimiento quirúrgico técnicamente más rápido y más sencillo, con menor morbilidad para la zona donante también. En cuanto al retorno de las pacientes a sus actividades diarias se ve también de esta manera que entre 10 a 15 días de postoperatorio son suficientes. Sin embargo, somos conscientes de que la técnica necesita refinamientos quirúrgicos en 3 o más tiempos quirúrgicos.
Conclusiones
El empleo de MDA es una opción válida, de bajo costo y poca morbilidad en reconstrucción mamaria, reaprovechando tejidos autólogos y con similares resultados a los conseguidos cuando se emplean otras matrices. Su utilidad está demostrada como soporte en el polo inferior de la mama reconstruida al asegurar el surco submamario para evitar extrusiones del implante y por tanto el fracaso de la técnica, así como para disminuir la posibilidad de asimetrías en relación a la mama sana contralateral sustentando el surco submamario.
Consideramos que su empleo debe considerarse ante la dificultad económica propia de países en vías de de-sarrollo sumadas a la falta de políticas en la seguridad social y privada para la aplicación de medidas que apoyen la reconstrucción mamaria como un complemento final en la terapéutica de la mujer que sufre una mastectomía. El uso y la disponibilidad de matrices biológicas autólogas como la MDA descrita es una fuente accesible, óptima, noble y de rápida obtención con mínima morbilidad en la zona donante, muy apropiado para continuar incursionando en un campo tan restringido en nuestro entorno como es el de la reconstrucción mamaria.

















