Introducción
Tradicionalmente, la valoración de los pacientes con fracturas maxilofaciales, deformidades y tumores en los que la resección y/o la reconstrucción pueda involucrar tejido óseo, incluye la realización de estudios imagenológicos como los rayos X (Rx) convencionales, la tomografía axial computarizada (TAC), resonancia magnética nuclear (RMN), entre otros. El paso del tiempo y una serie de grandes avances tecnológicos en esta área, han permitido mejorar la resolución de las imágenes obtenidas dando al médico una visual cada vez más ajustada a la realidad del paciente y fácil de interpretar. No hace tanto tiempo, solo era posible obtener una baja resolución de imágenes con Rx en un plano bidimensional. Actualmente, la resolución lograda y la posibilidad de obtener imágenes tridimensionales han hecho de estos métodos una herramienta casi indispensable en la valoración diagnóstica, en la planificación y en la ejecución del tratamiento de estos pacientes. La impresión de modelados hápticos a partir de imágenes tomográficas, permite no solo una mayor información visual, sino además la manipulación de las estructuras y la interacción dinámica con un modelo físico, a escala real, de las estructuras anatómicas del paciente.(1,2)
La impresión en 3D es el proceso de fabricación aditiva que implica unir materiales para hacer objetos físicos a partir de un modelo digital, y normalmente se lleva a cabo por un proceso de aposición de capas, poniendo una capa sobre otra, lo que supone una revolución en la manera de trabajar los materiales. Hace cientos de años, las primeras técnicas de fabricación implicaban la aplicación de fuerzas mecánicas y/o calor para conseguir la forma deseada, mediante técnicas de flexión, fundición o amoldamiento. Las técnicas actuales de sustracción implican apartar sucesivamente un material de un bloque sólido hasta obtener la forma deseada, tal como sucede en el proceso de esculpir o con los tornos actuales.(3)
La utilización de modelos tridimensionales en Medicina para simulación de enfermedades o deformidades se remonta al Renacimiento con la creación de modelos de látex llamados moulages (molduras) y desde entonces, han sido ampliamente utilizados para el entrenamiento de estudiantes de Medicina y otros profesionales de la salud; también han sido utilizados en otras áreas como la militar y la criminalística forense. Sin embargo, su construcción era extremadamente laboriosa, demandando gran cantidad de tiempo y dedicación para su fabricación artesanal, por lo que solo fueron quedando unos pocos expertos en este oficio hasta prácticamente abandonarlo. Hasta hace poco las únicas representaciones tridimensionales craneofaciales consistían en colecciones de cráneos humanos reunidos con el propósito de ilustrar y estudiar anomalías anatómicas específicas.(3)
La introducción de modelos reproducibles y precisos de estructuras óseas seleccionadas en Medicina es bastante reciente. La posibilidad de generar reconstrucciones tridimensionales con imágenes tomográficas fue mencionada por primera vez en 1980, y la construcción del primer modelo tridimensional físico del que se tiene registro usando esta metodología fue en 1987, con la creación de un modelo craneofacial hecho con espuma.(4) Desde entonces han aparecido nuevas técnicas con el objetivo de aumentar la calidad y definición de los modelos, haciéndolos cada vez más precisos y fiables. La técnica más innovadora orientada en este campo está representada por la impresión en tres dimensiones (3D). El nacimiento de esta revolucionaria tecnología tiene sus comienzos en 1981 con Hideo Kodama, del Instituto de Investigación Industrial Municipal de Nagoya, en Japón. Este autor realiza la primera publicación de la impresión de un objeto sólido usando un fotopolímero con técnica de prototipado rápido como la conocemos actualmente. Unos años más tarde, en 1984, Chuck Hall, inspirado en las existentes impresoras de inyección de tinta, crea la estereolitografía, término acuñado por su creador y patentado 2 años más tarde,(4) cuando funda la empresa 3D Systems® (Rock Hill, EE.UU.) y comienzan a comercializarse las primeras impresoras 3D del mundo. La patente de la estereolitografía impulsó el desarrollo de nuevos métodos alternativos de impresión 3D, como la impresión por deposición de material fundido (FDM) creada y patentada por Scott Crum en 1992,(5) y otras más complejas (Tabla I).
Tabla I. Tipos de tecnologías de impresión 3D, funcionamiento y materiales de impresión
| Tipo | Tecnologías | Materiales |
|---|---|---|
| Extrusión | Modelado por deposición fundida (FDM) | Termoplásticos (por ejemplo PLA, ABS), HDPE,TPE, fibra de carbono, PVC, PCL, PPSU, metaleseutécticos, materiales comestibles, entre otros |
| Hilado | Fabricación por haz de electrones (EBF) | Casi cualquier aleación |
| Granulado | Sinterizado directo de metal por láser (DMLS) | Casi cualquier aleación |
| Fusión por haz de electrones (EBM) | Aleaciones de titanio | |
| Sinterizado selectivo por calor (SHS) | Polvo termoplástico | |
| Sinterizado selectivo por láser (SLS) | Termoplásticos, polvos metálicos, polvos cerámicos | |
| Proyección aglutinante (DSPC) | Yeso | |
| Laminado | Laminado de capas (LOM) | Papel, papel de aluminio, capa de plástico |
| Fotoquímicos | Estereolitografía (SLA) | Fotopolímero |
| Fotopolimerización por luz ultravioleta (SGC) | Fotopolímero |
En 2009 vencen las patentes de la tecnología FDM, generándose una explosión comercial global con la fabricación de impresoras de diferentes modelos y costos muy accesibles.(6)
En Medicina, el proceso de impresión 3D comienza con un programa de diseño digital dado por las imágenes obtenidas a través de una tomografía computarizada, una resonancia magnética o incluso una ecografía de alta resolución. El procesamiento digital de estas imágenes requiere igualmente del uso de programas de diseño que permitan crear piezas tridimensionales, sustraer o adicionar elementos, limpiar impurezas, seleccionar estructuras anatómicas de interés, etc. Luego se lleva a cabo la conversión del formato de archivo de imágenes digitales DICOM (Digital Imaging and Communications in Medicine) a un formato estereolitográfico (STL) que permita la lectura por parte de los programas de impresión que utilizan las impresoras 3D.(7)
La tecnología FDM es muy ventajosa con respecto a la estereolitografía, ya que aporta una mayor precisión, mayor rapidez de impresión y menor costo. En la actualidad, el fácil acceso a estas impresoras, la disminución en los tiempos de procesamiento y el descenso en los costos, ha propiciado un incremento del uso de las tecnologías de prototipado rápido en el campo médico.(8)
Las impresoras 3D que utilizan la tecnología FDM trabajan fundiendo el insumo, que es un filamento de 1.75 mm o 3 mm de diámetro de diversos materiales y colores y de muy bajo costo. El filamento es empujado a través de una boquilla caliente, con lo que se produce un pequeño hilo de plástico fundido que va depositándose capa a capa en la plataforma de la máquina a medida que movimientos verticales y horizontales de la plataforma o el extrusor, coordinados y ordenados por el computador, van dando forma al objeto. Las impresora de este tipo son de bajo costo también, oscilando de acuerdo a la calidad y a sus características entre los 500 y los 4500 dólares, lo que las hace muy accesibles y permite llevar la impresión 3D a los hogares y oficinas.(9)
Los materiales más empleados son el acrilonitrilo butadieno estireno (ABS) y el ácido poliláctico (PLA). Existen otros materiales más recientes, como el policarbonato, la policaprolactona (PCL), polifenilsulfona (PPSU), polieterimida (PEI), el acetato de polivinilo (PVA), el tereftalato de polietileno (PET), el elastómero termoplástico flexible (TPE), nylon y la fibra de carbono, entre otros. Cada material proporciona cualidades que lo hacen ser el más adecuado en mayor o menor medida para la impresión de diferentes objetos; así mismo, cada material requiere temperaturas de fusión diferentes y algunas recomendaciones particulares antes de llevar a cabo la impresión.(9)
El conocimiento detallado de las estructuras anatómicas y sus relaciones espaciales es esencial en el programa de entrenamiento quirúrgico de los residentes. Los modelos de impresión 3D son una alternativa útil como herramienta precisa de visualización y manipulación de estructuras anatómicas, que además pueden ser empleados como simuladores quirúrgicos. Investigadores de diversas disciplinas quirúrgicas han demostrado la utilidad de la impresión 3D en la formación académica.(10) Una de las principales limitaciones en la actualidad es la capacidad de imprimir en materiales que imiten las propiedades biomecánicas de los tejidos, así como con colores realistas; sin embargo, a medida que avanzan las investigaciones en el desarrollo de nuevos materiales se amplía cada vez más el abanico de materiales disponibles con diferentes propiedades. A medida que más materiales entran en el ámbito de la impresión 3D, los futuros biomodelos impresos podrán reproducir más de cerca la verdadera anatomía.(11)
En este trabajo nos proponemos presentar y evaluar el uso de la impresión tridimensional con tecnología FDM en la fabricación de modelos en 3D que puedan ser usados en la planificación preoperatoria de fracturas de mandíbula y en el entrenamiento de residentes.
Nuestros objetivos específicos serán:
– Imprimir modelos 3D a partir de imágenes tomográficas de pacientes con fracturas de mandíbula con indicación de tratamiento quirúrgico.
– Evaluar la calidad y el costo de los modelos 3D con tecnología FDM.
– Evaluar los beneficios del uso de los modelos 3D en la planificación preoperatoria.
– Determinar si el uso de los modelos 3D en la enseñanza académica de los residentes de Cirugía Plástica es beneficioso.
– Evaluar el impacto de la planificación preoperatoria con el uso de modelos 3D en el tiempo anestésico-quirúrgico.
– Evaluar los resultados postoperatorios obtenidos con el uso de esta tecnología en la planificación preoperatoria.
Material y método
Para el estudio, incluimos 8 pacientes, mayores de 18 años, de ambos sexos (Tabla II), con fracturas de mandíbula de diferentes características, que consultaron en la emergencia del Hospital de Clínicas de la Universidad de la República en Montevideo (Uruguay) entre octubre de 2014 y diciembre de 2015, y con indicación de tratamiento quirúrgico. La evaluación de estos pacientes incluyó la realización de tomografía axial computarizada (TAC) de alta resolución mediante un tomógrafo Siemens® (Somaton Sensation 64, Alemania) con cortes axiales óseos de 0.5 mm de espesor (Fig. 1). El archivo digital en formato DICOM fue almacenado y transferido para ser analizado y modificado digitalmente usando el programa de diseño MeshLab® (Italia) de descarga gratuita y libre en Internet, desarrollando un diseño asistido por computadora CAD (Development of Computer Assisted Design) en formato STL (Fig. 2), para finalmente ser llevada a cabo la impresión con el uso de una impresora de tecnología FDM Prusa-i3® de código abierto, desarrollada por el proyecto RepRap (Inglaterra) y de fabricación y ensamblaje casero.
Tabla II. Distribución de la muestra por edades y sexo.
| Edad entre 18 y 25 años | Edad entre 25 y 30 años | Edad mayor d | |
|---|---|---|---|
| Sexo y número de casos | M:2 F:1 | M:4 F:0 | M:1 F:0 |
M: Masculino, F: Femenino.
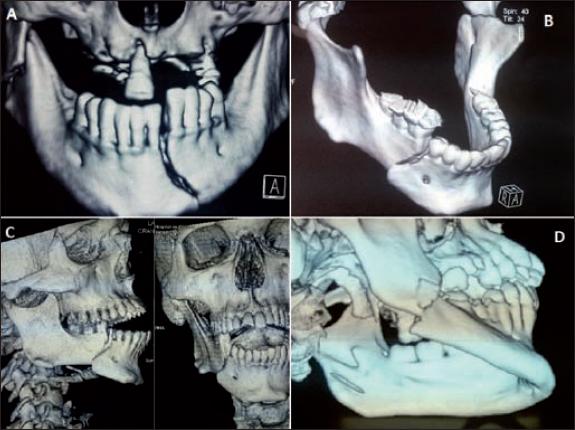
Fig. 1. Reconstrucciones volumétricas tomográficas en formato DICOM. A. Fractura parasinfisiaria izquierda y de ángulo derecho. B. Fractura de cuerpo mandibular derecho y subcondílea izquierda. C. Perfil y frente de fractura de cuerpo mandibular derecho. D. Fractura de ángulo mandibular derecho.
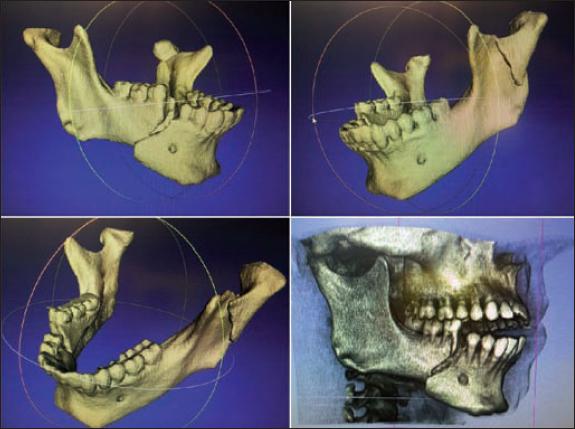
Fig. 2. Diseños CAD en formato STL usando el software de diseño Meshlab® a partir de los archivos DICOM tomográficos.
El material empleado para la impresión fue el ácido poliláctico (PLA) por sus características biodegradables que lo hacen amigable con el medio ambiente. El espesor de las capas de impresión se configuró de 0.2 mm; y la velocidad de impresión se estableció en 24 mm3/s. Los modelos obtenidos (Fig. 3) fueron evaluados rigurosamente realizando comparaciones entre las medidas obtenidas en la tomografía, las medidas de los modelos impresos, y las medidas realizadas en vivo en los pacientes durante el intraoperatorio. Para esto fueron pautadas estructuras anatómicas como guías de referencia, midiendo altura y espesor a nivel se sínfisis y cuerpo mandibular entre canino y primer premolar. Los modelos fueron utilizados por los docentes de la Cátedra de Cirugía Plástica para la enseñanza académica y entrenamiento de los residentes en la fase de planificación preoperatoria de cada paciente; se realizaron discusiones clínicas de cada caso, el análisis completo de los trazos de fractura efectuando la reducción de las fracturas y la selección del material de osteosíntesis con el premoldeado de placas de titanio sobre los modelos, selección de tornillos de acuerdo al espesor de las corticales en los modelos y planificación de la estrategia quirúrgica en cada caso (Fig. 4 y 5). Finalmente, los pacientes fueron intervenidos quirúrgicamente por docentes y residentes usando el material de osteosíntesis previamente seleccionado y premoldeado cuando fuera necesario (Fig. 6). Durante las cirugías llevamos un registro del tiempo anestésico quirúrgico en cada acto y realizamos comparaciones entre el tiempo de cirugía utilizando esta metodología frente a la forma tradicional para casos de similar complejidad y mismo equipo tratante. Evaluamos la evolución postoperatoria de cada paciente clínica y

Fig. 3. Modelos tridimensionales de prototipado rápido en PLA (ácido poliláctico), creados con impresora de fuente abierta de tecnología FDM (modelado por deposición fundida).paraclínicamente como de rutina.

Fig. 4. Evaluación y medición de los modelos. A, B, C, D. Reducción de los trazos de fracturas. E y F. Perforaciones de las corticales con mechas y taladros. G. Medición del espesor de las corticales.
RESULTADOS
Tras algunas pruebas de ensayo y error, con una curva de aprendizaje relativamente corta, logramos imprimir modelos 3D de buena calidad a partir de las imágenes tomográficas siguiendo la metodología descrita. El tiempo de impresión varió entre 4 y 8 horas dependiendo de la complejidad del modelo. El costo de los modelos creados con esta tecnología fue muy por debajo del costo promedio de los modelos creados con tecnología estereolitográfica, no superando los 10 dólares americanos por modelo frente a los 300 dólares americanos de un modelo estereolitográfico. Las mediciones comparativas permitieron determinar que los modelos creados son a escala real, es decir que presentan una proporción 1:1, y que la calidad y definición de los mismos es excelente. Todas las mediciones comparativas pautadas y realizadas fueron concordantes. Las placas pre-moldeadas se adaptaron perfectamente a la anatomía de cada paciente en el intraoperatorio y los tornillos previamente elegidos fueron precisos en las longitudes seleccionadas (Tabla III).
Tabla III. Detalle para cada caso
| Casosº | Tipo de Fractura | Moldeado de placas y selección de tornillos en preop. | Retoque del moldeado de placa en intraop. | Selección de tornillos de longitudes diferentes | Utilización del modelo 3D como guía en intraop. |
|---|---|---|---|---|---|
| 1 | Fractura doble y bilateral de cuellocondilar baja y cuerpo | Si | No | No | Si |
| 2 | Fractura doble y bilateral de cuerpoy parasínfisis | Si | No | No | Si |
| 3 | Fractura doble y bilateral de cuerpoy parasínfisis | Si | No | No | Si |
| 4 | Fractura doble y bilateral de ánguloy parasínfisis | Si | No | No | Si |
| 5 | Fractura doble y bilateral de ánguloy parasínfisis | Si | No | No | Si |
| 6 | Fractura doble y bilateral de ángulo y cuerpo | Si | No | No* | Si |
| 7 | Fractura única de ángulo | Si | No | No | Si |
| 8 | Fractura única de cuerpo | Si | No | No | Si |
*Se usó 1 tornillo de emergencia de diámetro diferente pero misma longitud.
El tiempo anestésico-quirúrgico se redujo un 20% con respecto a cirugías similares realizadas sin seguir esta metodología (Tabla IV). El resultado postoperatorio fue el deseado en cada caso, los controles clínicos y radiológicos evidenciaron el éxito terapéutico. Docentes y residentes se mostraron satisfechos con el uso de los modelos 3D para la discusión clínica de los pacientes y destacaron las ventajas de manipular modelos físicos además de las imágenes tridimensionales tomográficas, así como su uso en la planificación preoperatoria del tratamiento quirúrgico.
Tabla IV. Comparación del tiempo de cirugía por tipo de fractura y técnica quirúrgica sin y con planificación preoperatoria con modelos de impresión 3D
| N° de casos | Clasificación por región anatómica fracturada. Fractura única o múltiple | Tiempo promedio de cirugía con técnica convencional (minutos | Tiempo promedio de cirugía con técnica de planificación preoperatoria con modelos 3D (minutos) | Tiempo promedio ganado expresado (minutos) | Reducci tiemp anestési quirúr (%) |
|---|---|---|---|---|---|
| 1 | Fractura doble y bilateral de cuellocondilar baja y cuerpo | 170 | 146 | 24 | 14 |
| 2 | Fractura doble y bilateral de cuerpoy parasínfisis | 110 | 90 | 20 | 22 |
| 2 | Fractura doble y bilateral de ánguloy parasínfisis | 150 | 111 | 39 | 26 |
| 1 | Fractura doble y bilateral de ángulo y cuerpo | 145 | 119 | 26 | 18 |
| 1 | Fractura única de cuerpo | 60 | 45 | 15 | 25 |
| 1 | Fractura única de ángulo | 105 | 87 | 18 | 17 |
Discusión
La mandíbula es uno de los huesos faciales más comúnmente fracturado como consecuencia de traumatismos maxilofaciales.(12) La etiología de estas lesiones es variada, siendo las causas más frecuentes las agresiones, seguidas de los accidentes de tránsito y las caídas.(12)
Una parte esencial y complementaria en la valoración de los pacientes con fracturas de mandíbula es el uso de técnicas de diagnóstico por imágenes; el uso de Rx convencionales permitió visualizar y entender mejor la entidad de las fracturas, los fragmentos óseos y sus desplazamientos.(13) Con la llegada de la tomografía computarizada, esta evaluación diagnóstica preoperatoria ha alcanzado niveles de precisión muy altos, permitiendo visualizar diferentes cortes en los planos axiales, coronales y sagitales, inclusive la visualización de volúmenes de reconstrucción tridimensional que facilitan el planeamiento preoperatorio de las cirugías.(14) Sin embargo, los modelos de impresión 3D a escala 1:1 han dado un salto gigante, y a nuestro entender necesario, en la valoración de este tipo de lesiones, aportando información no solo visual sino además táctil, permitiendo interactuar de forma dinámica con un modelo físico a escala real de las estructuras anatómicas del paciente.(15)
Los modelos estereolitográficos han sido ampliamente usados en el planeamiento de cirugías y han sido muy difundidas sus ventajas, siendo de gran utilidad en el diagnóstico y plan de tratamiento. Entre las ventajas se menciona la visualización directa de las estructuras anatómicas, guías y plantillas quirúrgicas, prácticas y ensayos quirúrgicos, diseño de incisiones, resecciones quirúrgicas, apreciación de defectos óseos para injertos, adaptación de placas de reconstrucción,(16) fabricación de prótesis, ensayos de dispositivos de distracción y dispositivos de fijación. Estos modelos permiten reducir el tiempo quirúrgico, menor tiempo de anestesia, menor tiempo de exposición de la herida quirúrgica y resultados predecibles, transformándose así en más que solo una herramienta para la enseñanza de destrezas.(17,18) En contrapartida, también presentan desventajas como errores en el tamaño real y su alto costo,(17) siendo esta última la responsable de la poca difusión de esta tecnología en nuestro medio.
La creación de nuevas tecnologías de impresión 3D como la FDM ha permitido crear piezas de prototipado rápido a un menor costo, utilizando un sistema simple y sencillo de aplicar que mediante la deposición en capas de filamentos plásticos fundidos, como el ABS y el PLA, permite la obtención de piezas de excelente calidad. La precisión de este tipo de impresión 3D es dependiente de la calidad de la imagen del archivo STL, así como también de las especificaciones de la impresora utilizada. Las impresoras FDM más modernas permiten impresiones de capas de 0.1 mm de espesor; sin embargo, las vibraciones originadas por el movimiento de la impresora en funcionamiento hacen que las impresiones raramente alcancen ese espesor, siendo usualmente de 0.5 mm.(19)
En nuestro estudio hemos contado con una impresora de bajo presupuesto, que no excede los 600 dólares americanos, obteniendo modelos de muy buena calidad con espesores de 0.2 mm y bajo costo.
Alrededor del mundo cada vez son más las publicaciones de investigaciones con el uso de esta tecnología. En 2016 se publicó un estudio realizado en Italia en el que evaluaron el uso de la tecnología FDM para recrear fracturas óseas en Traumatología. Lograron resultados similares a los nuestros con modelos 3D a escala 1:1, resaltando las ventajas de esta nueva técnica en la planificación preoperatoria y en la formación de residentes.
Sabemos que el tiempo de cirugía está directamente relacionado con los riesgos de complicaciones derivados de la anestesia, del sangrado, de infecciones y de complicaciones postoperatorias.(20 21-22) Uno de nuestros objetivos ha sido evaluar el impacto en el tiempo anesté-sico-quirúrgico al seguir esta metodología de planificación operatoria. El moldeado de las placas, las mediciones de las corticales óseas y la selección de los tornillos, consumen gran parte del tiempo quirúrgico y dependen de la complejidad de la fractura y de las habilidades del cirujano; por lo tanto, la realización de estos pasos en el preoperatorio usando modelos de prototipado rápido acorta el tiempo de cirugía. Diferentes autores han demostrado una reducción significativa en el tiempo de sala de operaciones empleando esta técnica. Lethaus y col. consiguieron una reducción de 0.4 horas en el tiempo quirúrgico de reconstrucciones mandibulares con colgajos libres,(23,24) mientras que Hanasono y col. reportaron una reducción de hasta 1.4 horas usando modelos de prototipado rápido en el planeamiento preoperatorio de reconstrucciones mandibulares.(25) En nuestro estudio hemos logrado una reducción importante del tiempo quirúrgico, con ganancia de hasta 39 minutos y con un promedio de reducción del 20% del tiempo quirúrgico. Preferimos expresar este valor en porcentaje dado que en el ámbito académico los tiempos quirúrgicos puedan variar nota-blemente de una cirugía a otra dependiendo no solo de la complejidad del caso, sino además de la experiencia y habilidades del equipo tratante. Esto representa una limitante en nuestro estudio a la hora de comparar los tiempos quirúrgicos medidos en cada cirugía.
Conclusiones
Los modelos hápticos creados con impresoras 3D han demostrado ser de gran utilidad en la planificación y ejecución de cirugías reparadoras complejas, aportando grandes ventajas con su utilización. El uso de la tecnología FDM representa una excelente alternativa para combatir el alto costo de la tradicional estereolitografía, otorgando modelos de calidad, confiables y precisos a muy bajo costo, permitiendo que sean cada vez más accesibles y que puedan ser usados con éxito en la planificación preoperatoria de tratamientos quirúrgicos complejos como las fracturas de mandíbula, acortar los tiempos anestésicos-quirúrgicos, optimizar los resultados del tratamiento, mejorar el entendimiento de la patología por parte del paciente y contribuir en gran medida a la enseñanza académica de los residentes en periodo de formación especializada.

















