Introducción
El bruxismo (BRX) se define como un trastorno caracterizado por la alteración de los movimientos bucales normales, acompañado por otros no funcionales que conllevan apretar y/o rechinar los dientes y contracturas de uno o más grupos musculares que participan en la masticación.(1,2) La sobrecarga del sistema estomatognático causada por este trastorno tiene efectos perjudiciales sobre los componentes del sistema: dientes, articulaciones temporomandibulares (ATM) y músculos relacionados.(3)
De hecho, el BRX se considera el factor de riesgo más importante en la inestabilidad de la ATM.(4) A su vez, las alteraciones en cualquier parte del sistema suponen la afectación en uno o más músculos de los que intervienen en la masticación. Como consecuencia de todo ello, los pacientes pueden referir dolor más o menos agudo durante el proceso de masticación; pero también dolor crónico, movilidad anormal, además de desgaste y fracaso en las restauraciones odontológicas, como en el caso de los implantes dentales.(5)A la sintomatología anterior cabe añadir cefalea, muchas veces de irradiación atípica.(6) También hay pacientes que perciben el problema como un trastorno estético y su preocupación se debe más a la forma más cuadrada que presenta la cara.
Los síntomas y signos de la alteración de la ATM incluyen: dolor orofacial y preauricular;posible limitación de la apertura de la boca; percepción de clics audibles durante la masticación debido al desplazamiento de los discos articulares; contractura de los músculos maseteros y rechinar de dientes que, cuando es de predominio nocturno, suele referirlo la pareja.(6) La afectación de la ATM tiene especial relevancia según los nuevos criterios de diagnóstico, como se muestra en la Tabla I.
Tabla I. Criterios diagnósticos a tener en cuenta en los diferentes transtornos témporomandibulares.

TTM= Transtorno témporomandibular.
ATM= Articulación témporomandibular
Las alteraciones de la ATM varían ampliamente, así como la forma en que las personas responden y se adaptan a ellas.(7) Se pueden sistematizar en 3 categorías principales:
Síndrome de disfunción con dolor miofascial, que implica sensibilidad o dolor en los músculos que controlan la función de la mandíbula.
Alteración intrínseca de la ATM,que consiste en un desplazamiento anterior del disco articular con o sin reducción automática.Se puede acompañar de dislocación de la mandíbula y lesión del cóndilo.
Artritis,referida a trastornos articulares degenerativos y/o inflamatorios.
Los factores psicológicos, como el estrés y las características de la personalidad, también se han relacionado con el BRX.(8) Algunas investigaciones muestran que la forma más peligrosa de esta patología es el BRX nocturno, normalmente asociado con problemas de oclusión y trastorno psicoemocional.(9) El estrés, la depresión y la ansiedad son problemas importantes en una sociedad altamente desarrollada. Algunos estudios clínicos sugieren que el estrés, más que el BRX en sí mismo, es la razón principal para que los pacientes busquen consejo médico, especialmente en Estados Unidos.(8)
Además de ser una causa desencadenante de alteración de la ATM, el BRX condiciona la aparición de dolores de cabeza y cervicales, llegando a producir trastornos de audición.(4,6)
Muchos son los tratamientos propuestos para el BRX, desde la oclusión irreversible, el empleo de férulas de descarga, las terapias farmacológicas o los enfoques cognitivo-conductuales.(9,10) El propósito de todos ellos es limitar los efectos destructivos de este trastorno sobre las estructuras biológicas involucradas. Sin embargo, y teniendo en cuenta que el uso de férulas dentales muestra diferentes grados de eficacia, debe considerarse más un tratamiento sintomático que etiológico, especialmente destinado a prevenir el desgaste dental y la sobrecarga de la ATM.(9) Por otro lado, se ha demostrado que las terapias cognitivo-conductuales tienen efectos poco significativos a corto plazo en el tratamiento del BRX.(8,9) Finalmente, cabe señalar que durante décadas el tratamiento farmacológico del BRX se ha basado en el uso de antidepresivos tricíclicos y benzodiacepinas, hasta que en los últimos años se ha informado de buenos resultados con las inyecciones de toxina botulínica tipo A (TB-A) en los músculos hipertrofiados o con contracciones potentes.(10-13)
La TB-A induce la relajación muscular en aquellos músculos en los que se aplica; en el caso de los músculos maseteros disminuye la contracción muscular excesiva, tanto en reposo como durante los movimientos de masticación. El efecto clínico de la TB-A sobre el BRX puede observarse de 2 a 4 días después de la inyección inicial. La duración de sus efectos beneficiosos puede alcanzar hasta 6 meses cuando se realiza el tratamiento por primera vez, y podría ser más duradero si se siguen aplicando nuevas dosis de TB-A periódicamente.(14) No obstante, hay que recordar la posible participación del resto de músculos implicados en la masticación, siendo necesario examinar la participación de los músculos temporales y la de los pterigoideos, aunque es más difícil evaluar el papel que juegan debido a que su palpación es intraoral y el examen mediante ecografía no es accesible.(14,15) La aplicación de TB-A, en cualquiera de los músculos mencionados, es beneficiosa para reducir los signos y síntomas del bruxismo así como para reducir la hipertrofia muscular si ya se hubiera producido.(14)
El uso de TB-A fue aprobado por primera vez en 1989 por la Food and Drugs Aministration (FDA) en EE.UU, para el tratamiento del estrabismo y el blefaroespasmo en humanos mayores de 12 años.(16) Desde entonces, la TB-A se viene aprobando como tratamiento en distintas condiciones clínicas o médico-estéticas, como la distonía cervical en 2000, las líneas faciales glabelares en 2002, la hiperhidrosis axilar en 2004, la migraña crónica en 2010 y las líneas cantales laterales de los ojos en 2013.(17)
Existen 7 serotipos diferentes de toxina botulínica, estructuralmente similares pero inmunológicamente distintos, indicados con las letras A, B, C, D, E, F y G, de los cuales el más utilizado y estudiado es el serotipo A. Cada toxina está compuesta de una cadena pesada (H de 150 kDa) y una ligera (L de 50 kDa) unidas con un enlace disulfuro e interacciones no covalentes.(18) El terminal de carbono de la cadena pesada interviene en la unión de la TB-A a la membrana presináptica. Cuando la TB-A se fija a la membrana, se internaliza por endocitosis, mientras que la cadena ligera actúa como la parte tóxica intracelular.(19) La cadena ligera es una endopeptidasa que contiene zinc, capaz de escindir los componentes proteicos de SNARE (N-etilmaleimida soluble - receptor de la proteína de unión al factor sensible), una proteína involucrada en el proceso de neuroexocitosis y esencial para la fusión de membranas.(19) El bloqueo con TB-A evita que las vesículas que contienen acetilcolina se fusionen con la membrana terminal de la neurona motora, lo que provoca la interrupción de la transmisión neuromuscular.(18,19)
El objetivo del presente estudio es evaluar el efecto de la relajación muscular inducida por la TB-A en una serie de pacientes con bruxismo a través de los controles realizados antes, 2 semanas y 4 meses después de haberse sometido al tratamiento.Para lograr este propósito estudiamos los patrones de hipertrofia muscular mediante ecografía antes y después del tratamiento, teniendo en cuenta los posibles efectos adversos causados por este procedimiento.
Material y método
En este estudio prospectivo, controlado y longitudinal, se inscribieron 25 pacientes mujeres, de 24 a 67 años (media 3.2 +/- 10.7). Todas presentaban diversas molestias como dolor y/o tensión, especialmente al levantarse de la cama; algunas también se quejaron de dolor leve ocasional durante la masticación. También hubo pacientes que percibían su contorno facial como de forma más cuadrada.
Llevamos a cabo el estudio entre septiembre de 2018 y marzo de 2019 en la Clínica Alcolea (L’Hospitalet de Llobregat, Barcelona, España) y la Clínica Mona Lisa (Barcelona, España).
Las pacientes evaluadas, al ser preguntadas por la presentación del BRX en relación con el ciclo circadiano, refirieron que: 1 solo lo padecía despierta, 6 lo sufrían durante el sueño, y las18 restantes presentaban BRX tanto diurno como nocturno.
Para este estudio tuvimos en cuenta los siguientes criterios:
-
Presencia de signos secundarios, como el desgaste dental, rechinar o apretar en exceso los dientes (Fig.1 A).
Presencia de signos secundarios, como el desgaste dental, rechinar o apretar en exceso los dientes (Fig.1 A).
Presencia de hipertrofia muscular de músculos maseteros en la contracción voluntaria (Fig.1 B).
Molestias a nivel de músculos de la masticación (con posible irradiación a estructuras vecinas), dolor, fatiga o rigidez al movilizar la mandíbula tras levantarse de la cama.
Hipersensibilidad en los dientes.
Audición de clics o chasquidos o sensación de bloqueo de la ATM.
Impronta dental con o sin sangrado en la lengua y/o mejillas (Fig.1 C).
Realizamos los controles y evaluaciones de las pacientes antes del inicio del tratamiento y 2 semanas y 4 meses después del tratamiento con TB-A.
A todas se les preguntó si recomendarían el tratamiento a sus familiares y amigos y si continuarían con nuevas sesiones de tratamiento.Todas fueron informadas sobre los procedimientos a los que se someterían y otorgaron su consentimiento por escrito para participar en el estudio.
Evaluación de las pacientes.
Tomamos imágenes frontales con una cámara digital (Canon®, D2000, Canon Inc, Tokio, Japón) en estado de relajación y contracción antes de iniciar el tratamiento y a las 2 semanas y 4 meses después de realizado.
-
Valoramos el índice de desgaste dental. Smith y Knight (1984)(20) definieron el índice de desgaste dental (TWI:Tooth Wear Index) como un sistema integral en el que las cuatro superficies visibles (bucal, cervical, lingual y oclusal-incisal) de cada uno de los dientes presentes se clasifica de acuerdo al desgaste encontrado, independientemente de sus causas (Tabla II).
Tabla II. Grados y criterios del índice de desgaste dental de Smith y Knight en relación a las superficies dentales: B, bucal; L, lingual; O, oclusión; I, incisal; C, cervical.
Grados Superficie Criterios 0 B/L/O/I/C Sin pérdida de las características del esmalte Sin pérdida de contorno 1 B/L/O/I/C Pérdida de las características del esmalte Pérdida mínima de contorno 2 B/L/O/I/C Pérdida de esmalte que expone la dentina en menos de 1/3 de la superficie Pérdida de esmalte simplemente exponiendo dentina Defecto de menos de 1 mm de profundidad 3 B/L/O/I/C Pérdida de esmalte que expone la dentina en más de 1/3 de la superficie Pérdida de esmalte y pérdida sustancial de dentina Defecto de menos de 1-2 mm de profundidad 4 B/L/O/I/C Pérdida completa del esmalte y exposición pulpar secundaria Exposición pulpar o exposición de dentina secundaria Defecto de 2 mm de profundidad y exposición pulpar secundaria a dentina -
La ortopantomografía (OPG) es una técnica que muestra con precisión las estructuras óseas de la ATM y es el método adecuado de detección de las alteraciones internas de la articulación. Permite diagnosticar y valorar:
Alteraciones óseas degenerativas.
Alteraciones patológicas inespecíficas.
Clasificación del grado de las alteraciones patológicas.
Eficacia de las medidas terapéuticas realizadas.
Técnica diagnóstica primaria de la ATM (fracturas, quistes, tumores, inflamación, aplasia, hipoplasia, hiperplasia y alteraciones degenerativas).(21)
-
Indicamos resonancia magnética nuclear (RMN)como método de imagen más exhaustivo en el diagnóstico de los trastornos témporo-mandibulares.
No obstante, de las 25 pacientes que participaron en el estudio solo 3 realizaron RMN debido a varios motivos: el alto costo de la prueba, la incomodidad de realizar el procedimiento y el temor a un exceso de radiación.
-
Medimos el diámetro bigonial (distancia entre ambos ángulos mandibulares) con calibre digital, en relajación y contracción máxima de los músculos maseteros. Esta medida complementa y se correlaciona bien con la medición ecográfica de cada músculo masetero (Fig. 2).
Realizamos medición ecográfica. Los músculos maseteros contribuyen de manera decisiva al cierre de la boca y se considera que lo hacen de modo principal a la aparición del BRX, aunque la participación de los músculos temporales y pterigoideos tampoco debe infravalorarse. El estudio ecográfico de cada músculo masetero es importante para cuantificar la diferencia de grosor en relajación y en contracción máxima.(22)
Llevamos a cabo las mediciones con un equipo Sonosite® (Sonosite Inc, Irvine -CA-, EE.UU.), empleando un transductor multifrecuencia de 7 a 12 MHz. El transductor de ultrasonido se colocó en posición paralela a la rama mandibular, unos 2 cm por encima de su borde inferior. Las medidas ecográficas se tomaron con el paciente sentado y sin comprimir la sonda contra la piel de la cara.
Técnica de inyección
Inyectamos la TB-A (Azzalure®, Galderma SA, Madrid, España) en cada masetero de forma bilateral, previa aspiración a fin de evitar la inyección intravascular. El frasco de Azzalure® (125 US) se reconstituyó con 1 ml de solución salina fisiológica para lograr una difusión más homogénea en los músculos inyectados. Aplicamos la TB-A mediante jeringa de insulina con aguja incorporada 30 G de 12 mm (Braun®, Melsungen, Alemania).
Estimamos las unidades de TB-A utilizadas en cada paciente después de las mediciones ecográficas de cada músculo masetero en reposo y máxima contracción. En general, variaron de 7.5 a 10 Unidades Speywood (US) por punto de inyección. Las dosis totales fueron de 30 a 95 US por paciente (media 57 +/- 18). Determinamos los puntos de inyección y las unidades de tratamiento en virtud de la potencia exhibida por cada uno de los 3 fascículos musculares. Las inyecciones se realizaron en 3 puntos localizados en el tercio inferior del músculo masetero (Fig.3).
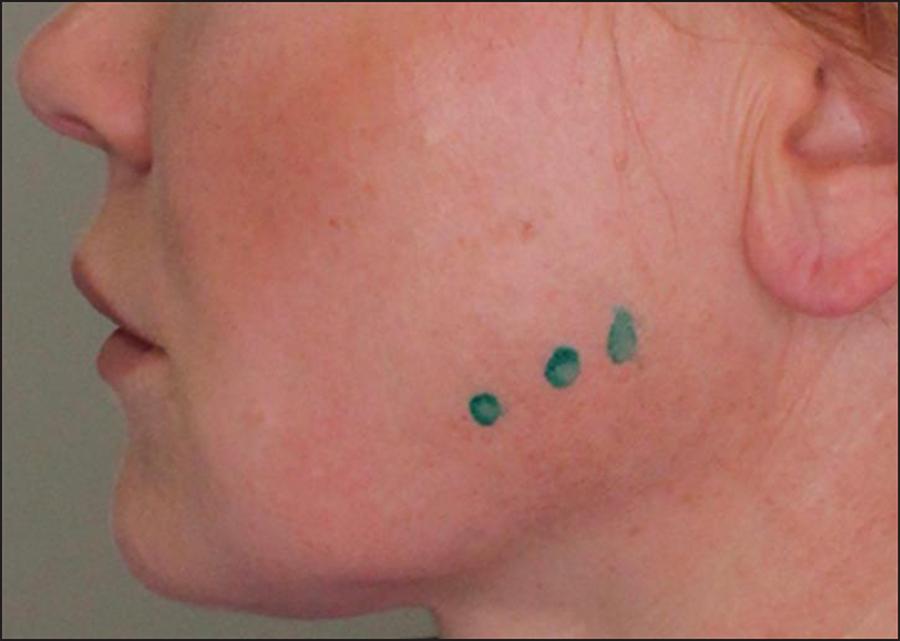
Figura 3. Puntos guía para la inyección de la TB-A en el masetero izquierdo, según la disposición de los fascículos, empleados en la paciente nº 25 del estudio.
Solo 4 de las 25 pacientes del estudio requirieron una segunda inyección de TB-A, de 5 a 7.5 US, en alguno de los fascículos del masetero. Realizamos la segunda inyección 2 semanas después de la primera, coincidiendo con la visita de control.
Valoración de resultados
Cuantificamos la valoración del tratamiento del BRX con TB-A de la siguiente manera: 0, sin mejoría; 1, ligera mejoría; 2, mejoría moderada; 3, mejoría significativa; 4, libre de bruxismo. Asimismo, cuantificamos entre 0 y 4 cada uno de los posibles efectos adversos presentados: 0, sin efectos adversos; 1, leves; 2, moderados; 3, severos, y 4, muy severos. También tuvimos en cuenta la satisfacción de los pacientes, valorándola de 0 a 4: siendo 0, no satisfecho y 4 muy satisfecho.
Análisis estadístico
Utilizamos el programa SPSS v.20 para Windows. Tuvimos en cuenta la media, el mínimo y el máximo, el rango, el porcentaje (%) y la desviación estándar (DE). Se establecieron intervalos de confianza y se realizó un análisis multivariante para muestras relacionadas (prueba T de Student). Consideramos estadísticamente significativo un valor de p <0.05.
Resultados
Los datos analizados, con excepción de la edad, muestran pequeñas desviaciones estándar con poca dispersión respecto a la media aritmética, lo que indica que esta es representativa de la muestra analizada.
Con esta premisa y para reducir el número de variables sin perder información, realizamos un estudio comparativo entre los valores ecográficos obtenidos de ambos músculos maseteros, en relajación y contracción, y utilizamos la prueba T de Student para muestras relacionadas. Las ecografías mostraron que existe una diferencia significativa entre las mediciones de los maseteros en relajación (1.21 mm +/- 0.23) y en contracción (1.53 mm +/- 0.24) obtenidas antes del tratamiento y las encontradas 2 semanas después (relajación: 1.06 mm +/- 0.24; contracción: 1.25 mm +/- 0.28). Sin embargo, no hubo diferencia significativa (p > 0.05) entre las medidas de control de 2 semanas y las de 4 meses después (reposo: 1.08 mm +/- 0.19; contracción: 1.29 mm +/- 0.20)(Fig. 4). De la misma manera se procedió con la variable diámetro bigonial: la diferencia fue significativa (p < 0.05) entre los valores de antes del tratamiento (122.8 mm +/- 5.6)y los de 2 semanas después (119.1 mm +/- 5.6), pero no la hubo entre los resultados de 2 semanas y los de 4 meses después del tratamiento (119.4 mm +/- 6.0)(Fig.5). Tanto las medidas ecográficas como las del diámetro bigonial presentaron similar evolución.

Figura 4. El gráfico muestra la evolución promedio de ambos maseteros, en reposo y contracción, de las medidas obtenidas mediante ecografía.

Figura 5. El diámetro bigonial disminuye de forma apreciable 2 semanas después del tratamiento con TB-A. La disminución alcanzada se mantiene sin apenas diferencia 4 meses después.
Es de destacar que 6 pacientes (24%) quedaron libres de bruxismo; el resto (76%) experimentó una mejoría significativa. Por lo tanto, todas las pacientes tuvieron muy buenos o excelentes resultados, respondiendo de la forma esperada al tratamiento con TB-A (Tabla III).
Tabla III. Edades, tipo de bruxismo, unidades Speywood de TB-A empleadas y resultados obtenidos en cada paciente tratada en nuestro grupo de estudio.
| N | Años | Tído de Bruxismo | TBA (US) | resultado |
|---|---|---|---|---|
| 1 | 56 | Nocturno | 50 | 3 |
| 2 | 41 | Nocturno | 45 | 3 |
| 3 | 31 | Diurno y nocturno | 47.5 | 4 |
| 4 | 31 | Diurno y nocturno | 40 | 3 |
| 5 | 41 | Diurno y nocturno | 62.5 | 3 |
| 6 | 36 | Diurno y nocturno | 35 | 3 |
| 7 | 27 | Nocturno | 77.5 | 3 |
| 8 | 41 | Diurno y nocturno | 60 | 3 |
| 9 | 40 | Nocturno | 60 | 4 |
| 10 | 38 | Diurno y nocturno | 85 | 3 |
| 11 | 38 | Nocturno | 70 | 4 |
| 12 | 42 | Diurno y nocturno | 50 | 3 |
| 13 | 39 | Diurno | 40 | 3 |
| 14 | 24 | Diurno y nocturno | 30 | 4 |
| 15 | 26 | Diurno y nocturno | 75 | 3 |
| 16 | 24 | Diurno y nocturno | 62.5 | 3 |
| 17 | 52 | Diurno y nocturno | 45 | 3 |
| 18 | 31 | Diurno y nocturno | 60 | 3 |
| 19 | 67 | Nocturno | 55 | 3 |
| 20 | 33 | Diurno y nocturno | 45 | 3 |
| 21 | 29 | Diurno y nocturno | 65 | 4 |
| 22 | 24 | Diurno y nocturno | 45 | 3 |
| 23 | 39 | Diurno y nocturno | 32.5 | 3 |
| 24 | 27 | Diurno y nocturno | 95 | 4 |
| 25 | 49 | Diurno y nocturno | 82.5 | 3 |
Respecto a la pregunta sobre si recomendarían el tratamiento: 24 pacientes (96%) dijeron que lo recomendarían a pesar de haber tenido algún efecto adverso. Solo una paciente, que tuvo dolor moderado durante la inyección y presentó equimosis de más de una semana manifestó que no recomendaría el tratamiento y que no realizaría más sesiones; sin embargo, admitió que mejoró mucho con respecto a su estado inicial. El grado de satisfacción, pacientes satisfechos y muy satisfechos, alcanzó el 96%; mientras que el 88% (22 pacientes) expresaron su deseo de continuar con sesiones adicionales de tratamiento en el plazo recomendado inicialmente, no superior a 6 meses para no recaer en los signos y síntomas que presentaban antes del tratamiento.
Efectos secundarios después del tratamiento
Tuvimos en cuenta los posibles efectos secundarios, locales y sistémicos, tras el tratamiento con TB-A que en general fueron leves y transitorios. Cuantificamos los efectos adversos en 5 niveles, de 0: sin efectos adversos, hasta 4: muy severos. En el cuestionario tuvimos en cuenta los siguientes síntomas y signos relacionados con el tratamiento:
Dolor durante la inyección de TB-A. Ninguna de las pacientes informó haber tenido dolor severo o muy severo al inyectar. Solo 5 pacientes (20%) informaron de dolor moderado que duró hasta 2 días, mientras que las restantes 20 pacientes (80%) no tuvieron dolor o fue leve y de duración inferior a 1 día. Es preciso añadir que las pacientes que presentaban dolor antes del tratamiento se vieron libres del mismo después del tratamiento.
Una paciente (4%) tuvo equimosis severa que persistió durante 10 días. Dos pacientes (8%) tuvieron equimosis moderada y leve que duraron 7 y 5 días respectivamente. Las equimosis solo sucedieron en 1 de los 6 puntos de inyección empleados (fueron 3 por cada masetero). Las restantes pacientes (88%) no presentaron equimosis.
Solo 2 pacientes (8%) informaron haber tenido edema leve que duró 2 días. El resto de pacientes (92%) manifestaron no haber presentado edema.
Solo 1 paciente (4%) refirió haber tenido fatiga muscular severa al masticar durante 20 días, 4 pacientes (16%) informaron de fatiga leve de menos de 5 días de duración y 20 pacientes (80%) permanecieron asintomáticas.
Ninguna de las pacientes tuvo cambios en la expresión facial.
Ninguna de las pacientes presentó parestesias.
Resultados fotográficos
Las fotografías revelaron datos adicionales sobre la forma de la cara. La Fig.6 muestra la secuencia de 3 controles fotográficos realizados a la paciente nº 24 del estudio, y corresponden a los controles realizados con los músculos maseteros en relajación y contracción. Esta paciente requirió inyecciones adicionales de TB-A en el control de 2 semanas después del tratamiento inicial, 15 US más por cada lado, quedando libre de BRX y con gran satisfacción por el cambio de la forma de su cara. En la Fig.7, de la misma paciente, la OPG muestra que las superficies mediales de ambos cóndilos presentan importantes cambios degenerativos junto con aplanamiento y desplazamiento de los discos. La escala de desgaste dental clasificó a la paciente como grado 2, pudiendo apreciarse la pérdida del esmalte dental que expone la dentina en un tercio de su superficie. También es de destacar la diferencia de medidas obtenidas en relajación y contracción que muestran las ecografías.

Figura 6. Paciente de 27 años (nº 24) con fotos tomadas en reposo y con tracción de los maseteros. A. antes del tratamiento con TB-A. B. 2 semanas después. C. 4 meses después.
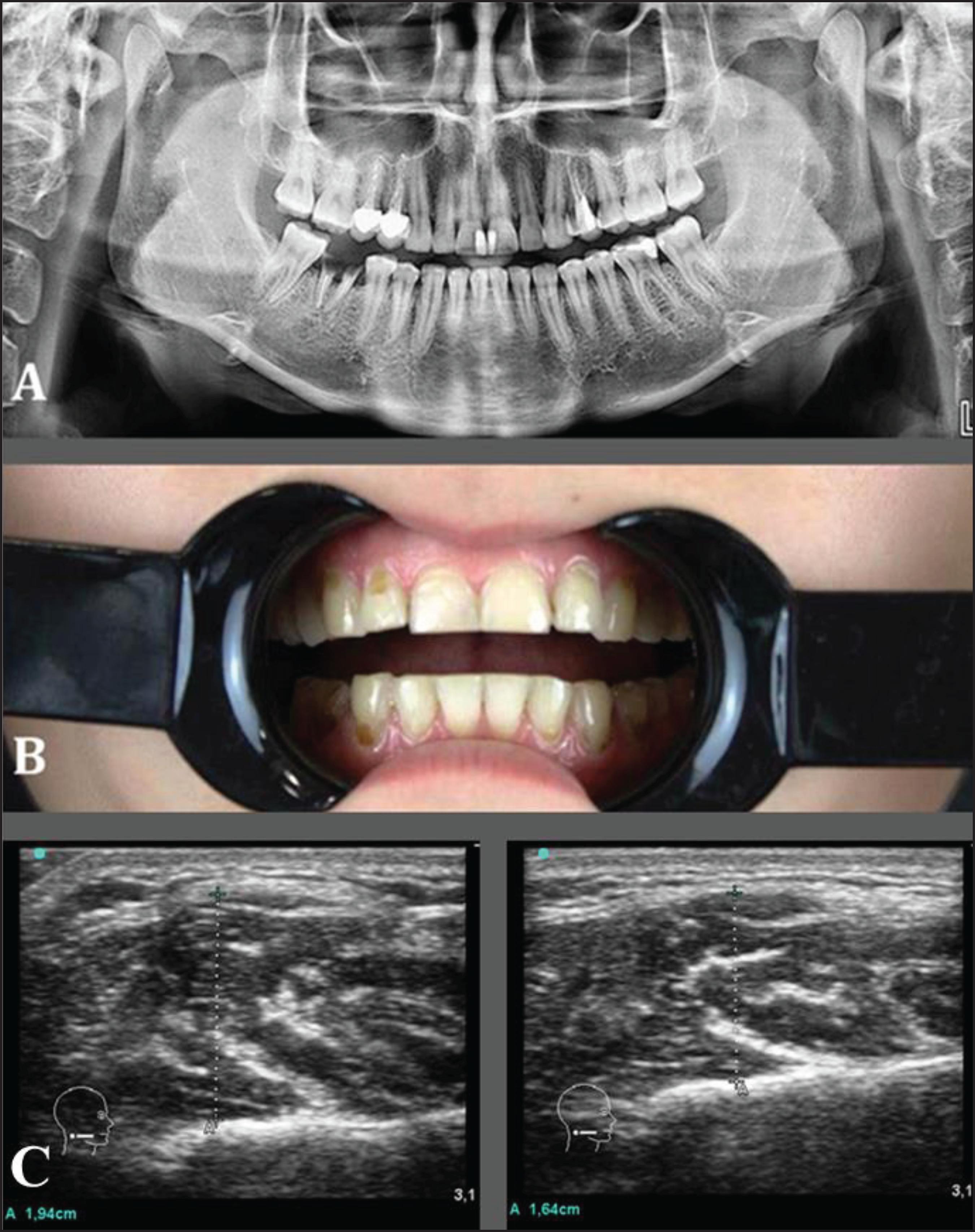
Figura 7. A. Ortopantomografía (OPG) con importantes cambios degenera tivos a nivel condilar. B. Índice de desgaste dental de grado 2. C. Disminu ción del grosor del masetero derecho en 3 mm medido por ecografía antes y 2 semanas después del tratamiento con TB-A.
La relajación exclusiva de los músculos maseteros mediante la aplicación de TB-A implica beneficios estéticos adicionales al tratamiento del BRX, como pueden apreciarse en la Fig.8, en la que, como beneficio adicional, se logró la relajación de toda la zona orofacial. En este caso consideramos que el tratamiento con TB-A puede tener un carácter preventivo en la evolución del daño inducido por el BRX sobre la ATM, ahora normal, y sobre el índice de desgaste dental, actualmente mínimo. Destacamos que la correlación entre las fotografías, las OPG, el índice de dental y las mediciones obtenidas por ecografía, es muy ajustada en todas las pacientes estudiadas.Fig 9.

Figura 8. A: Paciente de 24 años (nº 22 del estudio) tratada con TB-A. A. Maseteros relajados y en contracción antes del tratamiento. B. Resultado 4 meses después del tratamiento; puede apreciarse no solo relajación a nivel de los maseteros y ángulos mandibulares, sino también en las comisuras de la boca.

Figura 9. Paciente nº 22. A. Disco articular normal en la ortopantomografía (OPG). B. Desgaste dental grado 1, pérdida leve de las características de la superficie del esmalte y pérdida mínima del contorno. C. Medidas ecográ ficas del masetero derecho en contracción, antes y 4 meses después del tratamiento con TB-A (2.3 mm de diferencia).
Discusión
En primer lugar, este trabajo sobre el BRX se puede relacionar con los diferentes tipos de diagnósticos utilizados para caracterizar esta patología. Además, este estudio coincide en señalar, en sintonía con lo publicado en la literatura, que el tratamiento con TB-A es uno de los mejores y más simples que puede ofrecerse a los pacientes afectados(20 21-22). Al ser un estudio realizado fuera de las indicaciones indicadas por la Agencia Española del Medicamento, hemos procurado hacerlo de forma muy rigurosa, tanto en los materiales y método empleados como con la dosificación e inyección de la TB-A en cada paciente del estudio.
Los pacientes que padecen BRX tienen más probabilidades de experimentar dolor y limitaciones en el movimiento de la ATM que aquellos que no lo sufren. Se ha podido constatar una diferencia en el grosor muscular medido por ecografía de pacientes con y sin BRX. El grosor del músculo masetero, especialmente en pacientes que muestran hipertrofia muscular, debe considerarse en reposo y en contracción a fin de identificar y tratar a los pacientes susceptibles de verse aliviados de esta afección.(22,23)
Algunas investigaciones muestran que la forma más peligrosa de esta patología es el BRX nocturno debido a que tiene un notable componente psicoemocional, aunque también está relacionado con problemas de oclusión dental.(1 2-3) Nuestro trabajo reveló que el 72% de las pacientes tenía BRX diurno y nocturno, de las cuales el 84% tuvo una mejoría significativa y el 16% restante se vio libre del mismo después del tratamiento con TB-A.
Los resultados alcanzados en las publicaciones consultadas,(2 3 4 5-6) y en ausencia de efectos adversos, muestran que la TB-A debe considerarse un tratamiento de primera línea en caso de BRX.(17,24,25) Teniendo en cuenta que el BRX es más frecuente en la adolescencia, para reducir la patología y sus secuelas en las siguientes décadas de la vida sería conveniente no retrasar un tratamiento que demuestra ser beneficioso en un alto porcentaje de pacientes. El tratamiento temprano del BRX es por tanto deseable y sería una forma adecuada de prevenir alteraciones tanto estéticas como funcionales a corto, medio y largo plazo. No obstante, creemos que precisa información exhaustiva, tanto al menor de edad como a sus padres o representantes legales.
Tal como se dijo, en EE.UU. hay estudios clínicos que sugieren que el estrés sería la razón principal de consulta médica, más que el BRX en sí.(8,9) Es un dato interesante, aunque no se dispone de información contrastada en nuestro país. Sin embargo, en la práctica clínica estomatológica, las quejas habituales de los pacientes son dolor masticatorio, rechinamiento de dientes (muchas veces observado por la pareja de cama) o presencia de hipertrofia muscular de los músculos maseteros en la contracción voluntaria, hecho que puede verificarse mediante medición.(22,23) También debe enfatizarse que en Medicina Estética, las quejas de los pacientes generalmente no son dolor ni ansiedad, sino la percepción de su propia imagen como de cara demasiado “cuadrada”. Sugerimos que este motivo de consulta no debería minimizarse y, por el contrario, se tendría que estudiar a fondo a fin de descartar BRX y su patología asociada, como la sobrecarga sobre la ATM en particular o sobre el sistema estomatognático en general.
En relación a lo anterior, hay autores que proponen el uso de antidepresivos tricíclicos y/o ansiolíticos para el tratamiento del BRX, haciendo hincapié en los primeros debido a sus propiedades analgésicas asociadas.(10 11-12)Así mismo, los agonistas de la dopamina también se han mostrado útiles en el tratamiento porque ayudan a restablecer la modulación de las vías dopaminérgicas en los ganglios basales.(25) Sin embargo, la alta prevalencia de BRX entre adolescentes conduce a iniciar tratamientos con antidepresivos y ansiolíticos en edades tempranas, aunque no sería lo más apropiado ni lo más ético debido a sus efectos colaterales desfavorables.(12) De hecho, son medicamentos muy recetados en este grupo de edad a pesar de la falta de estudios rigurosos para respaldarlos; por el contrario, los efectos secundarios son bien conocidos y han sido especialmente evaluados en dicho rango.(10 11-12)
Respecto a las terapias cognitivo-conductuales, se sabe que tienen poco efecto a corto plazo en el manejo del BRX y muchos pacientes abandonan antes de lograr la necesaria relajación;(9) además, muchos estudios realizados tienen bajos niveles de evidencia y se asocian con una escasa calidad metodológica.(8,9) Por lo tanto, si comparamos los tratamientos mencionados (antidepresivos, ansiolíticos, terapias cognitivo-conductuales) con el empleo de TB-A, esta resulta ser una de las mejores opciones para tratar el BRX, tanto por su eficacia como por su rápida respuesta. Obviamente, se deben considerar las alternativas mencionadas si concurren ansiedad y/o depresión valorando adecuadamente el binomio riesgo/beneficio en el particular caso de los adolescentes.
La TB-A resulta muy cómoda de emplear en pacientes que no precisan otro tipo de medicación, ya que su aplicación se realiza cada 6 meses o más, tiempo durante el cual los pacientes quedan libres de los síntomas acompañantes del BRX al tiempo que se previenen daños acumulativos a la ATM. Diversos estudios han informado que las inyecciones de TB-A son efectivas para controlar los movimientos orofaciales involuntarios,(26,27) además de reducir los efectos adversos ligados a la actividad de los músculos motores de la mandíbula, disminuyendo el nivel de dolor inducido, lo que concuerda con nuestras propias observaciones.
El control de los resultados obtenidos con TB-A a los 4 meses mediante medición ecográfica del masetero en relajación y contracción permite predecir cuándo se debe administrar la segunda inyección, para no inyectar con más frecuencia de la debida.(28) Los pacientes con valores cercanos a los alcanzados en el primer control de tratamiento pueden esperar hasta 2 meses antes de la siguiente inyección; sin embargo, se recomendó a los pacientes con valores cercanos a los que presentaron antes del tratamiento, que realizaran la segunda inyección dentro de un período que no excediera de 1 mes desde este último control (datos no publicados). A fin de elaborar un algoritmo predictivo, este estudio sigue abierto, reclutando nuevos pacientes con un seguimiento más prolongado para evaluar adecuadamente estas recomendaciones que esperamos sean objeto de una nueva publicación.
En el tratamiento del BRX se ha de tener en cuenta también el examen y valoración ecográfica de la relajación y contracción de los músculos temporales, sin olvidar tampoco que, en el BRX con desplazamiento lateral, los músculos pterigoideos juegan un papel no despreciable.(22,23) Entre nuestras observaciones destaca el hecho de que ninguna de las pacientes tratadas con TB-A a nivel de maseteros precisó inyecciones adicionales en los pterigoideos, aunque el tamaño muestral es reducido.
Las dosis de TB-A utilizadas (media 57 +/- 18 US) en las pacientes de nuestro estudio son inferiores a las utilizadas en el tratamiento estético del tercio superior de la cara. Además, la posibilidad de migración de la TB-A es muy limitada (aunque recomendamos aspirar previamente antes de llevar a cabo la inyección), ya que se inyecta en el espesor de un solo músculo, de mayor tamaño y grosor comparativamente al resto de los músculos de la cara. Por lo tanto, los efectos adversos, como los mencionados anteriormente, son locales. Los que afectan a la masticación, como la fatiga prematura, suelen ser leves, en casos limitados y se resuelven por completo en pocos días.
Debido al tiempo limitado de seguimiento de las pacientes de nuestro grupo de estudio no nos fue posible estudiar los cambios beneficiosos que pueden ocurrir en el índice de desgaste dental, y lo mismo cabe decir respecto de las alteracionesde la ATM que pudieran observarse a través de la OPG. Los cambios positivos para valorar estos importantes aspectos requieren un período de seguimiento mucho más prolongado y sería deseable para su valoración contar con un grupo más numeroso de pacientes.
Conclusiones
Las mediciones ecográficas y mediante calibre del diámetro bigonial de los músculos maseteros antes y después del tratamiento con TB-A se correlacionaron en nuestro estudio con la disminución de grosor de dichos músculos y el alivio de los síntomas asociados al BRX en nuestras pacientes.
Durante el tiempo de actuación de la TB-A, estimado entre 5 a 6 meses tras la primera inyección, todas las pacientes tratadas mejoraron significativamente (76%) o quedaron libres de BRX (24%).
Los efectos adversos asociados con este tratamiento fueron leves y se resolvieron en pocos días. Ninguna paciente informó de cambios en su expresión facial.
La TB-A podría proteger las estructuras bucales y faciales (dientes, músculos implicados en la masticación y la propia ATM) del daño inducido por el BRX. No obstante, son deseables nuevos estudios de larga duración y con participación de mayor número de pacientes.

















