Introducción
El colgajo libre de arteria perforante de la sural medial (por sus siglas en ingles MSAP- medial sural artery perforator flap) es un colgajo versátil. Se caracteriza por ser delgado, maleable, de dimensiones considerables, con un pedículo largo, una anatomía vascular fiable y, sobre todo, con baja morbilidad en el sitio donador (Fig. 1). Un colgajo que en algunos casos se considera como segunda opción después del colgajo radial libre. Sin embargo, su principal desventaja es la alta tasa de pérdida del colgajo (9.9%), en comparación con el resto de los colgajos libres (2-4%), destacando que el 87.5% de estas pérdidas, totales o parciales, son de origen venoso.(1)
En 1975, Taylor y Daniel(2) propusieron las perforantes provenientes del gastrocnemio para la realización de colgajos libres en múltiple tipo de reconstrucciones, mientras que Montegut y Allen, en 1996,(3) presentaron el MSAP como una alternativa al colgajo miocutáneo de gastrocnemio. Posteriormente, Hallock(4) comenzó a estudiar la anatomía topográfica de la región, lo que condujo a Cavadas y col. a realizar la primera serie clínica de colgajo MSAP en el año 2001.(5) Desde entonces, el colgajo MSAP se popularizó especialmente en Asia como una posible alternativa del colgajo radial, sobre todo en la reconstrucción de cabeza y cuello.
El presente artículo, a través de una revisión de la literatura y de la presentación de la experiencia de los autores en 3 centros de América Latina, pretende ayudar a los microcirujanos latinoamericanos a familiarizarse con este colgajo, presentando la técnica quirúrgica, sus aplicaciones más comunes y las posibles soluciones a los problemas encontrados más frecuentemente.
Material y método
Revisión bibliográfica
Para la revisión bibliográfica sobre casos publicados de uso de colgajo libre de MSAP, dos evaluadores realizaron la búsqueda en 4 plataformas; Medline, Google Scholar, PubMed Central y Embase, utilizando las siguientes palabras clave en inglés y español combinadas con operadores lógicos booleanos: "Medial Sural Flap" o "MSAP Flap" o "Medial Sural Free Flap" o "Medial Gastrocnemius Perforator Flap" o "Gastrocnemius Free Flap" (Title/ Abstract/MeSHTerms). No hubo límites en la búsqueda, solo se seleccionaron los artículos escritos en inglés o en español y se eliminaron los duplicados de las diferentes bases de datos.
De todos los artículos recabados, el más antiguo fue de noviembre de 2001 y el más actual de enero de 2020.
Se incluyeron estudios observacionales (retrospectivos y prospectivos) y reportes de caso con 5 o más pacientes, entre los cuales se presentaban pacientes sometidos a cirugía reconstructiva con colgajos libres de MSAP. Se excluyeron los casos repetidos de otros estudios, así como los reportes de casos que tenían 4 o menos casos; las disecciones cadavéricas, artículos de revisión, descripciones puramente técnicas, editoriales, discusiones y comentarios. Dado que el propósito era centrarse en colgajos libres, también se excluyeron los colgajos MSAP pediculados y en hélice. Con respecto a las publicaciones del mismo autor verificamos que los casos no estuvieran duplicados; si eran idénticos o existían dudas, los datos fueron excluidos.
El Hospital Chang Gung Memorial(7) reveló una experiencia publicada de 200 colgajos MSAP consecutivos. Sin embargo, en el reporte se mostraban datos insuficientes para nuestro análisis además de existir la posibilidad de casos repetidos de los estudios enumerados en nuestra revisión sistemática.(8,9) En los casos donde reportaban tanto colgajos libres como pediculados o en hélice, si fue posible excluir los colgajos que no eran libres, se obtuvo la información necesaria y se recopiló.(6,10,11) También se descartó una publicación en donde se presentaron 5 casos entre los que en 1 el colgajo MSAP fue abortado como resultado de una anomalía en la perforante.(12)
Los datos recopilados fueron extraídos de forma independiente por 2 investigadores (E.H. y M.R.) y los desacuerdos se resolvieron en consenso. Sin embargo, para las decisiones finales, las discrepancias se discutieron con un tercer autor (J.P.). Estos datos fueron: autor, fecha de la publicación, lugar del estudio, tipo de estudio, número de colgajos incluidos, edad, sexo, etiología y zona receptora, grosor, longitud del pedículo, tiempo de cosecha y cirugía, número de anastomosis venosas realizadas, así como complicaciones de donantes y colgajos.
Serie de casos
Nuestra serie de casos se recopiló mediante un estudio retrospectivo en los Departamentos de Cirugía Plástica de 3 centros en América Latina: nº1, el Hospital Regional de Alta Especialidad de Ixtapaluca en el Estado de México.(México); nº2, el Hospital General Dr. Rubén Leñero, en la Ciudad de México, (México); y nº3, el Hospital Vivian Pellas, en Managua, (Nicaragua). Los procedimientos fueron realizados por 3 cirujanos plásticos de estos 3 hospitales entre mayo de 2015 y diciembre de 2020, reuniendo un total de 36 pacientes de los cuales excluimos 2 casos que fueron colgajos pediculados de MSAP.
Al ser un estudio retrospectivo este trabajo no requirió la aprobación del Comité de Bioética. Para el análisis registramos los siguientes datos: edad, sexo, comorbilidades, etiología, zona del defecto, tamaño y grosor del colgajo, características de los vasos del colgajo y de la zona receptora, número de anastomosis realizadas, tiempo de disección del colgajo y total de la cirugía, tipo de cierre en la zona donadora, estado postoperatorio del colgajo y morbilidad en el área donadora.
Marcaje y técnica quirúrgica
Antes del procedimiento se realiza el marcaje quirúrgico tal y como describen Kim y col.,(6) dibujando una línea transversal en el pliegue poplíteo y desde el punto medio de esta línea, trazando otra línea hasta el centro del maléolo medial, y sobre esta última, un círculo con un radio de 2 cm a 8 cm del pliegue poplíteo. En la mayoría de los casos la primera perforante se localizó dentro de la mitad distal del círculo. En caso de haber más de una perforante, generalmente este se ubica 13-15 cm distal al pliegue poplíteo. Se marcan todas la perforantes localizadas con el doppler sonográfico. El colgajo se diseñada a partir de la perforante seleccionada y el defecto a reconstruir. Se sugiere iniciar la disección del colgajo de anterior a posterior. El pedículo tiene un curso intramuscular, paralelo a las fibras musculares del gastrocnemio, lo que facilita su disección. Teniendo la longitud deseada del pedículo, se libera el borde opuesto del colgajo. (Fig. 1).
Resultados
De la búsqueda inicial obtuvimos un total de 278 artículos seleccionados por su título (conteniendo alguna de las palabras clave mencionadas); ordenamos las publicaciones por fecha: del 1 de junio de 1984 al 1 de mayo de 2020. Posteriormente excluimos 202 artículos por la información obtenida en el resumen (al no ser reportes de casos de colgajos libres de MSAP) y de los 76 artículos restantes, excluimos 42 debido a datos insuficientes o por tener 4 o menos casos reportados, tal y como hemos especificado anteriormente.
También examinamos las referencias bibliográficas de los artículos seleccionados como posibles artículos relevantes adicionales. Al final recabamos información de un total de 572 pacientes procedentes de 36 artículos diferentes. De los artículos obtenidos 24 eran asiáticos, 10 europeos y 2 de Estados Unidos.
Los estudios y los casos fueron ordenados con su información relevante utilizando Microsoft Excel® 2019 (Microsoft Corp., Redmond, Washington, EE.UU.).
En nuestra serie reunimos 34 casos sometidos a reconstrucción con colgajo libre de MSAP, de los que 26 eran varones y 8 mujeres, con una edad media de 44.5 años (entre 18 y 78 años). El diagnóstico más común para la reconstrucción en nuestra serie fue el trauma (58.8%; n= 20), seguido de cáncer (23.5%; n= 8), quemaduras (8.8%; n= 3), secuelas quirúrgicas (5.9%; n= 2) e infecciones (2.9%; n= 1). En cuanto al sitio más común de reconstrucción encontramos: cabeza y cuello (29.4%; n= 10), seguidos de región oral (17.6%; n= 6), extremidad inferior (17.6%; n= 6), pie (14.7%; n= 5) y extremidad superior (20.6%; n= 7) (Tabla I).
Tabla I. Listado de los 34 pacientes recopilados en 3 centros de Latinoamérica, junto a las características del colgajo y sus complicaciones
| Paciente | Edad | Sexo | Etiología | Longitud cm | Ancho cm | Área cm | Grosor mm | Perforantes usadas | Pedículo cm | Calibre de perforante mm | Calibre de VC mm | Calibre sural menor mm | Área receptora | Cierre de área donadora | Complicación |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| #1 | 50 | F | Carcinoma basocelular | 10.0 | 6.0 | 60 | 5 | 1 | 8 | 2.3 | 2.8 | --- | Cabeza y cuello | Primario | Necrosis parcial <5% |
| #2 | 43 | M | Trauma | 8.0 | 4.0 | 32 | 6 | 1 | 8 | 2.2 | 2.5 | 3.0 | Cabeza y cuello | Primario | --- |
| #3 | 27 | M | Trauma | 6.5 | 5.0 | 33 | 5 | 1 | 9 | 2.6 | 2.6 | 2.7 | Tobillo | Primario | --- |
| #4 | 35 | M | Trauma | 7.0 | 5.0 | 35 | 4 | 1 | 6 | 1.7 | 2.0 | 3.5 | Mano | Primario | --- |
| #5 | 37 | F | Trauma | 9.0 | 6.0 | 54 | 5 | 1 | 10 | 2.5 | 2.8 | --- | Región mandibular | Primario | --- |
| #6 | 41 | M | Trauma | 8.0 | 5.0 | 40 | 5 | 1 | 8 | 1.8 | 2.0 | --- | Piso de boca | Primario | --- |
| #7 | 37 | F | Trauma | 9.0 | 4.5 | 41 | 5 | 1 | 9 | 2.0 | 2.2 | --- | Labio | Primario | --- |
| #8 | 20 | M | Trauma | 7.5 | 5.0 | 38 | 5 | 1 | 8.5 | 1.8 | 2.5 | --- | Antebrazo | Primario | --- |
| #9 | 46 | M | Quemadura | 7.0 | 5.0 | 35 | 5 | 1 | 8 | 2.0 | 2.7 | 4.0 | Pie | Primario | --- |
| #10 | 76 | M | Carcinoma epidermoide | 7.0 | 7.0 | 49 | 7 | 1 | 6 | --- | --- | --- | Cabeza y cuello | Primario | --- |
| #11 | 18 | F | Mucormicosis | 12.5 | 7.0 | 88 | 9 | 1 | 9 | 1.5 | 2.0 | 3.0 | Orbita | Primario | --- |
| #12 | 26 | F | Trauma | 10.0 | 6.0 | 60 | 8 | 1 | 6 | --- | --- | --- | Tobillo | Primario | --- |
| #13 | 52 | M | Carcinoma Epidermoide | 4.5 | 4.0 | 18 | 5 | 1 | 6 | --- | --- | --- | Cabeza y cuello | Primario | --- |
| #14 | 41 | M | Trauma | 10.0 | 6.0 | 60 | 6 | 1 | 12 | 3.0 | 3.0 | Pie | Primario | --- | |
| #15 | 31 | M | Trauma | 9.0 | 5.0 | 45 | 6 | 1 | 6 | --- | --- | --- | Tobillo | Primario | --- |
| #16 | 27 | F | Trauma | 10.0 | 8.0 | 80 | 6 | 1 | 6 | --- | --- | --- | Tibia posterior | ICEP | --- |
| #17 | 35 | M | Quemadura | 3.5 | 6.0 | 21 | 5 | 1 | 6 | --- | --- | --- | Mano | Primario | --- |
| #18 | 52 | M | CCE | 8.5 | 5.0 | 43 | 5 | 1 | 9 | 1.3 | 3.4 | --- | Lengua | Primario | --- |
| #19 | 60 | M | Cicatriz | 9.0 | 5.0 | 45 | 6 | 1 | 9 | 1.2 | 2.4 | --- | Cabeza y cuello | Primario | --- |
| #20 | 60 | M | Cicatriz | 9.0 | 5.0 | 45 | 7 | 1 | 8 | 1.5 | 1.3 | --- | Cabeza y Cuello | Primario | --- |
| #21 | 75 | M | CCE | 6.0 | 4.0 | 24 | 4 | 2 | 10 | 1.9 | 1.6 | --- | Lengua | Primario | --- |
| #22 | 59 | M | CCE | 11.0 | 5.0 | 55 | 3 | 2 | 8 | 1.5 | 1.8 | --- | Piso de boca | Primario | --- |
| #23 | 71 | M | CCE | 6.0 | 5.0 | 30 | 6 | 1 | 9 | 1.3 | 2.8 | --- | Labio | Primario | --- |
| #24 | 78 | M | Trauma | 13.0 | 6.0 | 78 | 3 | 1 | 14 | 1.4 | 2.5 | --- | Cabeza y cuello | Primario | --- |
| #25 | 61 | M | Linfoma | 7.0 | 5.0 | 35 | 3 | 2 | 9 | 1.5 | 1.8 | --- | Nariz y Malar | Primario | --- |
| #26 | 27 | M | Trauma | 12.0 | 6.0 | 72 | 5 | 1 | 6 | 1.3 | 2.1 | --- | Antebrazo | Primario | --- |
| #27 | 24 | M | Trauma | 10.0 | 5.0 | 50 | 7 | 1 | 10 | 1.2 | 1.6 | --- | Mano | Primario | --- |
| #28 | 49 | M | Trauma | 12.0 | 6.0 | 72 | 7 | 1 | 12 | 1.8 | 2.7 | --- | Antebrazo | Primario | --- |
| #29 | 57 | M | Trauma | 15.0 | 7.0 | 105 | 3 | 2 | 9 | 1.9 | 2.4 | --- | Mano | ICEP | Necrosis parcial 10% |
| #30 | 28 | F | Trauma | 12.0 | 5.0 | 60 | 5 | 1 | 11 | 1.5 | 1.9 | --- | Pie | Primario | Necrosis total secundario a trombosis venosa al 5º día |
| #31 | 51 | M | Trauma | 13.0 | 8.0 | 104 | 7 | 1 | 9 | 1.3 | 1.8 | --- | Rodilla | ICEP | --- |
| #32 | 30 | M | Trauma | 8.0 | 4.0 | 32 | 5 | 1 | 6 | 1.5 | 2.0 | 2.0 | Pie | Primario | Congestión Venosa a las 6hrs Re-exploración2ª anastomosis venosa |
| #33 | 42 | M | Quemadura | 10.0 | 5.0 | 50 | 7 | 2 | 7 | 1.7 | 2.0 | 2.5 | Pie | Primario | --- |
| #34 | 47 | F | Trauma | 8.0 | 5.0 | 40 | 6 | 1 | 9 | 1.5 | 2.0 | --- | Tibia distal | Primario | --- |
CCE: Carcinoma de células escamosas. VC: vena comitante.
Nuestro tiempo promedio de disección del colgajo fue de 70 min (solo registrado por el centro nº1), mientras que el de cirugía fue de 364 min (355, 320, 390 min, respectivamente para los centros nº 1, nº2 y nº3).
En nuestra serie obtuvimos un tamaño promedio del colgajo de 9.0 x 5.4 cm, con un área promedio total de 48.6 cm2 (±18.4). El grosor promedio del colgajo fue de 5.45 mm (±1.66), con una longitud del pedículo de 8.72 cm (±1.39), un diámetro de 1.74 mm (±0.27) de la arteria perforante y 2.25 mm (±0.7) de la vena concomitante principal. Todas las disecciones se hicieron en el plano subfascial con disección transmuscular del pedículo. En 31 casos se realizó cierre primario del área donadora y en 3 casos se colocó un injerto cutáneo de espesor parcial (ICEP). El tamaño promedio del colgajo para el cierre primario fue de 8.7 x 5.2 cm (rango de 4-7 cm) y para el cierre ICEP de 12.6 x 7.6 cm (rango de 7-8 cm).
De los 34 casos presentados en nuestra serie, 5 fueron colgajos compuestos, de los cuales 2 se realizaron en conjunto con un colgajo gastrocnemio, 2 con tendón plantar y 1 tenía dos islas de piel. De los 34 casos, en sólo 13 se realizó una segunda anastomosis venosa (Fig. 2-4).

Figura 2. Caso clínico nº10. A. Varón de 78 años con cáncer de piel epidermoide de 4 x 4 cm. A. Fue extirpado con borde de 1 cm. El análisis transoperatorio mostró márgenes negativos para cáncer residual y se cubrió con colgajo MSAP de 7 x 7 cm, con pedículo de 6 cm que se anastomosó en la arteria temporal. B. Resultados a los 3 meses de postoperatorio
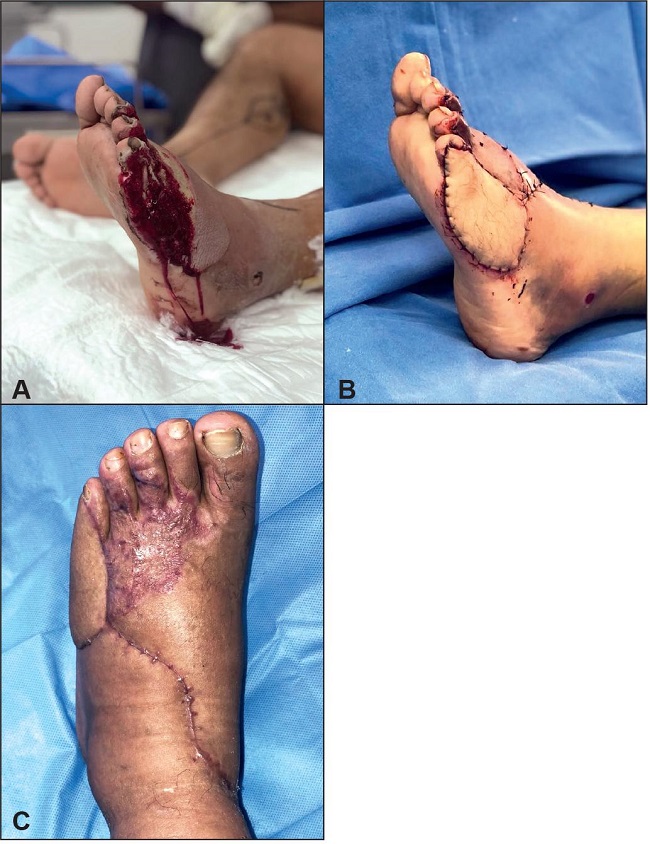
Figura 3 A. Caso clínico nº14. Varón de 41 años que sufrió lesión en motocicleta, presentando quemadura por fricción en tercio distal de pie izquierdo, dejando descubierto el 5º metacarpiano y su falange proximal. B. Fue reconstruido con colgajo MSAP de 10 x 6 cm, con espesor de 5 mm y pedículo de 12 cm, anastomosado a la arteria dorsal del pie; la parte dorsal de la herida se cubrió con un ICEP. C. Resultado a los 3 meses de postoperatorio

Figura 4 A. Caso clínico nº23. A. Varón de 71 años con carcinoma de células escamosas estadio III en labio inferior. B. Se realizó disección radical de cuello y resección tumoral completa y reconstrucción con colgajo MSAP compuesto (6 x 5 cm) con tendón plantar que se utilizó para suspender el labio inferior. El pedículo de 9 cm se anastomosó a la arteria facial
La tasa de complicaciones en nuestra serie fue del 11.7% y no se presentó ninguna en el sitio donante. Un colgajo presentó pérdida total secundaria a trombosis venosa en el 5º día de postoperatorio (en este caso sólo se había realizado una anastomosis venosa). Posteriormente, el colgajo se cambió por un colgajo anterolateral del muslo (ALT). Además registramos 2 pérdidas parciales, 1 de ellas del 5% debida a congestión venosa (con antecedente de anastomosis venosa) y la otra secundaria a insuficiencia arterial, con pérdida del 10%. Ambos casos fueron tratados con desbridamiento e ICEP. En otro caso fue preciso realizar re-exploración por congestión venosa persistente, sin embargo, no fue necesario rehacer la anastomosis pero se hizo una segunda anastomosis venosa y el paciente evolucionó satisfactoriamente.
De los 36 artículos recopilados y nuestra serie de 34 casos obtuvimos un total de 606 pacientes: 75.1% hombres (n= 455) y 24.9% mujeres (n= 151), con una edad promedio de 49.1 años (entre 7 y 88 años) (Tabla II).
Tabla II. Listado de los 36 artículos recopilados y de nuestra propia serie de casos, junto a su porcentaje de complicaciones
| Año | Autor | Pacientes | Pérdida total | Pérdida parcial | Congestión venosa | Complicación % | Complicación de origen venoso % |
|---|---|---|---|---|---|---|---|
| 2001 | Cavadas P5 | 5 | - | - | - | 0 | 0 |
| 2005 | Chen S-L30 | 11 | 1 | - | - | 9.1 | 9.1 |
| 2005 | Chen S-L18 | 13 | - | 1 | - | 7.0 | 0 |
| 2006 | Kim HH6 | 18 | 2 | 1 | - | 16.7 | 0 |
| 2007 | Xie RG31 | 7 | 1 | 0 | - | 14.7 | 0 |
| 2008 | Chen S-L32 | 12 | 1 | 0 | - | 8.3 | 0 |
| 2008 | Chen S-L17 | 22 | 1 | - | - | 4.5 | 4.5 |
| 2008 | Park G13 | 18 | 2 | 2 | - | 22.2 | 5.6 |
| 2009 | Kim ES33 | 11 | 1 | 1 | - | 18.2 | 18.2 |
| 2010 | Kao HK8 | 26 | 1 | - | - | 3.8 | 3.8 |
| 2011 | Lin CH9 | 14 | 1 | - | - | 7.1 | 0 |
| 2013 | Wang X34 | 34 | - | 5 | - | 14.7 | 14.7 b |
| 2013 | Choi JW35 | 20 | 2 | 1 | - | 15.0 | 15.0b |
| 2014 | Hallock GG36 | 14 | 1 | - | - | 7.1 | 7.1 |
| 2014 | He Y19 | 9 | 1 | - | - | 11.1 | 0 |
| 2014 | Song X37 | 24 | 1 | 1 | - | 8.3 | 4.2 |
| 2015 | Zheng H38 | 5 | - | - | - | 0.0 | 0 |
| 2015 | Toyserkani NM1 | 10 | 2 | - | 1 | 30.0 | 30.0 |
| 2015 | Nugent M39 | 6 | - | - | - | 0.0 | 0 |
| 2015 | Ives M40 | 18 | - | 1 | - | 16.7 | 0.0 |
| 2016 | Chalmers RL41 | 35 | - | - | - | 0.0 | 0 |
| 2016 | Özkan HS20 | 11 | 1 | - | - | 9.1 | 0 |
| 2016 | Xiang-Guian S42 | 18 | - | - | - | 0.0 | 0 |
| 2016 | Jandali Z43 | 22 | - | 1 | 1 | 9.1 | 9.1 |
| 2017 | Molina A16 | 20 | 1 | 3 | - | 5.0 | 0 |
| 2017 | Hung SY15 | 27 | 1 | 3 | - | 14.8 | 11.1 |
| 2017 | Klaus-Dietich W44 | 18 | 2 | - | 1 | 16.7 | 11.1 |
| 2017 | Kim KN45 | 10 | - | - | - | 0 | 0 |
| 2018 | Balan JR46 | 7 | - | 1 | - | 14.3 | 14.3 |
| 2018 | Khalid F14 | 15 | - | - | 1 | 6.7 | 6.7 |
| 2018 | Agrawal G47 | 10 | 1 | - | - | 10.0 | 10.0 |
| 2018 | Taufique Z48 | 21 | 1 | - | 3 | 23.8 | 19.0 |
| 2019 | Qiu S49 | 16 | - | 1 | - | 6.3 | 6.3 |
| 2019 | Lee C-H50 | 10 | 1 | 1 | - | 30 | 20.0 |
| 2019 | Fitzgerald E51 | 15 | - | 1 | - | 6.7 | 0 |
| 2020 | Al-Himdani11 | 20 | - | 2 | - | 10.0 | 5.0 |
| 2020 | Nuestra serie* | 34 | 1 | 2 | 1 | 11.7 | 8.8 |
aDentro del porcentaje de complicaciones se incluyen tanto las de la zona donadora como del propio colgajo.
bEn algunos artículos, la causa subyacente de la perdida se infirió en base a signos y síntomas descritos dentro del mismo artículo, ya que no se mencionó ninguna causa de forma explícita.
*Nuestra serie de casos clínicos en los 3 centros de Latinoamérica: nº1 - Hospital Regional de Alta Especialidad de Ixtapaluca, Estado de México, México; nº2 - Hospital General Dr. Rubén Leñero, Ciudad de México, México; nº3 - Hospital Vivian Pellas, Managua, Nicaragua.
La etiología de las lesiones que requirieron reconstrucción con colgajo libre MSAP fue múltiple, siendo el cáncer la primera causa con un 54.4% (n= 330), seguido del trauma (29.9%, n= 181), las úlceras crónicas (6.3%, n= 38), infección (4.6%, n= 28) y quemaduras (3.0%, n= 18), entre otras. La región oral fue la zona a reconstruir más común (51,7%, n= 313), seguida del pie (15,7%, n= 95), la extremidad inferior (15.5%, n= 94), la mano (10.4%, n= 63) y en cabeza y cuello (6.8%, n= 41).
El tamaño promedio del colgajo en los 606 pacientes fue de 9.2 x 5.8 cm, con un área promedio de 54.5 cm2 y un grosor de 5.9 mm, siendo el mayor dentro de los reportados, de 18 x 17 cm con un área total de 306 cm2).(13) La longitud del pedículo fue de 9.7 cm. El tiempo de disección del colgajo sólo fue reportado por 6 de los 36 autores(14-19) y el tiempo quirúrgico completo por 4 de los 36 autores,(6,15,18,20) lo que junto con nuestra casuística resulta en una media de 74 y 370 min respectivamente.
De todos los casos, en un 73.8% (n= 447) se realizó cierre primario y en un 25.4% (n= 154) con ICEP, mientras que en otros 5 casos se reportaron otras formas para el cierre. La tasa de complicaciones recogida fue inferior a la de estudios previos,(1) con una incidencia tanto en el colgajo como en el área donadora de 12.7% (n= 77): 3% en área donadora y 9.7% en colgajo; de estos últimos, solo el 4.3% (n= 26) tuvo una pérdida total del colgajo y en el 4.1% (n= 25) la pérdida fue parcial. Encontramos que el 6.8% (n= 41) de los colgajos presentó alguna complicación de origen venoso (pérdida total, parcial o congestión venosa), correspondiendo al 64.7% de todas las perdidas (n= 33/51). El 2% (n= 12) requirió re-exploración quirúrgica, principalmente por problema venoso (n= 10).
Discusión
El colgajo MSAP presenta tendencia a ser el colgajo de elección para defectos de pequeño tamaño, en especial para cirugía oral, desplazando al colgajo radial en múltiples centros. Esto se relaciona, principalmente, con su menor morbilidad en el sitio donante, su constancia anatómica y su delgado grosor.(21) Su anatomía presenta pocas variantes, encontrando en más del 98% de los casos una perforante de calibre adecuado y con un promedio de 2.0-2.7 perforantes por paciente, ubicadas entre 8 a 13 cm del pliegue de la rodilla.(22) A pesar de que en nuestra revisión encontramos un pedículo de 9.7 cm de largo como promedio, en revisiones anatómicas se ha reportado una longitud de la arteria sural medial de 13.58 ± 2.01 hasta su origen.
El MSAP presenta múltiples ventajas sobre el colgajo radial, el ALT o el colgajo de perforante de la arteria ilíaca circunfleja superficial (SCIP), ya que además de compartir la misma versatilidad que los otros colgajos, tal y como describen Sano y col.,(21) el colgajo MSAP puede dividirse en dos a tres islas de piel cuando se usan dos o más perforantes. También se puede agregar el tendón plantar o el nervio sural medial como un colgajo compuesto y se puede incorporar un segmento de músculo gastrocnemio medial para aquellos defectos donde se necesita llenar un mayor volumen.
Las principales ventajas del MSAP sobre el colgajo radial radican en que no se sacrifica ninguna arteria principal, sólo un vaso perforante, además de tener un mejor resultado estético-funcional en el área donadora. El 66.6% de los pacientes refieren un resultado de bueno a excelente en la zona donadora del colgajo MSAP, en contraste con un 13.8% con el colgajo radial.(23) En nuestra revisión encontramos una tasa de complicaciones del 3% en la zona donadora, una tasa mucho menor que la reportada para el colgajo radial (26.0%), en gran parte debido a que en el 73.8% se logró realizar un cierre primario que se considera seguro hasta una anchura de 6 cm, sin incrementar el riesgo de complicaciones en el área donadora. Con relación al colgajo SCIP, a pesar de que presenta una cicatriz menos visible en el área donadora, su principal problema radica en requerir una mayor curva de aprendizaje para su ejecución además de presentar un pedículo más corto y de menor calibre con respecto al MSAP (de 5-8 cm y un diámetro 0.7 mm, en contraste con 10.8 cm y 1-2 mm respectivamente).(24) El colgajo ALT es un tipo de colgajo sumamente versátil y de mayor pedículo (hasta 20 cm)(25) que el MSAP, sin embargo, cuando se tienen defectos que carecen de profundidad, el MSAP presenta ventajas sobre el colgajo ALT ya que el colgajo MSAP tiende a ser mucho más delgado (hasta 3.24 mm más delgado) que el ALT. Sin embargo, se ha visto una correlación positiva con relación al índice de masa corporal (IMC), sobre todo en hombres para el ALT y mujeres para el MSAP.(28) A pesar de un mayor grosor en el ALT, este puede disecarse de manera suprafascial, aunque puede aumentar el riesgo en complicaciones.(26)
No obstante, a pesar de estas ventajas, una de las partes más criticadas del colgajo MSAP son las complicaciones venosas que puede presentar. A pesar de que esta aseveración puede ser correcta ya que el 64.7% de las pérdidas de los colgajos son atribuidas por los autores a una causa de origen venoso, en nuestra revisión bibliográfica de casos encontramos que en el 6.8% de todos los colgajos (41 de 606) se presentaron problemas venosos. Creemos que esto puede haber disminuido ya que hoy en día se cuenta con un mayor entendimiento de la fisiología de este colgajo. Se sabe que el drenaje venoso cerca de la línea media posterior, en la pantorrilla, se produce principalmente a través del sistema superficial, mientras que en su porción más medial va paralela a las perforantes de la arteria sural medial y sus ramas.(4) Por tanto, para prevenir este problema en colgajos grandes o que atraviesan la línea media, debería llevarse a cabo una segunda anastomosis venosa incorporando una vena del drenaje venoso superficial y otra del sistema profundo, de tal forma que la vena safena menor siempre se debe preservar al realizar la disección del colgajo, aun tratándose de colgajos pequeños, como medida de seguridad en caso de presentar congestión venosa trans o postoperatoria. No obstante, sigue siendo controvertido el que una doble anastomosis venosa pueda resultar en un flujo venoso disminuido, lo que lo hace propenso a la trombogénesis. Hanasono y col.(27) recogen una mayor velocidad de flujo sanguíneo cuando se usa una anastomosis venosa única, lo que justifica que el flujo sanguíneo lento promueva la adhesión y agregación plaquetaria. Por el contrario, Riot y col.(28) presentan un metanálisis con casi 7000 colgajos libres (2251 con doble y 4591 con una sola anastomosis venosa), en donde la anastomosis venosa doble reduce el riesgo de fallo del colgajo y trombosis venosa (3.1 frente a 1.3 % y 3.1 frente a 2.3%, respectivamente), resultados que son comparables con varios metanálisis importantes ya publicados.(29) Sin embargo, en estos trabajos, cuando se estudia individualmente por tipo de colgajo no se demuestran diferencias estadísticamente significativas, probablemente por el bajo número de casos que presentan pérdida del colgajo. En nuestra serie, la doble anastomosis venosa trata de aplicarse siempre a pesar de no tener colgajos de grandes dimensiones. Nuestras complicaciones venosas sólo se presentaron en casos con una sola anastomosis venosa. Y el caso que ameritó re-exploración, se resolvió agregando una anastomosis de la vena safena menor al drenaje venoso superficial.
Otra cuestión que por lo general no se comenta en los artículos revisados es el diámetro de las venas concomitantes. En nuestras observaciones notamos que una se muestra de mayor diámetro respecto a la otra, logrando alcanzar gran calibre (hasta 2-3.5 mm), lo que aunado a que esta por lo general es tortuosa y con una pared delgada, hace que consideremos de suma importancia evitar compresiones en el pedículo, así como evitar utilizar vendajes apretados.
Al analizar los datos de los 36 estudios obtenidos encontramos una limitación característica ya que muy pocos de los autores hablan del impacto de las comorbilidades en las complicaciones de los colgajos, además de carecer de datos esenciales de las características del colgajo tales como perforantes utilizadas, diámetro de la vena, el uso de doble anastomosis venosa, tiempo de disección del colgajo y tiempo completo de la cirugía o los días de estadía, entre otros.
En nuestra revisión bibliográfica de casos encontramos una reducción del 6.1 al 4.3% en pérdidas totales del colgajo en relación a lo previamente descrito, así como una disminución de la etiología venosa como complicación de los colgajos (del 87.5 al 64.7%) como previamente había reportado Toyserkani(1) en su recopilación de 162 casos. Consideramos que esto puede deberse a un aumento en la frecuencia de llevar a cabo la doble anastomosis venosa, donde algunos autores refieren que lo hacen rutinariamente(1,17,18) mientras que otros se basan en las características clínicas intraoperatorias.(8,14,19-22)
Sorprendentemente, el colgajo MSAP no se ha popularizado en los Estados Unidos de América y Latinoamérica de la misma manera que en Asia. Quizás debido a la creciente tendencia en sobrepeso y obesidad de dichas poblaciones.
Conclusiones
En nuestra experiencia hemos encontrado que el colgajo libre de arteria perforante sural medial (MSAP) es un colgajo relativamente fácil de realizar, con una curva de aprendizaje corta y una mínima morbilidad en el área donadora, en comparación con otros colgajos. Al presentar una anatomía constante no requiere un protocolo preoperatorio amplio, lo cual puede facilitar la práctica microquirúrgica en centros donde no se cuenta con una gran gama de aparatos diagnósticos.
El colgajo MSAP es una muy buena alternativa especialmente para la reconstrucción de defectos de poca profundidad. En nuestra opinión consideramos que este colgajo debe usarse con más frecuencia, siendo la mejor alternativa para la reconstrucción oral, por lo que sugerimos su familiarización entre la comunidad microquirúrgica latinoamericana.
















