My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Medicina y Seguridad del Trabajo
On-line version ISSN 1989-7790Print version ISSN 0465-546X
Med. segur. trab. vol.60 suppl.1 Madrid 2014
El desafío de la gestión de las enfermedades profesionales. Solvitas perambulum
Clara Guillén Subirán
Jefe del Departamento de Enfermedades Profesionales. Ibermutuamur. Madrid
Dirección para correspondencia
RESUMEN
Los cambios que tienen lugar en el entorno laboral repercuten en la naturaleza de las enfermedades profesionales planteando cada vez más desafíos. Este artículo se centra en ellos: el concepto enfermedad profesional tiene un carácter legal y no médico, las nuevas patologías y las enfermedades emergentes, las enfermedades profesionales con largos periodos de latencia, las posibles causas de las enfermedades profesionales que son incluso más complejas que la definición, porque, en muchos casos, los factores relacionados con el trabajo aumentan el riesgo de sufrir una enfermedad junto con otros factores extralaborales. Es precisamente esta compleja multicasualidad de las enfermedades profesionales la que no solo dificulta su reconocimiento y registro sino también su prevención y aseguramiento.
En definitiva, se deberían desarrollar algunos métodos y realizar prácticas adecuadas para proponer estrategias,que respondan a estos retos: aseguramiento de una notificación fiable y motivación para que se notifique, fortalecimiento de la calidad del diagnóstico, seguimiento de los trabajadores expuestos, revisión y actualización de las listas de enfermedades profesionales y promoción de la prevención de las enfermedades profesionales.
ABSTRACT
The world of work is changing and this is impacting on the nature of occupational diseases (ODS). Globally, ODS are increasingly challenging. This article focus on these challenges in particular, issues regarding the notification, registration and monitoring of ODS, occupational disease is a legal and not a medical term, new and emerging types of diseases, ODS with long latency periods, even more complex than the definition are posible causes of occupational diseases. In many cases, work related factors increment the risk of a disease together with other, not work related factors. It is this complex multicausality of ODS which makes them not only difficult to recognize and record, but also highly difficult to prevent and insure.
At the end, some practically relevant methods and practices should be derived in order to propose strategies to answer these challengers: ensure sound reporting, motivate to report, strengthen diagnostic quality, follow up on exposed workers, review/update lists of ODS and foster prevention of occupational diseases.
El escenario que plantean las tendencias globales sobre enfermedades profesionales cobra protagonismo actualmente. La gestión de este tipo de patologías es un desafío de complejidad creciente que habrá que resolver caminando y, si es posible, caminando juntos, ya que son muchos los agentes involucrados en ella: médicos y enfermeros del trabajo, médicos del Sistema Público de Salud, profesionales de la prevención de riesgos laborales, entidades gestoras y colaboradoras de la Seguridad Social, administraciones nacionales y autonómicas, etc. En este contexto, el II Congreso de Médicos Inspectores de la Administración de la Seguridad Social, celebrado en noviembre de 2013, fue un excelente punto de encuentro para la actualización de conocimientos en esta materia, para el análisis pormenorizado de la situación y para la elaboración de consensos y propuestas de mejora en la gestión de esta contingencia profesional.
Sin ir más lejos, el 28 de abril de 2013, el Día Mundial de la Seguridad y la Salud en el Trabajo, impulsado desde la Organización Internacional del Trabajo (OIT), que promueve la prevención de los riesgos profesionales y defiende el desarrollo de una cultura preventiva en el lugar de trabajo, se centró en la prevención de las enfermedades profesionales. Con motivo de ello, la OIT presentó un informe que recogía, en líneas generales, la situación actual en el mundo de este tipo de patologías.
Según las estimaciones de la OIT, en el mundo se producen al año más de 2,3 millones de accidentes mortales relacionados con el trabajo. La gran mayoría de estas muertes (más del 80 por ciento) están causadas por enfermedades profesionales. Pese a que, en las últimas décadas, los sistemas de seguro de contingencias profesionales han contribuido con éxito a la reducción de los accidentes de trabajo, la prevalencia de las enfermedades profesionales sigue aumentando y, por ello, es necesario intensificar los esfuerzos para reducir su incidencia mediante medidas específicamente destinadas a prevenirlas.
Desde una perspectiva mundial, se estima que se producen al año alrededor de 160 millones de nuevos casos de enfermedades profesionales. En la medida en que una patología de este tipo se traduce en una disminución de la capacidad para el trabajo, éstas se van convirtiendo, cada vez más, en un problema para los sistemas de Seguridad Social. El aumento de la incidencia de las enfermedades profesionales eleva el gasto en prestaciones para los trabajadores, en atención sanitaria, en asistencia social y en programas de pensiones. La OIT calcula que los accidentes de trabajo y las enfermedades profesionales suponen una pérdida anual del 4% del producto interior bruto (PIB) en el mundo.
La lucha contra las enfermedades profesionales se encuentra en un punto decisivo. Se han dado pasos para abordarlas pero no dejan de surgir nuevos riesgos como resultado tanto de las nuevas tecnologías como de los cambios sociales, que se han incrementado por la crisis económica mundial. Además de los riesgos ya conocidos, el mundo del trabajo entraña nuevas amenazas como el aumento de los trastornos mentales y los traumatismos musculoesqueléticos. A esto hay que añadir que millones de trabajadores están expuestos a condiciones de trabajo peligrosas sin que puedan recurrir a ningún sistema de protección. A medida que se toma conciencia del problema, es preciso determinar su alcance, adoptar medidas contundentes y evitar sus consecuencias. La OIT propugna un paradigma de prevención integral para las enfermedades profesionales que incide en tres principios: en primer lugar, la dificultad que reviste el problema no justifica que se ignore; en segundo lugar, el reconocimiento, la prevención y el tratamiento de las enfermedades profesionales, así como la mejora de sus sistemas de registro y notificación, han de ser prioritarios y, por último, la mejora de los programas de seguridad y salud nacionales es fundamental para la salud tanto de las personas como de las sociedades en las que viven.
La Asociación Internacional de la Seguridad Social (AISS), con ocasión del Día Mundial de 2013, hizo un llamamiento a sus miembros para que apoyen activamente la prevención de las enfermedades profesionales y de otros problemas relativos a la salud en el trabajo. Para esta asociación, es básica la prevención de los riesgos laborales, la promoción de la salud en el entorno laboral y el retorno al trabajo.
LUND señala que, para mejorar la prevención de estas patologías, es necesario revisar las listas nacionales de enfermedades profesionales, examinar las prácticas de indemnización y mejorar el seguimiento, la recogida de datos y el sistema de registro. Las organizaciones multilaterales como la Organización Mundial de la Salud (OMS), la OIT, la Comisión Europea (CE) y la AISS están apoyando activamente estas transformaciones. No obstante, en los países con un bajo nivel de protección social y donde el alcance de las inspecciones es limitado, no es posible determinar la dimensión real del problema porque no se conoce la incidencia real de las enfermedades profesionales.
Sin duda, mejorar la detección de las enfermedades profesionales, permitirá mejorar el pronóstico, la prevención y también los costes derivados, tanto sanitarios como económicos.
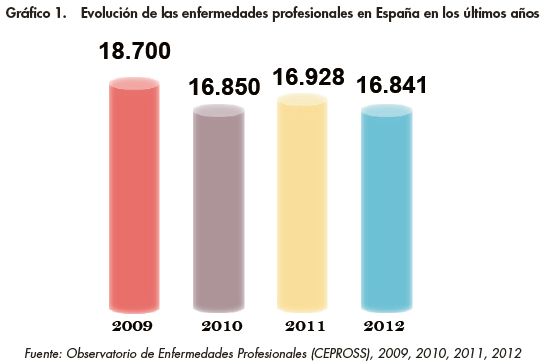
En España, según el Observatorio de Enfermedades Profesionales, de acuerdo con la información proporcionada a través de las aplicaciones CEPROSS (Comunicación de Enfermedades Profesionales en la Seguridad Social) y PANOTRATSS (Comunicación de patologías no traumáticas causadas por el trabajo), en el año 2012 se produjeron un total de 25.438 patologías causadas por el trabajo, 16.841 expedientes de enfermedades profesionales y 8.597 expedientes de patologías no traumáticos causadas o agravadas por el trabajo (Tabla 1).
En cualquier caso, la afirmación de que en España el infradiagnóstico es de mayor magnitud que en otros países europeos no está refrendada científicamente. De hecho, parece ser que el único país que notifica mayor número de enfermedades profesionales que nuestro país es Francia, según miembros del grupo de trabajo en esta materia en EUROSTAT. En el Informe Anual 2012 de la Secretaría de Estado de la Seguridad Social, Dirección General de Ordenación de la Seguridad Social de dónde se han obtenido los datos anteriores, se señala literalmente que "Comparando con Europa, Francia y España son los países con mayor número de enfermedades causadas por el trabajo declaradas";. Por ello, conceptualmente, no es correcto hablar de infradeclaración porque ese término lleva implícito que no se declara aquello que pudiera diagnosticarse. Técnicamente, sí podría hablarse de una situación de infradiagnóstico. El siguiente gráfico (Gráfico 1) muestra la evolución de las enfermedades profesionales en España en los últimos años.
La reforma del marco normativo en materia de enfermedades profesionales que se produjo en 2007 supuso una adaptación de la legislación comunitaria y un considerable esfuerzo de actualización, racionalización y sistematización de la normativa existente. Además, contó con el compromiso, el impulso y el apoyo de las organizaciones sindicales, empresariales y de los organismos competentes en esta materia tanto de la Administración Central como de las Comunidades Autónomas, así como con la colaboración de numerosos expertos que participaron en el diseño final adoptado. La valoración de este cambio fue positiva por estos motivos. Sin perjuicio de esta valoración, la aplicación de la norma en el día a día de la gestión de esta contingencia origina, entre otras, las siguientes dificultades:
- la diferenciación entre Contingencias Comunes y Contingencias Profesionales trasciende el plano puramente conceptual y se traduce en un régimen jurídico diferenciado para estas últimas que hace que revista una enorme trascendencia calificar una determinada patología como enfermedad profesional;
- la complejidad técnica en el diagnóstico de una enfermedad profesional que conlleva considerar factores como la variabilidad biológica, la multicausalidad, la inespecifidad clínica y los factores de exposición;
- las nuevas patologías y las enfermedades emergentes;
- los largos periodos de latencia de algunas enfermedades profesionales que dificultan el diagnóstico;
- no siempre es fácil la delimitación conceptual de la enfermedad profesional frente a otras contingencias, en particular, frente a las enfermedades relacionadas con el trabajo;
- las expectativas (¿excesivas?) generadas por el cambio de lista;
- la trascendencia del diseño del procedimiento de notificación y registro de las enfermedades profesionales con la implicación de los facultativos del Sistema Público de Salud y de los Servicios de Prevención al tener que comunicar una enfermedad cuyo origen profesional se sospecha;
- y el reducido número de médicos del trabajo.
Por estos motivos, las enfermedades profesionales suponen, sin duda, un desafío gestor. ZIMMER, en un informe técnico de la AISS, Ciclo global sobre los retos planteados por las enfermedades profesionales, señala como factores de este desafío gestor los siguientes: el término "enfermedad profesional", la compleja multicausalidad, los nuevos tipos de enfermedad profesional y las enfermedades profesionales emergentes; las dificultades en el diagnóstico, los largos periodos de latencia y el reducido número de médicos del trabajo.
En este escenario y, en nuestra opinión, se identifican como prioritarias las siguientes actuaciones para mejorar el diagnóstico y la detección precoz de las enfermedades profesionales:
- mejorar en la calificación, con la capacitación de los médicos dotándoles de herramientas de gestión específicas, que aporten criterios diagnósticos y pautas de actuación homogéneas;
- mejorar la detección de los casos, buscando identificar todos los casos de enfermedad profesional que se produzcan;
- potenciar la relación con prevención, no sólo a través de la investigación de las causas de una enfermedad profesional (recogida como obligación del empresario en el 16.3 LPRL) sino también con la detección nuevos casos en el área de vigilancia de la salud;
- incrementar el apoyo a la decisión de los profesionales que realizan el diagnóstico de las enfermedades profesionales;
- implicar a los facultativos del Sistema Público de Salud y de los Servicios de Prevención en la comunicación de las sospechas de enfermedad profesional. Es necesario resaltar la importancia de la búsqueda de una fórmula común para protocolizar la actuación ante la sospecha de una enfermedad profesional, ya que ello mejoraría la detección de estas patologías, si bien dicho cauce no se ha desarrollado reglamentariamente en todas las Comunidades Autónomas, limitando los supuestos de calificación;
- y, finalmente, el papel de los médicos del trabajo que los convierte en un activo de primer orden en la gestión de esta contingencia que debería ser aprovechado por los trabajadores que las padecen pero también por la sociedad en general. Es importante destacar la omisión que la normativa vigente en esta materia hace del papel del especialista en medicina del trabajo. En nuestra opinión, sería absolutamente necesario que los médicos del trabajo estuvieran presentes de forma obligada en todas las fases de atención a una enfermedad profesional: en la prevención, en la detección y el diagnóstico, en el seguimiento clínico de la enfermedad, en su tratamiento y en la valoración de las secuelas si es que éstas se produjesen. La colaboración de los médicos de trabajo con los médicos de atención primaria sobre los que se ha descargado parte de la detección de la enfermedad profesional sería muy provechosa.
Para planificar adecuadamente las actividades sanitarias de prevención, asistencia y rehabilitación destinadas a los trabajadores en riesgo o afectos de una enfermedad profesional, es imprescindible conocer bien la magnitud de estas patologías, siendo imprescindible afrontar el reto de conseguir una notificación fiable y motivación para que se notifique. Una de las novedades del sistema de declaración de las enfermedades profesionales, introducida por el Real Decreto 1299/2006, es el papel que se asignó a los facultativos del Sistema Público de Salud y a los facultativos de los servicios de prevención de riesgos laborales, estableciendo la obligación de comunicar aquellas enfermedades de las que se sospeche un origen laboral. Esta comunicación se realiza a la entidad que asuma las contingencias profesionales, Instituto Nacional de la Seguridad Social (INSS) o Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social (MATEPSS), a través del organismo intermedio que establezca cada comunidad autónoma. El Gráfico 2 muestra el proceso de notificación de enfermedades profesionales por los diferentes agentes.
La detección precoz de estas patologías es clave y para dar cumplimiento a esta obligación, algunas comunidades autónomas han desarrollado sistemas de comunicación de sospecha de enfermedades profesionales centrados en los médicos o de los centros de atención primaria o especializada y de los servicios de prevención de las empresas. Así, se han desarrollado los siguientes:
- Andalucía: Registro de enfermedades profesionales por los profesionales del Sistema Sanitario Público (Orden de 13 de mayo de 2010, por la que se crea el fichero con datos de carácter personal denominado Registro de comunicación de sospecha de Enfermedades Profesionales por los profesionales del Sistema Sanitario Público de Andalucía);
- Asturias: Valoración de sospecha de cáncer profesional (EVESCAP) (Resolución de 14 de junio de 2011, de las Consejerías de Salud y Servicios Sanitarios y de Industria y Empleo, por la que se crea y regula el funcionamiento del Equipo de Valoración de Sospecha de Cáncer Profesional (EVASCAP) del Principado de Asturias);
- Cataluña: Instrucción 01/2007 del ICAM (Valoración de la contingencia profesional a través de una instrucción del Instituto Catalán de evaluaciones médicos, Departamento de Salud, Generalitat de Catalunya);
- Galicia: Registro de enfermedades profesionales del Instituto Galego de Seguridade e Saúde Laboral (ISSGA);
- País Vasco: Procedimiento de comunicación de casos sospechosos de origen profesional por parte de los facultativos de Osakidetza y de los servicios de prevención;
- Madrid: Programa de comunicación de sospecha de enfermedad profesional desde atención primaria (CSEP);
- Murcia: Protocolo de actuación para la comunicación de diagnósticos de sospecha de enfermedades profesionales por parte de los profesionales sanitarios del Sistema Sanitario Público de la Región de Murcia;
- Comunidad Valenciana: SISVEL (Sistema de Información Sanitaria y Vigilancia Epidemiológica Laboral) desarrollado por la Dirección General de Salud Pública de la Consellería de Sanitat, a través del Servicio de Salud Laboral.
En 2010, en un estudio subvencionado por el Govern de les Illes Balears y realizado por el Gabinete de Salud Laboral de CCOO Illes Balears, en colaboración con diferentes instituciones, organizaciones, entidades y profesionales del INSS, IBSALUT, mutuas, servicios de prevención, médicos de atención primaria y delegados/as de prevención, se obtuvieron datos muy interesantes y que reflejan el enfoque de la situación desde diferentes perspectivas. La siguiente (Tabla 2) recoge la opinión de los médicos de atención primaria, de los médicos de los servicios de prevención y de los médicos de las mutuas, sobre las causas de la situación de la declaración de enfermedades profesionales en Baleares en ese momento.
En 2012, en el informe de evaluación y seguimiento de las comunicaciones de sospecha de enfermedad profesional en Euskadi, realizado por OSALAN, se analizaban las comunicaciones, en los años 2009 a 2011 y se realizaba un estudio comparativo del primer trimestre 2012 para visualizar la trayectoria de las declaraciones bajo la perspectiva de tres años de registro.
Durante estos años de registro, las comunicaciones de sospecha aumentaron un 300 % en 2010 respecto a 2009, bajando en 2011 casi un 20% respecto a 2010. Las comunicaciones desde los servicios sanitarios y Osakidetza se triplicaron en 2011 respecto a 2010. Sin embargo, en el primer trimestre del presente año 2012 las comunicaciones de Osakidetza bajaron considerablemente en los tres territorios vascos. También recoge el informe, que las comunicaciones procedentes de los servicios de prevención descendieron considerablemente en el año 2011 respecto a 2010.
En última instancia, quien tiene la competencia para la calificación de las enfermedades profesionales es el INSS. Así, la Resolución de 19 de septiembre de 2007, de la Secretaría de Estado de la Seguridad Social, establece que las MATEPSS deberán remitir al INSS, de manera inmediata, todos los expedientes tramitados que se resuelvan sin considerar como enfermedad profesional, pese a contar con indicios que pudieran hacer presumir la existencia. Se entiende que se cuenta con indicios cuando, entre otras circunstancias, exista comunicación de los facultativos del Sistema Público de Salud o informes de los servicios de prevención y de organismos e instituciones con competencia en prevención y cobertura de las enfermedades profesionales. Además, el propio trabajador puede presentar reclamación previa ante el INSS, para la determinación de contingencia, cuando considere que ese problema de salud deba ser considerado como enfermedad profesional.
El siguiente reto a afrontar es disponer de una buena base de datos para formular una estrategia de prevención eficaz. En este sentido, el Observatorio de Enfermedades Profesionales nace como consecuencia de la implantación de un nuevo cuadro de enfermedades profesionales en el Sistema de la Seguridad Social, según establece el Real Decreto 1299/2006, de 10 de noviembre. A su vez la Orden TAS/1/2007, de 2 de enero, establece un modelo de parte de enfermedad profesional, dicta normas para su elaboración y transmisión por medios electrónicos y crea el correspondiente fichero de datos personales. Asimismo la Resolución de 19 de septiembre de 2007, de la Secretaría de Estado de la Seguridad Social, marca el procedimiento a seguir en todos los expedientes tramitados por las Mutuas de Accidentes de Trabajo y Enfermedades Profesionales por incapacidad temporal y por muerte y supervivencia que se resuelven sin considerar la contingencia causante como enfermedad profesional.
Todos estos cambios normativos dieron lugar al desarrollo, desde enero de 2007, del sistema CEPROSS (Comunicación de Enfermedades Profesionales en la Seguridad Social) en el ámbito de la Seguridad Social. Su objetivo es poner a disposición de la Administración laboral, la Inspección de Trabajo y Seguridad Social, y demás administraciones, instituciones, organizaciones y entidades para las que la materia tratada resulte de interés, una serie coherente y ordenada de datos sobre enfermedades profesionales que faciliten el cumplimiento de sus fines en materia de salud y seguridad en el trabajo.
En 2010, se amplió esta información incluyendo las enfermedades reconocidas en aplicación del citado art. 115 de la LGSS. El sistema PANOTRATSS se diseñó con el objetivo de comunicar las patologías no traumáticas causadas por el trabajo. Esta base de datos recoge las enfermedades no incluidas en la lista de enfermedades profesionales que contraiga el trabajador con motivo de la realización de su trabajo, siempre que se pruebe que la enfermedad tuvo por causa exclusiva la ejecución del mismo. También contiene las enfermedades o defectos, padecidos con anterioridad por el trabajador, que se agraven como consecuencia de la lesión constitutiva del accidente. El contenido del fichero está declarado en la Orden TIN 1448/2010, de 2 de junio.
La información obtenida del Observatorio de Enfermedades Profesionales, una vez se dispone de los datos de períodos completos, permite realizar los siguientes análisis:
- estudio de las enfermedades comunicadas en un periodo de tiempo (en la página de la Seguridad Social (www.seg-social.es), se publican una serie de tablas estadísticas con las variables más significativas (sexo, edad, distribución geográfica, etc);
- estudio longitudinal de los procesos de enfermedad profesional, que permite hacer el seguimiento de la enfermedad de un trabajador a lo largo del tiempo a través de todos sus partes de enfermedad profesional;
- detección en tiempo real de posibles focos de siniestralidad de enfermedad profesional a través del sistema de alertas;
- índices incidencia, índices estadísticos que permiten expresar en términos relativos, la trascendencia de las enfermedades profesionales y discriminar la incidencia respecto de determinadas variables: estructura productiva, la actividad económica, grupo de enfermedad.
Consideramos relevante resaltar el esfuerzo que se está haciendo por utilizar la información recogida para estrategias preventivas, así como incidir en la bondad de la base de datos de CEPROSS que incluye niveles de depuración de la información.
Podría mejorarse favoreciendo el retorno de la información y haciendo posible una explotación de datos más flexible, que ofreciese la posibilidad de combinar las variables a estudiar ofreciendo estadísticas menos estáticas.
En relación con el reto de fortalecer la calidad de diagnóstico, es necesario formar a los médicos para mejorar su capacidad para detectar la relación de una enfermedad con el lugar de trabajo, ofrecerle unos criterios diagnósticos bien definidos y trabajar por la homogeneidad en el diagnóstico en todo el país. La siguiente imagen (Gráfico 3) recoge algunos intentos de trabajo por esa homogeneidad de criterios diagnósticos.
El reconocimiento del carácter profesional de una enfermedad es un proceso de varias etapas, una corresponde al conocimiento del medio ambiente y condiciones de trabajo, otra al conocimiento clínico-biológico y otra al marco legislativo y médico-legal que permite establecer las diferencias entre las enfermedades profesionales y las comunes.
La complejidad técnica en el diagnóstico de una enfermedad profesional conlleva considerar factores como:
- variabilidad biológica: no todos los trabajadores expuestos a un mismo riesgo o a una condición patógena similar enferman y los que enferman, no lo hacen al mismo tiempo y con la misma intensidad;
- multicasualidad: una enfermedad puede tener diferentes causas o factores laborales y extralaborales que actúan simultáneamente y que contribuyen al desencadenamiento de la misma;
- inespecificidad clínica: la mayoría de enfermedades profesionales no tienen un cuadro clínico específico que permita relacionar la sintomatología con un trabajo determinado;
- condiciones de exposición: un mismo agente puede presentar efectos nocivos diferentes según las condiciones de exposición y en función de la vía de entrada al organismo.
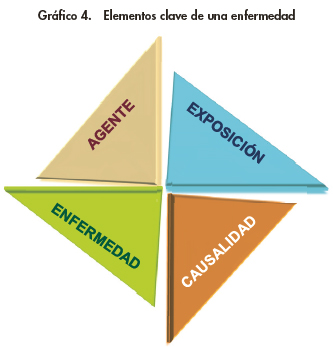
La conjunción de cuatro elementos básicos: agente, exposición, enfermedad y relación de causalidad, permite distinguir cuándo una enfermedad es o no profesional y establecer las listas de las que serán reconocidas como tales y las condiciones para su calificación (Gráfico 4).
En relación con la causalidad, en ciencias biomédicas, los criterios de causalidad más comúnmente aceptados son los postulados por Bradford Hill. Entre ellos, los de validez interna (propios del estudio): fuerza de asociación, secuencia temporal y efecto dosis-respuesta: Entre los de coherencia científica: consistencia, plausibilidad biológica, especificidad de asociación y analogía.
También es preciso recordar, las posibilidades planteadas por el reto de revisar y actualizar la lista de enfermedades profesionales. La modificación del cuadro de enfermedades profesionales se realiza por el Ministerio de Trabajo y Asuntos Sociales y requiere el informe previo del Ministerio de Sanidad y Consumo y de la Comisión Nacional de Seguridad y Salud en el Trabajo. El informe científico que soporte la propuesta de modificación ha de ser realizado por una comisión técnica conjunta de ambos ministerios.
Las enfermedades no incluidas en el anexo 1 que sean incorporadas como enfermedades profesionales a la lista europea, son objeto de inclusión por el Ministerio de Trabajo y Asuntos Sociales en el cuadro de enfermedades profesionales que se aprueba por Real Decreto vigente, previo informe del Ministerio de Sanidad y Consumo.
Por último, el reto de promover y fortalecer la prevención de las enfermedades profesionales. La mejora de la visibilidad de las enfermedades profesionales no implica automáticamente un avance en su prevención. Actualmente, las prácticas preventivas siguen centradas en el trabajador y sigue vigente el concepto indemnizatorio versus el concepto preventivo. Muchas veces, la indemnización se relaciona con la banalización del riesgo, ocasionando situaciones mantenidas de riesgo.
ZIMMER afirma que existe un consenso cada vez mayor sobre la importancia de que las organizaciones de la seguridad social adopten medidas concretas para hacer frente a los retos que plantean las enfermedades profesionales. Estas serían:
- facilitar y motivar la elaboración de informes sólidos por las partes interesadas;
- fortalecer la calidad del diagnóstico, manteniendo formados a los médicos en esta materia;
- organizar el seguimiento de los trabajadores expuestos a riesgo mediante la realización de exámenes médicos, con posterioridad a la exposición, financiados por el seguro de accidentes de trabajo;
- elaborar listas de enfermedades profesionales actualizadas y revisarlas periódicamente;
- promover la prevención de las enfermedades profesionales;
- ofrecer incentivos mediante descuentos y primas para los seguros de accidentes de trabajo a fin de motivar a los empresarios para prevenir estos riesgos.
La AISS promueve activamente una estrategia tridimensional de prevención cuyos tres elementos fundamentales son la prevención de riesgos laborales, la reincorporación del trabajador y la promoción de la salud en el entorno de trabajo. La combinación de estos tres elementos, dentro del marco de una estrategia de coordinación, puede contribuir de un modo decisivo a reducir la incidencia de las enfermedades profesionales y a mitigar sus consecuencias negativas:
- prevención de los riesgos laborales: muchas enfermedades profesionales no tienen tratamiento médico efectivo. Cuando faltan tratamientos eficaces o cuando resulta difícil influir para que una persona cambie sus prácticas laborales, es necesario incidir en las medidas de prevención;
- reincorporación del trabajador al trabajo: uno de los desafíos de los regímenes de seguridad social es apoyar, cuando sea posible, el retorno al trabajo de las personas que perciben prestaciones de incapacidad. Con frecuencia, los trabajadores que perciben una prestación de este tipo no se reincorporan principalmente por la falta de una intervención precoz;
- y la promoción de la salud en el lugar de trabajo: atendiendo a los principales factores de riesgo en enfermedades evitables y no transmisibles. El lugar de trabajo es un escenario idóneo, para realizar actividades de información y sensibilizar a los trabajadores sobre aspectos relativos a la salud.
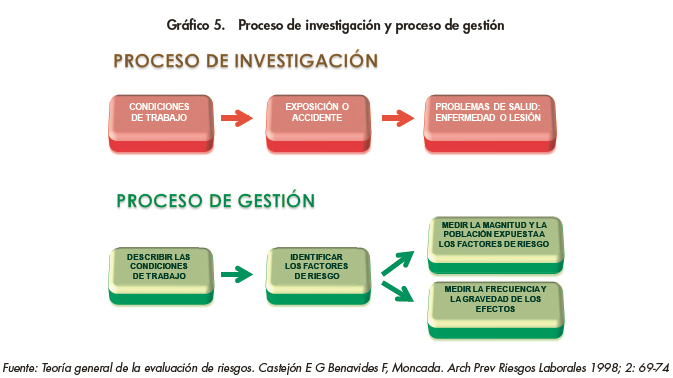
Para mejorar la prevención de las enfermedades profesionales, es relevante destacar la importancia que la evaluación de riesgos tiene en la transformación de las condiciones de trabajo. En este sentido, parece conveniente diferenciar entre la investigación, por primera vez, de un riesgo laboral y su gestión, una vez que es conocido que una determinada condición de trabajo es un factor de riesgo para la salud del trabajador. La investigación trata de descubrir en qué circunstancia una o un conjunto de condiciones de trabajo (estructurales, operacionales, organizacionales, etc.) produce con una determinada probabilidad, un efecto negativo sobre la salud del trabajador, sea éste una enfermedad o una lesión. La gestión pretende, a partir del conocimiento acumulado en el proceso anterior, identificar y medir la magnitud de los factores de riesgo presentes en la empresa una vez conocemos con detalle las condiciones de trabajo en aquella, así como la frecuencia y gravedad de los efectos sobre la salud (Gráfico 5).
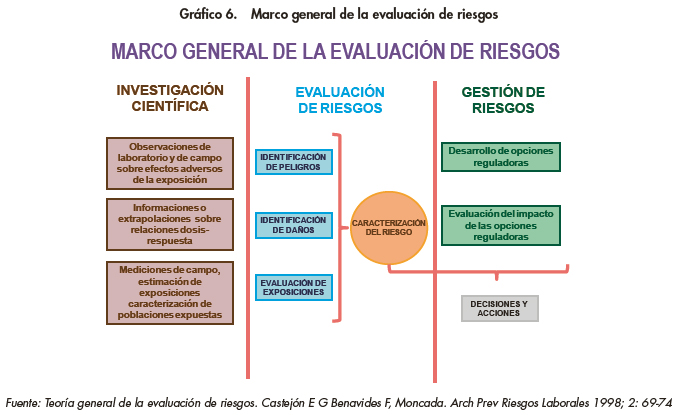
En este sentido, al referirnos aquí a la evaluación del riesgo se entiende como un proceso de gestión de los factores de riesgo que pueden existir en el seno de una empresa determinada (Gráfico 6).
El último reto a afrontar es la coordinación de las políticas públicas involucradas en la mejora de las condiciones de seguridad y salud de los trabajadores: política de seguridad social, política preventiva y política de salud pública (Gráfico 7).
Los retos que plantea la gestión de las enfermedades profesionales se encuentran en un punto decisivo. Tenemos que seguir trabajando y caminando juntos en cualquier caso, sería conveniente la puesta en común de experiencias gestoras en esta materia y la realización de un código de buenas prácticas de gestión en esta contingencia.
Bibliografía
1. La prevención de las enfermedades profesionales. Día Mundial de la Seguridad y Salud en el Trabajo. Organización Internacional del Trabajo (OIT), 2013. Disponible en: http://www.ilo.org/wcmsp5/groups/public/---ed_protect/---protrav/---safework/documents/publication/wcms_209555.pdf. [ Links ]
2. Lund F. La protección social laboral de los trabajadores del sector informal. Revista Internacional de Seguridad Social 2012, vol.65, núm 4. [ Links ]
3. Informe anual 2012. Observatorio de enfermedades profesionales (CEPROSS) y de enfermedades causadas o agravadas por el trabajo (PANOTRATSS). Disponible en: http://www.seg-social.es/prdi00/groups/public/documents/ binario/145097.pdf. [ Links ]
4. Zimmer S. Ciclo Global sobre los retos planteados por las enfermedades profesionales. Informe técnico 3. Asociación Internacional de Seguridad Social Disponible en: http://193.134.194.37/esl/Recursos/Informes-Tecnicos/Ciclo-global-sobre-los-retos-planteados-por-las-enfermedades-profesionales.pdf. [ Links ]
5. Orden de 13 de mayo de 2010, por la que se crea el fichero con datos de carácter personal denominado Registro de comunicación de sospecha de Enfermedades Profesionales por los profesionales del Sistema Sanitario Público de Andalucía. [ Links ]
6. Diagnóstico sobre la situación de las enfermedades profesionales en Baleares. Esta publicación se enmarca dentro del proyecto de investigación sobre enfermedades profesionales en Baleares, subvencionado por la Conselleria de Treball i Formació de les Illes Balears (BOIB núm. 103, de 18 de julio de 2009). Disponible en: http://www.ib.ccoo.es/comunes/recursos/12/doc25699_ Diagnostico_sobre_la_situacion_de_las_enfermedades_profesionales_en_Baleares.pdf. [ Links ]
7. Informe de evaluación y seguimiento de los años 2009 a 2011 y estudio comparativo del primer trimestre 2012 respecto al primer trimestre de 2011. OSALAN. Subdirección de Planificación, Junio 2012. Disponible en: http://www.osalan.euskadi.net/contenidos/informacion/a_informacionestudios/es_informe/adjuntos/comunicaciones_sospecha_enfermedad_profesional.pdf. [ Links ]
8. Ley 31/1995, de 8 de noviembre. Ley de Prevención de Riesgos Laborales (BOE 10/11/1995). [ Links ]
9. RD 1299/2006. REAL DECRETO 1299/2006, de 10 de noviembre, por el que se aprueba el cuadro de enfermedades profesionales en el sistema de la Seguridad Social y se establecen criterios para su notificación y registro. BOE n.º 302 19-12-2006. [ Links ]
10. Resolución de 19 de septiembre de 2007, de la Secretaría de Estado de la Seguridad Social, sobre determinación de la contingencia causante en el ámbito de las prestaciones por incapacidad temporal y por muerte y supervivencia del sistema de la Seguridad Social. [ Links ]
11. EVESCAP. Resolución de 14 de junio de 2011, de las Consejerías de Salud y Servicios Sanitarios y de Industria y Empleo, por la que se crea y regula el funcionamiento del Equipo de Valoración de Sospecha de Cáncer Profesional (EVASCAP) del Principado de Asturias. [ Links ]
12. Instrucción 01/2007 del ICAM. Valoración de la contingencia profesional a través de una instrucción del Instituto Catalán de evaluación médica, Departamento de Salud, Generalitat de Catalunya. [ Links ]
13. País Vasco. Procedimiento de comunicación de casos sospechosos de origen profesional por parte de los facultativos de Osakidetza y de los servicios de prevención. [ Links ]
14. CSEP. Programa de comunicación de sospecha de enfermedad profesional desde atención primaria (CSEP). [ Links ]
15. Protocolo de actuación para la comunicación de diagnósticos de sospecha de enfermedades profesionales por parte de los profesionales sanitarios del Sistema Sanitario Público de la Región de Murcia. [ Links ]
16. SISVEL Sistema de Información Sanitaria y Vigilancia Epidemiológica Laboral desarrollado por la Dirección General de Salud Pública de la Consellería de Sanitat, a través del Servicio de Salud Laboral. [ Links ]
17. ORDEN TAS/1/2007, de 2 de enero, por la que se establece el modelo de parte de enfermedad profesional, se dictan normas para su elaboración y transmisión y se crea el correspondiente fichero de datos personales. BOE n.º 4 04/01/2007. [ Links ]
18. Orden TIN/1448/2010, de 2 de junio, por la que se desarrolla el Real Decreto 404/2010, de 31 de marzo, por el que se regula el establecimiento de un sistema de reducción de las cotizaciones por contingencias profesionales a las empresas que hayan contribuido especialmente a la disminución y prevención de la siniestralidad laboral. [ Links ]
19. Castejón EG, Benavides F, Moncada. Teoría general de la evaluación de riesgos. Arch. Prev. Riesgos Laborales. 1998; 2: 69-74. Disponible en: http://www.scsmt.cat/Upload/TextComplet/2/9/296.pdf. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
ClaraGuillen@ibermutuamur.es