Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Enfermedades Digestivas
versión impresa ISSN 1130-0108
Rev. esp. enferm. dig. vol.101 no.10 Madrid oct. 2009
Hernia de hiato paraesofágica: cirugía laparoscópica vs. cirugía abierta
Paraesophageal hiatal hernia. Open vs. laparoscopic surgery
M. Díez Tabernilla, J. Ruiz-Tovar, R. Grajal Marino, P. Calero García, J. D. Pina Hernández, A. Chames Vaisman, V. Morales Castiñeiras, A. Sanjuanbenito Dehesa, E. Martínez Molina y V. Fresneda Moreno
Servicio de Cirugía General y del Aparato Digestivo. Hospital Universitario Ramón y Cajal. Madrid
Dirección para correspondencia
RESUMEN
Introducción: la hernia hiatal paraesofágica representa el 5-10% de las hernias hiatales. Su importancia radica en las graves complicaciones que pueden presentar, como el vólvulo gástrico, y se recomienda el tratamiento quirúrgico una vez establecido el diagnóstico.
Material y métodos: estudio retrospectivo de los pacientes intervenidos en nuestro centro de hernia hiatal paraesofágica entre 1985 y 2007.
Resultados: estudiamos 90 casos, 68 mujeres y 22 varones, con edad media de 67,6 años (37-96). Cuarenta y cinco pacientes presentaban pirosis, 34 dolor epigástrico postprandial y 15 disfagia; ocho pacientes fueron diagnosticados como vólvulo gástrico. Se realizaron 81 intervenciones programadas y 9 urgentes. En 47 casos el abordaje fue abierto y en 43 laparoscópico, de los cuales 5 se convirtieron a cirugía abierta. Se realizó funduplicatura D'Or en 35 casos, Nissen en 35, Toupet en 14, cierre simple de pilares en 2, Narbona en 1 y Lortat-Jakob en 1; en 10 pacientes se colocaron mallas. La tasa de complicaciones en cirugía abierta fue 10,6% y en laparoscópica 9,5% (p > 0,05). La estancia media fue 9,1 días en cirugía abierta y 3,4 en laparoscópica (p < 0,05). En el seguimiento, analizamos 84 pacientes, con una mediana de 12 años (1-19): 15 continuaban sintomáticos, objetivándose recidiva en 8 (5 fueron reintervenidos). El 95,5% de los pacientes estaban satisfechos con los resultados.
Conclusión: se obtuvieron resultados equivalentes tras cirugía laparoscópica y abierta, con estancia hospitalaria significativamente menor en los primeros. Por ello creemos que se debe considerar la cirugía laparoscópica como abordaje de elección para tratar la hernia hiatal paraesofágica.
Palabras clave: Hernia paraesofágica. Hernia hiatal. Laparoscopia. Reparación herniaria.
ABSTRACT
Background: paraesophageal hiatal hernia represents 5-10% of hiatal hernias. Its importance is based on the severe complications it may have, including gastric volvulus, and surgical treatment is recommended when a diagnosis is established.
Material and methods: a retrospective study of all patients who underwent surgery for paresophageal hernia between 1985 and 2007.
Results: we studied 90 cases, 68 females and 22 males with a median age of 67.6 years (37-96). Forty-five patients reported pyrosis, 34 epigastric postprandial pain, and 15 dysphagia; eight patients were diagnosed with gastric volvulus. Eighty-one patients underwent elective surgery and 9 emergency surgery. Forty-seven cases underwent an open procedure and 43 a laparoscopic one; 5 (11.6%) of them required conversion. The techniques performed were D'Or fundoplication in 35 cases, Nissen in 35, Toupet in 14, simple hiatal closure in 2, Narbona in 1, and Lortat-Jakob in 1; in 10 patients a mesh was placed. The complication rate for open procedure was 10.6 and 9.5% for the laparoscopic one (p > 0.05). Median hospital stay was 9.1 days for the open procedure and 3.4 for the laparoscopic one (p < 0.05). As follow-up, we analyzed 84 patients. After a median follow-up of 12 years (1-19), 15 patients were still symptomatic (17.8%), with recurrence in 8 cases (5 required reoperation). The satisfaction rate was 95.5%.
Conclusion: equivalent results were observed after laparoscopic and open surgery and a significant shorter hospital stay in the laparoscopic one. Therefore, we think that laparoscopic surgery should be considered as the election procedure for paraesophageal hiatal hernia.
Key words: Paraesophageal hernia. Hiatal hernia. Laparoscopy. Hernia repair.
Introducción
La hernia hiatal paresofágica es una patología poco frecuente que representa entre el 5 y el 10% de todas las hernias de hiato. Su importancia radica en el riesgo de aparición de complicaciones graves como son la obstrucción o la perforación gástrica o sangrado de su mucosa. Por ello se recomienda el tratamiento quirúrgico en todos los casos (1-3), aunque últimamente algunos autores cuestionan esta actitud, abogando por un manejo conservador expectante en caso seleccionados (4,5). La cirugía abierta (CA) presenta una alta tasa de complicaciones y precisa un tiempo de recuperación prolongado (1,6). En muchas de las recientes series, la cirugía laparoscópica (CL) ha demostrado ser factible y seguro, presentando una menor estancia hospitalaria y menores tasas de complicaciones, aunque algunos autores sugieren una mayor incidencia de recidivas (7).
Material y métodos
Realizamos un estudio retrospectivo de todos los pacientes intervenidos en nuestro hospital entre los años 1985 y 2007. Mediante revisión de historias clínicas se recogieron los siguientes datos: edad, sexo, manifestaciones clínicas, pruebas diagnósticas utilizadas, técnica quirúrgica empleada, complicaciones postoperatorias y estancia hospitalaria.
Para evaluar los resultados a largo plazo, realizamos una encuesta de seguimiento entre enero y marzo de 2008, investigando la presencia de recidivas y el grado de satisfacción de los pacientes. Fueron excluidos los pacientes fallecidos y aquellos de los que no fue posible obtener datos del seguimiento.
El análisis estadístico fue realizado mediante el programa SPSS 12.0 para Windows. Las variables cuantitativas fueron definidas por media (mediana en variables no gaussianas) e intervalo de valores, mientras que en las variables discretas se empleó el número de casos y porcentaje. La comparación de variables discretas se realizó mediante el método de Chi-cuadrado y la diferencia de medias mediante el método de t de Student (Mann-Whitney para variables no normales). Se consideraron estadísticamente significativos los valores p < 0,05.
Resultados
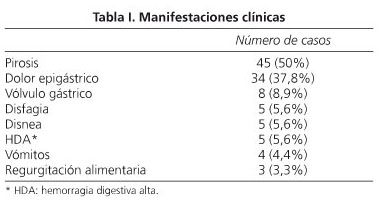
Analizamos un total de 90 pacientes 22 varones (24,4%) y 68 mujeres (75,6%), con edad media de 67,6 años (37-96). Se indicó tratamiento quirúrgico en todos los casos remitidos a consultas de cirugía general, excepto en aquellos en los que la comorbilidad del paciente contraindicase la intervención quirúrgica. Las manifestaciones clínicas presentadas se resumen en la tabla I. Los síntomas predominantes fueron pirosis (50%), dolor epigástrico (37,8%), vólvulo gástrico (8,9%) y disfagia (5,6%). Las pruebas diagnósticas se resumen en la tabla II. En el 83% de los pacientes se realizó radiografía simple de tórax, siendo de importancia en diagnóstico de sospecha y en los casos de vólvulo gástrico. La paendoscopia oral (PEO) y el estudio gastroduodenal baritado (EGD) fueron las pruebas de mayor rentabilidad diagnóstica, cofirmando el diagnóstico en 91% de los casos. La pH-metría aportó información sobre la presencia de reflujo gastroesofágico asociado y la manometría aportó información complementaria de la función motora esofágica. Ochenta y un pacientes fueron intervenidos de manera programada (90%) y 9 de manera urgente (10%) (8 por vólvulo gástrico y uno por hemorragia digestiva incoercible), estos últimos todos de mediante CA. Las intervenciones realizadas se resumen en la tabla III. Cuarenta y siete pacientes fueron intervenidos mediante CA (52,2%): las técnicas utilizadas fueron D'Or en 35 casos (74,5%), Nissen en 8 casos (17%), cierre de pilares en 2 (4,3%) y Narbona en 1 caso (2,1%) y Lortat-Jakob en 1 caso (2,1%); 43 pacientes fueron intervenidos mediante CL (47,8%), de los que 5 precisaron reconversión (11,6%). Las técnicas utilizadas fueron Nissen en 27 casos (62,8%) y Toupet en 16 casos (37,2 %). Se utilizaron mallas en 8 pacientes en CA (18,6%) y en 2 pacientes en CL (4,3%). Hubo complicaciones postoperatorias en 5 casos en CA (10,6%) y 4 casos en CL (9,5%) (n/s) (Tabla IV). La estancia hospitalaria mediana fue de 9 días en CA y 3 días en CL (p < 0,05). De los 90 pacientes, se obtuvieron datos de 84 (93,3%). En el momento de realización del cuestionario 3 pacientes (3,3%) habían fallecido por causas no relacionadas con esta patología, y 3 pacientes (3,3%) no fueron localizados. La mediana de seguimiento de estos 84 pacientes fue de 12 años (1-19 años).
Se objetivó recidiva de hernia paraesofágica, documentada con pruebas de imagen en 4 pacientes (5%), 2 sometidos a cierre simple de pilares por vía abierta y 2 a funduplicatura tipo Nissen laparoscópica. El tiempo transcurrido hasta el diagnóstico de la recidiva fue de 1,2, 2 y 5 años, respectivamente. Tres de ellos fueron reintervenidos y en el cuarto se desestimó la cirugía por patología concomitante. Se realizó colocación de malla y funduplicatura tipo Nissen en los 3.
Además se reintervinieron otros 3 pacientes por presentar síntomas de reflujo gastroesofágico (RGE). En estos pacientes se había realizado funduplicatura tipo D'Or abierta en 2, realizándose en la reintervención funduplicatura tipo Nissen en ambos, con colocación de malla en uno; el tercer paciente reintervenido había sido sometido a una funduplicatura tipo Nissen laparoscópica y la reintervención consistió en colocación de una malla y nueva funduplicatura tipo Nissen.
La tasa global de reintervención fue de 7%. Todas la reintervenciones se realizaron por vía abierta.
Ocho pacientes (9%) presentaban síntomas en el momento de la entrevista, 4 intervenidos por CA y 4 por CL: todos ellos presentaban pirosis y 2 disfagia, todo ello controlado con fármacos inhibidores de la bomba de protones.
Ochenta pacientes manifestaron estar satisfechos o muy satisfechos con los resultados de la cirugía, incluyendo 2 pacientes reintervenidos y 2 que presentaban síntomas en la actualidad.
Discusión
Aunque la aparición de la hernia paraesofágica no es frecuente, esta puede presentar complicaciones potencialmente muy graves. Existe consenso en que deben ser reparadas una vez diagnosticadas, independientemente de que sean sintomáticas o no (1). Sin embargo algunos autores aún abogan por la observación de pacientes asintomáticos basándose en una tasa de mortalidad asociada a la cirugía que puede alcanzar hasta 5,4%, mientras que se estima que sólo el 1% de los casos precisarán cirugía urgente (4).
La reparación quirúrgica ha demostrado utilidad y el debate actualmente se centra en comprobar si el abordaje laparoscópico es igualmente efectivo y aporta las ventajas universales de la cirugía mínimamente invasiva. Gran parte de los autores coinciden en que la CL es técnicamente compleja, y precisa un tiempo quirúrgico prolongado a causa del tamaño y distorsión anatómica de las hernias paraesofágicas. No obstante la CA puede ser tan dificultosa como la CL por el mal acceso al abdomen superior y la falta de visión (1).
La reparación quirúrgica consiste en reducción de la hernia y cierre de pilares. A esto se suele añadir una técnica antirreflujo, ya que hay evidencia de síntomas de RGE postoperatorio en pacientes en los que no se realizó funduplicatura incluso en pacientes previamente asintomáticos (8). No existe consenso acerca de la técnica de elección. Algunos autores defienden que la disección esofágica induce RGE, mientras que otros mantienen que la reparación anatómica solucionaría este problema, pero no existen estudios controlados que confirmen estas hipótesis (2,9). En todos los pacientes de nuestra serie se asoció una técnica antirreflujo o pexia gástrica, exceptuando 2 pacientes, en los que simplemente se cerraron los pilares. A pesar de ello 11 pacientes presentaron síntomas de RGE, de los cuales 3 precisaron reintervención por este motivo.
Una de las complicaciones más importante es la recidiva de la hernia, con una incidencia que oscila entre 9 y 25% según series (2,10), que se asocia a incarceración y estrangulación en mayor medida que la primaria, por menor tamaño del hiato después de la reparación de los pilares. Dado que la recidiva, no siempre se acompaña de presencia de manifestaciones clínicas, puede ser conveniente realizar un seguimiento estrecho con pruebas de imagen que determinen la recidiva anatómica, sin que ello implique necesariamente una actitud terapéutica (5).
El uso de mallas para la reparación parece disminuir el número de recidivas, pero la experiencia es aún escasa (2,11). En nuestros pacientes hemos colocado malla en 10 pacientes, y en 5 reintervenciones, sin recidiva hasta el momento actual. Pensamos que la malla está indicada en hernias de gran tamaño, en las que la reparación de los pilares puede resultar a tensión, y en las hernias recidivadas. La literatura define un tiempo de seguimiento óptimo de unos 2 años para el control de recidiva (12), pero en nuestra serie hemos encontrado un caso que recidivó a los 5 años. Por ello pensamos que este seguimiento debe prolongarse para no infravalorar recidivas asintomáticas que pueden aparecer en cualquier momento del seguimiento.
Estudios recientes defienden que la tasa de complicaciones tras CL es menor que tras CA (4 frente a 16%) (2). En nuestra serie no se observó una diferencia significativa de tasa de complicaciones entre los 2 grupos, en ambos en torno al 10%, destacando en el grupo de CA las complicaciones de la pared abdominal, ausentes en el grupo CL.
No hubo mortalidad en ambos grupos.
Se observó una menor estancia hospitalaria estadísticamente significativa en el grupo CL (mediana 3,5 días) frente al grupo CA (mediana 9 días), confirmando lo descrito en la literatura (1,2).
Conclusión
Los resultados obtenidos tras cirugía laparoscópica y abierta son equivalentes en cuanto a eficacia y tasa de complicaciones, con una estancia hospitalaria significativamente menor en los primeros. Por ello creemos que se debe considerar la cirugía laparóscopica como abordaje de elección para el tratamiento de la hernia de hiato paraesofágica. El uso de mallas se perfila como prometedor para disminuir la tasa de recidivas. En ausencia de estudios concluyentes su principal indicación sería hernias de gran tamaño y hernias recidivadas. El seguimiento con pruebas de imagen debe realizarse durante un tiempo indeterminado.
![]() Dirección para correspondencia:
Dirección para correspondencia:
María Díez Tabernilla.
C/ Padre Francisco Palau y Quer, 7, 4º B.
28046 Madrid.
e-mail: mariadieztabernilla@gmail.com
Recibido: 05-02-09.
Aceptado: 12-06-09.
Bibliografía
1. Mehta S, Boddy A, Rhodes M. Review of outcome after laparoscopic paraesophageal hiatal hernia repair. Surg Laparosc Endosc Percutan Tech 2006; 16(5): 301-6. [ Links ]
2. Draaisma WA, Gooszen HG, Tournoij E, Broeders IAMJ. Controversies in paraesophageal hernia repair. A review of literature. Surg Endosc 2005; 19: 1300-8. [ Links ]
3. Tsuboi K, Tsukada K, Nakabayashi T, Kato H, Miyazaki T, Masuda N, et al. Paraesophageal hiatus hernia, which has progressed over 8 years: report of a case. Hepatogastroenterology 2002; 49: 992-4. [ Links ]
4. Stylopoulos N, Gazelle GS, Rattner DW. Paraeophageal hernias: operation or observation. Ann Surg 2002; 236: 492-500. [ Links ]
5. Scott Davis S. Current controversies in paraeophageal hernia repair. Surg Clin N Am 2008; 88: 959-78. [ Links ]
6. Schauer PR, Ikramuddin S, McLaughlin RH, Graham TO, Slivka A, Lee KK, et al. Comparison of laparoscopic versus open repair of paraesophageal hernia. Am J Surg 1998; 176: 659-65. [ Links ]
7. Hashemi M, Peters JH, DeMeester TR, Huprich JE, Quek M, Hagen JA, et al. Laparoscopic repair of large type III hiatal hernia: Objective follow-up reveals high recurrence rate. J Am Coll Surg 2000; 190: 553-60. [ Links ]
8. Treacy PJ, Jamieson GG. An approach to the management of paraesophageal hiatus hernias. Aust N Z J Surg 1987; 57: 813-7. [ Links ]
9. Geha AS, Massad MG, Snow NJ, Baue AE. A 32-year experience in 100 patiens with giant paraeophageal hernia: the case for abdominal approach and selective antireflux repair. Surgery 2000; 128: 623-30. [ Links ]
10. Andújar JJ, Papasavas PK, Birdas T, Robke J, Raftopoulos Y, Gagné DJ, et al. Laparoscopic repair of large paraeophageal hernia is associated with a low incidence of recurrence and reoperation. Surg Endosc 2004; 18: 444-7. [ Links ]
11. Targarona EM, Novell J, Vela S, Cerdán G, Bendahan G, Torrubia S, et al. Mid term analysis of safety and quality of life after the laparoscopic repair of paraeophageal hiatal hernia. Surg Endosc 2004; 18: 1045-50. [ Links ]
12. Athanasakis H, Tzortzinis A, Tsiaoussis J, Vassilakis JS, Xynos E. Laparoscopic repair of paraeophageal hernia. Endoscopy 2001; 33: 590-4. [ Links ]











 texto en
texto en