My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Enfermedades Digestivas
Print version ISSN 1130-0108
Rev. esp. enferm. dig. vol.103 n.12 Madrid Dec. 2011
https://dx.doi.org/10.4321/S1130-01082011001200004
Criterios estándar versus clasificación de Rosemont para el diagnóstico ecoendoscópico de pancreatitis crónica
Standard criteria versus Rosemont classification for EUS-diagnosis of chronic pancreatitis
Cristina Jimeno-Ayllón, José Ignacio Pérez-García, Carmen Julia Gómez-Ruiz, Jesús García-Cano Lizcano, Julia Morillas Ariño, Raquel Martínez-Fernández, Lorena Serrano-Sánchez Ángel Pérez-Sola
Servicio de Aparato Digestivo. Unidad de Endoscopias. Hospital General Virgen de la Luz. Cuenca
Dirección para correspondencia
RESUMEN
Objetivo: analizar las posibles diferencias en el diagnóstico final de pancreatitis crónica empleando los criterios estándar descritos por Wiersema y cols. y la nueva clasificación propuesta recientemente en Rosemont.
Material y métodos: se incluyen 47 pacientes con diagnóstico de pancreatitis crónica. Se estudian los criterios parenquimatosos y ductales, dividiendo a los pacientes en 2 grupos según los criterios de Wiersema: < 4 criterios, no diagnóstico de pancreatitis crónica, ≥ 4 criterios, diagnóstico de pancreatitis crónica. Se estudiaron nuevamente dichos pacientes aplicando la clasificación de Rosemont: páncreas normal, indeterminado, sugestivo y diagnóstico de pancreatitis crónica. Se analizaron estos datos con la prueba estadística Chi-cuadrado con un intervalo de confianza de 95%.
Resultados: en los pacientes con pancreatitis crónica el criterio presente con mayor frecuencia es la lobularidad en 66% de los casos seguido de la dilatación del Wirsung y la presencia de calcificaciones en 57,4% respectivamente. Se observó una asociación estadísticamente significativa entre los resultados de ambas clasificaciones (p < 0,05). La mayor asociación se encontró para pacientes que presentaban más de 4 criterios estándar y diagnóstico definitivo de pancreatitis crónica según la clasificación de Rosemont. Sin embargo, los pacientes que presentaron menos de 4 criterios estándar fueron sugestivos de pancreatitis crónica mediante el empleo de la clasificación de Rosemont en un 27,66% de los casos (p < 0,05).
Conclusión: estos resultados muestran que no existen diferencias estadísticamente significativas para los pacientes que presentan ≥ 4 criterios diagnósticos según los criterios estándar. No obstante, 27,66% pacientes con menos de 4 criterios estándar serían sugestivos de pancreatitis crónica según la clasificación de Rosemont (p < 0,05).
Por tanto, esta nueva clasificación sería útil para pacientes con elevada sospecha de pancreatitis crónica que presenten < 4 criterios estándar pero con presencia de criterios de mayor importancia como las calcificaciones intraparenquimatosas, la lobularidad o las litiasis intraductales.
Palabras clave: Pancreatitis crónica. Ecoendoscopia. Criterios de Rosemont.
ABSTRACT
Aim: to study the possible differences in the final diagnosis of chronic pancreatitis by using standard classification described by Wiersema et al. and the new classification proposed recently by Rosemont.
Material and methods: forty-seven patients with the diagnosis of chronic pancreatitis were included in this study. The parenchymal and ductal criteria were studied, the patients were divided in two groups for Wiersema criteria: < 4 criteria, non-diagnostic for chronic pancreatitis and ≥ 4 criteria, diagnosis of chronic pancreatitis. The same patients were divided in four groups according to Rosemont classification: normal pancreas, indeterminate, suggestive and consistent with chronic pancreatitis. We analyzed these data with Chi-square test reported with 95% confidence intervals (CI).
Results: in patients with chronic pancreatitis the most frequent criteria observed were lobularity in 66% of cases and pancreatic duct dilatation and calcifications in 57.4% of cases each. We found a significant statistical association between the results of both classifications (p < 0.05). The highest association is found in patients with more than 4 standard criteria and definitive diagnostic of chronic pancreatitis according to Rosemont classification. In patients who have less than 4 standard criteria the diagnosis is suggestive of chronic pancreatitis by using the Rosemont classification in 27.66% (p < 0.05).
Conclusion: these results show that no significant statistical differences are found for patients with > 4 criteria diagnosis by standard criteria. But 27.66% patients with less than 4 standard criteria would be suggestive according to Rosemont classification (p < 0.05). Hence, the new classification would be useful in patients with high suspicion of chronic pancreatitis with < 4 standard criteria but with more significance such as parenchymal lithiasis, lobularity or ductal calcifications.
Key words: Chronic pancreatitis. Endoscopic ultrasound. Rosemont criteria.
Introducción
La pancreatitis crónica (PC) es una enfermedad irreversible de la glándula pancreática exocrina caracterizada por la destrucción progresiva del parénquima pancreático y un proceso de remodelación del mismo, sustituyendo su parénquima exocrino por fibrosis extensa (1). Dichos cambios en el páncreas pueden desencadenar malabsorción, diabetes mellitus y dolor abdominal crónico (2), siendo posible el desarrollo de varias complicaciones que determinarán el curso clínico de la enfermedad como son la formación de pseudoquistes (25-30%), estenosis de colédoco (40-50%) e incluso cáncer de páncreas (1-3%). El objetivo radica en diagnosticar precozmente las alteraciones pancreáticas para de este modo instaurar tratamiento y evitar las posibles complicaciones derivadas de la misma.
Clásicamente el diagnóstico de PC se ha realizado mediante la tomografía axial computerizada (TAC) o la colangiopancreatografía retrógrada endoscópica (CPRE). La TAC pone de manifiesto la presencia de calcificaciones pancreáticas así como la dilatación del conducto pancreático principal, pudiendo no evidenciar alteraciones morfológicas pancreáticas en los estadios más precoces. Por otra parte, la CPRE es un procedimiento invasivo capaz de mostrar los criterios de Cambridge (3) cuando nos encontramos ante una PC avanzada. Por el contrario, la ultrasonografía endoscópica (USE) es capaz de detectar dichos cambios morfológicos más precozmente (4,5).
La resonancia magnética (RMN) es un procedimiento no invasivo y constituye una buena alternativa a la CPRE en casos en los que los pacientes presentan un alto riesgo de desarrollar pancreatitis post-CPRE o si existen alteraciones anatómicas secundarias a cirugías pancreáticas o gástricas previas (5,6).
Otro modo de alcanzar su diagnóstico es mediante los test de función pancreática. Existen dos tipos de test, los test de función directa y los test de función indirecta. El gold standard de los test de función directa es el test de la secretina-colecistocinina (pancreozimina) aunque no se emplea de forma rutinaria. En cuanto a los test de función indirecta los más empleados son: el test de pancreolauryl y la determinación de enzimas en heces; quimiotripsina o elastasa (7). El principal inconveniente para el uso de estos test es su baja sensibilidad en la PC precoz o poco evolucionada y su falta de disponibilidad en la mayoría de los hospitales que no son de referencia (6).
Desde 1986 se ha descrito el uso de la USE para el diagnóstico de la PC. Dos estudios demuestran el diagnóstico de PC temprana mediante EUS en un 65% de los pacientes, no alcanzándose tal diagnóstico mediante otros procedimientos como la TAC, el test de secretina o la CPRE, los cuales pueden llegar al diagnóstico en un momento determinado aun habiendo sido negativos previamente (3,4).
La clasificación empleada con mayor frecuencia para el diagnóstico ecoendoscópico de PC ha sido la descrita por Wiersema y cols. en 1993. Wiersema describió 9 criterios pancreáticos: focos hiperecogénicos, tractos fibrosos, lobularidad, quistes, calcificaciones, dilatación del Wirsung, dilatación de las ramas secundarias del Wirsung, irregularidad del conducto pancreático principal y paredes hiperecogénicas del Wirsung (8,9). Todos estos criterios presentan el mismo valor para el diagnóstico final de PC (6). En abril de 2007, se propuso una nueva clasificación en la reunión internacional de Rosemont, Illinois. Los nuevos criterios propuestos aportan un diferente valor a cada uno de ellos, estableciendo criterios mayores y menores en función de las alteraciones parenquimatosas o ductales observadas (10).
Se ha desarrollado, en última instancia, una nueva técnica para el diagnóstico de PC, la elastografía de segunda generación; no obstante existen pocos estudios acerca de su utilidad. La elastografía endoscópica estudia la dureza del tejido, siendo útil en el diagnóstico diferencial de masas sólidas pancreáticas (malignas vs. inflamatorias benignas en el contexto de una PC). La interpretación subjetiva de esta técnica constituye su principal inconveniente, por lo que son necesarios más estudios para obtener resultados concluyentes (11).
Material y Métodos
Diseño del estudio
Estudio de cohortes, observacional y retrospectivo que analiza las imágenes obtenidas de los pacientes sometidos a una USE por sospecha o por PC establecida entre septiembre de 2007 y diciembre de 2010. En los casos de sospecha, el diagnóstico fue confirmado mediante la realización de TAC o RMN. Los datos etiológicos, demográficos y clínicos se extrajeron de la base de datos del Servicio de Digestivo del Hospital Virgen de la Luz de Cuenca, diseñada en 2002.
Análisis de los vídeos
Dos ecoendoscopistas expertos analizaron un total de 47 vídeos, habiéndose ocultando el diagnóstico y el número de criterios de PC presentes en exploraciones previas. En primer lugar, los dos exploradores interpretaron los vídeos empleando los criterios estándar y posteriormente se revisaron los mismos vídeos aplicando los criterios de Rosemont.
Las USE se realizaron bajo sedación consciente, empleando midazolam y dolantina. Se empleó una consola Hitachi EUB-6500 para la grabación de los vídeos y se utilizaron un ecoendoscopio electrónico radial Pentax EG-3670 URK (Pentax, Tokyo, Japan) en 16 casos (34,04%) y un ecoendoscopio lineal EG-3870 UTK (Pentax Europe GmbH, Hamburg, Germany) en 31 casos (65,96%).
Se analizaron el tipo y número de criterios de acuerdo a los criterios estándar descritos por Wiersema y cols. (focos hiperecogénicos, tractos fibrosos, lobularidad, quistes, calcificaciones, dilatación del Wirsung, dilatación de las ramas secundarias del Wirsung, irregularidad del conducto pancreático principal y paredes hiperecogénicas del Wirsung) definiendo como diagnóstico de PC la presencia de ≥ 4 criterios y no diagnóstico si presentaban < 4 criterios (9). Posteriormente se aplicaron los criterios de Rosemont; criterio mayor A: focos hiperecogénicos con sombra acústica posterior, litiasis en el conducto pancreático principal; criterio mayor B: lobularidad en panal de abeja; criterios menores: quistes, dilatación ductal ≥ 3,5 mm, irregularidad del Wirsung, dilatación de ramas secundarias ≥ 1 mm, paredes del Wirsung hiperecogénicas, tractos fibrosos, focos hiperecogénicos sin sombra acústica posterior y lobularidad sin imagen de panal de abeja; definiendo 4 grupos de pacientes en función de los criterios mayores y menores evidenciados: páncreas normal, indeterminado, sugestivo o diagnóstico de PC (10) (Tabla I).
Análisis estadístico
Los factores etiológicos, características clínicas y criterios de PC se muestran en porcentajes. Se emplea el test estadístico Chi-cuadrado para el análisis de la concordancia entre los criterios estándar y la clasificación de Rosemont con un intervalo de confianza del 95%, considerando p < 0,05 estadísticamente significativa.
Resultados
Un total de 47 pacientes se sometieron a USE entre septiembre de 2007 y diciembre de 2010 por:
- PC establecida (n = 14; 34,1%) y confirmada por TAC y/o RMN.
- Pancreatitis aguda recurrente (n = 8; 19,5%).
- Quiste pancreático incidental (n = 5; 12,2%).
- Pancreatitis aguda (n = 4, 9,8%).
- Dolor abdominal (n = 4; 9,8%).
- Otras: ictericia (n = 2; 4,9%), irregularidad del Wirsung de etiología no filiada (n = 1; 2,4%), calcificaciones detectadas mediante otras pruebas de imagen (n = 1; 2,4%) y diarrea (n = 1; 2,4%).
De los pacientes sometidos a estudio, 38 fueron varones y 9 mujeres, siendo la edad media al diagnóstico de 54 ± 11,57 años. Las características clínicas y etiológicas se muestran en la tabla II.
En el primer análisis de los vídeos se emplearon los criterios estándar, detectando los siguientes criterios: focos hiperecogénicos en 23,4% (n = 11), tractos fibrosos en 51,1% (n = 24), lobularidad en 66% (n = 31), quistes en 19,1% (n = 9), calcificaciones en 57,4% (n = 27), dilatación del conducto pancreático principal en 57,4% (n,= 27), dilatación de las ramas secundarias del Wirsung en 19,1% (n = 9), irregularidad del conducto pancreático principal en 44,7% (n = 21) e hiperecogenicidad de las paredes del Wirsung en 48,9% (n = 23) de los casos. La mayoría de los pacientes presentó 4 criterios para el diagnóstico de pancreatitis crónica (n = 15, 31,9%) seguidos en frecuencia por 5 criterios (n = 9, 19,1%).
Los dos ecoendoscopistas analizaron nuevamente los mismos vídeos empleando los criterios de Rosemont en esta ocasión. Se describieron: 29 criterios mayores A, 25 criterios mayores B, 46 criterios menores parenquimatosos y 69 criterios menores ductales. Tras la obtención de estos criterios se clasificaron en los cuatro grupos descritos en la reunión de Rosemont: páncreas normal 6,38%, indeterminado para PC 12,77%, sugestivo de PC 40,42% y diagnóstico de PC 40,42%.
Se empleó el test estadístico Chi-cuadrado para comparar los criterios presentes en ambos grupos, mostrando una asociación estadísticamente significativa entre los resultados de la clasificación estándar y la de Rosemont (p < 0,05). La mayor asociación se observó para pacientes con 4 o más criterios estándar y un diagnóstico definitivo de pancreatitis crónica de acuerdo a la clasificación de Rosemont. Del mismo modo, se encontró una asociación estadísticamente significativa entre aquellos pacientes que presentaban menos de 4 criterios estándar y un diagnóstico sugestivo de PC según la clasificación de Rosemont (p < 0,05).
Fueron analizados también otros criterios parenquimatosos no incluidos en las clasificaciones actuales para el diagnóstico ecoendoscópico de PC como la atrofia parenquimatosa, detectada en 45,7% de los casos y el efecto masa, presente en 21,3% de los casos.
Discusión
A pesar de los estudios acerca del diagnóstico de la PC, los criterios empleados para su diagnóstico no están bien definidos (12,13). La USE ha demostrado gran utilidad para su diagnóstico precoz, siendo capaz de identificar criterios no evidenciados mediante otras técnicas de imagen como la TAC, CPRE o RMN (5,6,14-16).
En nuestro estudio, comparamos el número y tipo de criterios presentes en aquellos pacientes que se someten a una USE con PC ya presente o diagnosticada en la exploración actual. Los resultados obtenidos muestran que la mayoría de los pacientes tienen una PC establecida (n = 14; 34,1%) seguida de pancreatitis aguda recurrente (n = 8; 19,5%) en el momento de la realización de la USE.
La edad media al diagnóstico de los pacientes sometidos a estudio fue de 54 ± 11,57 años, no siendo esta edad lo suficientemente avanzada para ser cambios atribuibles a la misma (17). El sexo predominante fue el masculino (80,9%) y la etiología más frecuente el consumo de alcohol (67,4%).
La falta de disponibilidad de pruebas funcionales en nuestro centro obligó a confirmar el diagnóstico con otras pruebas de imagen como la TAC o la RMN (18), mostrando una mayor concordancia con los hallazgos presentes en la RMN que en la TAC (90,9 vs. 73,3%).
El objetivo de nuestro estudio fue analizar las posibles diferencias en el diagnóstico final de PC, empleando la clasificación estándar descrita por Wiersema y cols. y la nueva clasificación propuesta recientemente en Rosemont (10).
El criterio presente con mayor frecuencia fue la lobularidad (66%), seguido de la dilatación del Wirsung (57,4%) y las calcificaciones (57,4%). La mayoría de los pacientes (63,82%) presentaron lobularidad en panal de abeja (criterio mayor B), siendo frecuente también la presencia de focos hiperecogénicos con sombra acústica posterior (criterio mayor A). Es importante reseñar que la lobularidad y las calcificaciones parenquimatosas son de mayor importancia (criterios mayores) mediante el uso de la clasificación de Rosemont que con los criterios estándar.
Cuando comparamos ambas clasificaciones mediante el test estadístico Chi-cuadrado, se muestra una asociación estadísticamente significativa entre los pacientes con menos de 4 criterios estándar y que son sugestivos de PC según la clasificación de Rosemont (p < 0,05). Por el contrario no existen diferencias estadísticamente significativas para los pacientes con ≥ 4 criterios diagnósticos mediante el uso de los criterios estándar. Como se muestra en la figura 1, 13 pacientes (27,66%) con menos de 4 criterios estándar serían sugestivos de PC aplicando la clasificación de Rosemont (p < 0,05).
Por el contrario, el último estudio multicéntrico Stevens y cols., muestra menores tasas de detección de PC cuando se emplean los criterios de Rosemont que cuando se utilizan los estándar (12).
Los resultados obtenidos con la clasificación de Rosemont no son superiores, pero sí sugieren una elevada sospecha. Para confirmar las alteraciones pancreáticas evidenciadas en estos pacientes podrían realizarse otros test diagnósticos. Los test de función pancreática con secretina, la RMN si no existen contraindicaciones para este procedimiento, la CPRE en pacientes sin alteraciones anatómicas y la TAC serían útiles en estas situaciones (6) como proponemos en el algoritmo de la figura 2. No obstante, estos hallazgos morfológicos y funcionales deben ser estudiados en conjunción con los síntomas de cada paciente (1).
Hasta la fecha, hay pocos estudios combinando la USE y los test de función pancreática con secretina (ePFT). Este procedimiento detecta insuficiencia pancreática exocrina al mismo tiempo que se muestran los estadios precoces y tardíos de fibrosis pancreática. Los resultados hasta el momento, de Stevens y cols., son prometedores y en un futuro podría usarse la combinación de EUS con el test de función pancreática con secretina (14).
Una limitación de este estudio es el reducido número de pacientes (n = 47) y su etiología, predominantemente alcohólica. Una segunda limitación es la conocida falta de concordancia interobservador, descrita en los estudios de USE para el diagnóstico de PC (1,12), pero no analizados en este trabajo.
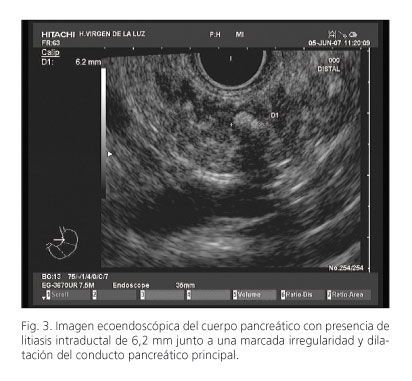
Con nuestro estudio, podemos concluir que no existen diferencias estadísticamente significativas para pacientes con ≥ 4 criterios diagnósticos estándar. No obstante, 13 pacientes con menos de 4 criterios estándar serían sugestivos de presentar PC de acuerdo a la clasificación de Rosemont (27,66%; p < 0,05). De este modo, la nueva clasificación sería útil para los pacientes con elevada sospecha de PC (sospecha clínica, test de función pancreática, CPRE, TAC o RMN) con < 4 criterios estándar pero con mayor significación como calcificaciones parenquimatosas, lobularidad o litiasis intraductales (Figs. 3 y 4).
![]() Dirección para correspondencia:
Dirección para correspondencia:
Cristina Jimeno-Ayllón.
Servicio de Aparato Digestivo. Unidad de Endoscopias.
Hospital General Virgen de la Luz.
C/ Hermandad de Donantes de Sangre, 1. 16002 Cuenca.
e-mail: cjimenoayllon@yahoo.es
Recibido: 20-03-11.
Aceptado: 05-07-11.
Bibliografía
1. Gardner TB, Levy MJ. EUS diagnosis of chronic pancreatitis. Gastrointest Endosc 2010;71(7):1280-9. [ Links ]
2. Etemad B, Whitcomb DC. Chronic pancreatitis: diagnosis, classification, and new genetic developments. Gastroenterology 2001;120(3):682-707. [ Links ]
3. Gleeson FC, Topazian M. Endoscopic retrograde cholangiopancreatography and endoscopic ultrasound for diagnosis of chronic pancreatitis. Curr Gastroenterol Rep 2007;9(2):123-9. [ Links ]
4. Kahl S, Glasbrenner B, Leodolter A, Pross M, Schulz HU, Malfertheiner P. EUS in the diagnosis of early chronic pancreatitis: a prospective follow-up study. Gatrointest Endosc 2002;55(4):507-11. [ Links ]
5. Morris Stiff G, Webster P, Frost B, Lewis WG, Puntis MC, Roberts SA. Endoscopic Ultrasound identifies chronic pancreatitis when other imaging modalities have been non-diagnostic. JOP 2009;10(3):280-3. [ Links ]
6. Witt H, Apte MV, Keim V, Wilson JS. Chronic pancreatitis: challenges and advances in pathogenesis, genetics, diagnosis, and therapy. Gastroenterology 2007;132(4):1557-73. [ Links ]
7. Lankisch PG. The problem of diagnosing chronic pancreatitis. Dig Liver Dis 2003;35(3):131-4. [ Links ]
8. Wallace MB. Chronic pancreatitis. Gastrointest Endosc 2009;69(Supl. 2):S117-120. [ Links ]
9. Wiersema MJ, Hawes RH, Lehman GA, Kochman ML, Sherman S, Kopecky KK. Prospective evaluation of endoscopic ultrasonography and endoscopic retrograde cholangiopancreatography in patients with chronic abdominal pain of suspected pancreatic origin. Endoscopy 1993;25(9):555-64. [ Links ]
10. Catalano MF, Sahai A, Levy M, et al. EUS-based criteria for the diagnosis of chronic pancreatitis: the Rosemont classification. Gastrointest Endosc 2009;69(7):1251-61. [ Links ]
11. Iglesias García JJ, Lariño Noia J, Alvarez Castro A, Cigarran B, Dominguez Muñoz JE. Second-generation endoscopic ultrasound elastography in the differential diagnosis of solid pancreatic masses. Pancreatic cancer vs. inflammatory mass in chronic pancreatitis. Rev Esp Enferm Dig 2009;101(10):723-30. [ Links ]
12. Stevens T, Lopez R, Adler G, Al-Haddad MA, Conway J, Dewitt JM, et al. Multicenter comparison of the interobserver agreement of standard EUS scoring and Rosemont classification scoring for diagnosis of chronic pancreatitis. Gastrointest Endosc 2010;71(3):519-26. [ Links ]
13. Catalano MF, Hernandez LV, Kaul V, Guda NM, Pezanoski JP, Ramasamy D, et al. EUS diagnosis of chronic pancreatitis (CP): comparison of the current criteria vs. the new "Rosemont Criteria" developed by an international consensus conference. Gastrointest Endosc 2008;67 (5):AB215. [ Links ]
14. Stevens T, Dumot JA, Parsi MA, Zucarro G, Vargo JJ. Combined Endoscopic ultrasound and secretin endoscopic pancreatic function test in patients evaluated for chronic pancreatitis. Dig Dis Sci 2010; 55(9):2681-7. [ Links ]
15. Catalano MF, Kaul V, Pezanoski J, Guda N, Geenen JE. Long term outcome of endosonographically detected minimum criteria for chronic pancreatitis (MCCP) when conventional imaging and functional testing are normal. Gastrointest Endosc 2007;65(5):AB120. [ Links ]
16. Kaul V, Catalano M. EUS and chronic pancreatitis: seeing is believing? Gastrointest Endosc 2007;66(3):510-2. [ Links ]
17. Larghi A, Petrone MC, Galasso D, Arcidiacono PG. Endoscopic ultrasound in the evaluation of pancreatobiliary disorders. Dig Liver Dis 2010;42(1):6-15. [ Links ]
18. Poves E, Del Pozo D, Tabernero S, Bardina A, Martínez P, Castillo MC. Impacto clínico de la introducción de la ultrasonografía endoscópica (USE) alta en un hospital de área. Rev Esp Enferm Dig 2010; 102(12):698-703 [ Links ]











 text in
text in