My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Enfermedades Digestivas
Print version ISSN 1130-0108
Rev. esp. enferm. dig. vol.105 n.9 Madrid Oct. 2013
https://dx.doi.org/10.4321/S1130-01082013000900002
Factores pronósticos asociados a la mortalidad de los pacientes con hepatitis alcohólica grave
Prognostic factors associated with mortality in patients with severe alcoholic hepatitis
Ana Bargalló García, Isabel Serra Matamala, Ingrid Marin Fernández, Helena Masnou Ridaura, Carlos Leal Valdivieso, Pilar Marcos Neira, Marga Sala Llinars, Rosa Morillas Cunill y Ramón Planas Vila
Unidad de Hepatología, CIBERehd. Servicio del Aparato Digestivo y Unidad de Cuidados Intensivos. Hospital Germans Trias i Pujol. Badalona, Barcelona
Dirección para correspondencia
RESUMEN
La hepatitis alcohólica grave se asocia a una mortalidad precoz elevada. El objetivo de nuestro estudio fue identificar los factores pronósticos asociados a la mortalidad intrahospitalaria, la mortalidad a medio y a largo plazo de la hepatitis alcohólica grave, así como evaluar los diferentes índices pronósticos en una cohorte de pacientes de nuestro hospital. Realizamos un análisis de 66 episodios consecutivos que ingresaron durante el periodo 2000-2008. Se recogieron y analizaron los datos clínicos y analíticos al ingreso, a la semana, al mes, a los 6 meses y al año, así como datos sobre el tratamiento recibido y las complicaciones asociadas durante el ingreso. Se calcularon y evaluaron los diferentes índices pronósticos de la literatura. La mortalidad asociada a un episodio de hepatitis alcohólica grave se produjo sobre todo durante el primer mes, con una tasa media de mortalidad del 16,9%. Las complicaciones infecciosas se relacionaron con una menor supervivencia intrahospitalaria. Los valores de MELD, urea y bilirrubina a los 7 días de ingreso fueron los únicos factores independientes de supervivencia intrahospitalaria (OR = 1,14; 1,012 y 1,1, respectivamente) y a los 6 meses (OR = 1,15; 1,014 y 1,016, respectivamente). A los 12 meses, solo los valores de MELD y urea a los 7 días fueron factores independientes de supervivencia. En nuestra cohorte el MELD fue el mejor índice pronóstico para predecir la mortalidad asociada a un episodio de hepatitis alcohólica grave.
Palabras clave: Hepatitis alcohólica grave. Mortalidad. MELD. Índice de Glasgow. ABIC. Supervivencia.
ABSTRACT
Severe alcoholic hepatitis is associated with high early mortality. This study aimed at identifying prognostic factors associated with in-hospital, medium- and long-term mortality of severe alcoholic hepatitis and to evaluate the different prognostic scoring systems on a cohort of patients in our hospital. To this end, we conducted a retrospective analysis of 66 episodes admitted between 2000 and 2008. Clinical and laboratory data on admission, at 7 days, 1 month, 6 months, and after one year were collected and analyzed, as were the details on the treatment and complications that occurred during hospitalization; the different prognostic indices used in the literature were calculated. Death event associated with an episode of severe alcoholic hepatitis occurs primarily during the first month, with an average mortality rate of 16.9. Infectious complications were associated with lower in-hospital survival. MELD score, urea and bilirubin values one week after admission were independently associated with both in-hospital survival (OR = 1.14, 1.012 and 1.1, respectively), and survival at 6 months (OR = 1, 15; 1.014 and 1.016, respectively). Only MELD score and urea values at 7 days were independent predictors of survival twelve months after the acute hepatitis episode. MELD score, urea, and bilirubin 7 days after admission were the only independent in-hospital survival and also long-term survival factors 6 months and one year after the episode. In our cohort, the MELD score was the best prognostic index to predict mortality associated with an episode of severe alcoholic hepatitis.
Key words: Severe alcoholic hepatitis. Mortality. MELD. Glasgow index. ABIC. Survival.
Introducción
La hepatopatía alcohólica, una de las principales causas de cirrosis en los países desarrollados, tiene como factores determinantes el consumo excesivo y crónico de alcohol (1). A esto se suman factores de susceptibilidad individual, como el sexo femenino, la malnutrición, la obesidad, factores genéticos, la infección crónica por virus hepatótropos y la exposición a otras sustancias hepatotóxicas (2). La hepatopatía alcohólica comprende una serie de estadios evolutivos que en ocasiones se solapan: la esteatosis hepática, la hepatitis alcohólica y la hepatitis crónica con fibrosis hepática o cirrosis, que pueden ser discriminadas mediante biopsia. El diagnóstico de hepatitis alcohólica aguda (HA) es principalmente clínico, constatando el excesivo consumo de alcohol y alteraciones clínicas y analíticas compatibles. La biopsia confirma el diagnóstico en el 80% de los casos (3,4) y, aunque su realización no es indispensable para el diagnóstico, nos permite confirmarlo y descartar otras causas de enfermedad hepática.
La mortalidad del episodio de hepatitis aguda es variable en función de su gravedad y se encuentra alrededor del 50% en los casos que requieren ingreso hospitalario y no reciben tratamiento específico (5), el espectro clínico es muy amplio y la gravedad y la mortalidad son variables, incluyendo casos en los que la hepatopatía aguda se precipita por consumo de alcohol sobre una hepatopatía o cirrosis subyacente, con un pronóstico variado (6). Las estrategias terapéuticas utilizadas para reducir la mortalidad a corto plazo son la abstinencia alcohólica, el soporte nutricional y, en los casos graves, la administración de esteroides o pentoxifilina. La mortalidad precoz (< 3 meses) de los pacientes hospitalizados por HA varía del 15 al 55% para los casos de HA leve o grave, respectivamente (7). La supervivencia a largo plazo de los pacientes con hepatopatía alcohólica es del 58% en los pacientes con hepatitis alcohólica, del 49% en los pacientes con cirrosis de origen enólico y del 33% en los pacientes con HA sobre cirrosis establecida (8).
Debido a la necesidad de una correcta clasificación de la gravedad de la enfermedad que nos permita predecir su mortalidad e identificar aquellos pacientes que requieran un tratamiento específico (7), se han evaluado numerosos marcadores para establecer el pronóstico. Los factores que se han asociado a un mal pronóstico son la encefalopatía hepática, la bilirrubina sérica elevada (> 12 mg/dl), la tasa de protrombina inferior al 50%, la ascitis, la insuficiencia renal y las infecciones bacterianas (8-12). Se han elaborado varios índices en uso actualmente para establecer el pronóstico de la enfermedad, como la función discriminante de Maddrey modificada (mDF) (10,13), que se basa en el tiempo de protrombina y los niveles de bilirrubina sérica. En este, un valor superior a 32 es diagnóstico de HA grave e indicación de tratamiento con esteroides. Estudios recientes han mostrado que esta clasificación puede resultar errónea, como en algunos pacientes con mDF < 32 y con una mortalidad precoz elevada (13,14). El Model of End-stage Liver Disease (MELD) (15,16), incluye la bilirrubina, el INR y la creatinina, y ha demostrado ser un buen predictor de mortalidad a diferentes tiempos (13,16,17). Algo más reciente, la escala de Glasgow (18,19), basada en variables analíticas y que incluye la edad como variable independiente. Finalmente, se ha desarrollado recientemente el índice ABIC (13), que se basa en la edad, la bilirrubina, la creatinina y el INR como variables independientes, y que clasifica los pacientes en tres niveles de supervivencia a 3 meses. Este sistema permite clasificar a los pacientes en riesgo bajo, tributarios de tratamientos de soporte (7,20); riesgo moderado, que se beneficiarán de un tratamiento específico (esteroides o pentoxifilina), y riesgo elevado de mortalidad a pesar de recibir tratamiento. Este índice mostró ser buen predictor de mortalidad y útil para valorar la respuesta al tratamiento (13).
Los objetivos del presente trabajo fueron identificar en nuestra cohorte los factores pronósticos independientes que influyeron en la mortalidad hospitalaria, a los 6 meses y a largo plazo tras un episodio de HA grave, así como evaluar la utilidad de los diferentes índices pronósticos en nuestro grupo.
Material y métodos
Pacientes
Se realizó un análisis retrospectivo y observacional de 66 episodios consecutivos de HA grave de un total de 61 pacientes que ingresaron en el Hospital Germans Trias i Pujol durante el periodo 2000-2008. El diagnóstico de HA se estableció por criterios clínicos (hepatopatía descompensada), analíticos (elevación de transaminasas, GGT y bilirrubina) y un consumo previo de alcohol > 60 g/día. Se consideró grave cuando la función discriminante modificada de Maddrey (mDF) era superior a 32 (10) o había encefalopatía hepática. La confirmación histológica no fue imprescindible.
Seguimiento clínico
Se recogieron datos clínicos y analíticos al ingreso, a la semana, al mes, a los 6 meses, al año y a los 5 años de seguimiento, así como datos sobre el tratamiento y las complicaciones durante el ingreso. La variables cuantitativas incluyeron datos epidemiológicos (edad, IMC y hábito alcohólico en g/día), puntuación Child-Pugh previa al ingreso en caso de cirrosis, días de estancia hospitalaria, índice Maddrey en el ingreso, datos analíticos (hemoglobina, leucocitos, polimorfonucleares, niveles de protrombina, INR, GOT, GPT, fosfatasa alcalina, GGT, bilirrubina, urea, creatinina, electrolitos, colesterol, triglicéridos, proteínas totales y albúmina), datos clínicos de encefalopatía hepática y ascitis y también las puntuaciones en los índices pronósticos (Child, MELD, Glasgow y ABIC). Los datos de tratamiento registrados fueron las dosis recibidas de esteroides y nutrición enteral (NE) y la duración del tratamiento, así como las pautas de profilaxis antibiótica. Se recogieron de la historia clínica todos los datos de interés sobre hábitos tóxicos, pruebas relacionadas con el episodio de HA grave (biopsia, ecografía, fibrogastroscopia y signos de hipertensión portal), detalles de tratamiento y complicaciones durante el ingreso (ascitis, encefalopatía, infecciones, hemorragia digestiva, insuficiencia renal y síndrome hepatorrenal). Se registró la mortalidad hospitalaria, sus causas y la supervivencia al mes, 6 meses y 1 año del episodio.
Análisis estadístico
Se realizó un análisis descriptivo de las variables poblacionales y clínicas. En el análisis bivariante se utilizaron los test de Chi-cuadrado, t de Student y, cuando las pruebas paramétricas no fueron posibles, U de Mann-Whitney. Realizamos el análisis de supervivencia con los métodos actuariales y Kaplan-Meier, y las curvas de supervivencia se compararon mediante la prueba Log Rank. Finalmente, los factores independientes de supervivencia se analizaron mediante un modelo de regresión de Cox. Se realizó una regresión logística de curvas ROC para establecer el valor pronóstico y el mejor punto de corte en los índices para predecir la mortalidad de un episodio de HA. Todos los análisis se realizaron utilizando el paquete estadístico SPSS versión 15.00. Los resultados de frecuencias se proporcionan en porcentaje y la medida de tendencia central que se indica es la media y desviación estándar cuando la distribución de la variable es normal y mediana con el rango cuando no lo es.
Resultados
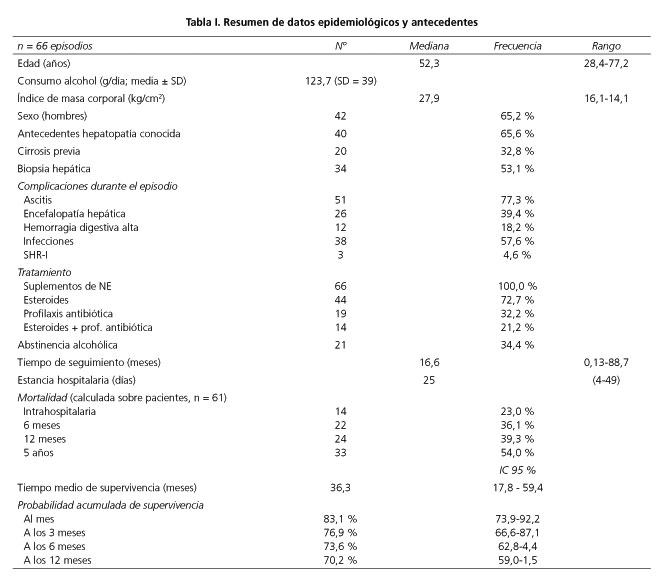
Se observó un predominio de hombres (65,2%) y en cinco pacientes se objetivaron dos episodios de HA grave, con un tiempo medio entre el primer y segundo episodio de 19,4 meses (límites: 12-23). El 65,6% de los pacientes presentaban antecedentes de hepatopatía previa al ingreso por el que se les incluyó en la muestra (50,8% de etiología enólica, 6,6% esteatosis, 1,6% infección por VHC y 4,9% mixta viral y enólica) y 20 pacientes (32,8%) ya estaban diagnosticados de cirrosis, predominando la insuficiencia hepática moderada. El diagnóstico de HA grave se estableció por criterios clínicos y analíticos, realizándose biopsia hepática en solo 34 episodios (53,1%). Se confirmó el diagnóstico en todos. En el 55,9% de los episodios biopsiados se diagnosticó hepatitis alcohólica sobre hígado cirrótico. El 96,7% de los casos presentaron signos de hipertensión portal durante el ingreso: 86,9% clínicos, 88,5% ecográficos y 87,9% endoscópicos.
Respecto a las complicaciones presentadas durante el ingreso (Tabla I), la más frecuente fue la ascitis, que se controló mayoritariamente con tratamiento diurético. En segundo lugar, las complicaciones infecciosas, siendo las causas más frecuentes: infección urinaria (35,2%), bacteriemia con hemocultivo positivo (20,4%), infecciones respiratorias (18,5%) y peritonitis bacteriana espontánea (7,4%). Los pacientes que presentaron alguna infección tuvieron una menor supervivencia intrahospitalaria (p = 0,015). La encefalopatía hepática ocurrió en el 39,4% de los episodios, siendo en su mayoría secundaria a una infección (50%) y en el 39% espontánea. En 12 episodios se describieron complicaciones hemorrágicas, siendo la mayoría secundarias a lesiones por hipertensión portal (81,8%). Siete pacientes presentaron un empeoramiento de la función renal durante la primera semana de ingreso y tres pacientes fueron diagnosticados de síndrome hepatorrenal tipo 1 (SHR-1). Todos los pacientes con SHR-1 murieron durante el ingreso.
En cuanto al tratamiento, durante el ingreso todos los pacientes recibieron NE y el 72,7% (44 pacientes) recibió tratamiento con corticoides, normalmente con una dosis inicial de 40 mg/día oral o i.v. según los casos, y con reducciones de dosis según lo indicado en las guías clínicas. El tiempo medio de tratamiento con esteroides fue de 31 días (DE = 16,3). No se instauró profilaxis antibiótica de forma generalizada, y se usó en 19 episodios (32,2%) (Tabla I). No hubo diferencias respecto a la aparición de complicaciones infecciosas entre el grupo de pacientes que recibió profilaxis antibiótica al inicio y el que no la recibió (63,2 y 65%, respectivamente). La descripción evolutiva de las variables analíticas y de los índices pronósticos de los pacientes puede verse en las tablas II y III. La mediana de ingreso hospitalario fue de 25 días (4-49).
La tasa media de mortalidad durante el primer mes fue del 16,9%. La mortalidad intrahospitalaria, como puede verse en la tabla IV, se produjo principalmente por complicaciones infecciosas. El 36,1 y el 39,3% de los pacientes habían muerto a los 6 meses y al año del episodio. En la figura 1 se ofrecen los datos de supervivencia intrahospitalaria y durante el seguimiento.
Tan solo 21 pacientes (34,4%) de los dados de alta lograron mantener la abstinencia del consumo de alcohol durante el seguimiento. Estos presentaron una mayor supervivencia respecto los que no lo lograron, aunque sin diferencias significativas (55 frente al 30,2%, respectivamente, p = 0,06). Las complicaciones infecciosas y la aparición de un síndrome hepatorrenal o de encefalopatía se asociaron a una menor supervivencia tanto intrahospitalaria como al año de seguimiento. Ninguna de las variables de tratamiento se relacionó con la supervivencia.
En el análisis bivariante, los valores de Child, ABIC y MELD, tanto basal como a los 7 días de ingreso, se relacionaron con la mortalidad intrahospitalaria, no así los valores de Glasgow. Respecto a las variables analíticas, tuvieron valor pronóstico los valores de bilirrubina y urea, tanto basal como a los 7 días.
En el análisis multivariante, los valores de MELD, urea y bilirrubina a los 7 días de ingreso se relacionaron de forma independiente con la supervivencia tanto intrahospitalaria (OR = 1,14; 1,012 y 1,1, respectivamente) como a los 6 meses (OR = 1,15; 1,014 y 1,016, respectivamente). A los 12 meses, únicamente los valores de MELD y urea a los 7 días fueron factores independientes de supervivencia (OR = 1,16 y 1,014, respectivamente). Comparando las diferentes escalas pronósticas validadas en la HA, la mejor curva ROC para predecir mortalidad intrahospitalaria a los 6 meses y al año fue la del MELD, y 22 su mejor valor para predecirlas (Fig. 2). Las variables analíticas que mejor predijeron la mortalidad intrahospitalaria fueron la urea y la bilirrubina a los 7 días del ingreso, con unos valores de 50 mg/dl y 19 mg/dl, respectivamente. Por otro lado, las que mejor predijeron la mortalidad a los 6 meses y al año del episodio fueron también la urea y la bilirrubina a los 7 días de ingreso con unos valores de 53,5 mg/dl y 8,7 mg/dl, respectivamente (Fig. 2).
Discusión
El presente estudio muestra las limitaciones habituales de un estudio retrospectivo, entre las que se encuentran el hecho de no contar con algunos datos que podrían haber sido de utilidad para evaluar el valor pronóstico de otros aspectos que mencionamos más adelante. Sin embargo, analiza la capacidad pronóstica de variables calculables con datos que se obtienen en la práctica clínica habitual, por lo que sus resultados son directamente aplicables. El diagnóstico de hepatitis alcohólica grave en nuestro servicio se estableció por criterios clínicos y analíticos, que en series anteriores ya demostraron su fiabilidad diagnóstica (1,21,22), y se confirmó en todos los casos biopsiados. La biopsia, en aquellos pacientes en los que se realizó, permitió establecer el estadio evolutivo de la enfermedad, descartar otras causas añadidas de hepatopatía y diagnosticar aquel subgrupo de pacientes que podían tener un peor pronóstico, siendo este el de pacientes en los que se combinaba la HA sobre una cirrosis previamente establecida (8,11,20,22,23). Este último punto es importante, porque la mayoría de los pacientes que ingresan por un episodio de HA grave presenta signos de hipertensión portal. Este estudio retrospectivo se ha centrado en el análisis de la capacidad pronóstica de índices calculables con datos habitualmente disponibles en la historia clínica, aunque trabajos recientes han explorado también el interés de la biopsia hepática (24) (no disponible en nuestros pacientes cuando el diagnóstico es claro por criterios clínicos y analíticos) y de la hipertensión portal (25), interesante cuestión que no ha sido posible explorar en esta muestra debido a la carencia de unidad de hemodinámica hepática en nuestro centro.
En este estudio estratificamos la mortalidad asociada al episodio de HA grave en mortalidad precoz (en los primeros 3 meses), incluyendo la mortalidad intrahospitalaria, y en mortalidad tardía (13,14,16,18,26,27). La estancia hospitalaria media de nuestra serie fue de 25 días, por lo que la mortalidad intrahospitalaria y del primer mes fueron similares. Aproximadamente una cuarta parte de los pacientes que fallecieron lo hicieron en los primeros 15 días de ingreso, cifra que representa el 64% de la mortalidad intrahospitalaria. Este hecho refleja la necesidad de una estratificación pronóstica precoz y la necesidad también de iniciar de forma precoz los tratamientos apropiados en los pacientes con un peor pronóstico (1,5,9,20,28,29). Otra cuarta parte de los pacientes fallecidos de nuestra serie lo hizo durante el primer año, pero el 91% falleció en los primeros 6 meses, lo que limita la posibilidad del trasplante hepático aunque se haya conseguido la abstinencia alcohólica. La supervivencia global de nuestra serie fue similar a la descrita en otras previas (10,11,13,17,26,27), con un tiempo medio de 3 años y una supervivencia al mes similar a otras series de pacientes tratados con esteroides. El sexo y la edad no fueron factores pronósticos independientes de mortalidad.
Las complicaciones asociadas durante el ingreso por HA grave en nuestra serie fueron similares a las publicadas en otras series (17,23,30) y se asociaron mal pronóstico a corto y largo plazo, siendo los problemas infecciosos la causa más frecuente de mortalidad intrahospitalaria (Tabla IV). Por otro lado, ninguna variable asociada al tratamiento fue un predictor independiente de mortalidad, probablemente debido al tamaño relativamente pequeño de la muestra estudiada. La profilaxis antibiótica no se aplicó de forma sistemática, pues su eficacia no ha sido claramente demostrada (1,7,20). Aproximadamente, una tercera parte de la mortalidad intrahospitalaria se atribuyó a la propia HAA (Tabla IV).
La abstinencia de alcohol, que es un punto clave del tratamiento de los pacientes con enfermedad hepática alcohólica (1,7,20), se consiguió en una tercera parte de nuestros pacientes y muestra una tendencia a mejorar la supervivencia (55% en pacientes abstinentes frente al 30% en consumo mantenido de alcohol) aunque no de forma significativa, probablemente por el tamaño de nuestra serie.
Al ingreso, todos los pacientes tenían insuficiencia hepatocelular moderada o grave y se observó mejoría a partir de los primeros 6 meses de seguimiento. El cálculo de MELD en nuestros pacientes demostró también en esta serie una buena correlación con el valor de mDF para clasificar la gravedad de la HAA (14,16). La media de ABIC en el ingreso clasificó a nuestros pacientes en HAA con riesgo medio y por ello tributarios de medidas terapéuticas específicas. Sin embargo, cabe mencionar que en el momento del ingreso hubo un grupo de pacientes con ABIC inferior a 6,71, considerados por ello de riesgo bajo pese a presentar mDF inicial superior a 32, que los clasificaría como graves. Este hecho ya se describió en la serie de Domínguez y cols. (13). Por otro lado, también se constató que un pequeño grupo de pacientes clasificados como no graves según el mDF pertenecían al grupo de riesgo medio y alto según su puntuación ABIC.
La bilirrubina y la urea fueron las únicas variables analíticas con capacidad de predecir mortalidad intrahospitalaria, manteniéndose solo la urea basal como factor predictor independiente de mortalidad al mes, los 6 meses y al año (Fig. 2). Por el contrario, la mayoría de las variables analíticas a los 7 días (leucocitos, TP, bilirrubina, urea, creatinina) adquirieron valor pronóstico de mortalidad. Este hecho probablemente se explicaría por el efecto del tratamiento en la evolución de la HA y la capacidad pronóstica de los cambios en las diferentes variables a los 7 días, como ya se ha descrito en otras series (26,30). En el análisis univariante los parámetros analíticos con valor pronóstico tanto de forma basal como a los 7 días fueron la bilirrubina y la urea plasmática, presentando este último una mayor precisión y especificidad a la hora de predecir mortalidad.
En el análisis de la utilidad de los diferentes índices de gravedad (11-17,19,26), hallamos que, excepto para el índice de Glasgow, obtuvimos resultados similares a estudios previos (10,13,14,16-19,26,30). La precisión fue mayor en los índices calculados en la semana de ingreso respecto a los basales, siendo las mejores AUC para los índices de MELD y ABIC. Todos los índices pronósticos, a excepción del Glasgow, demostraron ser factores pronósticos de mortalidad, tanto precoz como al año, en su cálculo basal y a la semana de evolución. Sin embargo, ninguno fue capaz de predecir la mortalidad a largo plazo (5 años). Es posible que la inefectividad del índice de Glasgow se deba a que tanto la edad como la cifra de leucocitos no fueron factores de riesgo independientes en nuestra serie. En nuestra cohorte, el MELD fue ligeramente superior al ABIC respecto a su capacidad pronóstica, probablemente porque el cálculo de ambos índices se basa en el INR, la creatinina y la bilirrubina, y el ABIC además incluye el factor edad, que en nuestra serie no fue un factor pronóstico. Aunque la mayoría de las variables analíticas a los 7 días tenían capacidad para predecir la mortalidad, escogimos solo la bilirrubina y la urea, ya que igualmente fueron predictores en los datos basales y representan la función hepática y renal, respectivamente.
En conclusión, la puntuación MELD a los 7 días fue el único índice pronóstico en nuestro estudio que se mantuvo como factor independiente predictor de mortalidad tanto a corto como a medio plazo. En cuanto a los factores clínicos y analíticos, los valores de urea y bilirrubina a los 7 días de ingreso fueron los únicos que se mantuvieron como predictores de mortalidad a corto y a medio plazo. La HA grave mantiene una mortalidad precoz elevada a pesar de las terapias disponibles actualmente, por lo que es necesario una correcta estratificación pronóstica de los pacientes. Todos los índices pronósticos existentes en la actualidad, a excepción del Glasgow, se mostraron eficaces en nuestra serie a la hora de valorar el riesgo de mortalidad, siendo el MELD el de mayor fiabilidad. A pesar de que dichos índices son buenos predictores de mortalidad en la hepatitis alcohólica grave, debemos tener en cuenta que la determinación de valores analíticos simples, como la urea y la bilirrubina a los 7 días del ingreso, nos permite identificar a los pacientes con un peor pronóstico tanto a corto como a medio plazo.
![]() Dirección para correspondencia:
Dirección para correspondencia:
Ana Bargalló García. Unidad de Hepatología, CIBERehd.
Servicio del Aparato Digestivo y Unidad de Cuidados Intensivos.
Hospital Germans Trias i Pujol.
Ctra. del Canyet, s/n.
08916 Badalona, Barcelona
e-mail: anabargallo@gmail.com
Recibido: 04-12-2012
Aceptado: 16-09-2013
Bibliografía
1. O'Shea RS, Dasarathy S, McCullough AJ. Alcoholic liver disease. Hepatology 2010;51:307-28. [ Links ]
2. Actualización: Hepatopatía alcohólica - Patogenia. Gastroenterol Hepatol Cont 2007;6:1-7. [ Links ]
3. Actualización: Hepatopatía alcohólica - Diagnóstico y clasificación. Gastroenterol Hepatol Cont 2007;6:8-11. [ Links ]
4. Reuben A. Alcohol and the liver. Curr Opin Gastroenterol 2006;22:263-71. [ Links ]
5. Mathurin P, Duchatelle V, Ramond MJ, Degott C, Bedossa P, Erlinger S, et al. Survival and prognostic factors in patients with severe alcoholic hepatitis treated with prednisolone. Gastroenterology 1996;110:1847-53. [ Links ]
6. Wlodzimirow KA, Eslami S, Abu-Hanna A, Nieuwoudt M, Chamuleau RA. A systematic review on prognostic indicators of acute on chronic liver failure and their predictive value for mortality. Liver Int 2013;33:40-52. [ Links ]
7. Actualización: Hepatopatía alcohólica - Tratamiento. Gastroenterol Hepatol Cont 2007; 6: 12-19. [ Links ]
8. Chedid A, Mendenhall CL, Gartside P, French SW, Chen T, Rabin L. Prognostic factors in alcoholic liver disease. VA Cooperative Study Group. Am J Gastroenterol 1991;86:210-6. [ Links ]
9. Akriviadis E, Botla R, Briggs W, Han S, Reynolds T, Shakil O. Pentoxifylline improves short-term survival in severe acute alcoholic hepatitis: a double-blind, placebo-controlled trial. Gastroenterology 2000;119:1637-48. [ Links ]
10. Maddrey WC, Boitnott JK, Bedine MS, Weber FL, Jr., Mezey E, White RI, Jr. Corticosteroid therapy of alcoholic hepatitis. Gastroenterology 1978;75:193-9. [ Links ]
11. Orrego H, Israel Y, Blake JE, Medline A. Assessment of prognostic factors in alcoholic liver disease: toward a global quantitative expression of severity. Hepatology 1983;3:896-905. [ Links ]
12. Pares A, Bosch J, Bruguera M, Rodes J. Características clínicas y criterios pronósticos en la hepatitis alcoholica. Gastroenterología y Hepatología 1978;1:118-23. [ Links ]
13. Domínguez M, Rincón D, Abraldes JG, Miquel R, Colmenero J, Bellot P, et al. A new scoring system for prognostic stratification of patients with alcoholic hepatitis. Am J Gastroenterol 2008;103:2747-56. [ Links ]
14. Dunn W, Jamil LH, Brown LS, Wiesner RH, Kim WR, Menon KV, et al. MELD accurately predicts mortality in patients with alcoholic hepatitis. Hepatology 2005;41:353-8. [ Links ]
15. Kamath PS, Wiesner RH, Malinchoc M, Kremers W, Therneau TM, Kosberg CL, et al. A model to predict survival in patients with end-stage liver disease. Hepatology 2001;33:464-70. [ Links ]
16. Sheth M, Riggs M, Patel T. Utility of the Mayo End-Stage Liver Disease (MELD) score in assessing prognosis of patients with alcoholic hepatitis. BMC Gastroenterol 2002;2:2. [ Links ]
17. Srikureja W, Kyulo NL, Runyon BA, Hu KQ. MELD score is a better prognostic model than Child-Turcotte-Pugh score or Discriminant Function score in patients with alcoholic hepatitis. J Hepatol 2005;42:700-6. [ Links ]
18. Forrest EH, Evans CD, Stewart S, Phillips M, Oo YH, McAvoy NC, et al. Analysis of factors predictive of mortality in alcoholic hepatitis and derivation and validation of the Glasgow alcoholic hepatitis score. Gut 2005;54:1174-9. [ Links ]
19. Tilg H, Kaser A. Predicting mortality by the Glasgow alcoholic hepatitis score: The long awaited progress? Gut 2005;54:1057-9. [ Links ]
20. Sass DA, Shaikh OS. Alcoholic hepatitis. Clin Liver Dis 2006;10:219-37, vii. [ Links ]
21. EASL clinical practical guidelines: management of alcoholic liver disease. J Hepatol 2012;57:399-420. [ Links ]
22. Levitsky J, Mailliard ME. Diagnosis and therapy of alcoholic liver disease. Semin Liver Dis 2004;24:233-47. [ Links ]
23. Fujimoto M, Uemura M, Kojima H, Ishii Y, Ann T, Sakurai S, et al. Prognostic factors in severe alcoholic liver injury. Nara Liver Study Group. Alcohol Clin Exp Res 1999;23:33S-8S. [ Links ]
24. Mookerjee RP, Lackner C, Stauber R, Stadlbauer V, Deheragoda M, Aigelsreiter A, et al. The role of liver biopsy in the diagnosis and prognosis of patients with acute deterioration of alcoholic cirrhosis. J Hepatol 2011;55:1103-11. [ Links ]
25. Rincon D, Lo Iacono O, Ripoll C, Gomez-Camarero J, Salcedo M, Catalina MV, et al. Prognostic value of hepatic venous pressure gradient for in-hospital mortality of patients with severe acute alcoholic hepatitis. Aliment Pharmacol Ther 2007;25:841-8. [ Links ]
26. Mathurin P, Abdelnour M, Ramond MJ, Carbonell N, Fartoux L, Serfaty L, et al. Early change in bilirubin levels is an important prognostic factor in severe alcoholic hepatitis treated with prednisolone. Hepatology 2003;38:1363-9. [ Links ]
27. Mathurin P, Mendenhall CL, Carithers RL, Jr., Ramond MJ, Maddrey WC, Garstide P, et al. Corticosteroids improve short-term survival in patients with severe alcoholic hepatitis (AH): Individual data analysis of the last three randomized placebo controlled double blind trials of corticosteroids in severe AH. J Hepatol 2002;36:480-7. [ Links ]
28. Cabre E, Rodriguez-Iglesias P, Caballeria J, Quer JC, Sanchez-Lombrana JL, Pares A, et al. Short- and long-term outcome of severe alcohol-induced hepatitis treated with steroids or enteral nutrition: a multicenter randomized trial. Hepatology 2000;32:36-42. [ Links ]
29. Rambaldi A, Saconato HH, Christensen E, Thorlund K, Wetterslev J, Gluud C. Systematic review: Glucocorticosteroids for alcoholic hepatitis -- a Cochrane Hepato-Biliary Group systematic review with meta-analyses and trial sequential analyses of randomized clinical trials. Aliment Pharmacol Ther 2008;27:1167-78. [ Links ]
30. Louvet A, Naveau S, Abdelnour M, Ramond MJ, Diaz E, Fartoux L, et al. The Lille model: A new tool for therapeutic strategy in patients with severe alcoholic hepatitis treated with steroids. Hepatology 2007;45:1348-54. [ Links ]











 text in
text in