INTRODUCCIÓN
La ascitis refractaria es una complicación rara e infrecuente en el posoperatorio de un trasplante hepático, no relacionada con la técnica quirúrgica 1. Las causas se agrupan en sistémicas (no relacionadas con la hipertensión portal) o las relacionadas con una hipertensión portal (prehepáticas, hepáticas o poshepáticas) 2. Dentro de las causas sistémicas, destacan la peritonitis bacteriana o de origen fúngico (70%) y la insuficiencia renal (6%). Por otro lado, dentro de las causas relacionadas con la hipertensión portal predominan la obstrucción de la vena porta, torsión de las venas suprahepáticas o la enfermedad veno-oclusiva 3. Dentro de las causas prehepáticas destaca el hiperaflujo portal, siendo este un diagnóstico por exclusión. Además, se han identificado algunos factores de riesgo que predisponen a este fenómeno, como el tamaño de los vasos, cambios microvasculares durante el episodio de rechazo, la diferencia de tamaño entre el hígado del receptor y del donante, complicaciones en el posoperatorio como la ascitis quilosa, las trombosis y las infecciones. El tratamiento se basa en el uso de diuréticos, paracentesis evacuadoras, shunts peritoneo-venosos y, en casos extremos, el retrasplante.
Presentamos dos casos que se trasplantan por cirrosis secundaria a hipertensión pulmonar (HTP) idiopática y que en el postoperatorio debutan con ascitis refractaria.
CASO CLÍNICO 1
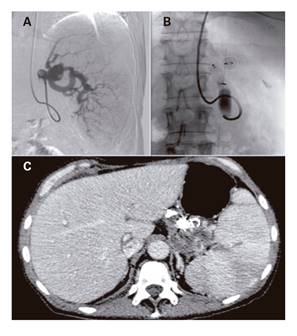
Presentamos el caso de un paciente varón de 70 años con antecedentes de hipertensión arterial (HTA) y diagnóstico de hipertensión portal idiopática de origen prehepático que debutó hace siete años con hemorragia digestiva alta (HDA) secundaria a varices esofágicas. El paciente evolucionó hacia una enfermedad hepática terminal, por lo que se realizó un trasplante hepático (TH) de donante en muerte encefálica, objetivándose en la cirugía una gran esplenomegalia que alcanzaba la línea media con importante circulación colateral. Fue dado de alta tras un posoperatorio favorable, reingresando al mes por ascitis refractaria que no mejoró a pesar de múltiples paracentesis evacuadoras y de tratamiento diurético intensivo. Se descartaron causas de origen renal (función renal normal), infeccioso (cultivo de líquido estéril) y cardiaco (cateterismo cardiaco sin hallazgo de pericarditis constrictiva), presentando una función hepática normal y niveles de inmunosupresión en rango, y se realizó una biopsia transyugular que mostró signos inespecíficos. Además, se realizó una medición de presiones hepáticas en la cual se objetivó un gradiente de 13 mmHg. También se realizó un estudio inmunológico y hematológico en el cual se descartaron trombofilias y alteraciones de la médula ósea. Habiéndose descartado las principales causas de ascitis refractaria, se planteó como probable causa el hiperaflujo portal secundario al hiperesplenismo que se manifestaba en forma de esplenomegalia gigante (según la clasificación de Poulin), por lo que se realizó una embolización completa de la arteria esplénica que se llevó a cabo a través de acceso femoral (Fig. 1). En la tomografía computarizada (TC) de control realizada a la semana del procedimiento se observó una necrosis de más del 90% del bazo. El paciente fue mejorando progresivamente, siendo innecesarios la paracentesis y el tratamiento diurético a los 40 días de la embolización. No se presentó ninguna complicación en relación con la embolización y el paciente se halla actualmente sin ascitis al cabo de seis meses del TH.
CASO CLÍNICO 2
Presentamos el caso de una paciente mujer de 65 años de edad, con antecedente de HTA y diagnóstico de enfermedad hepática a los 37 años, que debuta con HDA por varices esofágicas, realizándose finalmente a los diez años del diagnóstico un shunt esplenorrenal de Warren que mejoró la sintomatología ascítica pero empeoró los episodios de encefalopatía hepática. Finalmente, la paciente se trasplantó a los 30 años del inicio de la sintomatología, con un hígado de donante en muerte encefálica de características óptimas, con ligadura del shunt para mejorar el flujo a través de la vena porta. La paciente cursó con un postoperatorio tórpido, en forma de cuadros convulsivos secundarios a tacrolimus, que requirió cambio a ciclosporina, y deterioro de la función renal con necesidad de hemofiltración. Progresivamente, la paciente presentó al mes del trasplante una ascitis refractaria e hidrotórax que requirió terapia diurética intensiva y paracentesis diarias. Se realizó una biopsia hepática, observándose rechazo agudo grado 2 que se trató con corticoides y aumento de la inmunosupresión sin mejoría de la ascitis. Tras múltiples reingresos por cuadros de hidrotórax y ascitis, se objetivó en pruebas de imagen una esplenomegalia que no presentaba al momento de la cirugía y aumento del flujo esplénico objetivado en el Doppler (Fig. 2). Se realizó embolización de la arteria esplénica, con acceso a través de la arteria humeral. A los tres meses de la embolización esplénica, la paciente se mantiene asintomática sin nuevos episodios de ascitis.
En ambos pacientes el trasplante hepático se realizó con preservación de vena cava e implante con anastomosis de las venas suprahepáticas a la cava con sutura continua, al igual que la anastomosis porto-portal.
DISCUSIÓN
La ascitis refractaria es una complicación infrecuente y potencialmente grave que puede aparecer en el posoperatorio de un trasplante hepático, asociándose con una disminución en la supervivencia de hasta un año. El Club Internacional de la Ascitis la define como una ascitis que persiste más de cuatro semanas después de un trasplante hepático realizado sin incidencias 4.
Uno de los mecanismos fisiopatológicos que subyacen a este fenómeno es el hiperaflujo o hiperperfusión portal 5. Clínicamente se expresa en forma de ascitis o hidrotórax, y es resistente al tratamiento con diuréticos y paracentesis evacuadoras. El hiperaflujo portal condiciona una reducción del flujo arterial hepático usando el mecanismo de respuesta "buffer" o de lavado de la arteria hepática, un mecanismo intrínseco de autorregulación que usa la liberación de adenosina, un potente vasodilatador arterial, para disminuir el flujo arterial. Según esta teoría, el acúmulo de adenosina en el espacio de Mall sería el responsable de la vasodilatación hepática en situación de disminución de flujo portal. Por el contrario, cuando se incrementa el flujo portal, disminuye la adenosina y ocasiona vasoconstricción arterial (6). Todavía no se conoce el lugar exacto de producción de adenosina, pero mientras este sistema tampón funciona de forma adecuada, el daño en forma de alteración enzimática puede no aparecer en los primeros meses postrasplante. Sin embargo, el hecho de estar sometido a un hiperaflujo portal continuo puede desencadenar fenómenos como la ascitis refractaria. El hiperaflujo se alimenta de la colateralidad esplácnica, favorecida principalmente por la circulación esplénica. Por tanto, si se consigue disminuir el aflujo arterial al bazo, disminuyen el retorno venoso y la circulación portal, disminuyendo el hiperaflujo portal y aumentando la liberación de adenosina, que vasodilata la arteria hepática, lo cual mejora el flujo arterial 2. De esta forma, la solución es actuar sobre uno de los eslabones de la cadena, disminuyendo la circulación esplénica con la embolización.
La mayoría de las complicaciones posembolización suelen ser menores y son manejadas de forma conservadora, siendo la más frecuente el síndrome posembolización, que cursa con dolor abdominal.
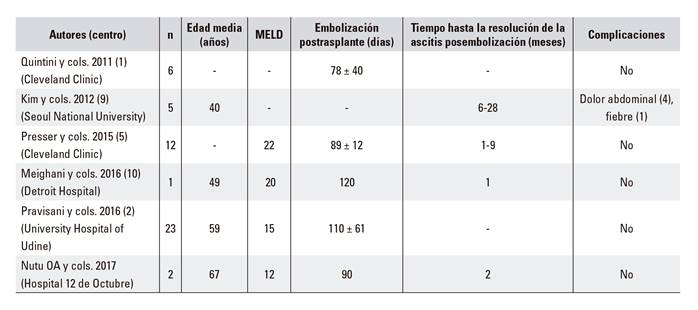
La diferencia de volumen entre bazo/hígado es un factor predictor útil de la respuesta en los pacientes tras la embolización, siendo esta más efectiva si ese ratio es mayor de 0,5. Algunos autores correlacionan en sus estudios el éxito de la embolización con el tamaño del área infartada postratamiento, que es directamente proporcional (7,8). Así mismo, se ha observado que cuanto mayor es el área infartada, más notable es la mejoría en el recuento plaquetario. Además, tras una embolización parcial puede haber una hipertrofia del tejido esplénico residual a largo plazo, en cuyo caso es necesario repetir el procedimiento. En la tabla 1 se exponen los casos publicados en la literatura de ascitis refractaria tratados con embolización esplénica, siendo nuestros casos de los pocos que se trataron con embolización completa.
En conclusión, la embolización de la arteria esplénica como tratamiento de la ascitis refractaria en el postrasplante es una opción terapéutica y podría considerarse una vez descartadas las causas más habituales de la misma.











 text in
text in