INTRODUCCIÓN
Tanto la enfermedad de Crohn (EC) como la tuberculosis (TBC) intestinal son enfermedades granulomatosas crónicas que afectan al tracto gastrointestinal y cuyo diagnóstico diferencial puede llegar a ser un reto para el clínico. Ambas pueden presentar hallazgos clínicos, radiológicos y endoscópicos similares. Sin embargo, difieren en cuanto a la evolución y el manejo, por lo que son imprescindibles un diagnóstico correcto y un alto grado de sospecha 1.
Un tercio de la población mundial se encuentra infectada por TBC (principalmente Mycobacterium tuberculosis y, en menor porcentaje, por Mycobacterium bovis) 1, predominantemente en los países en vías de desarrollo, y es importante destacar que las formas extrapulmonares de TBC afectan al 20% de pacientes inmunocompetentes frente al 50% de inmunodeprimidos 2. La TBC intestinal representa la sexta causa más frecuente de afectación tuberculosa extrapulmonar, observándose en el 11% de los pacientes.
Por otro lado, la EC es una enfermedad inflamatoria crónica intestinal cuya etiología es desconocida y que surge de una interacción entre factores genéticos, ambientales e inmunológicos 3.
La TBC es considerada una infección que afecta predominantemente a países subdesarrollados y, en menor medida, a países occidentales. Sin embargo, la geografía de la enfermedad está cambiando y la incidencia de TBC ha ido incrementándose en los países desarrollados en los últimos años 4,5.
De acuerdo a los datos publicados por la Organización Mundial de la Salud (OMS), en 2016 la TBC continuaba siendo un problema importante de salud pública, ya que más de diez millones de personas a nivel mundial se encuentran infectadas, con las tasas más elevadas en los países del sureste asiático, América y África. En Europa, se observa una incidencia de 32 casos/100.000 habitantes/año. Por otra parte, España es considerado un país de baja incidencia de TBC, con menos de 20 casos/100.000 habitantes/año en el año 2013. Sin embargo, hasta el año 2000, la incidencia de TBC en España fue mucho mayor (hasta 40 casos/100.000 habitantes/año), por lo que esto explicaría la elevada frecuencia de infección tuberculosa latente (ITL) en nuestro país (12,5-33,5%) 5,6,7.
Este cambio en la epidemiología parece debido principalmente a la aparición de nuevos factores de riesgo de TBC (tanto activa como latente) que se han ido añadiendo a los tradicionales (infección por virus de la inmunodeficiencia humana [VIH] u otros estados de inmunosupresión, aumento de la inmigración procedente de áreas endémicas de TBC, etc.). Así, el perfil del paciente con TBC ha cambiado, añadiéndose otros factores de riesgo como los viajes a países de alta prevalencia y el uso generalizado de terapias inmunosupresoras y fármacos biológicos 8). Esto es de especial importancia, ya que el tratamiento con fármacos inmunosupresores como anti-factor de necrosis tumoral (anti-TNF), tiopurinas, inhibidores de la calcineurina o metotrexato, así como los corticoides, aumentan el riesgo de TBC 9.
Otros factores como el tabaquismo o la malnutrición (ambos con frecuencia presentes en los pacientes con EC) pueden también aumentar el riesgo de reactivación de una ITL por encima del 10% 10.
Riestra S y cols. realizaron un estudio retrospectivo en cuatro hospitales españoles en el cual compararon pacientes con enfermedad inflamatoria intestinal (EII) que hubieran desarrollado TBC con pacientes que no la hubieran desarrollado. Los autores observaron que los principales factores de riesgo de desarrollar una infección tuberculosa en pacientes con EII fueron la hospitalización reciente (en los seis meses previos) y el tratamiento con anti-TNF (en los 12 meses previos). Además, más de la mitad (53%) de los casos de TBC diagnosticados en pacientes tratados con anti-TNF ocurrieron tras un año de haber iniciado la terapia 11.
Por otro lado, a pesar de las recomendaciones nacionales de práctica clínica sobre cribado de TBC en los pacientes con EII, continúan apareciendo casos de TBC, sobre todo durante el tratamiento con agentes anti-TNF, lo cual puede deberse a varios motivos. En primer lugar, debido al incumplimiento o manejo incorrecto de las recomendaciones de screening de TBC en los pacientes con EII bajo terapias biológicas. En nuestro país, el 40-58% de los casos de TBC en pacientes que recibían tratamiento con anti-TNF no habían seguido correctamente las recomendaciones establecidas 12. En segundo lugar, por la baja sensibilidad de la prueba de la tuberculina (PT) en estados de inmunosupresión, como es el caso de los pacientes con EII. Otras posibles causas serían los errores en la recogida de datos de la historia clínica o algunos casos que aparecen tras un año de terapia anti-TNF y que podrían corresponderse con infecciones de novo 13,14.
Al mismo tiempo, la incidencia de EC está incrementándose en países endémicos de TBC y en pacientes procedentes de estas áreas, lo cual hace aún más complejo el diagnóstico diferencial. En las últimas décadas, se ha registrado un incremento de la incidencia de EII en zonas donde la prevalencia ha sido tradicionalmente baja, como es el caso del Sureste Asiático, África o Europa del Este 8,9.
En lo referente a la patogenia de la TBC intestinal, Mycobacterium tuberculosis puede alcanzar la mucosa intestinal mediante ingestión del esputo infectado en caso de TBC pulmonar activa concomitante (20-25% de los casos), por ingestión de leche contaminada por Mycobacterium bovis (lo cual es muy infrecuente en países desarrollados por las medidas de higiene y la pasteurización de la leche) o bien por vía hematógena a través de un foco pulmonar activo o una infección diseminada. La transmisión por contacto directo a órganos adyacentes es muy infrecuente 2,15.
En cuanto al patrón de distribución, la localización más frecuente de la TBC dentro del tracto digestivo es el intestino delgado (33,8%) seguido de peritoneo (30,7%), colon (22,3%), hígado (14,6%) y tracto superior (8,5%). Además, cabe destacar que la región ileocecal y el íleon terminal son las áreas más comúnmente afectadas, debido probablemente a la elevada concentración de agregados linfoides en esta localización 9.
HALLAZGOS CLÍNICOS
La TBC es considerada clásicamente como "la gran simuladora" por su gran variabilidad en cuanto a sintomatología y forma de presentación inespecífica, que dificulta el diagnóstico diferencial con otras entidades clínicas.
El dolor abdominal (predominantemente en fosa iliaca derecha) es el síntoma más frecuente (85%) en la TBC intestinal. Otros síntomas que pueden estar presentes son: pérdida de peso (66%), fiebre (35-50%) o diarrea (20%). Una forma poco frecuente de presentación es la perforación intestinal (1-5%), que requiere intervención quirúrgica urgente por el riesgo de peritonitis 16,17.
Existen algunas características clínicas que nos orientarían a una TBC intestinal como son la astenia, la fiebre elevada y persistente con sudores vespertinos (en ausencia de infección o absceso intraabdominal), la afectación peritoneal con ascitis o la presentación más aguda con un menor tiempo de evolución de los síntomas (Tabla 1).
Tabla 1 Características endoscópicas, clínicas, radiológicas e histológicas de la TBC intestinal y la EC que nos ayudan en el diagnóstico diferencial
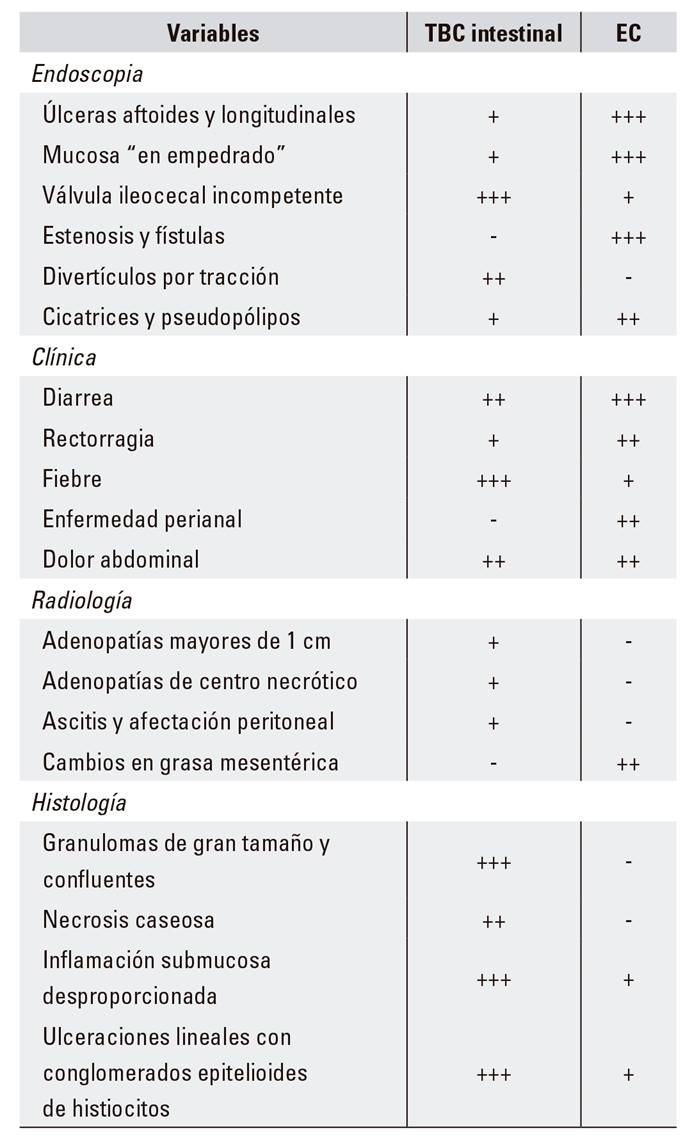
La EC cursa con una sintomatología similar en cuanto a fiebre, diarrea crónica o pérdida de peso, sin embargo, se presenta con una mayor cronicidad de los síntomas y alternando brotes clínicos con periodos de remisión clínica. La presencia de fístulas, abscesos, estenosis, sangre en las deposiciones o enfermedad perianal apoyarían en mayor medida el diagnóstico de EC 16,18,19.
La presencia de manifestaciones extraintestinales suele asociarse a la EC, si bien deben ser valoradas cuidadosamente, ya que la TBC también puede presentar afectación articular, oftalmológica o dermatológica, simulando una EC con afectación extraintestinal. Sin embargo, la coexistencia de colangitis esclerosante primaria sugiere fuertemente el diagnóstico de EC 20.
En cuanto al riesgo de perforación, teóricamente debería ser menor en la TBC intestinal por la fibrosis peritoneal y la formación de adherencias intestinales en esta entidad. No obstante, se ha observado una incidencia de perforación mayor en la TBC intestinal (alrededor del 1-15%) en comparación con la EC (1,5-3%) 21,22,23 (Tabla 1).
HALLAZGOS DE LABORATORIO
En lo que refiere a los hallazgos de laboratorio, podemos encontrar alteraciones inespecíficas como son la elevación de reactantes de fase aguda (velocidad de la sedimentación globular [VSG] y proteína C reactiva [PCR]), anemia o alteración de los parámetros nutricionales (hipoproteinemia, hipoalbuminemia, disminución de los niveles de transferrina).
La prueba de la tuberculina (PT), más conocida como técnica de Mantoux, consiste en la inyección intradérmica de 0,1 ml del derivado purificado del antígeno proteico tuberculínico o PPD en la cara anterior del antebrazo y su posterior lectura a las 72 horas. Se considera positiva cuando el diámetro de la induración es mayor o igual a 5 mm 24,25.
En áreas de baja incidencia de TBC (< 10 casos por cada 100.000/año) y en aquellas donde se encuentra disponible la vacunación, un resultado positivo del Mantoux tiene gran probabilidad de corresponder a un falso positivo. Asimismo, otra de sus limitaciones es la posibilidad de anergia en pacientes inmunodeprimidos (VIH o bajo tratamiento inmunosupresor), dando lugar a falsos negativos 25.
Por ello, en los pacientes con EII bajo tratamiento inmunosupresor, se aconseja repetir la PT a los 7-10 días con objetivo de aumentar la reactividad ante el antígeno, lo que se conoce como "efecto Booster". La realización de una segunda PT a los 7-10 días de una primera PT negativa permite diagnosticar hasta un 14% de los pacientes 14.
Es muy importante resaltar que la PT no es útil para discriminar entre infección activa o latente por MT o efecto de vacunación previa 9,19.
La PT resulta positiva en el 50% de los pacientes con TBC intestinal y su valor diagnóstico en este contexto no es bien conocido 25.
Por otro lado, se han desarrollado nuevas técnicas de laboratorio como son los test IGRA (Interferon Gamma Release Assay), que permiten detectar la producción de interferón-gamma (IFN-) por parte de los linfocitos T sensibilizados frente a MT.
Este test presenta mayor sensibilidad y especificidad respecto a la PT (81% y 85%, respectivamente) y se asocia a un menor número de falsos negativos en pacientes inmunocomprometidos 26,27,28.
Las principales ventajas de los test IGRA respecto a la PT son: mayor objetividad en la interpretación de sus resultados (sin necesidad de una segunda lectura) y ausencia de afectación de los resultados por la vacunación previa.
No obstante, los IGRA tampoco permiten diferenciar entre infección activa o latente y sus resultados pueden verse influenciados en pacientes bajo tratamiento inmunosupresor 29,30.
Los dos test comercializados actualmente son: Quantiferon-TB Gold (Cellestis, Carnegie, Australia) y T-SPOT-TB (Oxford, Inmunotec, UK), que utilizan las técnicas ELISA y ELISPOT, respectivamente. El más utilizado en nuestro medio es el Quantiferon-TB, que ha mostrado una sensibilidad y especificidad de hasta el 86% y 93%, respectivamente. La principal ventaja de estos test es que presentan un valor predictivo negativo (VPN) elevado del 91-94%, lo cual nos permite descartar TBC intestinal de manera fiable en los casos en que el test resulta negativo 30,31.
A pesar del conocido efecto del tratamiento inmunosupresor sobre los test IGRA, se ha comprobado que el uso combinado de IGRA y PT mejora el cribado de TBC en los pacientes con EII bajo tratamiento inmunosupresor, aumentando el número de pacientes diagnosticados de ITL. Arias-Guillén M y cols. observaron que la positividad de la PT era mucho menor en pacientes con dos o más fármacos inmunosupresores y que, en estos pacientes, los IGRA detectaron diez casos de ITL no identificados mediante PT 32.
Por todo ello, en pacientes con EII bajo tratamiento inmunosupresor (tiopurinas, metotrexato y/o corticoides) que sean subsidiarios de anti-TNF, debe realizarse cribado doble de ITL mediante la realización de los dos test (PT e IGRA), preferiblemente el mismo día.
Por otro lado, se puede realizar el cultivo de M. tuberculosis en muestras intestinales obtenidas mediante colonoscopia con toma de biopsias (se recomienda tomar al menos seis muestras). Sin embargo, su sensibilidad es baja (resultando positivo en el 25-35% de los casos) y consume mucho tiempo (3-8 semanas), por lo que presenta una baja rentabilidad diagnóstica 16,33.
Una alternativa prometedora para solventar este problema es la realización del test de la reacción en cadena de la polimerasa (PCR) de Mycobacterium tuberculosis (PCR-MT) en una muestra de mucosa intestinal (obtenida vía endoscópica o quirúrgica) o bien en una muestra fecal. Varios trabajos han estudiado el papel de la PCR-MT en el diagnóstico de la TBC intestinal con resultados mixtos. Ramadass y cols. informaron de una sensibilidad y especificidad del 79% y 88% respectivamente para el análisis de la PCR fecal mientras que el trabajo de Gan y cols. mostró una sensibilidad y especificidad del 64,1% y 100% respectivamente utilizando la PCR en mucosa intestinal 34,35.
Jin T y cols. realizaron una revisión sistemática y metaanálisis de nueve estudios, y observaron que la PCR-MT presenta una elevada especificidad (95%) para diferenciar entre TBC intestinal y EC. No obstante, un resultado negativo no excluye el diagnóstico de TBC debido a su baja sensibilidad (47%) 36.
Otra ventaja de la utilización de la PCR-MT es la velocidad con que se obtiene el diagnóstico, ya que tarda tan solo 48-72 horas.
Por otro lado, la presencia de anticuerpos anti-Saccharomyces cerevisae (ASCA) positivos son típicos de la EC, con una especificidad elevada (83%). No obstante, la determinación aislada de ASCA no resulta de utilidad en el diagnóstico diferencial entre EC y TBC, ya que presentan una baja sensibilidad (33%) en el diagnóstico de EC y pueden tener tasas de positividad muy similares en los pacientes con TBC 2.
Sin embargo, la combinación de ASCA con los test IGRA aumenta la rentabilidad diagnóstica. Así, en los pacientes con ASCA positivos y Quantiferon-TB negativo, la sensibilidad y especificidad para el diagnóstico de EC se incrementan hasta un 44,4% y 96%, respectivamente (37,38,39.
HALLAZGOS HISTOLÓGICOS
Tanto la EC como la TBC intestinal pertenecen al grupo de enterocolitis granulomatosas, si bien el mecanismo de formación de granulomas va a ser distinto en cada una de ellas.
Así, en la TBC intestinal, la bacteria (M. tuberculosis) favorece la formación de granulomas mediante macrófagos y linfocitos que le permiten escaparse de la respuesta inmune del huésped. Sin embargo, en la EC se produce una pérdida de la barrera intestinal y un aumento de la permeabilidad de antígenos que conducen a una respuesta inmune desmesurada con formación de granulomas 40.
La presencia de granulomas necrotizantes ha sido tradicionalmente el gold standard para el diagnóstico de confirmación de la TBC intestinal. No obstante, estos hallazgos solo se encuentran en una pequeña proporción de los pacientes (22-40%) 15,41,42, pudiendo encontrar en estos pacientes también granulomas no necrotizantes.
Por tanto, es necesario fijarnos en otras características de los granulomas de la TBC intestinal que nos pueden ayudar en mayor medida en el diagnóstico diferencial con la EC como son el tamaño, el número o la distribución de los mismos. Típicamente, los granulomas en la TBC intestinal suelen ser múltiples (cinco o más granulomas por campo), confluentes y de gran tamaño (> 400 µm) 15,41, mientras que en la EC los granulomas suelen ser pequeños (< 200 µm), desorganizados y no confluentes y afectar a la capa mucosa (Fig. 1).

Fig. 1 A. Abundantes bacilos ácido-alcohol resistentes (BAAR) mediante la tinción de Ziehl-Nielsen. B. Granuloma con necrosis caseosa y abscesificación así como llamativo infiltrado inflamatorio de linfocitos polimorfonucleares (PMN).
Otros datos que apoyarían el diagnóstico de TBC intestinal son: la afectación inflamatoria desproporcionada a nivel de la capa submucosa y la presencia de conglomerados de histiocitos epitelioides. Este último hallazgo se ha asociado a una elevada especificidad diagnóstica (94%) 43.
Por último, también podrían ser de utilidad las técnicas de inmunohistoquímica para identificar marcadores como el CD73, el cual se expresa en las células mesenquimales que rodean a los granulomas en la TBC intestinal, encontrándose ausentes en la EC 44.
HALLAZGOS RADIOLÓGICOS
En cuanto al diagnóstico por imagen, resulta imprescindible la realización de una radiografía de tórax, que mostrará hallazgos típicos de TBC pulmonar concomitante hasta en un 25% de los casos. No obstante, hay que tener en cuenta que una radiografía de tórax normal no descarta el diagnóstico de TBC intestinal.
Los hallazgos de imagen son muy similares en la EC y en la TBC intestinal, aunque existen características que pueden ayudar en el diagnóstico diferencial, por lo que se recomienda la realización de una tomografía computarizada (TC) abdominal que nos permita evaluar la extensión de la enfermedad así como valorar la afectación de otros órganos y estructuras como mesenterio, peritoneo y ganglios linfáticos.
Algunas características como el engrosamiento asimétrico de la pared intestinal (generalmente, un grosor de pared menor de 6 mm), la afectación peritoneal con ascitis y la presencia de adenopatías en el territorio de la arteria cólica derecha, mayores de 1 cm, calcificadas o con centro necrótico, apoyan fuertemente el diagnóstico de TBC intestinal.
Sin embargo, la presencia de un engrosamiento simétrico y generalmente mayor de 6 mm de la pared intestinal con afectación transmural y cambios inflamatorios en la grasa pericólica y mesentérica son más frecuentes en la EC 6,15,18.
La presencia de fístulas y abscesos tiene una incidencia significativamente mayor en la EC 45,46.
No obstante, se da cierta controversia en su utilidad en el diagnóstico diferencial ya que existen algunos estudios que muestran una frecuencia similar de abscesos y fístulas en EC y TBC intestinal 47.
HALLAZGOS ENDOSCÓPICOS
Finalmente, resulta crucial la realización de una colonoscopia completa con ileoscopia en el diagnóstico diferencial, ya que ambas patologías tienen preferencia por la región ileocecal.
En general, la afectación de menos de cuatro segmentos de colon con úlceras transversales y cicatrices, la presencia de una válvula ileocecal incompetente así como estenosis únicas y cortas y la presencia de divertículos por tracción son hallazgos característicos de la TBC intestinal (Fig. 2).
En la EC, sin embargo, encontraremos con mayor frecuencia ulceraciones aftoides y longitudinales con una afectación discontinua de la mucosa ("en empedrado"), estenosis de la válvula ileocecal y enfermedad perianal asociada 8.
Una de las grandes ventajas del estudio endoscópico es que permite tomar muestras de la mucosa y de las ulceraciones, lo cual ayuda a confirmar el diagnóstico. Se recomienda tomar un mínimo de seis muestras de la mucosa intestinal.
Ho Bae J y cols. desarrollaron inicialmente un score endoscópico para diferenciar entre TBC intestinal y EC que arrojó una sensibilidad del 65% para EC y del 97,5% para TBC. Además, estos autores propusieron y validaron un nuevo score combinado basado no solo en características endoscópicas sino también en hallazgos radiológicos y de laboratorio, aumentando la precisión diagnóstica a un 96,3% y pudiendo ser de gran utilidad para el diagnóstico diferencial entre TBC intestinal y EC. Cada parámetro sumaba un punto en el caso de EC o bien restaba un punto en caso de que fuera compatible con TBC intestinal. La probabilidad esperada de EC con 0-2 puntos era mayor del 90% 48.
TRATAMIENTO
Finalmente, el tratamiento difiere significativamente en ambas patologías. En la EC se utilizan corticoides, inmunosupresores y agentes biológicos. Concretamente estos últimos se han asociado a un riesgo significativo de reactivación de TBC latente, lo cual puede conducir a una infección diseminada con afectación extrapulmonar y empeorar drásticamente el pronóstico de la enfermedad. Asimismo, el uso de fármacos antituberculosos en la EC retrasa el manejo óptimo de la enfermedad y aumenta la tasa de resistencias a fármacos. Por ello, se encuentra ampliamente recomendado el cribado de TBC latente previo al inicio de tratamiento con agentes anti-TNF 14.
El uso de corticoides y fármacos anti-TNF alfa también se ha asociado a un riesgo elevado de perforación intestinal en pacientes con TBC intestinal. No obstante, el papel de los corticoides en la TBC es controvertido, recomendándose su uso en pericarditis y meningitis de origen tuberculoso por haber demostrado una reducción de la mortalidad en ambos escenarios 49.
Por todo lo anterior, cabe destacar la importancia de esperar al resultado de las pruebas complementarias y mantener una elevada sospecha clínica en pacientes con alto riesgo y sospecha de TBC, evitando pautar corticoides sistémicos en base exclusivamente a los hallazgos endoscópicos.
Ante una TBC intestinal confirmada, el tratamiento de elección sería con fármacos antituberculosos (isoniazida, rifampicina, pirazinamida y etambutol) durante los dos primeros meses para continuar otros cuatro meses con isoniazida y etambutol.
Así, Epstein D y cols. plantearon un posible algoritmo diagnóstico-terapéutico a seguir en los pacientes con afectación inflamatoria ileal o ileocecal en los que el resultado histológico y microbiológico no fuera concluyente (ausencia de granulomas no caseificantes o de bacilos ácido-alcohol resistentes [BAAR] en la biopsia intestinal), sobre todo en pacientes inmunodeprimidos y procedentes de áreas endémicas. Por tanto, en los casos en que exista una elevada sospecha de TBC intestinal en base a los hallazgos clínicos o endoscópicos, se debe hacer hincapié en el contexto epidemiológico del paciente y sus antecedentes (TBC pasada, TBC pulmonar activa con lesiones en radiografía de tórax, infección por VIH, test positivos para TBC latente), así como en los hallazgos radiológicos, recomendándose en este tipo de pacientes el inicio de tratamiento con tuberculostáticos durante dos meses y posterior reevaluación. En aquellos pacientes que presenten mejoría clínica-analítica, se recomienda completar el tratamiento.
Sin embargo, en pacientes inmunocompetentes, sin antecedentes personales de TBC y que presenten una radiografía de tórax normal, test negativos para TBC latente así como hallazgos clínicos o endoscópicos sospechosos de EC, se debería iniciar tratamiento específico de la EC (corticoides sistémicos o bien de baja biodisponibilidad) y reevaluar a los dos meses. Finalmente, en aquellos pacientes con diagnóstico dudoso y que no presenten una respuesta favorable al tratamiento inicial, podría considerarse la realización de una laparoscopia diagnóstica con análisis de la pieza quirúrgica 15.
Recientemente, ha sido publicado un nuevo algoritmo de decisión en los casos de duda en el diagnóstico diferencial entre TBC intestinal y EC, propuesto por V. Pratap Mouli y cols.
Este grupo propone iniciar tratamiento de entrada con tuberculostáticos en los casos dudosos y reevaluar la respuesta clínica a los dos, tres y seis meses de tratamiento. En aquellos pacientes que no presenten mejoría clínica o incluso empeoren, se debería realizar una nueva colonoscopia con toma de biopsias para descartar otros diagnósticos como la EC. En este estudio, se observó que el 37% de los pacientes con EC mejoraban clínicamente tras seis meses de tratamiento antituberculoso, pudiendo ser este hecho debido a que ambas son enfermedades granulomatosas y a la historia natural de la EC, que puede cursar con remisión espontánea hasta en el 20% 50.
No obstante, en este estudio se demostró una correlación muy baja entre la respuesta clínica y endoscópica al tratamiento, ya que tras el tratamiento tuberculostático, el 100% de los pacientes con TBC intestinal presentó curación mucosa. Sin embargo, en los pacientes con EC solo presentó curación de la mucosa intestinal el 5%, mientras que el 87% se mantuvo sin cambios y el 8% de los pacientes incluso empeoró.
Por todo ello, independientemente de la respuesta clínica al tratamiento, se recomienda una valoración endoscópica para diferenciar ambas patologías.
Finalmente, el tratamiento quirúrgico quedaría reservado para los pacientes con TBC intestinal complicada (abscesos, fístulas, oclusión o perforación intestinal).
CONCLUSIONES
El diagnóstico diferencial entre TBC intestinal y EC resulta especialmente difícil y puede llegar a ser un verdadero reto en muchas ocasiones, sobre todo cuando se trata de pacientes inmigrantes de áreas endémicas de TBC o inmunocomprometidos. Un diagnóstico incorrecto puede prolongar el curso de la enfermedad así como favorecer el desarrollo de complicaciones como la perforación intestinal o la TBC diseminada.
Por tanto, resulta imprescindible una elevada sospecha diagnóstica basada en la historia clínica y la exploración física junto a la combinación de hallazgos radiológicos, endoscópicos e histológicos para asegurar el diagnóstico e iniciar un tratamiento específico de forma precoz.
Es importante no iniciar tratamiento de entrada basado exclusivamente en los hallazgos endoscópicos, sobre todo en pacientes de alto riesgo.
En los casos dudosos, podría plantearse el inicio durante 2-6 meses con tratamiento antituberculoso, reevaluando posteriormente la respuesta clínica y, sobre todo, endoscópica, ya que se ha visto que la gran mayoría de pacientes con TBC intestinal presentan una curación endoscópica tras el tratamiento antituberculoso, a diferencia de los pacientes con EC.











 texto en
texto en 



