My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista Española de Cirugía Oral y Maxilofacial
On-line version ISSN 2173-9161Print version ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.26 n.4 Madrid Jul./Aug. 2004
Artículo Clínico
Utilización del colgajo de músculo temporal en cirugía reconstructiva maxilofacial. Revisión de 104 casos
Use of the temporalis muscle flap in maxillofacial reconstruction surgery.
A review of 104 cases
I. Zubillaga Rodríguez1, G. Sánchez Aniceto2, I. García Recuero2, J.J. Montalvo Moreno3
| Resumen: Introducción: el colgajo de músculo temporal ha sido empleado en reconstrucción craneofacial desde hace más de 100 años. El primer caso descrito en la literatura fue publicado por Lentz en 1895. Hoy en día el uso de colgajos locales con músculo temporal parece ser desplazado por el uso de colgajos libres microvascularizados en la reconstrucción craneofacial. En nuestra experiencia dichos colgajos locales constituyen una opción segura en muchos de nuestros pacientes. Palabras clave: Músculo temporal; Cirugía reconstructiva craneofacial; Maxilectomía; Base de cráneo. | Abstract: Introduction: Temporalis miofascial flap has been used for craniofacial reconstruction since more than 100 years. The first described case in the medical literature was published by Lentz in 1895. The use of pedicled temporalis muscular flaps in cranial or facial reconstruction seems to be shifted nowadays by microvascular free flaps. Nevertheless, in our experience, this miofascial pedicled flap demonstrates to be a safe option for midfacial and lateral cranial base defects. Key words: Temporalis muscle; Craneofacial reconstructive surgery; Maxillectomy; Cranial base surgery.
|
1 Médico Residente
2 Médico Adjunto
3 Jefe de Servicio
Servicio de Cirugía Oral y Maxilofacial, Hospital Universitario 12 de Octubre, Madrid
Correspondencia:
Ignacio Zubillaga Rodríguez
Servicio de Cirugía Oral y Maxilofacial.
Hospital Universitario 12 de Octubre.
Avenida de Córdoba s/n. 28041 Madrid
E-mail: ignaciozubillaga@yahoo.es
Introducción
El músculo temporal ha sido empleado en cirugía reconstructiva craneofacial desde hace más de 100 años. Fue Lentz en 1895 el primero en publicar la utilización de dicho músculo en un paciente con anquilosis temporomandibular, siendo asimismo uno de los primeros colgajos musculares descritos.1 Golovine describió su uso tras la realización de una exenteración orbitaria en 1898.2 Gillies3 en 1919 aplicó el músculo para reconstruir un defecto en la mucosa yugal y en 1930 como técnica de reanimación facial.
Campbell4 en 1948 lo aplicó como técnica reconstructiva postmaxilectomía siendo lecho receptor de injertos óseos. También ha sido utilizado para aislar el sistema nervioso central tras cirugía oncológica de base de cráneo5,6 y para cierre de fisuras palatinas no separadas en adultos.
Hoy en día el uso de colgajos locales como el músculo temporal parece ser desplazado por el uso de colgajos libres microvascularizados en reconstrucción maxilofacial pero en nuestra experiencia constituye una opción versátil y segura para nuestros pacientes.
Objetivos
1. Mostrar nuestras indicaciones y resultados en cirugía reconstructiva maxilofacial con el músculo temporal.
2. Breve descripción anatómica, variantes del colgajo y técnica quirúrgica con sus refinamientos.
3. Análisis de las complicaciones
Material y método
Análisis retrospectivo de 104 pacientes con defectos del área maxilofacial reconstruidos con 108 colgajos miofasciales de músculo temporal desde enero de 1991 hasta junio de 2003 en el servicio de Cirugía Oral y Maxilofacial del Hospital Universitario «12 de Octubre» de Madrid.
El rango de edad de los pacientes fue de 16 a 87 años siendo la edad media de 53. Respecto a la distribución por sexo 68 eran varones y 35 mujeres. El seguimiento postquirúrgico osciló entre los 4 y los 120 meses con una media de 40 meses. En 4 pacientes se utilizó el colgajo temporal de forma bilateral presentando todos ellos anquilosis bilateral de la articulación temporomandibular.
Anatomía y técnica quirúrgica
El músculo temporal se inserta en la línea temporal superior ocupando la fosa temporal. Desciende bajo el arco cigomático hasta su inserción caudal en la apófisis coronoides y borde anterior de la rama mandibular. Con forma de abanico, tiene una longitud media anteroposterior de 8 cm. y craneocaudal de 6 cm. El grosor aumenta al aproximarse al arco cigomático (1,5 cm.) siendo de 0,5 cm. en la periferia.
Recibe su inervación a través de ramas temporales procedentes de la tercera división del nervio trigémino las cuales penetran por su cara profunda en número de 3 a 4. Es preciso tener en cuenta la atrofia por denervación que se producirá a nivel muscular cuando es utilizado en cirugía reconstructiva de base de cráneo si ha existido lesión y/o resección del nervio trigémino.
Desde el punto de vista de su vascularización, es un músculo tipo III de la clasificación de Mathes y Nahai7 con los siguientes pedículos vasculares.8,9
a. Arteria temporal profunda anterior, responsable de la vascularización del 20% anterior del territorio muscular. Penetra por la cara profunda muscular 1 cm. anterior a la apófisis coronoides.
b. Arteria temporal profunda posterior, responsable del 40% medio del territorio muscular. De mayor diámetro que el anterior, penetra 1,7 cm. posterior a la apófisis coronoides. Ambas ramas proceden de la arteria maxilar interna.
c. arteria temporal media, responsable del 40% posterior del territorio muscular. Procede de la arteria temporal superficial.
d. ramas adicionales que parten directamente de la arteria maxilar interna en el tercio inferior muscular.
En el plano coronal, la vascularización muscular se dispone principalmente en la zona medial y lateral del músculo con densidad vascular significativamente menor en la zona media. Dicha disposición permite una división sagital muscular que asegure la vascularización del mismo y garantice una técnica reconstructiva fiable. Asimismo, la disposición vascular en el pleno sagital ya expuesta permite su división coronal para una reconstrucción adecuada según el defecto creado. 8
El retorno venoso se produce generalmente a través de dos venas que acompañan a cada arteria. Son frecuentes las anastomosis intramusculares arterioarteriales y venovenosas, típicas de la periferia muscular. La afectación de dichas anastomosis provoca edema muscular local dificultando el paso del temporal bajo el arco zigomático necesario en ocasiones para una reconstrucción precisa. Respecto a la técnica quirúrgica, todos los colgajos de músculo temporal fueron tallados a través de un abordaje coronal incluyendo los refinamientos necesarios encaminados a evitar la lesión de la rama frontal del VII par craneal (Fig. 1). En ocasiones se talla a través del mismo abordaje la fascia parietotemporal en los casos en los que sea necesaria generalmente para aumentar la vascularización de injertos empleados en la reconstrucción orbitaria10 (Fig. 2).
Existen 5 configuraciones básicas del colgajo de músculo temporal: músculo solo, miofascial, mioperióstico, miocutáneo y mioóseo.11
En nuestra serie, todos los colgajos fueron miofascioperiósticos sobre la fosa temporal preservando así la vascularización propia del músculo temporal.
La fascia temporal es liberada de sus inserciones zigomáticas, se incrementa así el arco de rotación y especialmente en reconstrucción intraoral disminuye la posibilidad de estrangular el pedículo. En dicha reconstrucción intraoral un túnel es creado a través de la fosa infratemporal y el colgajo es vehiculizado hacia la cavidad oral con dos suturas de seda. A veces se realiza osteotomía del arco cigomático para facilitar la movilización del colgajo, reponiéndolo posteriormente mediante osteosíntesis del mismo (Fig. 3). En ocasiones es preciso aumentar el arco de rotación del colgajo para acceder sin tensión al defecto a reconstruir. Para ello es posible realizar la coronoidectomía mas frecuente en casos de reconstrucción intraoral12 (Fig. 4).
La porción de músculo temporal a tallar depende de la localización y tamaño del defecto a reconstruir, siendo posible su división coronal, sagital o el empleo completo de todo el músculo.8 Cuando el músculo va a ser utilizado parcialmente, se emplea la porción anterior para el proceso reconstructivo y la porción posterior remanente se rota anteriormente en la fosa temporal. Se preserva una pequeña cincha muscular fija a la cresta temporal anterior que permita la sutura de dicho músculo temporal posterior remanente tras ser rotado.
Indicaciones
La proximidad anatómica del músculo temporal al tercio superior y medio facial hace que sea empleado con relativa frecuencia en el campo de la cirugía reconstructiva craneofacial.
Hemos empleado un total de 108 colgajos miofasciales temporales con las siguientes indicaciones:
A. Reconstrucción de defectos postmaxilectomía (n=44)13 (Figs. 5- 8).
Dependiendo del tipo de maxilectomía realizada (parcelar o ampliada) es precisa la utilización de únicamente la porción anterior del músculo temporal o del mismo en su totalidad. Dicho defecto potresección permite la vehiculización directa del músculo temporal desde su inserción en la fosa temporal bajo el arco cigomático hacia la cavidad oral. La fascia temporal es suturada firmemente al defecto intraoral de tal forma que el músculo temporal obture el defecto. Algunos autores son partidarios del mantenimiento del arco cigomático pediculado al músculo masetero para vehiculizar la cincha de músculo temporal en aquellos pacientes que han recibido radioterapia previa local. Es posible la reconstrucción del reborde óseo alveolar uniéndolo al reborde infraorbitario y a la apófisis pterigoides con injertos de cresta iliaca a los 6 meses de la cirugía. Posteriormente se completará la rehabilitación protésica mediante la colocación de implantes osteointegrados 6 meses después. En ocasiones es precisa la realización de vestibuloplastias en este acto quirúrgico.
B. Cirugía de base de cráneo (n=25)
Se distribuyen los defectos postquirúrgicos en las siguientes localizaciones:
B1. Fosa craneal anterior (n=15)
Resección anterolateral (n=9)
Resección lateral (n=6)
B2. Fosa craneal media (n=5)
B3. Fosa craneal posterior (n=2)
B4. Clivus (n=3
El objetivo fundamental perseguido es el aislamiento adecuado, evitando la presencia de espacios muertos, entre el sistema nervioso central y la vía aerodigestiva superior14 (Fig. 9-10). De esta forma será posible prevenir la aparición de fístula de líquido cefalorraquídeo con el consiguiente riesgo de meningitis asociada.
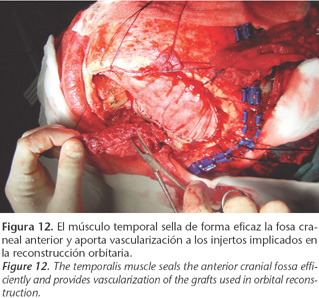
El músculo temporal aporta una cantidad sustancial de tejido bien vascularizado que asegura un sellado eficaz de la base craneal pudiendo extenderse incluso más allá de la línea media hacia el lado contralateral obliterando así posibles espacios muertos existentes. En este tipo de procedimientos quirúrgicos de la base craneal es frecuente la resección asociada de una o varias paredes orbitarias. Injertos de calora craneal son empleados para la reconstrucción de las mismas. El músculo temporal supone un aporte vascular adecuado para dichos injertos óseos libres (Figs. 11-12).
C. Cavidad oral-orofaringe (n=23).
Se distribuyen los defectos a reconstruir de la siguiente manera:
Mucosa yugal (n=8).
Paladar blando (n=7).
Trígono retromolar (n=5).
Orofaringe (n=3).
La vehiculización del músculo temporal se realiza a través del túnel creado en la fosa infratemporal bajo el arco cigomático. En ocasiones es mandatoria una osteotomía cigomática para pasar el colgajo y alcanzar de forma adecuada el defecto a reconstruir.15
La fascia del músculo temporal en contacto con la cavidad oral sufre un proceso de metaplasia (Fig. 13) desde la periferia del colgajo siendo ya apreciable en la tercera semana postoperatoria.
D. Exenteración orbitaria (n=6).
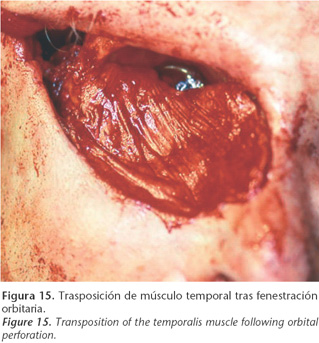
Se realiza una fenestración ósea en la pared lateral orbitaria a nivel de la sutura esfenocigomática fijando el músculo temporal a las partes blandas periorbitarias remanentes (Figs. 14-15). El tallado de un injerto libre dermoepidérmico del muslo tapizará la porción externa del músculo temporal el cual obliterará la cavidad orbitaria.
Las indicaciones descritas hasta el momento pertenecen al campo de la patología oncológica (n=98). 75 pacientes presentaban tumores malignos recibiendo radioterapia postoperatoria 53 de los mismos.
E. Anquilosis de la articulación temporomandibular (n=6).
Tras la resección del bloque anquilótico (bilateral en 4 pacientes) mediante incisión preauricular se procedió al tallado de una cincha temporal central que se interpone y sutura al cuello condilar remanente con el fin de crear una neoarticulación temporomandibular. F. Secuelas faciales postraumáticas (n=2) tras agresión con arma de fuego, empleándose para reconstruir defectos óseos conminutos y de partes blandas asociadas en el tercio medio facial.
G. Reanimación facial (n=2) mediante técnica de Rubin.
Resultados
De los 108 colgajos miofasciales temporales tallados se objetivó necrosis total del mismo en 3 casos y parcial en 4, debido a isquemia secundaria a problemas mecánicos en casos de reconstrucción intraoral al ser pediculado bajo el arco cigomático. Asimismo, en este grupo de pacientes se apreció dehiscencia parcial de la sutura intraoral en 19 casos. 8 pacientes presentaron trismus postoperatorio; en todos ellos el músculo temporal fue empleado para reconstruir defectos oncológicos en trígono retromolar y/o mucosa yugal. Una fisioterapia masticatoria estricta prolongada colabora en la mejoría postquirúrgica de dichos pacientes. En los casos con resección de base de cráneo se evidenció fístula de líquido cefalorraquídeo en 7 pacientes. La aplicación de medidas conservadoras (reposo +/- drenaje lumbar) consiguió la resolución del proceso. Como secuela estética franca se apreció deformidad en la fosa temporal en 13 pacientes, todos ellos pertenecientes a los primeros casos tratados con músculo temporal como método reconstructivo sin tratamiento de relleno adicional de la fosa temporal. Tras el empleo de materiales aloplásticos (n=20) para relleno de la fosa temporal se han detectado 5 casos de sobreinfección de dicho material siendo precisa su retirada tras instauración de tratamiento antibiótico. En dos pacientes se apreció parálisis de la rama frontal como consecuencia de la técnica quirúrgica.
Discusión
A pesar de sus más de 100 años de historia, el colgajo de músculo temporal permanece vigente en el momento actual. Su proximidad anatómica al tercio medio y superior facial lo convierte en una opción segura y versátil como método reconstructivo pediculado locorregional.16 Sin embargo, existen otras posibilidades terapéuticas reconstructivas. Algunos autores defienden la colocación de obturadores palatinos obviando así la necesidad de reconstruir el tercio medio facial. Evita interferencias en el posible diagnóstico de recidiva tumoral tras la reconstrucción con músculo temporal. Hoy en día las revisiones periódicas del paciente junto con la evolución alcanzada en las pruebas de imagen facilitan el seguimiento y diagnóstico precoz de nuevos procesos oncológicos asociados y reduce al mínimo el número de pacientes susceptibles de recibir dicha opción terapéutica.
Por otra parte, aporta un volumen cualitativo y cuantitativo de partes blandas bien vascularizadas17 adecuado para minimizar la secuela estética asociada a la ausencia reconstructiva en el tercio medio facial.
Otras opciones reconstructivas están constituídas por los colgajos de scalp, los cuales generan una importante deformidad estética y aportan tejido capilar en zonas carentes del mismo y los colgajos musculocutáneos pediculados regionales pectoral o trapecial que aportan excesivo volumen y cuya localización distante al defecto requiere extensas disecciones toracocervicofaciales.11
Por último, frente a los colgajos libres microvascularizados, aporta una menor morbilidad en la zona donante, un menor tiempo quirúrgico dada la relativa sencillez de la técnica y evita los cambios posturales del paciente durante el acto quirúrgico. Sin embargo, aporta una menor cantidad y variedad de tejidos útiles para una estricta reconstrucción anatómica estético-funcional.
De esta forma, estaría indicada la utilización de colgajos libres microvascularizados en pacientes con defectos extensos complejos tridimensionalmente y en aquellos en los que el músculo temporal no estuviera disponible.
La mayor desventaja del músculo temporal es la secuela estética residual como consecuencia del hundimiento temporal provocado.13 Se han propuesto varias técnicas para minimizar la deformidad creada en la fosa temporal:
La línea del pelo temporal anterior comienza aproximadamente 4 cm. tras el reborde orbitario lateral. Es en esta región donde la deformidad es más notoria. Tras tallar el colgajo de músculo temporal se preserva una cincha muscular fija a la fosa temporal en su inserción en la cresta temporal anterior. Si no ha sido utilizado todo el músculo temporal, la porción posterior se rota y se sutura a la cincha muscular anterior disminuyendo así la deformidad residual.
Utilización de materiales aloplásticos para relleno de la fosa temporal en casos de empleo completo del músculo temporal (Figs. 16-17). Su uso en pacientes que van a recibir radioterapia postoperatoria aumenta la posibilidad de infección de dichos materiales por movilidad asociada.
Tallado de fascia parietotemporal para relleno del defecto creado y/o colgajos de galea-pericraneo frontoparietal.
Disección de la bolsa de grasa temporal y trasposición a la fosa temporal.18
Conclusiones
1. El colgajo de músculo temporal sigue siendo hoy día una opción versátil y segura en cirugía reconstructiva del tercio superior y medio facial.
2. Aporta tejido muscular bien vascularizado útil en la cobertura de injertos óseos empleados en reconstrucción del tercio medio facial susceptibles de tratamiento con radioterapia coadyuvante.
3. La disección traumática del colgajo y su sutura a tensión predisponen la aparición de complicaciones como necrosis o dehiscencia de sutura.
4. Asegura en cirugía de base de cráneo un aislamiento eficaz del sistema nervioso central, obliterando espacios muertos y evitando la aparición de fístula de líquido cefalorraquídeo postquirúrgica.
Bibliografía
1. Lentz J. Ankylose osseuse de la mâchoire inférieure, résection du col condyle avec interposition du muscle temporal entre les surfaces de résection. Congrés Franc de Chir 1895;113. [ Links ]
2. Golovine SS. Procede de clôture plastique de lorbite après lexenteration. Arch Ophtalmol 1898;18:679. [ Links ]
3. Gillies HD, H. Frwde (ed). Plastic Surgery of the Face. London: Oxford University Press 1920;40:54-55. [ Links ]
4. Campbell HH. Reconstruction of the left maxilla. Plast Reconstr Surg 1948;3:66. [ Links ]
5. Antonyshyn O, Gruss JS, Birt BD. Versatility of temporal muscle and fascial flaps. Br J Plast Surg 1988;41:118. [ Links ]
6. Shagets FW, Panje WR, Shore JW. Use of temporalis muscle flaps in complicated defects of the head and face. Arch Otolaryngol Head Neck Surg 1986;112:60. [ Links ]
7. Mathes SJ, Nahai F. Classification of the vascular anatomy of muscles: experimental and clinical correlation. Plast Reconstr Surg 1981;67:177-87. [ Links ]
8. Cheung LK. The vascular anatomy of the human temporalis muscle: implications for surgical splitting techniques. Int J Oral Maxillofac Surg 1996;25:414-421. [ Links ]
9. Chen Ch-T, Robinson JB, Rohrich RJ, Ansari M. The blood supply of the reverse temporalis muscle flap: anatomic study and clinical implications. Plast Reconstr Surg 1999;103:1181-1188. [ Links ]
10. Cheney ML, Varvares MA, Nadol JB. The temporoparietal facial flap in head and neck reconstruction. Arch Otolaryngol Head Neck Surg 1993;119:618-623. [ Links ]
11. Shagets MFW, Panje WR, Shore LCJW. Use of temporalis muscle flaps in complicated defects of the head and face. Arch Otolaryngol Head Neck Surg 1986; 112:60-65. [ Links ]
12. Colmenero C, Martorell V, Colmenero B, Sierra I. Temporalis myofascial flap for maxillofacial reconstruction. J Oral Maxillofac Surg 1991;49:1063-1067. [ Links ]
13. Cordeiro PG, Wolfe SA. The temporalis muscle flap revisited on its centennial: advantages, newer uses and disadvantages. Plast Reconstr Surg 1996;98:980-987. [ Links ]
14. Yucel A, Yazar S, Aydin Y, Seradjimir M, Altintas M. Temporalis muscle flap for craniofacial reconstruction after tumor resection. J Craniofac Surg 2000;11(3): 258-264. [ Links ]
15. Abubaker AO, Abouzgia MB. The temporalis muscle flap in reconstruction of intraoral defects: an appraisal of the technique. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002;94(1):24-30. [ Links ]
16. Hanasono MM, Utley Ds. Goode RL. The temporalis muscle flap for reconstruction after head and neck oncologic surgery. Laryngoscope 2001;111(10): 1719-1725. [ Links ]
17. Alonso del Hoyo J, Fernandez Sanroman J, Gil Diez JL, Diaz Gonzalez FJ. The temporalis muscle flap: an evaluation and review of 38 cases. J Oral Maxillofac Surg 1994;52(2):143-147. [ Links ]
18. Stuzin JM, Wagstrom L, Kawamoto HK, Wolfe SA. Anatomy of the frontal branch of the facial nerve: The significance of the temporal fat pad. Plast Reconstr Surg 1989;83:265. [ Links ]











 text in
text in