My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Cirugía Oral y Maxilofacial
On-line version ISSN 2173-9161Print version ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.28 n.3 Madrid May./Jun. 2006
ARTÍCULO CLÍNICO
Colgajo de SMAS en la prevención del síndrome de Frey
SMAS flap for the prevention of Freys syndrome
C. Moreno García1, H.Serrano Gil1, F.Monje Gil2, , C.Pérez Herrero3, A.J.Morillo Sánchez3,
J. Mateo Arias3, J.C. Moreno Vázquez3, L.Ruiz Laza3
1 Médico Residente
2 Jefe de Servicio
3 Médico Adjunto
Servicio de Cirugía Oral y Maxilofacial. Hospital Infanta Cristina. Complejo Hospitalario Universitario de Badajoz,
Dirección para correspondencia
RESUMEN
Objetivo. El síndrome de Frey puede surgir como complicación tras cirugía de la glándula parótida. Este artículo pretende analizar la prevención de dicho síndrome tras cirugía parotídea cuando se realiza la elevación de un colgajo de sistema músculo aponeurótico superficial (SMAS).
Material y Método. Presentamos un estudio retrospectivo con 81 pacientes a los que se realizó cirugía sobre la glándula parótida, en el Servicio de Cirugía Oral y Maxilofacial del Hospital Infanta Cristina de Badajoz desde Octubre de 1997 hasta Febrero de 2005.
Resultados. La técnica más comúnmente realizada en nuestro Servicio fue la parotidectomía superficial conservadora (68%). El grupo más numeroso lo formaron aquellos pacientes en los que se realizó colgajo de SMAS y no desarrollaron posteriormente síndrome de Frey con un total de 56 casos (69%).
Conclusión. Consideramos adecuada la realización de colgajo de SMAS en cirugía parotídea, para disminuir la frecuencia de aparición del síndrome de Frey.
Palabras clave:
Síndrome de Frey; Colgajo de SMAS; Prevención.SUMMARY
Objective. Freys syndrome may occur as a complication following parotid gland surgery. The aim of this article is to analyze the prevention of this syndrome after parotid surgery during which a superficial musculoaponeurotic system (SMAS) flap is elevated.
Material and Methods. A retrospective study is presented of 81 patients who underwent parotid gland surgery in the department of Oral and Maxillofacial Surgery of the Hospital Infanta Cristina, Badajoz, from October 1997 to February 2005.
Results. The most common technique used in our department was the superficial conservative parotidectomy (68%). The most numerous group was made up of patients with SMAS flaps who did not go on to develop Freys syndrome, with a total of 56 cases (69%).
Conclusion. We consider carrying out a SMAS flap in parotid surgery appropriate for reducing the frequency with which Freys syndrome appears.
Key words:
Freys syndrome; SMAS flap;Prevention.
Introducción
El síndrome de Frey,1 también denominado síndrome del nervio auriculotemporal o de la sudoración gustatoria, se caracteriza por la aparición de eritema y sudoración en la piel de la cara, normalmente en la región preauricular, en relación con la masticación y la deglución. Se ha observado en pacientes tras sufrir una parotidectomía, herpes zoster trigeminal, parotiditis, fracturas de cóndilo mandibular, traumatismos obstétricos con fórceps y cirugía del meningioma del ángulo pontocerebeloso. 2
Tras la cirugía de glándula parótida su frecuencia oscila entre 30-60%.3 Se describe como una complicación tardía que suele aparecer a partir de los 3- 6 meses tras la intervención quirúrgica. 3
El objetivo del presente artículo es analizar si es posible prevenir la aparición del síndrome de Frey tras preservación y realización de colgajo de SMAS en la cirugía de glándula parótida.
Material y Método
Hemos realizado un estudio retrospectivo que incluye 81 casos de cirugía sobre glándula parótida realizados en el Servicio de Cirugía Oral y Maxilofacial del Hospital Infanta Cristina de Badajoz entre Octubre de 1997 y Febrero de 2005.
Para el diagnóstico del síndrome de Frey además de la clínica hemos utilizado el test de Minor. Consiste en aplicar yodo en la piel, dejar que seque, añadir una capa de almidón y ofrecer al paciente algún sialogogo, que estimulará la sudoración. Todo esto hará que el almidón se mezcle con el yodo cambiando a una coloración oscura concluyente.2, 4
La técnica quirúrgica del SMAS fue la siguiente: Tras la elevación de colgajo de piel y tejido celular subcutáneo, se disecciona el SMAS de la fascia parotídea (
Fig. 1). La disección ha de ser muy cuidadosa a medida que avanzamos en un plano más anterior, para no lesionar las ramas del nervio facial subyacente a la fascia. El límite quirúrgico se sitúa un centímetro por debajo del arco cigomático y el límite inferior no debe sobrepasar más de un centímetro del borde mandibular. Tras realizar la parotidectomía se coloca un drenaje sub-SMAS, se tracciona del colgajo en sentido posterosuperior, hasta mantener una tensión adecuada (Fig. 2). Posteriormente se sutura el SMAS a la zona inferior, media y superior del tejido periauricular (Fig. 3).16Resultados
La mayoría de la cirugía sobre la glándula parótida realizada en nuestro Servicio consistió en parotidectomía superficial conservadora (68%), seguida en frecuencia por parotidectomía total conservadora (19%), tumorectomía (11%) y parotidectomía total no conservadora (2%).
Las neoplasias intervenidas en su gran mayoría fueron de histología benigna (91%), frente a un 9% que fueron de histología maligna.
En cuanto a las complicaciones tras cirugía de parótida la más frecuente fue la neuroapraxia del nervio facial (33%), seguida por la anestesia/ parestesia del pabellón auricular (21%), y en tercer lugar aparece el síndrome de Frey con un total de 13 casos (16%) (
Tabla 1).
De los síndromes de Frey establecidos 6 casos tenían el antecedente de una parotidectomía superficial. En 5 casos se observó que previamente se había realizado una parotidectomía total y 2 surgieron tras una tumorectomía.
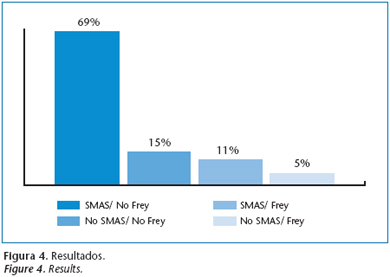
Del total de pacientes intervenidos el grupo más numeroso lo forman aquellos pacientes en los que se realizó colgajo de SMAS y no desarrollaron posteriormente síndrome de Frey con un total de 56 casos (69%). 9 pacientes (11%) a pesar de realizar colgajo de SMAS sí desarrollaron la sintomatología característica del síndrome. 12 pacientes (15%) no desarrollaron síndrome de Frey y en ellos no se había realizado colgajo de SMAS. Finalmente en 4 pacientes (5%) en los que no se había realizado colgajo de SMAS sí se desarrolló el síndrome (
Fig. 4).Discusión
El síndrome de Frey se caracteriza por la aparición de eritema y sudoración en la piel de la cara en relación con la masticación y la deglución. Se describe como una posible complicación tras cirugía parotídea. La hipótesis más aceptada hoy en día sobre su origen es la regeneración aberrante de fibras parasimpáticas. Dichas fibras acompañan en condiciones normales al nervio auriculotemporal y estimulan la secreción salivar de la glándula parótida. Parece ser que un daño a nivel de dichas fibras provocaría una regeneración aberrante en una dirección inadecuada de las mismas, que alcanzarían y estimularían las glándulas sudoríparas ecrinas de la piel así como los vasos de la dermis, provocando vasodilatación de los mismos.2, 4 Las fibras parasimpáticas implicadas en la fisiopatología del síndrome llevan un recorrido relativamente complejo. Parten del núcleo bulbar salivar inferior. Se incorporan al nervio glosofaríngeo, pasan al nervio de Jacobson, al nervio petroso profundo menor y llegan al ganglio ótico. A partir de ese punto acompañan al nervio auriculotemporal hasta alcanzar la glándula parótida.2
Una vez instaurado el síndrome, desde el punto de vista del tratamiento médico y en casos leves se ha utilizado cloruro de aluminio (desodorante roll-on) así como anticolinérgicos aplicados de forma tópica como glucopirrolato, atropina o escopolamina. 8 Hoy en día ha adquirido gran relevancia el tratamiento mediante toxina botulínica tipo A intradérmica.6, 8
En el caso de precisar tratamiento quirúrgico, una vez que el síndrome de Frey está establecido, hay varias técnicas descritas como la sección del nervio de Jacobson, sección del plexo timpánico, extirpación del nervio auriculotemporal, alcoholización del ganglio cervical superior, ganglio ótico, plexo timpánico, etc. Estas técnicas obtienen resultados estables, pero son excesivamente agresivas en relación con la magnitud del problema.12
Por lo tanto, creemos importante hacer hincapié en la prevención de la aparición del síndrome ya que, una vez instaurado, los tratamientos de que disponemos no nos proporcionan resultados totalmente satisfactorios. En el caso de los tratamientos médicos los beneficios son temporales, y desde el punto de vista quirúrgico el obtener resultados estables en el tiempo conlleva el realizar técnicas agresivas, que en la mayoría de los casos, no justifican los síntomas presentados por el paciente.
Para la prevención del desarrollo de Síndrome de Frey tras cirugía a nivel de glándula parótida hay descritas varias técnicas quirúrgicas. 9,11,13-15 Una de ellas es la preservación y elevación de un colgajo de Sistema Músculo Aponeurótico Superficial (SMAS).16-22 Es una técnica que en manos de un cirujano con experiencia puede prolongar el acto quirúrgico discretamente,16 y que a cambio puede evitar las molestias derivadas de la aparición de los síntomas del síndrome de Frey, así como de un tratamiento médico que ha de repetirse de forma periódica o un segundo acto quirúrgico. La utilización del colgajo de SMAS como método de prevención del desarrollo del síndrome de Frey se basa en la aceptación como cierta de la hipótesis de la regeneración aberrante de fibras parasimpáticas anteriormente mencionada. El colgajo se interpone entre el tejido celular subcutáneo y el lecho parotídeo y actúa como barrera que dificultaría la progresión de las fibras parasimpáticas aberrantes hasta la piel.
Al analizar los resultados observamos que el grupo más numeroso (69%) lo forman aquellos pacientes en los que se realizó colgajo de SMAS y no desarrollaron la clínica característica del síndrome de Frey. No obstante, hay un 11% de los casos en los que a pesar de elevar el colgajo de SMAS, los pacientes presentaron dicho síndrome. Esto podríamos atribuirlo a una técnica incorrecta, a no haber conservado la integridad completa del colgajo o quizá a que en la génesis del proceso patológico influyan otros factores etiológicos que desconocemos y no hemos tenido en cuenta.
Hay que recordar que en cirugía tumoral en que el estudio patológico previo es informado de malignidad no es conveniente preservar el SMAS, así como en casos de tumoraciones benignas íntimamente adheridas al plano del SMAS, ya que se asocia a una mayor tasa de recidivas.16
Conclusiones
Como conclusión aportamos la experiencia en nuestro Servicio y apoyados en la bibliografía existente sobre el tema consideramos adecuada la realización de colgajo de SMAS en cirugía a nivel de glándula parótida, para disminuir la frecuencia de aparición del Síndrome de Frey.
Bibliografía
1. Frey L. Le Syndrome du nerf auriculotemporal. Rev Neurol 1923;2:97-9. [ Links ]
2. Santa Cruz Ruiz S, Muñoz Herrera A, Santa Cruz Ruiz P, Gil Melcon M, Batuecas Caletrio A. Síndrome de Frey idiopático bajo la apariencia de una otitis externa recidivante. Tratamiento con neuro-toxina botulínica tipo A. Acta Otorrinolaringol Esp 2005;56:83-5. [ Links ]
3. Martín-Granizo R. Manual de Cirugía Oral y Maxilofacial. Ed GlaxoSmithKline 2004;1003. [ Links ]
4. Labarta N, Olaguibel J.M, Gómez B, Lizaso M, García B, Echechipia S, Tabar A. Síndrome de nervio auriculotemporal. Diagnóstico diferencial con alergia alimentaria. Alergol Inmunol Clin 2002;17:223-6. [ Links ]
5. Won-Oak K, Hae-Keum K, Duck- Me Y, Min-Jeong C. Treatment of compensatory gustatory hyperhidrosis with topical glycopyrrolate. Yonsey Medical Journal 2003;44:579-82. [ Links ]
6. Guntinas - Lichius O. Manegement of Frey´s syndrome and hypersialorrhea with botulinum toxin. Facial Plast Surg Clin North Am 2003;11:503-13. [ Links ]
7. Laskawi R, Ellies M, Rodel R, Schoenebeck C. Gustatory sweting: Clinical implications and etiologic aspects. J Oral Maxillofac Surg 1999;57:642-8; dicusión 648-9. [ Links ]
8. Kyrmizakis De, Pangalos A, Papadakis CE, Logothetis J, Maroudias NJ, Helidonis ES. The use of botulinum toxin type A in the treatment of Frey and crocodile tears Syndromes. J Oral Maxillofac Surg 2004;62:840-4. [ Links ]
9. Bonanno PC, Palaia D, Rosenberg M, Casson P. Prophylaxis against Frey´s syndrome in parotid surgery. Ann Plast Surg 2000;44:498-501. [ Links ]
10. Budzinski R. Frey syndrome: diagnosis and treatment. Otolaryngol Pol 1999; 53:687-91. [ Links ]
11. Ahmed OA, Kolhe PS. Prevention of Frey´s syndrome and volume deficit after parotidectomy using the superficial temporal artery fascial flap. Br J Plast Surg 1999;52:256-60. [ Links ]
12. Bozzetti A, Biglioli F, Salvato G, Brusati R. Technical refinements in surgical treatment of benign parotid tumours. Journal Cranio-Maxillofacial Surg 1999; 27:289-93. [ Links ]
13. Sood S, Quiraishi M, Jennings C, Bradley P. Frey´s syndrome following parotidectomy: prevention using a rotation sternocleidomastoid muscle flap. Clinical Otolaryngology & Allied Sciencies 1999;24:365. [ Links ]
14. Sinha UK, Saadat D, Doherty CM, Rice DH. Use of Aloderm implant to prevent frey syndrome after parotidectomy. Arch Facial Plast Surg 2003;5:109-12. [ Links ]
15. Dulguerov P, Quinodoz D, Cosendai G, Piletta P, Marchal F, Lehmann W. Prevention of Frey syndrome during parotidectomy. Arch Otolaryngol Head Neck Surg 1999;125:833-9. [ Links ]
16. Falahat F, Martín-Granizo R, Berguer A, De Pedro M, Alonso A, Domínguez L. Empleo del colgajo de sistema músculo-aponeurótico superficial (SMAS) en la cirugía de parótida. Rev Esp Cirug Oral y Maxilofac 2002;24:129-35. [ Links ]
17. Moulton-Barret R, Allison G, Rappaport I.Variaton´s in the use of SMAS to prevent Frey´s syndrome after parotidectomy. Int Surg 1996;81: 174-6. [ Links ]
18. Belli E, Valentini V, Matteini C. The role of SMAS in the prevention of Frey´s syndrome. Minerva Stomatol 1996;45:569-74. [ Links ]
19. Bischofberger A, Linder T, Melik N, Schmid S. Indications an efects of the SMAS in parotid surgery. Schweiz Med Wochenschr 2000; Suppl 125:112S-115S. [ Links ]
20. Angspatt A, Yangyen T, Jindarak S. The role of SMAS flap in preventing Freys syndrome follow standard superficial parotidectomy. J Med Assoc Thai 2004;87:624-7. [ Links ]
21. Taylor SM, Yoo J. Prospective cohort study comparing subcutaneus and sub-superficial musculoaponeurotic system flaps in superficial parotidectomy. J Otolaryngol 2003;32:71-6. [ Links ]
22. Hoing JF. Facelift approach with a hibrid SMAS rotation advancement flap in parotidectomy for prevention scars and contour deficiency affecting the neck and sweat secretion of the cheek. J Craniofac Surg 2004;15:797-803. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Carlos Moreno García
c/ Jacinta García Hernández, Nº 7, Portal 2 5ºE
06011 Badajoz, España
E-mail: carlosmorenogarcia@wanadoo.es
Recibido: 07.07.2005
Aceptado: 04.07.2006











 text in
text in