My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Cirugía Oral y Maxilofacial
On-line version ISSN 2173-9161Print version ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.28 n.6 Madrid Nov./Dec. 2006
Los implantes MG-OSSEOUS. Estudio multicéntrico retrospectivo
MG-OSSEOUS implants. A multicentric retrospective study
E. Serrano Caturla1, R. Martín-Granizo López2
1 Cirujano Oral y Maxilofacial. Médico Adjunto del Servicio de Cirugía Oral y Maxilofacial del Hospital General de Vic, Barcelona.
Médico Adjunto de Urgencias del Servicio de Cirugía Oral y Maxilofacial del Hospital Vall dHebron, Barcelona, España
2 Médico Adjunto. Servicio de Cirugía Oral y Maxilofacial. Hospital Clínico San Carlos. Madrid. España
Dirección para correspondencia
RESUMEN
Objetivo. Aportar unos datos estadísticamente fiables sobre la supervivencia e incidencias asociadas a los implantes y prótesis del modelo MG-OSSEOUS (Mozo-Grau, S.L., Valladolid, España) y demostrar que su eficacia es comparable a todas las marcas comerciales.
Material y método. Estudio multicéntrico retrospectivo coordinado por la empresa Scientific Management in O&SS (Barcelona, España). Se colocaron 1001 implantes en 247 pacientes y se diseñaron 328 prótesis, entre los años 2004 y 2005, con un seguimiento de 2 años. Todos los implantes cargados. Se analizan y pormenorizan todos los implantes, por diámetros, longitudes, posiciones, fases quirúrgicas, cargas, tipos y modelos de prótesis y técnicas complementarias aplicadas, tanto sincrónica como anacrónicamente.
Resultados. Tras la homogeneización de las muestras, se objetiva una supervivencia del 97,8% a los 2 años, detallando los fracasos según las características de cada caso clínico. No se reporta ningún fracaso de la prótesis.
Discusión. Protocolizamos una serie de criterios e indicaciones a la hora de colocar los implantes MG-OSSEOUS según los casos clínicos. Comparamos nuestros resultados con la bibliografía, tanto pretérita como actual, coincidiendo con la manera de actuar a lo largo de la historia de la implantología. Finalmente, extrapolamos los resultados que consideramos comparables a los publicados por el grupo Branemark.
Conclusión. La calidad del implante MG-OSSEOUS combinada con protocolos implantológicos científicamente contrastados, muestra un 2,2% de fracaso a los 2 años de seguimiento, con un porcentaje de éxito del 100% tanto en la recolocación del implante como en la fase protésica.
Palabras clave: Implantes dentales; MG-OSSEOUS; Estudio retrospectivo; Protocolos implantológicos.
ABSTRACT
Objective. We present some statistically contrasted results regarding the survival and incidences of MG-OSSEOUS implants and prosthetic components (Mozo-Grau, S.L., Valladolid, Spain), and we prove that they have the same efficacy when compared with other commercial implants.
Material and methodology. This is a retrospective multicentric study coordinated by a company called Scientific Management in O&SS (Barcelona, Spain). 1001 dental implants were placed in 247 patients and 328 prostheses were designed between 2004 and 2005, with a follow-up of two years. All implants were loaded with prostheses. We detail and analyze each implant, according to the diameter, length, position, surgical timing, loadings, design and types of prostheses and complementary surgical procedures, either synchronic or metachronic.
Results. After the statistical method was homogenized, we were able to report an overall implant survival rate of 97.8% with monitoring of two years. The failures depending on the peculiarities of each clinical case are provided. No prosthetic failures are reported.
Discussion. The criteria and indications applied by the professionals to the MG-OSSEOUS implants are standardized depending on the clinical case. Our results are compared with the international scientific literature, past and present, with these procedures totally agreeing with those found in the history of implantology. Finally, our survey is compared with those published by the Branemark team.
Conclusion. The mixture between the quality of the MGOSSEOUS implants and the scientifically supported criteria regarding the implants, reveals an implant failure of 2.2% over two years, with a survival of 100% of both the replaced implants and the loaded prostheses.
Key words: Dental implants; MG-OSSEOUS; Retrospective studies; Criteria in implantology.
Introducción
La implantología, desde el punto de vista del que lo vemos actualmente, no se parece en nada a los inicios de la misma, gracias al Profesor Branemark. Nadie se acuerda de todos los problemas que acontecieron, recolocaciones constantes de implantes, quejas de los odontólogos al no tratar inicialmente los casos, ni tan solo de los criterios de supervivencia de los implantes. Tampoco nos paramos a pensar en las dificultades iniciales de la recogida de datos y clasificación de los mismos, que en el mundo de la implantología se lo debemos en gran parte al Dr. George Zarb, canadiense de renombre, gracias al cual, la osteointegración posiblemente no hubiera sido reconocida a nivel mundial.1
El objetivo de este estudio es aportar unos datos estadísticamente fiables sobre la supervivencia e incidencias asociadas a los implantes y prótesis del modelo MG-OSSEOUS (Mozo-Grau, S.L, Valladolid, España), implantes colocados entre los años 2004 y 2005, con un seguimiento de 2 años.
Estos implantes son autorroscantes, de hexágono externo tipo Branemark y presentan una superficie RBM (sigla en inglés para Arenado con Medios Reabsorbibles), que se altera con medios biocompatibles (cerámicas de fosfato de calcio), elementos completamente reabsorbibles que permiten su remoción después de realizar el proceso de alteración de la superficie. El resultado es una superficie de titanio puro, limpia y texturizada.
Como el procedimiento de alteración de la superficie no utiliza el grabado al ácido, la superficie de los implantes RBM se encuentra, por definición, libre de residuos de grabado al ácido. Tampoco es susceptible de la degradación de la granulometría del titanio que puede ocurrir en los procedimientos agresivos de grabado al ácido.2-4
Múltiples marcas comerciales han descrito sus estudios sobre implantes, pero existe una gran mezcla de estudios, resultados y metodología aplicada en la literatura científica, que no permite homogeneizar las conclusiones, aunque casi siempre basados en el favorecimiento de la casa comercial.
Parece que no existan parámetros estadísticos objetivos para medir los resultados en implantología, pero posiblemente sea que no interesa aplicarlos. Un grupo de estudio del Departamento de Epidemiología en Salud Oral y del departamento de Cirugía Oral y Maxilofacial de la Harvard School of Dental Medicine, encabezados por el Dr. Chuang, abogan por fórmulas estadísticas complejas, como el análisis de Kaplan-Meyer o el empleo de abordajes marginales de los métodos semiparamétricos de supervivencia, para intentar objetivar resultados y extraer conclusiones sin sesgos ni errores.5-7 Es cierto que este manejo estadístico se escapa de las manos de la inmensa mayoría de los implantólogos, por lo que requiere de la asistencia de un departamento de epidemiología y estadística.
Nuestro estudio retrospectivo es claro y limpio. Ha querido ser exquisito con el protocolo y con la recogida de datos, para poder ser un estudio fiable, juntamente con un exhaustivo tratamiento estadístico.
Material y método
Se confió el estudio a una empresa especializada, Scientific Management in O&SS, (Barcelona, España) que se encargó del diseño inicial hasta el manejo final de los resultados.
El estudio es multicéntrico en el que participan varios profesionales de diferentes clínicas, todas ellos seleccionados por la misma persona, reconociendo su valía profesional y adaptación estricta al protocolo estipulado. Previamente al estudio, se diseñó un protocolo al que se comprometieron adaptar todos los profesionales del estudio. Su compromiso era desinteresado y entraba dentro de la actuación diaria del mismo. Ninguno de los colaboradores que recogían los datos tuvo que variar su manera de colocar los implantes o realizar las prótesis sobre implantes.
Juntamente con el protocolo, se ideó un cuestionario exhaustivo para este estudio, que permitía que los profesionales lo rellenaran fácilmente, recabando datos de las historias clínicas, para no perder ninguno de ellos (Fig. 1).
Al tratarse de un estudio multicéntrico, se barajaron parámetros estadísticos para conseguir homogeneizar los diferentes grupos. Se aplicaron cálculos de la desviación media de las edades de los pacientes que participaban, así como de la longitud y anchura de los implantes colocados por cada uno de los profesionales. Con estos datos de los diferentes subgrupos poblaciones de estudio, se calculó la varianza y la desviación típica de las mismas, aplicando finalmente técnicas de comparación de muestras mediante pruebas de homogeneidad (Test de Ji cuadrado). Se obtuvieron unos resultados favorables, que permitieron homogeneizar los grupos y anular el sesgo de selección y tratamiento de los datos.
Los resultados de los cuestionarios recopilados fueron recabados por dos personas, los cuales se intercambiaron los cuestionarios que revisaban para que pudieran detectar errores en la recogida de los datos. Un solo profesional, dedicado al mundo de la implantología, plasmó y trató los resultados, poniendo énfasis en la correcta manipulación de los mismos.
En la recogida de datos solamente encontramos dos incidencias principales. La primera es que, en las restauraciones completas, sobre todo a nivel de maxilar superior, a veces no se rellenaban las posiciones de los implantes, por lo cual, dependiendo del número que se hubieran colocado en un mismo maxilar, se asignaban números de posiciones dentales, jamás aleatorios. La base era científica y sabíamos que las restauraciones completas fijas comprendían coronas de segundo molar a segundo molar.
La segunda incidencia estadística se trataba de la ausencia de edad de algunos pacientes. Como este dato no era relevante para el resultado final, ya que las calidades de hueso eran bastante homogéneas, se asignaron edades comprendidas entre los 55 y 60 años, como resultado de la inferencia estadística del resto de las edades de los demás pacientes.
Solamente se descartaron 4 cuestionarios en los que no constaban datos suficientes para poder extrapolar datos, como implantes unitarios en los que no constaba la posición, que, repercutiendo sobre la población de implantes, solamente se descartaron 6.
La población a estudio se define como el número de implantes colocados. Tanto el número de pacientes en los que se colocaron como el número de prótesis realizadas son únicamente cocientes para obtener los resultados requeridos.
Resultados
Se colocaron un total de 1001 implantes MG-OSSEOUS en 247 pacientes (51,4% mujeres), con un cociente mujer/hombre de 1.06/1. Las edades de los pacientes oscilaban entre los 18 y los 80 años, con una media de 57,8 años.
Los implantes colocados en una sola fase quirúrgica suponen el 31,76%, de los cuales el 97% en mandíbula. En el resto, se aplicó la técnica de dejar los implantes sumergidos bajo la encía y, en un período entre 3 y 6 meses, dependiendo del maxilar, se realizaba la segunda fase quirúrgica con la conexión del pilar de cicatrización.
En el 91,42% de los implantes se aplicó la carga diferida. Únicamente en el 2,19% ser realizó una carga inmediata de los mismos. En todos los casos, evidentemente en mandíbula, para diseño de prótesis completas de coronas metal-porcelana (el 7,9% de todas las prótesis completas de coronas). Sobre el resto se aplicó una carga precoz, siempre con el diseño del mismo tipo de prótesis a la anteriormente mencionada.
Los implantes postexodoncia suponen un 2,89%, con un control exhaustivo de la indicación, por lo que no se encuentra ningún fracaso. Únicamente se colocaron 13 implantes (1,29%) transmucosos, todos en maxilar superior, empleando como criterio el compromiso del paciente, sobre el cual debían minimizarse los efectos secundarios.
La distribución de los implantes según su diámetro y cuadrante (Fig. 2) y la distribución según cuadrantes, especificando la posición dental (Fig. 3) se las mostramos gráficamente.
Los diámetro y longitudes de los implantes empleados quedan reflejados en la figura 4, donde podemos objetivar que los más empleados son los implantes de 3,75 mm de ancho y 15 mm y 13 mm de longitud.
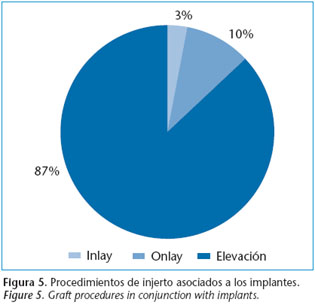
Se realizaron 51 procedimientos de injertos (Fig. 5), que implican a 116 implantes (11,58%). A destacar 101 colocados juntamente con elevaciones de seno, 77 de los cuales, simultáneas, con una media de milímetros elevados de 7,6.
Se diseñaron un total de 328 prótesis, sin encontrarse fracaso alguno de las mismas. La distribución del tipo de prótesis planificada se muestra en la figura 6, así como el sistema de fijación de las mismas (Fig. 7).
La supervivencia de los implantes a los 2 años de seguimiento, todos ellos cargados, ha sido del 97,8%, obteniendo un fracaso del 2,19% de los implantes. Los motivos del fracaso de los mismos vienen especificados en la figura 8.
Discusión
En este estudio se han objetivado una serie de protocolos aplicados por los excelentes profesionales que han participado en el mismo, que permiten extraer una serie de conclusiones interesantes.
La primera es resaltar la gran calidad de los implantes MG-OSSEOUS con tratamiento de superficie RBM. Los resultados de los mismos pueden ser comparables en este seguimiento entre 1,5 y 2 años, a los de las otras marcas líderes, que difieren tanto en el diseño como en la superficie tratada. Cabe destacar la sencillez en el manejo y su versatilidad de diámetros y longitudes, así como sus pilares de cicatrización, que los hacen ideales para ser ubicados en posiciones crestales, supracrestales, crestas anchas y estrechas y sectores estéticos anteriores. La presencia de las dos espiras mecanizadas superiores, permite que, en los casos de ubicación supracrestal, los tejidos blandos gingivales no se vean afectados y se adhieran mediante hemidesmosomas a esa superficie, evitando así la presencia de inflamación.
La siguiente es que la carga inmediata, tan en boga en nuestros días, con esos grandes resultados publicados en la literatura, es un procedimiento arriesgado que puede influir directamente en el pronóstico del implante a corto o medio plazo. Los criterios aplicados y que han sido recogidos en este estudio retrospectivo, muestran una uniformidad con los criterios ya aplicados por Lederman, Schroeder y Babbussh, entre los años 1979 y 1986 respectivamente.8-10
Se ha aplicado la carga inmediata a aquellos implantes colocados a nivel de la mandíbula, prescindiendo del maxilar superior. Ello ha aportado un éxito del 100% de la supervivencia de la prótesis y los implantes. Muchos autores abogan por la carga inmediata en cualquier parte de la boca, incluso oclusal, pero creemos que el protocolo adoptado por nuestros profesionales, con tan buenos resultados, es el adecuado.11-14
Los implantes postexodoncia, en nuestra serie, aunque limitada, también han tenido un éxito del 100% de supervivencia estos 2 años. Esta es una técnica cuyo éxito depende de la indicación realizada por parte del profesional, para valorar la calidad de hueso remanente y la presencia o no de enfermedad periodontal activa que pueda comprometer la supervivencia de los implantes. Los resultados concuerdan perfectamente con la literatura, como este artículo turco publicado en China, escogido por la semejanza en el tiempo de seguimiento de estos implantes, en el que no existe diferencia estadística entre implantes postexodoncia y diferidos, con 2 años de seguimiento.15
Todos los implantes que se han colocado en una sola fase quirúrgica han sido en mandíbula, siguiendo las recomendaciones de muchos autores, como se muestra en esta revisión.16 En maxilar superior se ha decidido aplicar el protocolo de dos fases quirúrgicas, procediendo a su descubrimiento pasados entre 4 y 6 meses, tal y como se recomienda en huesos poco densos o estrechos, y en procedimientos en los que se asocia la colocación de un injerto.17
Los profesionales que han realizado este estudio han abogado por una serie de criterios a la hora de colocar los implantes, dependiendo del hueso que se encontraban en cada paciente, que nos parece ha sido muy acertado para conseguir este éxito mencionado. El implante más empleado ha sido el de diámetro estándar, de 3,75 mm. Parece que los profesionales han dado la importancia que se merece a la cresta ósea remanente, evitando apurar al máximo el grosor de la cresta, para evitar paredes periimplantarias muy finas que puedan llevar a la necrosis ósea y al fracaso del implante. Los implantes de diámetro ancho no han sido la opción más empleada, ni siquiera en sectores posteriores de los maxilares, para evitar un recalentamiento del hueso durante el fresado, sobretodo en aquellos tipo I y II de la clasificación de Leckholm y Zarb.
Cuando se encuentran con una falta de grosor óseo, optan por el implante más largo posible, evitando los excesivamente cortos, aunque sean de diámetro estrecho (3,4 mm).
No se ha descrito ningún fracaso protésico en estos 1,5 años de media de seguimiento de las prótesis cargadas sobre implantes. El empleo de una prótesis atornillada versus cementada parece ser que ha dependido más de la habilidad y preferencias del prostodoncista, que de las necesidades locales oclusales o de dimensión vertical. Realmente este es un parámetro que parece no influir en la supervivencia protésica, a menos que, un mal criterio y valoración de la dimensión vertical, provoque un trauma oclusal crónico sobre esa prótesis y esos implantes, que lleven al fracaso de los mismos.
Nosotros hemos considerado el fracaso implantario como la caída del mismo, es decir, la necesidad de retirar ese implante por su falta de estabilidad. En la actualidad bibliográfica encontramos múltiples referencias al fracaso implantológico y, más concretamente, la periimplantitis, como la pérdida ósea vertical de un implante en exceso, más de 4 mm el primer año y de 1,5 mm cada año siguiente.18-19 Nosotros, en nuestro estudio no hemos considerado estos criterios, ya que, estando más o menos de acuerdo, es muy difícil que varios profesionales objetiven el mismo número de milímetros de pérdida ósea vertical, tomando como consenso los mismos puntos de referencia anatómicos crestales. Incurriríamos en un grave sesgo estadístico de recogida de datos.
El fracaso implantario del 2,19% reflejado en este estudio multicéntrico retrospectivo, que comporta una supervivencia de los implantes cargados del 97,8%, con un seguimiento de 2 años, cuadra con los estudios y resultados publicados en la literatura. Uno de los más relevantes, es el publicado en el año 2004, con una tabla del grupo Branemark, en el cual mostraban la supervivencia de los implantes de diferentes grupos y estudios (sin constar las peculiaridades estadísticas de cada uno de ellos) (Tabla 1). Viendo la calidad de los implantes MG-OSSEOUS y sus resultados en este estudio multicéntrico retrospectivo, podemos aserverar, a día de hoy, sin ningún rigor científico, pero sí mediante extrapolaciones estadística e inferencias de porcentajes-tiempo, que los porcentajes de supervivencia de MG-OSSEOUS, a los 5 y 10 años, se situarán dentro de los parámetros que han publicado este importante grupo implantológico a escala mundial.
Conclusiones
Los resultados obtenidos en este estudio retrospectivo, en cuanto a la supervivencia, de los implantes MG-OSSEOUS se encuentran dentro de todos aquellos publicados en la literatura científica, por lo que no existe disparidad en el comportamiento de los mismos.
Además de la excelente calidad de los implantes, este éxito se debe al buen planteamiento de los casos quirúrgicos y protésicos, que ha permitido un éxito del 97,8% de los implantes, con un 100% tras la recolocación de los fracasados y un 100% de las prótesis, con un seguimiento de 2 años.
No se han realizado técnicas aventuradas, ni empleo de implantes excesivamente cortos, ni cargas inmediatas maxilares imposibles, tal y como se ven en la literatura, sino que se han seguido una serie de pautas y protocolos que han llevado al éxito de los procedimientos y no han tergiversado las supervivencias de los implantes y las prótesis a merced de indicaciones poco razonables.
Agradecimientos
Dra. Abarrategui López, Josune; Dres. Blanco y de Paz; Dr. Conrado, Andrés; Dra. Couto Fernández, Mª Dolores; Dr. Larumbe Aguirre, Alfonso; Dr. Ferreras Granados, José; Dr. Gutiérrez de Guzman, Fernando; Dra. Izquierdo, Marta; Dr. Martelan; Dr. Martín-Granizo, Rafael; Dr. Pazos Lameiro, José Antonio; Dr. Rojo Alonso, Rafael; Dr. Sarobe Oyarzun, Fco. Javier; Dr. Torrent Vicent.
Bibliografía
1. Albrektsson T, Wenneberg A. The impact of oral implants. Past and future. J Can Dent Assoc 2005;71:327. [ Links ]
2. Sanz A, y cols. Experimental study of bone response to a new surface treatment of endosseous titanium implants. Implant Dentistry 2001;10:126-31. [ Links ]
3. Buser D, y cols. Influence of surface characteristics on bone integration of titanium implants: a histomorphogenic study in miniature pigs. J Biomed Mater Res 1991;25:889-902. [ Links ]
4. Gross U, y cols. Implant surface roughness and mode of load transmission influence peri-implant bone structure. Adv Biomater 1990;9:303-8. [ Links ]
5. Chuang SK, Tian L, Wei LJ. Kaplan-Meier analysis of dental implant survival: a strategy of estimating survival with clustered observations. J Dent Res 2001;80: 2016-20. [ Links ]
6. Burns DR, Elswick Jr RK. Equivalence testing with dental clinical trials. J Dent Res 2001;80:1513-7. [ Links ]
7. Chuang SK, Tian L, Wei LJ. Predicting dental implant survival by use of the marginal approach of the semi-parametric survival methods for clustered observations. J Dent Res 2002;81: 851-5. [ Links ]
8. Ledermar PD. Stegprothestische versogung des zahnlosen unterhiefers mit hilfe plasmabeschichteten titansschraumbinplanten. Deutsche Zahnartzlische Zeitung, 1979. [ Links ]
9. Schroeder A. Das ITIHohlzylinerimplantat Typ F zus Prothesenretention beim zahnlosen Kiefer. Schweizerische Monatschrift fur Zahnheilkunde, 1983. [ Links ]
10. Babbush CA, Kent J. Titanium Plasma Sprayed (TPS) screw implants for the reconstruction of edentolous mandible. J Oral Maxillofac Surg 1986;44:274-82. [ Links ]
11. Kan J, Rungcharassaeng K. Lozada. Immediate placement and provisionalization of maxillary anterior single implants:1-year prospective study. J Int J Oral Maxillofac implants 2003;18:31-9. [ Links ]
12. Calandriello R, Tomatis M, Vallone R, Rangert B, Gottlow J. Immediate occusal loading of single lower molars using Brånemark System® wide platform TiUnite Implants: An interim report of a prospective,open-ended, clinical multicentered study. Clin Implant Dent Relat Res 2003;5:74-80. [ Links ]
13. Glauser R, y cols. Immediate occusal loading of Brånemark System® TiUnite Implants placed predaminanthy in soft bone: 4-year results of a prospective clinical stydy. Clin Implant Dent Relat Res. 2005;7:52-9. [ Links ]
14. Simsek B, Simsek S. Evaluation of success rates of immediate and delayed implants after tooth extraction. Chin Med J 2003;116:1216-9. [ Links ]
15. Uribe R, Peñarrocha M, Balaguer J, Fulgueiras N. Inmediate loading in oral implants. Present situation. Med Oral Patol Oral Cir Bucal 2005;10 Suppl2: E145- 53. [ Links ]
16. Buser D, Merickse-Stern R, Dula K, Lang NP. Clinical experience with one-stage non-submerged dental implants. Adv Dent Res 1999;153-61. [ Links ]
17. Fritz ME. Two stage implant systems. Adv Dent Res 1999;162-9. [ Links ]
18. Ko CC, Douglas WH, Delong R, Rohrer MD y cols. Effects of implant healing time on crestal bone loss of a controlled load dental implants. J Dent Res 2003;82: 585. [ Links ]
19. Lindquist LW, Carlsson GR, Jemt T. Association between marginal bone loss around osseointegrated mandibular implants. J Dent Res 1997;76:1667. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Eduardo Serrano Caturla
Gran Vía de Carles III 58-60 escalera A,
ático 1ª - 08028 Barcelona, España
Email: 31188esc@comb.es
Recibido: 08.05.06
Aceptado: 06.10.06











 text in
text in