Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Cirugía Oral y Maxilofacial
versión On-line ISSN 2173-9161versión impresa ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.30 no.4 Madrid jul./ago. 2008
Tratamiento quirúrgico de los hemangiomas faciales en niños*
Surgical treatment of facial hemangiomas in children
M. Estrada Sarmiento1, I. Virelles Espinosa2, L. Terán Quiñones3, A. Báez Arias4
1 Consultante. Profesor Auxiliar. Especialista de II grado en Cirugía Máxilo Facial. Investigador Agregado Asesor de la Universidad virtual de Salud y revista Multimed.
Profesor Principal De cirugía Buco-Máxilo-Facial. Miembro de la Sociedad Cubana de Cirugía. Presidente de la Filial Granma de Cirugía Máxilo Facial.
2 Lic. En Enfermería. Instructora. Jefa del área Quirúrgica. Miembro de la Sociedad Cubana de Enfermería.
3 Especialista de II grado en cirugía Máxilo Facial. Instructor.
4 Especialista de I grado en Cardiología. Profesor instructor. Jefe de Servicio. Hospital Provincial Universitario «Carlos Manuel de Cespedes» Bayamo Granma. Cuba
* Trabajo Presentado en la XVII Jornada Científica del Hospital Carlos Manuel de Céspedes. 5 y 6 de octubre 2007.
Dirección para correspondencia
RESUMEN
Los hemangiomas son los tumores de tejido blando más comunes en la infancia. Ocurren aproximadamente en el 5-10% de los niños de un año de edad. A pesar de la frecuencia de estos tumores, su patogénesis no está completamente esclarecida. Aunque el manejo conservador es usualmente propuesto para los hemangiomas que ocurren en la infancia, la presencia de estos tumores en la cara puede resultar en complicaciones severas y proporcionar una indicación para el tratamiento. En este trabajo mostramos cuatros pacientes que recibieron tratamiento quirúrgico antes de los sietes años por las complicaciones severas que incluían sangramientos repetidos, distorsión de las estructuras adyacentes y trastornos visuales. Las técnicas quirúrgicas dependieron de la localización y tamaño de la lesión.
Palabras clave: Hemangioma/cirugía; Procedimientos quirúrgicos orales.
ABSTRACT
Hemangiomas are the most common soft-tissue tumors in childhood. They occur in approximately 5-10% of one-year-old children. Despite their frequency, the pathogenesis of these tumors is not completely clear. Conservative management usually is proposed for hemangiomas that occur in childhood, but the occurrence of these tumors on the face can result in severe complications and may be an indication for treatment. We report four patients who received surgical treatment before the age of seven years for severe complications, including repeated bleeding, distortion of adjacent structures, and vision disorders. The surgical techniques depended on the location and size of the lesion.
Key words: Hemangioma/surgery; Oral surgery/procedures.
Introducción
El término hemangiomas ha sido tradicionalmente aplicado a una variedad de lesiones vasculares que van desde condiciones de toda la vida a tumores benignos, autolimitados de la infancia. Los hemangiomas son proliferaciones benignas del mesénquima angioblástico. El término de hemangioma cavernoso es particularmente confuso porque ha sido utilizado para describir hemangiomas con componentes subcutáneos, como anomalías estructurales de origen venoso. Dos tipos de lesiones que parecen similares en la infancia, pero que difieren en su patrón de crecimiento, respuesta al tratamiento y pronóstico.1
Mulliken,2 definió los hemangiomas como tumores vasculares con una fase de crecimiento, caracterizado por proliferación endotelial, hipercelularidad y una fase involutiva.
El reconoció que muchas entidades referidas como hemangiomas son en la actualidad malformaciones estructurales vasculares derivadas de capilares, venas, vasos linfáticos, arterias, o una combinación de ellos.2,3
Aunque hemangiomas y malformaciones vasculares no aparecen usualmente en el mismo marco, ocasionalmente pueden coexistir. 4
Aunque el mecanismo preciso que controla el crecimiento e involución de los hemangiomas no está claramente esclarecido, avances recientes en el conocimiento del desarrollo vascular normal y angiogenesis proporcionan algunos indicios. La vasculogenesis se refiere al proceso por el cual el precursor de los vasos endoteriales da origen a los vasos sanguíneos. Mientras, la angiogénesis se refiere al desarrollo de nuevos vasos sanguíneos de la vascularización existente.
El papel de la vasculogénesis es menos claro, pero la presencia de anomalías arteriales en algunos pacientes con hemangiomas extensos ha sido atribuida al desarrollo de un defecto que ocurre aproximadamente entre las 8 a 10 semanas de edad gestacional.1,5
El ciclo de vida de un hemangioma difiere de otros tumores en que los hemangiomas tienen una fase de proliferación rápida que es seguida por involución espontánea. El mecanismo que controla la involución de los hemangiomas es también poco conocido. 1
Técnicas genéticas han sido útiles en mostrar que la regulación de angiogénesis y vasculogénesis es deficiente en raras enfermedades vasculares hereditarias.6
En raros casos los hemangiomas son familiares y diversos parentescos con un presumible patrón autosómico dominante de herencia han sido recientemente descrito.7
Los hemangiomas son clínicamente heterogéneos con su apariencia dictada por su profundidad, localización y etapa de evolución. Un 33% son diagnosticados al nacer, aunque el resto termina haciéndose en los primeros seis meses,1 coincidiendo con su máximo crecimiento. Tras este primer período de expansión suelen involuciona lentamente de forma espontánea llegando incluso a la resolución completa a lo largo de varios años posteriores. Constituye el tumor más frecuente de la infancia, afectando al 10-12% de los niños menores de un año,2 con una predilección por el sexo femenino del 66% aproximadamente.1,3
En el recién nacido, los hemangiomas pueden originarse como una mácula pálida con telangiectasias filiformes. Como el tumor prolifera, él asume sus formas más reconocibles.
Los hemangiomas que yacen profundos en la piel son masas blandas calientes con un ligero color azulado. Frecuentemente los hemangiomas tienen componentes superficiales y profundos.
Varían desde pequeños mililitros a varios cm de diámetro, son solitarios, pero en el 20% de los niños afectados aparecen múltiples lesiones.
Aunque el comportamiento de los hemangiomas es conocido, es difícil de predecir la duración del crecimiento y la fase de involución para cada lesión individual.8
El inicio de su involución es a menudo más difícil de predecir, pero usualmente va precedido de un cambio de color del rojo brillante a la púrpura o gris.
Aproximadamente del 20 al 40% de los pacientes tienen cambios residuales en la piel; hemangiomas de la punta nasal, labio y glándula parótida es lenta su involución.9
El diagnóstico en ocasiones puede ser difícil de establecer. Los estudios de imagen ayudan a distinguir las malformaciones vasculares de los procesos neoplásicos.
El tratamiento de los hemangiomas continúa siendo un asunto de considerable controversia. Aunque el manejo conservador es usualmente propuesto para los hemangiomas en niños, la presencia de esos tumores en la cara puede resultar en complicaciones severas que suponen una indicación para el tratamiento.10
La técnica quirúrgica depende de la localización y tamaño de la lesión, enfocado en la resección del tumor y reconstrucción de las estructuras adyacentes cuando sea necesario.10
La cirugía temprana es obligatoria en grandes hemangiomas perioculares, tumores labiales que son propensos al sangrado y causan dificultades mientras comen y los de la punta nasal, los cuales tienen una lenta regresión y producen distorsión del esqueleto cartilaginoso.
El objetivo de este trabajo es exponer nuestra experiencia en el tratamiento quirúrgico de los hemangiomas faciales en niños.
Casos Clínicos
Todos los pacientes recibieron tratamiento con corticoides intralesional, betametazona o triancinolona, posteriormente la lesión fibrótica fue eliminada quirúrgicamente realizando la reconstrucción de las estructuras adyacentes cuando fue necesario.
Caso 1
Niña de 3 meses de edad que presentaba al nacer un área eritematosa con fina telagiectasia que ocupaba el hemilabio superior derecho. A los pocos días dicha lesión creció formando una tumefacción de coloración azul, que ocupaban más de los tercios del labio y dificultaban la alimentación (Fig. 1).
En la valoración general no se observaron otras anomalías. Cinco infiltraciones intralesional con esteroides, a una dosis de 4 mg, con una frecuencia cada 4 semanas, fue lo que permitió la fibrosis y disminución del hemangioma y posteriormente su exéresis quirúrgica y reconstrucción labial.
Actualmente la niña se desarrolla con normalidad. (Fig. 2).
Caso 2
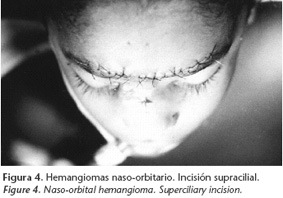
Paciente femenina que al nacimiento presentó mancha azulada en la región nasoorbitaria derecha, la cual creció rápidamente durante el siguiente mes.
Cuando fue vista por nosotros a la edad de 6 meses, presentaba una masa pedunculada de 4 cm, que interesaba el surco nasoorbitario y dorso nasal, la niña había adquirido el hábito de mirarse la lesión y presentaba estrabismo (Fig. 3).
Cinco días más tarde se comenzó a tratar con inyecciones de Betametazona 4 mg intralesional, luego de 4 sesiones a intervalos de cuatro semanas, se realizo la exéresis del hemangioma fibrosado, utilizándose una incisión supracilial (Fig. 4).
La evolución postoperatoria fue sastifactoria (Fig.5).
Caso 3
Niño de siete meses de edad que presentó a los 15 días de nacido placa violácea de crecimiento progresivo que ocupaba gran parte de la punta nasal; es valorada por el pediatra quien mantiene tratamiento expectante durante 6 meses, al observar que la lesión continuaba progresando, ocasionándole deformidad facial, decide remitirla a nuestro servicio (Fig. 6).
Al ser valorada, detectamos deformidad del cartílago y discreta dificultad respiratoria.
Se inicia tratamiento esclerosante con Betametazona 4 mg intralesional, cuando se logró la fibrosis de la lesión se procedió a su exéresis quirúrgica de la misma por una incisión en ala de gaviota invertida.
Paciente a los tres meses de la intervención quirúrgica (Fig. 7).
Caso 4
Niña de tres meses de edad que presentaba al nacer pequeño aumento de volumen del hemilabio inferior izquierdo de crecimiento progresivo que producía deformidad labial, ulceraciones y sangramientos repetidos (Fig. 8).
Luego de tres infiltraciones intralesionales con betametazona se realizó la exéresis de la lesión mediante la técnica en V. Postoperatorio a los 6 meses (Fig. 9).
Discusión
Los hemangiomas son proliferaciones benignas del mesénquima angioblástico.
Mulliken,2 definió a los hemangiomas como tumores vasculares con una fase de crecimiento, caracterizado por proliferación endotelial, hipervascularidad y una fase involutiva.
Aunque el mecanismo preciso que controla el crecimiento e involución de los hemangiomas no esta claramente esclarecido, avances recientes en el conocimiento del desarrollo vascular normal y angiogenesis proporcionan algunos indicios.
Los hemangiomas son clínicamente heterogéneos con su apariencia dictada por su profundidad, localización y etapa de evolución. Un 33% son diagnosticados al nacer.
Constituye el tumor más frecuente de la infancia, afectando 10-12% de los niños menores de un año,2 con una predilección por el sexo femenino del 66% aproximadamente. 1,3 Son solitarios, pero en el 20% de los niños afectados aparecen múltiples lesiones.
El inicio de su involución y procedido de un cambio de color del rojo brillante al púrpura o gris.
El tratamiento de los hemangiomas continúa siendo un tema de considerable controversia.
Aún cuando la elección del procedimiento puede variar, la decisión de proceder en esos casos es usualmente inviolable. La selección del método apropiado depende de varios factores.
Aunque el tratamiento expectante es usualmente propuesto para los hemangiomas en niños. La exéresis quirúrgica durante la infancia está usualmente indicada par la remoción de la fibrosis residual, después de la completa resolución del hemangioma. Sin embargo, hay indicaciones para la intervención quirúrgica a edades tempranas como: hemangiomas pedunculados, Hemangiomas que amenazan la vida o dañan la función y en los cuales la terapia farmacológica, no es efectiva o bien tolerada. Es obligatoria en grandes hemangiomas perioculares, labial que son propensos al sangrado, causan dificultades durante la alimentación, y en los de la punta nasal, los cuales tienen una lenta regresión y producen distorsión del esqueleto cartilaginoso.11
El niño que alcanza la edad de 2-3 años puede evidenciar problemas psicológicos evidentes. Esta es la edad cuando el niño manifiesta por primera vez su imagen facial. Generalmente el niño con hemangioma facial es aceptado en el preescolar por sus condiscípulos. El problema se desarrolla durante el primer grado, cuando el niño se expone a los condiscípulos mayores. Este es el momento de considerar la exéresis del hemangioma
Los hemangiomas del labio y punta nasal son focos psicológicos, su eliminación puede ser beneficiosa durante la infancia.
La exéresis quirúrgica no debe realizarse en los casos en que existan dudas acerca del éxito, el beneficio y riesgo de un abordaje quirúrgico deben ser valorados cuidadosamente.
Conclusiones
El tratamiento quirúrgico de los Hemangiomas faciales en niños antes de los 7 años de edad, debe realizarse tempranamente, cuando amenaza los orificios vitales, presentan sangramientos frecuentes y ocasionan trastornos funcionales, estéticos o psicológicos.
Bibliografía
1. Beth A, Drolet MD, Nancy B, Esterly M, Ilona J, Frieden MD. Hemangiomas in children. New Eng J Med 2001;341:173-81. [ Links ]
2. Enjolras O, Mulliken JB. Vascular tumors and vascular Malformation (new issues). Adv Dermatol 1997;13:375-422. [ Links ]
3. Mulliken JB. Vascular tumors and vascular malformation. Adv Dermatol 1999; 13;375-422. [ Links ]
4. Frieden IJ, Garzon M, Enjolras O. Vascular tumors and vascular Malformation; does overlap occur? En: Program and abstracts of the 12th International Workshop on Vascular Anomalies, Berlin, Germany. 1998;27-8. [ Links ]
5. Takahashi K, Mulliken JB, Kozakewich HPW, Rogers RA, Folkman J, Ezekowitz AB. Cellular markers that distinguish the phases of hemangioma during infancy and childhood. J Clin Invest 1995;93:2357-64. [ Links ]
6. McAllister KA, Groog KM, Johnson DW, y cols. Endoglin a TGF-beta binding protein of endothelial cells, is the gene for hereditary haemorrhagic telangiectasia type 1. Nat Genet 1994;8:345-51. [ Links ]
7. Blei F, Walter J, Orlow SJ, Marchuk DA. Familial segregation of hemangiomas and vascular malformations as an autosomal dominant trait. Arch Dermatol 2008;134:718-22. [ Links ]
8. Boon LM, Enjolras O, Mulliken JB. Congenital hemangioma: evidence of accelerated involution. J Pediatr 1996;128:329-35. [ Links ]
9. Nakayama H. Clinical and histological studies of the clasification and the natural course of the strawberry mark. J Dermatol 1981;2:277-91. [ Links ]
10. Deferí EC. Treatment of facial hemangiomas: The present status of surgery. Br Plast Surg 1002;54:665-74. [ Links ]
11. Morovic I, Vidal T, Acevedo E. Tratamiento quirúrgico de los hemangiomas en niños. Rev Chil Pediatr 2000;71:480-86. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Manuel Estrada Sarmiento
Máximo Gómez 6/ Maceo y Canducha Figueredo.
85100 Bayamo, Granma, Cuba.
Email: mesarmiento.grm@infomes.sld.cu
Recibido: 12.11.07
Aceptado: 16.06.08











 texto en
texto en