My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Cirugía Oral y Maxilofacial
On-line version ISSN 2173-9161Print version ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.32 n.3 Madrid Jul./Sep. 2010
¿Cuál es su diagnóstico?
What would your diagnosis be?
Marta Saldaña-Rodrígueza, Maria Fe García-Reijab, Beatriz Rodríguez-Caballeroa, Gonzalo Herrera Calvoa, Marcos Fernández Barrialesa, Belén García-Montesinos Pereab, Tomás González Teránb, Sergio Sánchez Santolinob, Juan Garmendia Avendañob, Covadonga Ruiz Temiñob y Ramón Carlos Saiz Bustillob
aMédico residente, Servicio de Cirugía Oral y Maxilofacial, Hospital Universitario Marqués de Valdecilla, Santander, España.
bMédico adjunto, Servicio de Cirugía Oral y Maxilofacial, Hospital Universitario Marqués de Valdecilla, Santander, España.
Presentamos el caso clínico de una mujer de 60 años remitida a consulta de cirugía maxilofacial (CMF) del Hospital Universitario Marqués de Valdecilla (HUMV), en noviembre de 2006, por tumoración en región parotídea izquierda de 2 años de evolución, según refiere la paciente. Se trata de una mujer fumadora de 20 cigarrillos/día, hipertensa y con diabetes tipo 2.
En 1970 fue valorada en otro centro hospitalario por presentar una tumoración en la región parotídea izquierda, la cual fue biopsiada. Con el diagnóstico de adenoma pleomorfo, se decidió tratamiento con radioterapia. Tras 5 años libre de enfermedad, debutó con un cuadro de idénticas características, optándose esta vez por tratamiento quirúrgico. Bajo anestesia general se realizó tumorectomía, cuyo análisis histológico confirmó que se trataba de un adenoma pleomorfo.
En el examen físico se detectó la presencia de una tumoración retromandibular mal definida, de unos 2 cm de diámetro mayor, situada a nivel de cola de parótida izquierda, adherida a piel pero no a planos profundos. A la inspección se observó, además, radiodermitis en el área previamente irradiada (fig. 1) y paresia de la rama marginal del nervio facial izquierdo, consecuencia, según refiere la paciente, de la cirugía previa. A nivel cervical se descartó la presencia de adenopatías de tamaño significativo, y la exploración intraoral no reveló ningún hallazgo patológico.

Figura 1 - Área de radiodermitis en la cola de parótida izquierda.
El análisis hematológico y bioquímico de rutina, así como los resultados de radiología simple, fueron rigurosamente normales. Se solicitó tomografía computarizada (TC) cervico-facial y torácica, que reveló la presencia de un conglomerado adenopático de 2,6 cm de diámetro mayor, con núcleo necrótico y aspecto patológico en la región parotídea-submandibular izquierda (fig. 2).

Figura 2 - Conglomerado adenopático de aspecto patológico en
la región parotídea-submandibular izquierda.
La paciente fue intervenida bajo anestesia general, realizándose parotidectomía total ampliada izquierda, con sacrificio de las ramas marginal y cervical del nervio facial izquierdo, que se hallaban englobadas en el tumor (fig. 3), y extirpación de la región de piel afectada por radiodermitis. El tratamiento de la extensión regional se completó con la realización de un vaciamiento cervical ganglionar selectivo (niveles I, II y III) ipsilateral a la lesión. Para el cierre del defecto parotídeo se diseñó un colgajo cervicofacial de rotación.
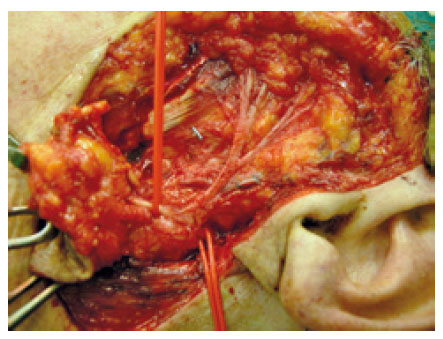
Figura 3 - Rama marginal del nervio facial englobada en el tumor.
Carcinoma ex adenoma parotídeo: a propósito de un caso
Parotid carcinoma ex - adenoma: a case presentation
Marta Saldaña-Rodrígueza, Maria Fe García-Reijab, Beatriz Rodríguez-Caballeroa, Gonzalo Herrera Calvoa, Marcos Fernández Barrialesa, Belén García-Montesinos Pereab, Tomás González Teránb, Sergio Sánchez Santolinob, Juan Garmendia Avendañob, Covadonga Ruiz Temiñob y Ramón Carlos Saiz Bustillob
aMédico residente, Servicio de Cirugía Oral y Maxilofacial, Hospital Universitario Marqués de Valdecilla, Santander, España.
bMédico adjunto, Servicio de Cirugía Oral y Maxilofacial, Hospital Universitario Marqués de Valdecilla, Santander, España.
Dirección para correspondencia
El diagnóstico anatomopatológico definitivo fue de carcinoma ex adenoma pleomorfo (CEAP) parotídeo de tipo invasivo con linfadenitis crónica reactiva.
Teniendo en cuenta los antecedentes de radioterapia previa en la misma localización 36 años antes, la ausencia de metástasis regionales y tras confirmar que los márgenes quirúrgicos estaban ampliamente respetados, se optó por seguimiento de la paciente en consultas externas de CMF. En la actualidad, 41 meses tras la última intervención, la paciente se encuentra libre de enfermedad (fig. 4).
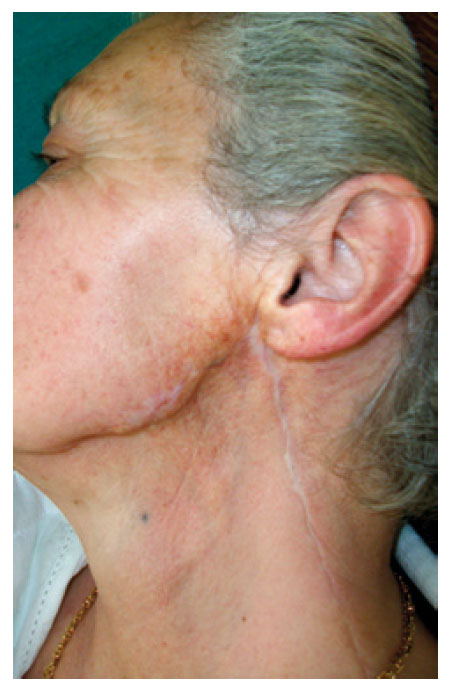
Figura 4 - Imagen del postoperatorio tardío.
Discusión
Los tumores de glándulas salivares representan tan sólo al 3% de las neoplasias del organismo y el 1% de las que asientan en el territorio de cabeza y cuello. El 80% de los tumores salivales se localizan en la parótida.
El CEAP es una neoplasia de glándula salival infrecuente que, junto al tumor mixto maligno verdadero o carcinosarcoma y al tumor mixto metastatizante, forman el grupo de los "tumores mixtos malignos" (OMS, 1991). El CEAP, en cierto modo, es una fusión de un adenoma pleomorfo (AP) o tumor mixto con un carcinoma. La tasa de degeneración maligna de los AP oscila entre el 5 y el 7%1. La incidencia del CEAP varía en las distintas series del 5 al 25% de los tumores parotídeos malignos2.
Etiopatogenia
A diferencia de la mayoría de los tumores de cabeza y cuello, el CEAP no está asociado al consumo de tabaco y/o alcohol. Tampoco se asocia a una historia de parotiditis, litiasis o traumatismos como factores predisponentes. En cambio, la radioterapia a bajas dosis favorece su aparición. Además, se ha demostrado su relación con un aumento del riesgo de cáncer de pulmón.
La patogenia del CEAP no es bien conocida, aunque actualmente se defienden dos teorías: bien que se tratara de una neoplasia maligna desde el principio, o bien que haya tenido lugar una transformación carcinomatosa en el seno de un tumor mixto. Esta transformación guarda relación tanto con el tiempo de evolución del adenoma pleomorfo, como con la edad del paciente y otros factores exógenos como la radiación. Se ha estimado que el riesgo de malignización es de hasta el 25% en los adenomas pleomorfos no tratados y de entre el 4 y el 24% en los recurrentes3. Es por ello por lo que hay que destacar la relación entre el desarrollo de CEAP y el antecedente de resecciones incompletas, que conllevan un mayor riesgo de recidiva y, por tanto, de malignización. En cuanto a la influencia de la radiación previa, se ha puesto en evidencia que en pacientes sometidos a radioterapia por tumores de cabeza y cuello se multiplica por cuarenta la probabilidad de desarrollar tumores glandulares malignos4. La frecuente detección de carcinoma intraductal y alteraciones en el p53 en el contexto de un CEAP sugiere que pueden tratarse de acontecimientos tempranos en el proceso de malignización.
Epidemiología
La edad media al diagnóstico varía en los distintos estudios: en el de Olsen et al es de 61 años, mientras que en el de Zbären et al5 es de 67 (19 años mayor que para el grupo de adenoma pleomorfo). En este último estudio se determina además una ratio varón-mujer de 0,68 para el grupo de adenoma pleomorfo frente al 1,18 en el grupo de CEAP. Se desconocen los motivos por los que el CEAP es más frecuente en varones, lo que contrasta con el hecho de que los adenomas pleomorfos y los casos recidivantes sean más frecuentes en mujeres3.
Diagnóstico
El diagnóstico preoperatorio del CEAP se basa en la historia clínica y el examen físico y, muy especialmente, en las técnicas de imagen. Debemos sospechar esta posibilidad en los casos de adenomas pleomorfos recurrentes y, más aún, ante una clínica de reciente comienzo, tras años de evolución de una masa parotídea asintomática. Alguno de los datos que nos van a alertar acerca de esta patología son la presencia de dolor, empastamiento, alteraciones neurológicas y/o cutáneas.
La ecografía es un estudio simple y de bajo coste que permite evaluar las glándulas salivales y las cadenas ganglionares yugulocarotídeas, gracias a su localización superficial, pero que no determina con precisión la naturaleza del tumor, excepto sus características sólidas o quísticas. Actualmente la técnica de imagen más empleada es la TC, con una sensibilidad en torno al 64-92% y una especificidad del 86-98%; permite analizar no sólo la lesión tumoral, sino también su extensión locorregional y a distancia. La resonancia magnética (RM), según algunos autores, presenta una sensibilidad superior a la TC en lo que a la detección de lesiones malignas y definición de tejidos se refiere.
La punción-aspiración con aguja fina (PAAF) tiene una sensibilidad y una especificidad suficientemente altas para justificar la aceptación que ha tenido en las últimas décadas. Su objetivo es diferenciar entre tumores benignos, malignos y lesiones inflamatorias. En el caso que presentamos su utilidad es mucho más limitada al existir un elevado riesgo de obtener un falso resultado de AP.
El diagnóstico definitivo de carcinoma ex adenoma vendrá dado por su confirmación mediante estudio histológico de la pieza quirúrgica, y es condición imprescindible la detección de adenoma pleomorfo en asociación a focos de carcinoma. Con el paso del tiempo, el componente de adenoma pleomorfo puede ser muy reducido y, por tanto, puede no ser detectado en la muestra6.
Tratamiento
El tratamiento del carcinoma ex adenoma es controvertido y aún no existe consenso a este respecto. Mientras que algunos autores defienden la parotidectomía radical con sacrificio del nervio facial y disección cervical ipsilateral6, hay otros que defienden posturas más intermedias. Partiendo de la base de que el tratamiento de elección del CEAP es quirúrgico, la elección de la técnica vendrá determinada por aspectos clínicos y radiológicos. En los casos que cursen sin clínica de afectación del nervio facial se realizará parotidectomía total conservadora, y en los que presenten paresia de alguna de las ramas, se realizará parotidectomía radical con sacrificio del nervio.
La indicación de disección cervical funcional es clara en aquellos casos clínicamente positivos, pero no lo es tanto en los cuellos clínica y radiológicamente negativos. Actualmente se defiende la realización de vaciamiento supraomohioideo como tratamiento profiláctico de la enfermedad metastásica oculta en el manejo del CEAP, con la posibilidad de completarlo hasta un vaciamiento funcional si se detecta enfermedad metastásica en los niveles ganglionares superiores. Sin embargo, hay autores que no recomiendan la realización de vaciamiento cervical programado en el tratamiento del CEAP, ya que, como destacan Batsakis et al7, los carcinomas de glándula salivar mayor metastatizan más frecuentemente por vía hematógena que linfática; o como defienden Shah y Andersen8, los carcinomas primarios con origen en una glándula salivar raramente metastatizan en los ganglios cervicales.
El tratamiento adyuvante con radioterapia ha presentado muy buenos resultados en cuanto a supervivencia y tasas de curación. Sus indicaciones incluyen: márgenes quirúrgicos afectados o muy próximos, extensión extraglandular (T3 o T4), invasión perineural y presencia de adenopatías cervicales o intraparotídeas9.
Para la reconstrucción del defecto se diseñó un colgajo cervicofacial de rotación que proporciona piel de idénticas características a la perdida, además de ser un colgajo fiable y con poca morbilidad.
Pronóstico
El carcinoma ex adenoma se comporta como un tumor de alta agresividad, con una tasa de metástasis ganglionares regionales del 25-50% (15% cuando el carcinoma se desarrolla primariamente sobre un adenoma pleomorfo, frente al 40% en los carcinomas implantados sobre una recidiva) y de metástasis a distancia del 33%, localizadas fundamentalmente en pulmón y, menos frecuentemente, en el hueso y en el hígado. El pronóstico del CEAP viene determinado por múltiples factores, como el tamaño y la invasión tumoral, el tipo histológico y la presencia de metástasis locorregionales o a distancia10. A los 5 años presenta una tasa de recidiva del 55% y una mortalidad del 80%.
Conclusiones
En la práctica clínica el CEAP representa un reto diagnóstico, ya que para un adecuado manejo se requiere sospecha diagnóstica y una estrecha vigilancia.
Bibliografía
1. Phillips PP, Olsen KD. Recurrent pleomorphic adenoma of the parotid gland: Report of 126 cases and a review of the literature. Ann Otol Rhinol Laryngol. 1995;104:100. [ Links ]
2. Frankenthaler RA, Luna MA, Lee SS, et al. Prognostic variables in parotid gland cancer. Histopathologic analysis of the capsular characteristics of 218 tumors. Head Neck. 2007;29: 751-7. [ Links ]
3. Phillips PP, Olsen KD. Recurrent pleomorphic adenoma of the parotid gland: report of 126 cases and a review of the literature. Ann Otol Rhinol Laryngol. 1995;104:100-4. [ Links ]
4. Sun EC, Curtis R, Melbye M, Goedert JJ. Salivary gland cancer in the United States. Cancer Epidemiol Biomarkers Prev. 1999; 8:1095. [ Links ]
5. Zbären P, Zbären S, Caversaccio MD, Stauffer E. Carcinoma ex pleomorphic adenoma: Diagnostic difficulty and outcome. Otolaryngology - Head and Nek Surgery. 2008;138:601-5. [ Links ]
6. Cawson RA, Gleeson MJ, Everson JW. Pathology and surgery of the salivary glands. Oxford: ISIS Medical Media; 1997. [ Links ]
7. Batsakis JG, Regezi JA, Bloch D. The pathology of head and neck tumors. III: Salivary glands. Head Neck Surg. 1979;1:260-73. [ Links ]
8. Shah JP, Andersen PE. The impact of patterns of nodal metastasis on modification of neck dissection. Ann Surg Oncol. 1994;1:521-32. [ Links ]
9. Terhaard CH, Lubsen H, Rasch CR, Levendag PC, Kaanders HH, Tjho-Heslinga RE, et al. The role of radiotherapy in the treatment of malignant salivary gland tumors. Int J Radiat Oncol Biol Phys. 2005;61:103-11. [ Links ]
10. Olsen KD, Lewis JE. Carcinoma ex pleomorphic adenoma: a clinicopathologic review. Head Neck. 2001;23:705. [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: martasr31182@hotmail.com
(Marta Saldaña Rodríguez).














