Introducción
La fascitis nodular es definida como una proliferación benigna, posiblemente neoplásica, de fibroblastos y miofibroblastos1. Fue descrita por primera vez por Konwaler2 en 1955 bajo el término de fibromatosis pseudosarcomatosa subcutánea.
Puede presentarse en cualquier momento de la vida, aunque con mayor incidencia desde la 3.a hasta la 5.a décadas, sin predilección de sexo3-8. Se localiza más frecuentemente en miembros superiores y tronco. La región de cabeza y cuello están afectadas en un 7-20% de los casos, sobre todo en niños. Dentro de esta última, las zonas expuestas a trauma frecuente (mentón, ángulo mandibular, malar) son las más afectadas. De ello surge que este haya sido mencionado como posible agente etiológico. Resulta extremadamente rara la presentación en la cavidad bucal; la ubicación predilecta es la mucosa y submucosa yugal seguida por la mucosa labial, la encía y la lengua4-7,9-11.
Al examen clínico se la describe como un tumor de rápido y brusco crecimiento (hasta 3-4 cm), bordes bien circunscritos, consistencia firme a la palpación, coloración similar a la de la mucosa normal e indolora. Se citan como posibles diagnósticos diferenciales benignos el fibroma, el granuloma piógeno, la hiperplasia fibroepitelial, el granuloma gigantocelular periférico o el tumor de glándulas salivales menores; y como malignos, distintas estirpes de sarcoma3-7,9,10.
De acuerdo a los planos anatómicos involucrados se clasifican en (orden decreciente según frecuencia): a) subcutáneo, b) fascial y c) intramuscular4,5,7,11,12.
Histológicamente, exhibe numerosas células fusiformes, presencia de mitosis, ausencia de atipia y de cápsula, vasos sanguíneos con infiltrado inflamatorio y estroma fibroso o mixoide. Requiere de técnicas inmunohistoquímicas para su diagnóstico de certeza. Es positiva para vimentina y actina muscular lisa, y negativa para proteínas S-100, CD31, CD34, CD99, ALK13,5,10,12. Considerando estas particularidades, debe diferenciarse microscópicamente de neurofibroma o miofibroma (no presentan infiltrado inflamatorio normalmente), schwannoma (positivo para proteína S-100), fibrosarcoma, leiomiosarcoma, rabdomiosarcoma y carcinoma sarcomatoide (presentan atipia celular)4,9,12,13.
Existen 3 subtipos de fascitis nodular con características distintivas: 1) osificante: usualmente en mujeres de 20 a 30 años, que involucra, en general, las extremidades; 2) craneal: generalmente en infantes en su primer año de vida, que afecta el cuero cabelludo y puede erosionar el cráneo y 3) intravascular: se desarrolla con relación a arterias o venas14-17.
Su asociación a sarcoma se debe a: su rápida evolución, su alta celularidad y la presencia de actividad mitótica. Pero, a diferencia de este, no requiere terapéutica radical y responde satisfactoriamente a la escisión local, sin márgenes de seguridad5,9,10,18,19.
El objetivo del presente estudio es aportar un nuevo caso clínico de fascitis nodular oral, así como revisar y analizar las publicaciones previas.
Materiales y métodos
Se realizó una búsqueda en la literatura a través de PUBMED, de publicaciones tanto en inglés como en español desde el año 1994 hasta el 2015, de fascitis nodular en el área orofacial mediante los términos: oral AND nodular AND fasciitis. Se encontraron 28 casos. Excluimos del estudio los casos que no involucraban la mucosa o submucosa oral (4 en cuello, 3 en región parotídea, 2 en región mentoniana, 2 en región geniana, uno en región maseterina, uno en región orbitaria). Se añade a ellos el caso clínico reportado en el presente estudio (tabla 1).
Tabla 1 Casos reportados de fascitis nodular oral desde 1994 hasta 2015
| Caso | Autor | Edad/sexo | Ubicación | Evolución | Tamaño | Tratamiento | Histología | Seguimiento |
|---|---|---|---|---|---|---|---|---|
| 1 | Badia(24) | 76/F | Mucosa yugal | 6 meses | 1,8 cm | Escisión | Fascitis nodular | 1,5 años |
| 2 | Shlomi(25) | 30/F | Mucosa yugal | 2 meses | 2 cm | Escisión | Fascitis nodular | 6 meses |
| 3 | Chartier(21) | 39/M | Labio | N/E | N/E | Regresión espontanea | Fascitis nodular | 6 meses |
| 4 | Alkan(26) | 35/F | Mucosa yugal | 4 meses | 1,7 cm | Escisión | Fascitis nodular | 1,25 años |
| 5 | Haddad(27) | 9/F | Labio | 3 semanas | 1 cm | Escisión | Fascitis nodular | N/E |
| 6 | Martínez-Blanco(3) | 73/M | Suelo de la boca | 1 mes | 2 cm | Escisión | Fascitis nodular | 4 años |
| 7 | Martínez-Blanco(3) | 53/M | Lengua | 3 semanas | 2,5 cm | Escisión | Fascitis nodular | 2,5 años |
| 8 | Nair(10) | 37/F | Mucosa yugal | N/E | 1,5 cm | Escisión | Fascitis nodular | 18 meses |
| 9 | Dayan(28) | 50/F | Mucosa yugal | 2 meses | 2 cm | Escisión | Fascitis nodular | 4 años |
| 10 | Dayan(28) | 37/F | Mucosa yugal | N/E | 4 cm | Escisión | Fascitis nodular | 7 años |
| 11 | Dayan(28) | 43/F | Mucosa yugal | 21 días | 2 cm | Escisión | Fascitis nodular | 1 año |
| 12 | Dayan(28) | 42/F | Mucosa yugal | 2 años | 1 cm | Escisión | Fascitis nodular | 2 años |
| 13 | Dayan(28) | 38/M | Mucosa yugal | N/E | 2 cm | Escisión | Fascitis nodular | 5 años |
| 14 | Han(5) | 48/F | Mucosa yugal | 1 mes | 2 cm | Escisión | Fascitis nodular | 9 años |
| 15 | Han(5) | 47/F | Encía | 4 semanas | 3,5 cm | Escisión | Fascitis nodular | 4 años |
| 16 | Lenyoum(23) | 0,25/F | Mucosa yugal | 1 mes | 3,5 cm | Escisión | Fascitis nodular | 4 meses |
| 17 | Leventis(6) | 50/F | Mucosa yugal | 8 meses | 1,5 cm | Escisión | Fascitis nodular | 1 año |
| 18 | Naidu(29) | 28/M | Mucosa yugal | 21 días | 2,5 cm | Escisión | Fascitis nodular | N/E |
| 19 | Chi(14) | 20/F | Labio | 21 días | 0,5 cm | Escisión | Fascitis nodular intravascular | N/E |
| 20 | Subramaniam(22) | 9/M | Mucosa yugal | 1 mes | 3 cm | Escisión | Fascitis nodular | N/E |
| 21 | Reiser(17) | 58/F | Mucosa yugal | Semanas | 1,7 cm | Escisión | Fascitis nodular intravascular | 1 año |
| 22 | De Carli(8) | 32/M | Mucosa yugal | 45 días | 2 cm | Regresión espontanea | Fascitis nodular | 3 meses |
| 23 | Imai(19) | 36/F | Mucosa yugal | 1 mes | 1,8 cm | Escisión | Fascitis nodular | 4 años |
| 24 | Seo(16) | 26/M | Labio | 1 mes | 1 cm | Escisión | Fascitis nodular intravascular | 2 meses |
| 25 | Lima(4) | 18/F | Encía | 3 meses | 1,3 cm | Escisión | Fascitis nodular | 3 meses |
| 26 | Celentano(13) | 67/M | Lengua | 3 meses | 2 cm | Escisión | Fascitis nodular | 5 meses |
| 27 | Kuklani(15) | 25/F | Suelo de la boca | desconocida | 1 cm | Escisión | Fascitis nodular intravascular | 28 meses |
| 28 | Kuklani(15) | 26/M | Lengua | 1 semana | 1 cm | Escisión | Fascitis nodular intravascular | 17 meses |
| 29 | Presente estudio | 23/F | Encía | 2 meses | 0,5 cm | Escisión | Fascitis nodular | 18 meses |
Examinando los 29 casos, se contempla un rango de edades desde los 0,25 hasta los 76 años; con una edad promedio de 37 años. La proporción mujer:hombre fue de 1,9:1. La localización intraoral más frecuentemente afectada es la mucosa y submucosa yugal en 17 de los casos (58,6%), seguida por el labio en 4 casos (13,8%). El diámetro mayor de las lesiones fue reportado en 28 casos, que osciló entre 0,5 y 4 cm, con una media de 1,9 cm. La escisión o enucleación fue el tratamiento aplicado casi con exclusividad (91,6%), mientras que en 2 casos se observó una lenta reducción del tamaño del tumor posterior a la biopsia incisional. Se optó en un caso por la escisión cuando la masa era pequeña (0,4 cm)8, mientras que en el otro se optó por controlar hasta que persistió una discreta induración fibrosa residual20. De los 29 casos, 5 se correspondieron con la variante especial intravascular y los 24 restantes se correspondieron con la categoría clásica. El seguimiento de las lesiones fue referido en 25 de los casos, con una variación de 2 meses a 9 años y con un promedio de 27 meses de vigilancia.
Caso clínico
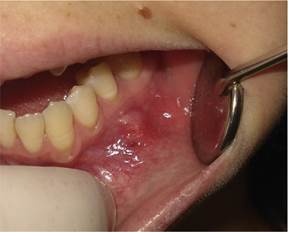
Paciente de sexo femenino, de 23 años de edad, no fumadora, sin antecedentes médico-quirúrgicos de relevancia ni alergias medicamentosas conocidas. Acudió a la consulta a causa de un aumento de volumen en la encía vestibular inferior, adyacente a orificio mentoniano izquierdo, de 2 meses de evolución, con crecimiento activo. No fue relacionado con causas traumáticas. Al examen clínico, se advirtió un nódulo de 0,5 cm de diámetro, de consistencia fibroelástica a la palpación, de coloración similar a la de la mucosa normal, parcialmente adherido a planos profundos e indoloro (fig. 1). En el estudio radiológico, no se observaron particularidades en la zona de la lesión.
Bajo anestesia local, se realizó una biopsia escisional de la lesión. El estudio anatomopatológico reveló una proliferación de células fusiformes dispuestas en fascículos cortos arremolinados, con abundantes estructuras vasculares de apariencia mixomatosa, con aislados depósitos de colágeno y focos de infiltrado linfocitario con hematíes extravasados (fig. 2). Se efectuaron, asimismo, estudios inmunohistoquímicos que resultaron positivos para vimentina y actina muscular lisa y negativos para alk-protein 1, beta catenina, CD 34, desmina, S-100. La expresión de Ki67 fue de 5 a 6% de núcleos marcados (fig. 3). Este cuadro se corresponde con el diagnóstico de fascitis nodular. Se realizó un seguimiento de 18 meses, sin observarse recidiva (fig. 4).

Figura 2 Aspecto histológico con hematoxilina-eosina. Se observa disposición de células fusiformes: A) 10x de magnificación. B) 40x de magnificación.

Figura 3 Microfotografías de la inmunohistoquímica: positividad para actina muscular lisa: A) 10x de magnificación. B) 40x de magnificación. Positividad para vimentina: C) 10x de magnificación. D) 40x de magnificación.
Discusión
La fascitis nodular de presentación intrabucal representa una entidad excepcional. Han et al.5 realizaron una revisión desde 1994 hasta 2005 y hallaron 13 casos y aportaron 2, mientras que Lima et al.4 dieron con 15 casos entre 2004 y 2013 y contribuyeron con uno. Investigando el intervalo de 1994 a 2015, en este trabajo se encontraron 28 casos previos y se reporta uno más.
Si bien la mayoría de los autores mencionan incidencias similares en ambos sexos para fascitis nodular a nivel general3-8, en este análisis se advierte una predilección femenina de 1,9:1. En cuanto al momento de aparición cronológica se indica mayor proporción de casos entre la 3.ª y la 5.ª décadas, encontrándose en ese intervalo el 62% de los pacientes aquí revisados3-8,11,12.
Lu et al.12 recientemente publicaron la muestra más grande jamás recolectada de fascitis nodular, con 272 casos. En ella, la ubicación en cabeza y cuello se encuentra en segundo lugar en orden de aparición con 24% de los casos, solo superada por el porcentaje en miembros superiores, aunque se refiere solo un caso en cavidad oral.
La mucosa yugal resultó, por mucho, el sitio de presentación oral más frecuente, seguido de la mucosa labial, lo cual corrobora lo previamente publicado. Una característica llamativa es su rápido crecimiento, si bien este parece ser autolimitante y menor a 4 cm en general, con un promedio de 1,9 cm de diámetro en los casos evaluados4,6,9,11.
Su etiología permanece desconocida. Se ha señalado históricamente el trauma como posible factor causante. No obstante, solo se lo puede vincular en menos del 15% de los casos3,4,7-9,18. Erickson-Johnson et al.21, por otra parte, relacionan el desarrollo de la fascitis nodular con la fusión de genes MYH9-USP6, lo que explicaría una naturaleza neoplásica en contraste con la reactiva, sostenida a lo largo de los años.
Existe controversia en cuanto a su evolución posterior a una biopsia incisional. Imai et al.19 refirieron un caso con crecimiento marcado y brusco luego de esta, mientras que de Carli et al.8 y Chartier et al.20 describieron regresión espontánea luego del procedimiento, sin precisar otra intervención.
No se encontraron recidivas en los casos estudiados. Esta cuestión de la aplicación de la enucleación sin margen de seguridad como tratamiento definitivo aparenta poca polémica, con 1-2% de recurrencia, vinculada a una escisión incompleta de la lesión3,5,6,10,22. Más allá de ello, se refieren otras alternativas como control posbiopsia por mejoría espontánea8,20 o escisión con margen de seguridad de 0,5 cm13.
Las similitudes con varias estirpes de sarcomas están ampliamente descritas, sin embargo, estos suelen ser mayores a 4 cm, presentan marcado pleomorfismo celular y figuras mitóticas anormales5-7,9,10,18,23. Asimismo, Borumandi et al.18 informan un caso erróneamente diagnosticado como tumor epitelial metastásico a través de una punción aspirativa con aguja fina, el cual recibió tratamiento inadecuado.