Según la OMS, cinco millones de personas en todo el mundo cada año fallecen como resultado de un trauma, lo que representa al 9% de la mortalidad mundial. Y existe una gran proporción de personas que sobrevive a sus lesiones, e incurre en discapacidades temporales o permanentes, lo que es un gran problema para los sistemas de salud1.
A nivel individual, las lesiones traumáticas faciales generan problemas funcionales, estéticos e inquietud psicológica que podría acabar en una depresión, pérdida de ingresos por el tiempo de recuperación y en general, un significativo impacto negativo sobre la salud física y mental de las personas. Además, este tipo de lesiones se han convertido en un problema de relevancia en los servicios de consulta hospitalaria debido a que la mayoría de los pacientes deben hospitalizarse, el costo de tratamiento es elevado y se utilizan una gran cantidad de recursos e insumos2-4.
«En Chile existe un número limitado de estudios publicados acerca de fracturas maxilofaciales y sus factores asociados más relevantes»4. Además, existe una falta de actualización de la información relacionada con la cantidad de casos quirúrgicos y causas de trauma maxilofacial operados en el Hospital Carlos van Buren (HCVB), Valparaíso, Chile, lo cual es necesario para formular la planificación del servicio.
El interés de estudiar el trauma maxilofacial se debe, entre otras cosas, a la alta incidencia, diversidad de lesiones y morbilidad concomitante. La importancia de conocer su epidemiología radica en poder «brindar maneras más eficientes de atención médica, evaluar y mejorar la calidad de cuidados a los pacientes afectados y asesorar acerca de tácticas de prevención de las lesiones»1,2.
El propósito de este estudio es describir la demografía, etiología y tratamientos quirúrgicos usados en el Servicio de Cirugía Maxilofacial del HCVB entre los años 2010 y 2014.
Material y método
Este estudio se basó en la información obtenida de la unidad estadística del HCVB de pacientes operados de traumatismo maxilofacial entre el 1 de enero de 2010 y el 31 de diciembre de 2014. Solo los pacientes ingresados con traumatismo maxilofacial que requirieron tratamiento quirúrgico en pabellón central fueron considerados en este estudio. Se realizó una lista y se solicitaron las fichas médicas en la unidad estadística del hospital. Los pacientes cuyas fichas médicas no estaban disponibles en el momento del estudio fueron excluidos. Los datos fueron registrados y analizados en una base de datos anónima en Microsoft Office Excel 2013®.
Se consideraron los siguientes datos de pacientes: sexo, edad, causa, diagnóstico de fractura maxilofacial, número de fracturas maxilofaciales, lesiones no maxilofaciales, tiempo quirúrgico, tipo de tratamiento, tiempo de hospitalización, número de cirugías y mes y año de ingreso.
La causa del trauma se dividió en ocho categorías principales: agresiones, accidentes automovilísticos que incluyeron conductores y peatones, caídas que se dividieron en caídas comunes, caídas desde una altura y caídas de un vehículo, accidentes deportivos, accidentes de trabajo, violencia doméstica, extracciones dentales y otras causas. Las lesiones no maxilofaciales se dividieron en traumatismo encéfalo-craneano (TEC), cráneo, ocular, cervical, columna vertebral, tórax, abdomen, extremidades superiores, extremidades inferiores y genitales.
Se realizó un análisis estadístico de los datos usando el software Microsoft Office Excel 2013 y R-Cran v3.2.2, utilizando los test t de Student, test chi cuadrado, test exacto de Fischer y test de Kolmogorov-Smirnov según el comportamiento de las variables.
Los pacientes fueron operados por cirujanos maxilofaciales de la Unidad de Cirugía Maxilofacial del HCVB o bien, por cirujanos maxilofaciales de turno de la Unidad de Emergencia del Adulto del mismo hospital.
El estudio fue aprobado por el Comité de Ética de la Facultad de Odontología de la Universidad Andrés Bello Viña del Mar y por el Comité Ético Científico del Servicio de Salud Valparaíso-San Antonio, que siguen las directrices de la Declaración de Helsinki.
Resultados
Durante el período de tiempo considerado, 230 pacientes con fracturas maxilofaciales fueron ingresados en el HCVB, 83% (n = 192) eran hombres y 17% (n = 38) eran mujeres, con una relación de hombre a mujer de 5: 1.
Fueron excluidos 30 pacientes, ya que sus fichas no estaban disponibles en el momento de realizar el estudio.
La edad media de los pacientes fue de 34,04 años (desviación estándar [DE] 15 años), oscilando entre 2 y 74 años. La mayoría de los pacientes tenían entre 20 y 39 años de edad (52,2%, n = 120), 30% de los pacientes estaban en el grupo de 20-29 años y 22,2% en el grupo de 30-39 años. La tabla 1 resume la distribución por edad y sexo, no se encontraron diferencias significativas en la distribución por edad entre varones y mujeres (prueba K-S, p-valor = 0,2217).
La distribución anual del trauma maxilofacial muestra que en el año 2013 se operó un total de 51 pacientes, seguidos por el año 2011 (n = 50), 2010 (n = 47), 2014 (n = 45) y 2012 (n = 37). La mayor cantidad de fracturas fue operada en agosto-septiembre y marzo, y la más baja en el mes de mayo (fig. 1).
Se observó un total de 439 fracturas, el 47,8% fueron fracturas mandibulares, seguidas de fracturas orbitocigomáticas (22,6%), fracturas del arco cigomático (8,7%), fracturas nasales (5%), fracturas nasomaxilares (6,5%), trauma dentoalveolar (5,7%), fracturas Le Fort I (5,2%), fracturas nasoorbitoetmoidales (4,8%), fracturas Le Fort II (3,9%), fracturas de Le Fort III (2,2%) y fracturas de pared medial de órbita (0,9%). En la tabla 2 se muestra una visión general de los sitios de las fracturas mandibulares. Respecto de los diagnósticos según lateralidad, se presentó una mayor frecuencia de fracturas unilaterales, fluctuando en torno al 95%, a excepción de la fractura condilar que está significativamente en torno al 80% (test exacto de Fisher: p-valor = 0,5938) (tabla 3).
Tabla 2 Sitios de fracturas mandibulares.
| Fractura mandibular | n | % |
|---|---|---|
| Fractura parasinfisiaria | 53 | 25,24 |
| Fractura de ángulo | 53 | 25,24 |
| Fractura de cóndilo | 58 | 27,62 |
| Fractura de cuerpo | 27 | 12,86 |
| Fractura de apófisis coronoides | 10 | 4,76 |
| Fractura sinfisiaria | 5 | 2,38 |
| Fractura de rama | 4 | 1,90 |
| Total | 210 | 100,00 |
La causa más común de traumatismo maxilofacial fueron las agresiones en un 45,5% de los casos (n=102) (tabla 4). Cabe destacar que las caídas (caídas comunes, caídas desde una altura y caídas de un vehículo) representan el 25,5% de todas las causas. Las causas más frecuentes y la distribución de las fracturas maxilofaciales se resumen en la tabla 5.
Tabla 4 Causas de trauma maxilofacial.
| Causas | n | % |
|---|---|---|
| Agresiones | 102 | 45,54 |
| Accidentes automovilísticos | 44 | 19,64 |
| Caídas comunes | 23 | 10,27 |
| Caídas de altura | 20 | 8,93 |
| Caídas de vehículo | 14 | 6,25 |
| Accidentes deportivos | 7 | 3,13 |
| Otros | 5 | 2,23 |
| Accidentes laborales | 4 | 1,79 |
| Violencia intrafamiliar | 4 | 1,79 |
| Extracciones dentales | 1 | 0,45 |
| Total | 224 | 100,00 |
Tabla 5 Distribución según causa y fractura maxilofacial.

FAC: fractura de arco cigomático; FD: fractura dentoalveolar; FM: fractura mandibular; FNM: fractura nasomaxilar; FOC: fractura orbitocigomática; FP: fractura panfacial; FPMO: fractura pared medial de órbita; LF1: fractura Le Fort I; LF2: fractura Le Fort II; LF3: fractura Le Fort III; NOE: fractura nasoorbitoetmoidal.
Las lesiones no maxilofaciales ocurrieron en el 38% (n = 89) de los pacientes y el 16,6% (n = 39) se categorizaron como politraumatizadas al ser admitidos. La lesión no maxilofacial más frecuente observada fue el TEC en 37,5% (n = 60) de los casos, como se muestra en la tabla 6. Se observó un promedio de 0,95 ± 1,44 lesiones no maxilofaciales por paciente. La tabla 7 resume las causas más frecuentes y la distribución de lesiones no maxilofaciales. Los accidentes automovilísticos, caídas desde una altura y agresiones causaron TEC más frecuentemente en el 52,3, 40 y 18,8%, respectivamente.
Tabla 6 Lesiones no maxilofaciales.
| Lesiones no maxilofaciales | n | % |
|---|---|---|
| TEC | 60 | 37,50 |
| Tórax | 21 | 13,13 |
| Extremidad superior | 17 | 10,63 |
| Ocular | 17 | 10,63 |
| Extremidad inferior | 16 | 10,00 |
| Cráneo | 11 | 6,88 |
| Abdomen | 6 | 3,75 |
| Cervical | 6 | 3,75 |
| Columna | 5 | 3,13 |
| Genitales | 1 | 0,63 |
| Total | 160 | 100,00 |
TEC: traumatismo encéfalo-craneano.
Tabla 7 Distribución según causa y lesión no maxilofacial.
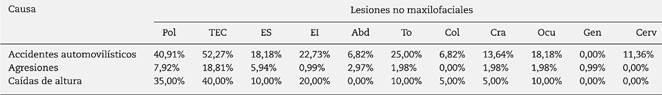
Abd: abdomen; Cerv: cervical; Col: columna; Cra: cráneo; EI: extremidad inferior; ES: extremidad superior; Gen: genitales; Ocu: ocular; Pol: politraumatizado; TEC: traumatismo encéfalo-craneano; To: tórax.
De los 230 pacientes, el 88,7% (n = 204) requirieron una sola cirugía, el 9,6% (n = 22) dos cirugías, el 1,3% (n = 3) tres cirugías y el 0,43% (n = 1) cuatro cirugías. Se realizó un promedio de 1,11 cirugías por paciente (DE 0,38). Las fracturas se manejaron principalmente con reducción abierta y osteosíntesis múltiple (50-100%). Las fracturas Le Fort II solo fueron tratadas con este método, y las fracturas Le Fort II y III y de pared orbital medial nunca fueron tratadas con reducción cerrada (fig. 2). El tratamiento de fracturas mandibulares fue principalmente reducción abierta y osteosíntesis múltiple, oscilando entre 68 y 100% (fig. 3).
En cuanto a la estadía hospitalaria, el tiempo total de hospitalización osciló entre 2 y 99 días con un promedio de 11,8 días (DE 11,9). El tiempo de hospitalización preoperatorio fue de 7,4 días promedio (DE 12,5), oscilando entre 0-108 días, y la media de tiempo de hospitalización postoperatoria fue de 6,2 días (DE 8,5), entre 0-57 días. La tabla 8 muestra el tiempo total de hospitalización y la distribución de las causas. El mayor tiempo de hospitalización se observó en la violencia intrafamiliar (31,2 días), seguido por accidentes de trabajo (26 días) y caídas de altura (18,9 días). El tiempo total de hospitalización fue significativamente mayor en los accidentes automovilísticos que las agresiones y en los accidentes de trabajo que las agresiones.
Discusión
El conocimiento del trauma maxilofacial es necesario para cualquier servicio maxilofacial, cirujano y sistema nacional de salud y también para entender cómo prevenir estos eventos.
Si bien es cierto, una serie temporal requiere de mucho más tiempo para definir ciclos, en estos cinco años se observó que la mayor cantidad de casos se concentró en los meses de verano (enero, febrero y marzo) y en el mes de septiembre. Esto podría explicarse por la época de vacaciones, pues ingresa una cantidad importante de población flotante a la región, y en septiembre por las festividades nacionales, que son conocidas por el aumento de los factores de riesgo para traumatismos; accidentes de tránsito, consumo de alcohol y riñas.
Todos los estudios muestran que los hombres superan en número a las mujeres cuando se trata de traumatismo maxilofacial. Podría deberse a que los hombres, en general, están principalmente involucrados en accidentes automovilísticos, actos violentos, peleas, asaltos, accidentes de deportes extremos y accidentes de trabajo4-6. Los autores chilenos Raposo et al.4 y Martínez et al.6obtuvieron una relación de hombre a mujer de 9: 1 y 11: 1, respectivamente, que parecen ser altas. Esto podría deberse al reducido número de pacientes incluidos en sus estudios, 149 y 145 respectivamente.
Las fracturas mandibulares fueron las fracturas más comunes, sin embargo, Cabalag et al.7, Arangio et al.8 y González et al.9 diagnosticaron más fracturas orbitocigomáticas. A pesar de las diferencias, la mayoría de los estudios coinciden en que las fracturas más frecuentes son mandibulares y orbitocigomáticas. En contraste, el estudio de Medina et al.10 muestra que la fractura más frecuente fue del complejo nasoorbital-etmoidal, ya que las fracturas nasales simples y complejas se incluyeron dentro de esa categoría y en la mayoría de los casos se consideran en categorías separadas. En el caso del HCVB, la otorrinolaringología trata las fracturas nasales simples. En este estudio, las fracturas nasales que se incluyeron fueron simultáneas a otras fracturas maxilofaciales, por lo que el número de fracturas nasales simples está subrepresentado y no constituye el total de pacientes ingresados.
La mayoría de los estudios, como este, concluyen que las fracturas condilares son las fracturas mandibulares más frecuentes, y proponen que podría ser porque el cóndilo es la parte más frágil de la mandíbula11. Sin embargo, esto puede variar ya que hay dos enfoques de tratamiento: quirúrgico y no quirúrgico, todavía no existe consenso. El HCVB sigue el tratamiento quirúrgico incluso cuando las fracturas son bilaterales, por lo que podría haber habido más fracturas condilares que en el estudio de Raposo et al.4, que obtuvieron un 4,7% de fracturas de cóndilo tratadas quirúrgicamente.
Además de las fracturas maxilofaciales, el trauma puede causar lesiones en otras áreas del cuerpo. Las pocas investigaciones que consideran esta variable demuestran que las lesiones no maxilofaciales asociadas ocurren entre el 20-36%2,12, y que el más frecuente es el trauma craneal y de las extremidades. En este estudio, las lesiones asociadas más frecuentes fueron el TEC (37,5%) y extremidades superiores e inferiores (20,6%), ocurriendo en el 38% de los pacientes. Estos resultados están relacionados con el hecho de que el cráneo coincide anatómicamente con la cara y con el hecho de que el HCVB es un centro de referencia de neurocirugía para la cuarta y quinta región del país. Los traumatismos de las extremidades superiores e inferiores se relacionan especialmente con los accidentes automovilísticos y las caídas de altura, que corresponden a traumatismos de mayor energía cinética.
A nivel mundial, los accidentes automovilísticos superan a las agresiones como causa de trauma maxilofacial. Los países subdesarrollados y en desarrollo siguen la tendencia mundial. Por el contrario, la primera causa de trauma en los países desarrollados es la violencia interpersonal seguida de accidentes automovilísticos. Estos en su mayor parte, han implementado medidas de control de tráfico que restringen los conductores. Algunos ejemplos son: cinturones de seguridad obligatorios, políticas de consumo de alcohol, límites de velocidad y bloqueos de carreteras, entre otros. Los resultados de este estudio corresponden a los de un país desarrollado, probablemente porque a lo largo de los años se han implementado varias medidas de seguridad vial en Chile, como las mencionadas anteriormente.
Los accidentes automovilísticos, las agresiones y caídas de altura causaron un mayor número de fracturas dentoalveolares, seguidas de fracturas mandibulares y orbitocigomáticas. Esto puede deberse a que la zona dentoalveolar es más frágil y puede fracturarse con energías cinéticas relativamente bajas y ser el área de impacto más frecuente del manubrio de un automóvil y golpes de puño13.
El tratamiento más utilizado fue la reducción abierta y osteosíntesis múltiple en aproximadamente el 65% de los casos, encontrando evidencia estadísticamente significativa en todos los tipos de trauma, excepto en la fractura de la pared orbitaria medial. Según González et al.9, la reducción abierta se utilizó en 68,9%, según Naveen Shankar et al.14 en 50,8% y según Bali et al.15 en 62,6%, por lo que los resultados obtenidos son consistentes con estudios nacionales e internacionales. Sin embargo, existen diferencias con Erol et al.16 y Weihsin et al.17 en las que el uso de tratamiento ortopédico o reducción cerrada fue mayor. Puede haber diferencias en las cifras debido a que esta investigación solo considera los casos quirúrgicos y en otros estudios todos los casos fueron ingresados a través del servicio de urgencias, pudiendo aumentar el número de bloques intermaxilares realizados en un sillón dental como alternativa terapéutica. Es importante mencionar que el valor de reducciones cerradas probablemente esté subrepresentado ya que, si el paciente lo requiere, no se realiza en un pabellón quirúrgico de urgencia, sino en la sala de procedimientos de la Unidad de Emergencia de Adultos de HCVB.
Con respecto al número de cirugías requeridas por paciente, la mayor parte necesitó solo una intervención quirúrgica. Los motivos de requerir más de una cirugía son el complementar las maniobras realizadas por los cirujanos maxilofaciales de la Unidad de Emergencia del Adulto o bien, intervenir a pacientes que fueron operados en primera instancia por otra especialidad debido a la presencia de otras lesiones corporales.
En cuanto a la duración de la hospitalización, los pacientes esperaron un promedio de 5 ± 7,8 días para la cirugía. Este valor es menor que el obtenido por Zapata et al. en el Instituto Traumatológico de Santiago, que muestra una espera de 8,6 días18. El tiempo de espera quirúrgico se prolongó en el caso de pacientes politraumatizados o pacientes con lesiones no maxilofaciales, ya que el paciente tuvo que ser estabilizado y dado de alta de sus otras lesiones para someterse a cirugía. Los pacientes se mantuvieron hospitalizados 6,2 ± 8,5 días después de la cirugía, cuanto mayor era el número de fracturas presentadas por el paciente, mayor era la espera para el alta. Esto puede deberse a que, en la mayoría de los casos, un mayor número de fracturas maxilofaciales se asoció con un mayor número de lesiones no maxilofaciales.
El tiempo total de hospitalización fue de 11,8 ± 11,9 días, una cifra superior a la media de estancia en HCVB en 2014, que fue de 6,3 días19 y superior a la media establecida por el Ministerio de Salud, que es de 6 días. La razón puede ser que los pacientes con traumatismo maxilofacial deben ser dados de alta de otras lesiones antes de la cirugía20 y la unidad maxilofacial solo tiene una mañana por semana en el pabellón.
La razón de la alta cantidad de días de hospitalización en el caso de violencia doméstica y accidentes de trabajo es que todos estos pacientes sufrieron fracturas panfaciales acompañadas de dolor y edema aumentados, múltiples abordajes quirúrgicos y mayor riesgo de complicaciones2,13. En el caso de caídas de altura, podría deberse al hecho de que en el 35% de los casos fueron politraumatizados y el 40% presentó TEC, lo que podría alargar el tiempo de espera quirúrgico debido a la urgencia de otros sistemas, en el primer caso y la espera del alta de neurocirugía, en el segundo20.
En conclusión, el estudio continuo de los datos epidemiológicos del trauma maxilofacial es importante porque proporciona información sobre cómo prevenir lesiones y cómo se usan los recursos hospitalarios y gubernamentales. Otros estudios deberían registrar una medida objetiva del consumo de alcohol al ingresar en la Unidad de Emergencia del HCVB. Además, deberían incluir todos los casos de traumatismo maxilofacial, fracturas de tejido blando y óseo, tratados quirúrgicamente en el quirófano o sala de procedimientos. Por último, realizar un estudio multicéntrico con los hospitales y clínicas de la región de Valparaíso para obtener la prevalencia de este tipo de trauma.




















