INTRODUCCIÓN
El conducto alveolar superior posterior (CASP) y el conducto alveolar superior anterior (CASA) forman una anastomosis intraósea (AIO) localizada en el maxilar superior1. Estos conductos son atravesados por paquetes neurovasculares: ramos de los nervios maxilares superiores del trigémino, ramas de la arteria y vena maxilar interna2.
En la actualidad existen estudios en cadáveres, imágenes de TC, CBCT y µCT que describen estas estructuras anatómicas, pero no existen estudios que describan la AIO del CASP con CASA en pacientes con fisura labiopalatina. Consideramos que el impacto clínico de este estudio radica en la nueva información sobre la prevalencia de la AIO del CASP con CASA en este grupo de pacientes portadores de fisura labiopalatina. Puesto que es conocido que estos pacientes portadores de fisuras labiopalatinas son sometidos a varios procedimientos quirúrgicos a lo largo de su vida, dichos procedimientos son realizados en las áreas próximas de la AIO del CASP con CASA. Estos procedimientos quirúrgicos son de mayor complejidad, debido a que los pacientes portadores de fisuras labiopalatinas poseen alteraciones morfológicas en el área maxilar que varían de un individuo a otro3 4-5.
MATERIAL Y MÉTODOS
Este estudio fue aprobado por dos comités de ética: 1) Facultad de Odontología de Bauru-Universidad de São Paulo y 2) del Hospital de Rehabilitación de Anomalías Craneofaciales.
Fueron evaluadas 1500 TCHC de pacientes portadores de fisura labiopalatina, realizadas desde el 2011 al 2015 pertenecientes al archivo de imágenes de la Facultad de Odontología de Bauru y del Hospital de Rehabilitación de Anomalías Craneofaciales.
Fueron seleccionadas 95 TCHC (190 TCHC lado derecho e izquierdo) siguiendo criterios de inclusión: 1) pacientes mayores a 18 años; 2) pacientes con fisuras labiopalatinas de tipo transforamen incisivo unilateral (FLP) y contralateral no portador de fisura labiopalatina (NF) basados en la clasificación de Spina6 (pacientes portadores de FLP en el lado derecho, con contralateral NF en el lado izquierdo y pacientes portadores de FLP en el lado izquierdo, con contralateral NF en el lado derecho); 3) imágenes con un FOV que comprenda toda la maxila del lado derecho e izquierdo. Los criterios de exclusión fueron: 1) paciente con fisuras de tipo preforamen incisivo, posforamen incisivo, fisuras bilaterales y/o asociado a síndrome; 2) exámenes de imagen de pacientes sometidos a cirugías previas en el área maxilar; 3) exámenes de pacientes desdentados totales; 4) exámenes de TCHC con artefactos en la imagen u otras patologías que interfieren la visualización del área de estudio.
El equipo utilizado para la adquisición de las imágenes fue i-CAT (New Generation®, ISI, EE. UU.). La interpretación de las imágenes fue realizada con el software i-CAT Vision® (Imaging Sciences, Hatfield, EE. UU.), en una sala oscura, utilizando el monitor modelo FlexScan S2000 (EIZO Nanao Corporation, Hakusan, Japan).
El análisis de las TCHC se realizó en 4 etapas: 1) en la primera etapa fue realizada la calibración intra e interexaminador, por dos investigadores especialistas en radiología oral, que analizaron 30 TCHC de la muestra, después de 15 días analizaron por segunda vez estas 30 TCHC. Fue utilizado el test Kappa para evaluar la presencia o ausencia de la AIO del CASP con CASA. A partir de entonces, un solo investigador analizó todos los exámenes; 2) en esta segunda etapa fue analizada la presencia/ausencia de la AIO del CASP con CASA, comparando el lado portador de FLP con su contralateral NF, para lo cual, primero fue localizado CASP siguiendo el recorrido del mismo, en sentido posteroanterior hasta encontrar el punto donde esta se anastomosa con CASA; 3) en esta tercera etapa, después de evidenciar la presencia de la AIO del CASP con CASA, se analizó la localización de la AIO, tomando como referencia las caras mesiales los dientes 17/27 (segundos molares), 16/26 (primeros molares), 15/25 (segundos premolares) y 14/24 (primeros premolares) comparando el lado portador de FLP con su contralateral NF. En el caso de ausencia de un diente, se utilizó como referencia la cara distal del diente contiguo. Ante la ausencia de dos dientes la media de la distancia total fue tomando como punto de referencia; 4) en esta cuarta etapa fue analizando la simetría/asimetría de localización de la AIO del CASP con CASA según sexo, tomando como referencia las caras mesiales de los dientes y comparando el lado portador de FLP con su contralateral NF.
El test exacto de Fisher y el Chi-cuadrado fue utilizado para analizar las variables cualitativas. En el análisis estadístico se adoptó el 5 % como nivel de significancia.
RESULTADOS
Calibración intra e interexaminador
El resultado de la prueba de kappa fue de casi perfecto, acorde la calibración intraexaminador de 0,9 y 0,7 inter-examinador7.
Análisis de la AIO del CASP con CASA
Fueron evaluadas 1500 TCHC, y siguiendo criterios de inclusión fueron seleccionadas para análisis 95 TCHC (52 hombres, 43 mujeres, edad media de 27 años).
La Tabla 1 muestra que la prevalencia total de AIO fue de 129 (67,9 %) en el lado FLP y NF. La prevalencia de la AIO en el lado portador de FLP fue 68 (71,6 %) y en el lado contralateral NF fue de 61 (64,2 %). Observamos que la prevalencia de la AIO en el lado portador de FLP fue mayor y, a su vez, no mostró diferencial estadístico (Test Fisher p < 0,35). La Tabla 2 muestra que la AIO del CASP con CASA fue localizado con mayor prevalencia en el área (14/24) en el lado NF, a diferencia del lado portador de FLP que presentó mayor prevalencia en las áreas de (15/25), (16/26), y llegando a presentar un caso en el área de (17/27). Estos resultados fueron estadísticamente significativos (Test Chi-Square < 0,03) y nos muestra que la AIO del CASP con CASA fue dislocado hacia la distal en el lado portador de FLP. La Tabla 3 nos permite observar que de las 95 TCHC de pacientes portadores de FLP: solo en 27 (28,4 %) de los casos la AIO del CASP con CASA, se localizó simétricamente en la misma área en el lado portador de FLP, así como en el lado contralateral NF. En 68 (71,5 %) casos, la AIO del CASP con CASA se localizó asimétricamente cuando comparamos el lado portador de FLP con el contralateral NF; estos resultados fueron significativamente estadísticos (test de Fisher < 0,03). También observamos que esta asimetría fue más prevalente en hombres 42 (80,7 %) a diferencia de las mujeres 26 (60,4 %).
Tabla I. Muestra la prevalencia total de la AIO del CASP con CASA en pacientes portadores de fisura, comparado el lado portador de FLP con el contralateral NF (Test Fisher)

AIO: anastomosis intraósea del conducto alveolar superior posterior con el canal alveolar superior anterior. LADO FLP: lado portador de fisura labiopalatina de tipo trasnforamen incisivo unilateral. LADO NF: lado no portador de fisura labiopalatina.
Fisher's exact test P = 0,35.
Tabla II. Muestra la prevalencia según localización de la AIO del CASP con CASA, en pacientes portadores de fisura, comparado el lado portador de FLP con el contralateral NF (test Chi-Square)

AIO: anastomosis intraósea del conducto alveolar superior posterior con el canal alveolar superior anterior. FLP: lado portador de fisura labiopalatina de tipo trasnforamen incisivo unilateral. NF: lado no portador de fisura labiopalatina.
Chi-square: P = 0,03.
Tabla III. Muestra la prevalencia de la simetría o asimetría de la AIO del CASP con CASA según sexo, en pacientes portadores de fisura labiopalatina, comparado el lado portador de FLP con el contralateral NF (Test Fisher)
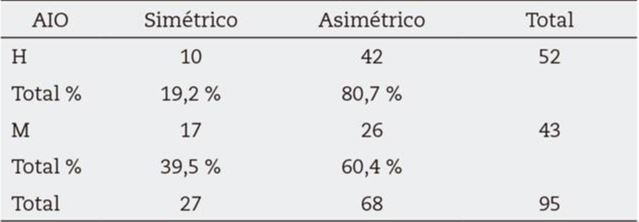
AIO: anastomosis intraósea del conducto alveolar superior posterior con el canal alveolar superior anterior. H: hombres. M: mujeres.
Chi-square: P = 0,03.
DISCUSIÓN
No fue posible comparar estos resultados con otros, debido a que no fueron encontrados estudios de AIO del CASP con CASA en pacientes portadores de fisuras labiopalatinas.
Un trabajo realizado en 28 cadáveres no portadores de fisura labiopalatina relató una prevalencia del 66 % de la AIO del CASP con CASA8. Este resultado concuerda con los resultados de este estudio. Otros autores describen que la prevalencia de AIO del CASP con CASA mediante el uso de imágenes TCHC en pacientes no portadores de fisura labiopalatina fue de 38,5 %9 y 50 %10; estos porcentajes de prevalencia son menores a los resultados de este estudio. Si bien observamos que los resultados de este estudio mostraron mayor prevalencia en pacientes portadores de fisura, destacamos que el lado portador de fisura FLP presentó mayor prevalencia cuando es comparado con el lado NF.
En relación con la localización de la AIO del CASP con CASA, estudios en disecciones cadavéricas de no portadores de fisuras labiopalatinas describen que podemos localizar a la AIO en la línea entre el ángulo medial del ojo y el sexto diente del mismo lado8. Estos resultados difieren con los resultados de este estudio, porque observamos que la AIO del CASP con CASA está localizada con mayor prevalencia en las áreas (15/25), (16/26) en el lado portador de FLP (Figura 1), llegando a presentar un caso en el que la AIO de CASP con CASA fue localizada en el área del (17/27) en el lado FLP, a diferencia del lado NF, que muestra que la AIO del CASP con CASA está localizada con mayor prevalencia en el área (14/24). Estos resultados pueden estar relacionados con las discrepancias maxilomandibulares causadas por la fisura labiopalatina. Otros estudios nos muestran que existe una alteración en el desarrollo antero-posterior del hueso maxilar debido a la presencia de fisura labiopalatina; esto podría guardar relación con los resultados de este estudio11 12-13.

Figura 1. Paciente portador de fisura labiopalatina, de tipo unilateral transforamen incisivo. A: la flecha señala el conducto alveolar superior posterior en una reconstrucción coronal. B: la flecha señala el sitio de anastomosis del conducto alveolar superior posterior con el conducto alveolar superior anterior, en el área del diente 15, en una reconstrucción coronal del mismo paciente. C: la flecha señala el trayecto descendente del canal alveolar superior anterior hasta el punto donde se anastomosa con el canal alveolar superior posterior, en una reconstrucción coronal del mismo paciente.
Otro estudio de la AIO del CASP con CASA en pacientes no portadores de fisura labiopalatina, realizado en TCHC, describe no encontrar diferencias en la localización y simetría de la anastomosis cuando compararon el lado derecho con su contralateral izquierdo10, lo cual no concuerda con los resultados de este estudio, puesto que cuando comparado el lado FLP con su contralateral NF, en 68 (71,5 %) de los casos la localización de AIO fue asimétrica y solo 27 (28,4 %) de los casos fue simétrico. No se presentó ningún caso en el que la AIO haya estado ausente bilateralmente. La AIO según el sexo nos muestra que fue más asimétrica en hombres 42 (80,7 %), a diferencia de las mujeres 26 (60,4 %); esto puede ser discutible porque el número de pacientes hombres es mayor que las mujeres.
Impacto clínico
En la actualidad no existen trabajos que describan estas estructuras anatómicas en la región maxilar de pacientes portadores de fisuras labiopalatinas.
Consideramos que comprender este hallazgo anatómico es de importancia por las siguientes razones: 1) la fisura labiopalatina es una anomalía craneofacial más prevalente, su prevalencia es de 3.74:1000 en América, 1:600-700 en Europa y que en los últimos años hubo un incremento de prevalencia en Brasil de 3,94 a 5,46 por 10000 nacidos vivos14,15; 2) tener conocimiento de estas estructuras anatómicas en pacientes portadores de fisura labiopalatina puede simplificar la interpretación, aumentar el número de informaciones para el clínico solicitante de la tomografía, a su vez facilita el discernimiento de estructuras; 3) los pacientes portadores de fisuras labiopalatinas son sometidos a numerosos procedimientos quirúrgicos, como cierre de fisura, injertos óseos, técnicas de osteotomía, colgajos a nivel del seno maxilar, instalación de implantes dentales, instalación de microimplantes para anclaje en ortodoncia, cirugías tipo Le Fort I, entre otros. Estos procedimientos tienen como objetivo corregir discrepancias maxilomandibulares, alteraciones funcionales y estéticas. Tener conocimientos de estos hallazgos anatómicos puede prevenir complicaciones como hemorragias o alteraciones neurosensoriales en el trans y postquirúrgico, considerando que la AIO de CASP con CASA está localizada en un área donde se realizan todos estos procedimientos quirúrgicos16 17 18 19 20-21.
CONCLUSIONES
La prevalencia de la AIO del CASP con CASA en pacientes portadores de fisura labiopalatina fue mayor en el lado portador de FLP (71,6 %). La localización de la AIO en el lado portador de FLP fue mayor en las áreas de los dientes (15/25), (16/26), y llegando a presentar un caso en el área de (17/27), lo que nos indica que la fisura labiopalatina en la mayoría de los casos dislocó distalmente la AIO del CASP con CASA. La AIO fue asimétrica en 71,5 % de los casos, cuando comparamos el lado FLP con su contralateral NF. Estos resultados son importantes al momento de planificar un procedimiento quirúrgico, evitando complicaciones en el trans y postquirúrgico.














