INTRODUCCIÓN
La parálisis facial constituye un cuadro clínico de etiología múltiple: idiopática, infecciosa, tumoral, iatrogénica, etc. Aquella producida por tumoraciones a nivel parotídeo suele ser sugestiva de malignidad, aunque de forma excepcional puede presentarse en el contexto de tumoraciones benignas o procesos infecciosos parotídeos.
Los abscesos parotídeos constituyen una entidad infrecuente. Pueden tener su origen en el parénquima glandular, a nivel ductal o ser el resultado de la sobreinfección de algún ganglio intraparotídeo, como consecuencia del crecimiento de microrganismos migrados retrógradamente desde la cavidad oral a través del conducto de Stenon. Su incidencia es mayor en pacientes deshidratados, inmunocomprometidos o con comorbilidades tales como la diabetes mellitus. Su diagnóstico exige una anamnesis y exploración física detalladas, así como la realización de pruebas de imagen. El tratamiento de elección es la hidratación abundante y la antibioterapia de amplio espectro combinadas con un drenaje quirúrgico en aquellos casos en los que el tratamiento médico no sea suficiente y el contenido purulento no se evacúe de manera espontánea a través del conducto de Stenon.
Menos de veinte casos de parálisis facial secundaria a la presencia de un absceso parotídeo están descritos en la literatura. El objetivo de este trabajo es hacer una revisión bibliográfica a propósito de un caso recientemente diagnosticado y tratado en nuestro centro.
CASO CLÍNICO
Mujer de 48 años valorada en el Servicio de Urgencias por cuadro de dolor y tumefacción localizados en la celda parotídea izquierda de una semana de evolución, acompañados de fiebre de hasta 38 °C y parálisis de la rama marginal del nervio facial ipsilateral grado VI de la escala de House-Brackmann (Figura 1, Vídeo 1). No se evidenció supuración a través del conducto de Stenon de forma espontánea ni con el masajeo glandular. La paciente negaba odontalgias y no presentaba trismus, odinodisfagia ni dificultad respiratoria. No había realizado ningún ciclo de tratamiento antibiótico ni ningún otro tratamiento médico recientemente. Como único antecedente de interés, estaba diagnosticada de CADASIL (arteriopatía cerebral autosómica dominante con infartos subcorticales y leucoencefalopatía), con migraña como única manifestación clínica, en tratamiento. Negaba hábitos tóxicos.
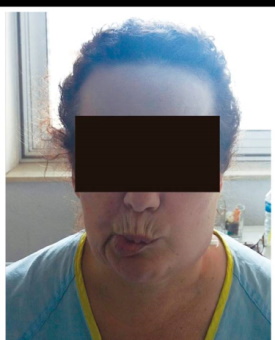
Figura 1. Parálisis de la rama marginal del nervio facial izquierdo. Se evidencia un leve descenso de la comisura en reposo y la incapacidad para el inicio del movimiento del labio.
Se extrajo una analítica sanguínea que demostró leucocitosis con neutrofilia y elevación de reactantes de fase aguda. Se solicitó una PCR del exudado nasofaríngeo para determinación del coronavirus SARS-CoV-2, que resultó negativa.
Se realizó tomografía axial computarizada (TAC) en la que se evidenció un aumento del tamaño de la glándula parótida izquierda, combinado con una lesión hipocaptante central con captación periférica de contraste en el lóbulo profundo de la misma, que comunicaba con otra lesión semejante loculada localizada en el espacio submandibular izquierdo y que se extendía anteriormente por debajo del músculo platisma. En su diámetro anteroposterior medía 3,8 cm en el compartimento inferior y 2,3 cm en la celda parotídea. Producía una celulitis submandibular y parotídea, con afectación del tabique intermaxiloparotídeo, y presentaba un trayecto de inicio de fistulización cutánea. No se evidenciaron litiasis intraglandulares ni a nivel del conducto de Stenon (Figura 2).

Figura 2. Imagen hipodensa con realce periférico localizada en la celda parotídea izquierda compatible con absceso intraparotídeo. Nótese la notable dilatación del conducto de Stenon.
Dados los hallazgos clínico-radiológicos se inició tratamiento antinflamatorio y antibiótico empírico con amoxicilina-clavulánico 1 gramo intravenoso cada ocho horas y se realizó drenaje quirúrgico bajo anestesia local y sedación a través de una incisión cervical izquierda subcentimétrica. Se tomó muestra con hisopo para cultivo microbiológico. Se realizaron lavados abundantes con suero salino fisiológico y povidona yodada y se colocó un drenaje no aspirativo. En el cultivo se aisló flora mixta, que incluía Streptococcus anginosus (grupo "milleri"), sensible a penicilinas.
La paciente permaneció ingresada durante ocho días. A lo largo de su seguimiento ambulatorio, se solicitaron un electromiograma (EMG), en el que se observaron signos de denervación y reinervación activas (fibrilaciones y ondas agudas positivas), compatibles con axonotmesis; y una resonancia magnética nuclear (RMN), que descartó la existencia de lesiones ocupantes de espacio a nivel parotídeo que justificasen la parálisis facial. A los 8 meses del inicio del cuadro, la parálisis de la rama marginal mejoró hasta un grado I de la escala de House-Brackman (Figura 3, Vídeo 2).
DISCUSIÓN
Los abscesos parotídeos suelen ocurrir en pacientes de mediana edad inmunodeprimidos o con comorbilidades tales como la diabetes mellitus1. No obstante, pueden presentarse a cualquier edad, incluida la edad pediátrica2. Aunque la etiopatogenia del proceso no es del todo conocida, se especula que la estasis salival secundaria a la deshidratación, al empleo de fármacos con efecto anticolinérgico o una obstrucción en el conducto de Stenon podrían favorecer el crecimiento de microrganismos migrados retrógradamente desde la cavidad oral. Las glándulas parótidas secretan una saliva serosa que contiene una menor proporción de agentes antibacterianos, como la inmunoglobulina A o la lisozima, en comparación con la saliva mucosa producida por las glándulas sublinguales y submandibulares. Esto la hace más predisponente al desarrollo de cuadros infecciosos. Los agentes causales más frecuentes son el Staphylococcus aureus, Streptococcus pyogenes y bacterias anaerobias, aunque hay casos descritos producidos por Mycobacterium tuberculosis o Pseudomonas spp1.
Clínicamente se manifiestan con tumefacción, empastamiento y dolor a nivel de la celda parotídea con signos flogóticos cutáneos. Se puede acompañar de supuración intraoral a través de la papila del conducto de Stenon, trismus, odinodisfagia o fiebre, entre otros. En casos avanzados, se puede producir una fistulización cutánea con supuración espontánea.
El diagnóstico precoz mediante exploración física y pruebas de imagen complementarias es imperativo, dado que se pueden desarrollar complicaciones potencialmente graves, como el compromiso de la vía aérea o cuadros de shock séptico. La analítica sanguínea mostrará leucocitosis con neutrofilia, así como elevación de reactantes de fase aguda. La prueba de imagen de elección es la TC, aunque la ecografía o la RMN pueden aportar información de utilidad. La TC presenta una elevada sensibilidad para la detección de litiasis glandulares radiolúcidas y permite localizar colecciones, así como planificar la cirugía. Por su parte, la RMN ofrece la posibilidad de descartar tumoraciones que justificasen la parálisis facial, y nos permite visualizar detalladamente anomalías en el parénquima glandular o en los conductos de drenaje.
El tratamiento de elección es la hidratación abundante y la antibioterapia de amplio espectro combinadas con un drenaje quirúrgico precoz, especialmente en aquellos casos en los que el tratamiento médico no haya sido eficaz. Es aconsejable la toma de muestras para cultivo microbiológico para la administración de un tratamiento antibiótico dirigido. El tratamiento analgésico y antinflamatorio, especialmente los corticoides, contribuirá al alivio sintomático.
La aparición de parálisis facial asociada a tumoraciones parotídeas obliga a descartar malignidad de las mismas. Se han descrito casos asociados a procesos benignos, tales como adenomas pleomorfos o tumores de Whartin3, pero la asociación con procesos infecciosos parotídeos es extremadamente infrecuente, encontrándose en la literatura menos de veinte casos publicados. El mecanismo por el cual se produce es desconocido. Se postula que los productos tóxicos secretados por el patógeno, así como la compresión del nervio debida a la inflamación glandular podrían desencadenar una perineuritis y una neuropatía isquémica que justificarían el cuadro4,5. La duración y la gravedad de la parálisis son variables, pudiendo alcanzar una resolución parcial o completa en un periodo de días, semanas o meses.
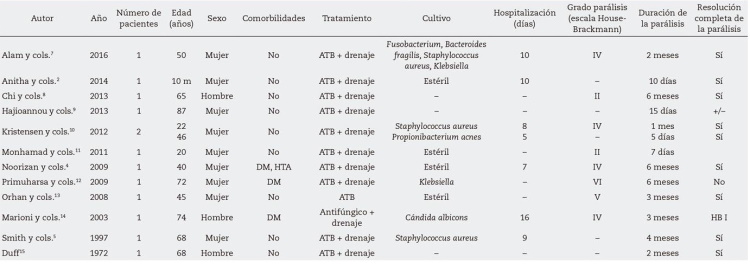
Ante la escasa evidencia publicada en la literatura, se decidió realizar una búsqueda bibliográfica en Pubmed ("parotid abscess" OR "parotid gland abscess") AND ("facial paralysis" OR "facial palsy" OR "facial nerve palsy" OR "facial nerve paralysis" OR "facial nerve") obteniéndose un total de 22 artículos, de los cuales nueve fueron excluidos por no incluir simultáneamente términos de ambas categorías. Uno más fue excluido, dado que el paciente no desarrolló parálisis facial franca sino atrofia muscular en probable asociación con el proceso inflamatorio local6. Los doce artículos restantes se desglosan en la Tabla 1.
Tabla I.
Artículos publicados de parálisis facial desarrollada en el contexto de absceso parotídeo.
En conclusión, la parálisis facial consecuencia de un absceso parotídeo es extremadamente infrecuente. Será imprescindible descartar la existencia de una tumoración maligna subyacente que la justifique. Un diagnóstico y tratamiento precoces mediante antibioterapia y drenaje quirúrgico son indispensables para garantizar una recuperación completa.