Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Farmacia Hospitalaria
versión On-line ISSN 2171-8695versión impresa ISSN 1130-6343
Farm Hosp. vol.37 no.4 Toledo jul./ago. 2013
https://dx.doi.org/10.7399/FH.2013.37.4.588
ORIGINALES
Análisis de las intervenciones farmacéuticas realizadas en el área de pacientes externos
Analysis of pharmaceutical intervention in outpatients pharmacy department
E. Díaz Gómez1, A. Lázaro López2 y A. Horta Hernández3
1Especialista en Farmacia Hospitalaria.
2Farmacéutica Adjunta. Hospital Universitario de Guadalajara.
3Jefa del Servicio de Farmacia. Hospital Universitario de Guadalajara.
Dirección para correspondencia
RESUMEN
Objetivo: Analizar las intervenciones farmacéuticas realizadas en el Área de Pacientes Externos de un hospital de segundo nivel.
Métodos: Estudio observacional, retrospectivo y descriptivo. La recogida de datos se realizó desde octubre de 2010 hasta diciembre de 2011.
Variables analizadas: Número de pacientes, edad, Servicio Clínico prescriptor, patología, problemas relacionados con la medicación (PRMs) y resultados negativos asociados a la medicación (RNM), tipo de intervención farmacéutica y principios activos implicados.
Resultados principales: Se realizaron 231 intervenciones farmacéuticas, correspondientes a 231 PRMs detectados en 184 pacientes. Principales PRMs detectados: Interacciones farmacológicas (26%), errores en prescripción (15,6%) e incumplimiento terapéutico (15,6%). Sólo 26 (11,2%) PRMs provocaron RNMs. Las intervenciones principales fueron: recomendar modificaciones en el tratamiento (35,6%), potenciar monitorización de la eficacia del tratamiento (34,6%) y potenciar adherencia a los tratamientos (15,6%).
Conclusión: La presencia de un farmacéutico optimiza la farmacoterapia de los pacientes evitando que se produzcan elevado número de RNMs.
Palabras clave: Área de pacientes externos; Intervenciones farmacéuticas; Problemas relacionados con asociados a la medicación.
ABSTRACT
Purpose: To analize the pharmaceutical interventions made in outpatients pharmacy department of a secondary hospital.
Methods: Retrospective and observational study of pharmaceutical interventions made from October 1st 2010 to December 31st 2011.
Recorded data: Number of patients, age at the end of the study, diagnostic, prescribing departments, drug-related problems (DRP), negative outcomes associated with medication (NOM), type of pharmaceutical interventions.
Results: 231 DRP were found and a pharmaceutical intervention was performed for each DRP in 184 different patients. The main DRPs detected were: drugs interactions (26%), prescription mistakes (15,6%) and non-compliance (15,6%). Only 26 (11,2%) DRP caused a NOM. Most interventions were: recommendating treatment changes (35,6%), promoting the monitorization of the effectiveness of treatment (34,6%) and increasing adherence (15,6%).
Conclusion: The pharmacist activity allows individualized monitoring and is crucial to avoid NOM.
Key words: Drug-related problems; Negative outcomes associated with Pharmaceutical interventions.
Introducción
Las Áreas de Pacientes Externos de los Servicios de Farmacia Hospitalaria, atienden a un elevado número de pacientes con patologías muy diversas. Los tratamientos dispensados presentan especiales características tanto farmacológicas (posologías complejas, interacciones, efectos secundarios relevantes, etc) como económicas (coste elevado).
La atención farmacéutica1 en este área, conlleva una mejora integral en la utilización de los medicamentos, al aumentar la adherencia al tratamiento o a protocolos terapéuticos y evitar reacciones adversas y/o errores de medicación.
Las actividades de atención farmacéutica se centran en varios aspectos. Por un lado, se informa sobre los nuevos tratamientos prescritos a los pacientes, tanto desde el punto de vista de la administración, como de la posología, efectos adversos, posibles interacciones, etc. Por otro lado, a todos los pacientes que ya han comenzado su tratamiento se les realiza un seguimiento cuando acuden a retirar medicación al Servicio de Farmacia (SF). Este seguimiento farmacoterapéutico1 se basa en monitorizar la adherencia al tratamiento, así como los parámetros de laboratorio en aquellos tratamientos cuya posología y toxicidad dependen directamente de ello, con el fin de detectar problemas relacionados con medicamentos (PRM) y prevenir resultados negativos asociados a la medicación (RNM)2. El farmacéutico encargado del Área de Pacientes Externos tiene una posición privilegiada para llevar a cabo estas actividades, por la cercanía y trato continuo con el paciente.
Según una revisión de estudios sobre ingresos hospitalarios realizada por Alonso et al.3, los PRM fueron la causa de ingreso en un 1-28,2% de los casos, de los cuales entre un 32 y un 80% fueron potencialmente prevenibles. La falta de cumplimiento del tratamiento estuvo asociada en un 20,9-41,7% de dichos incidentes prevenibles. Para poder prevenir esta falta de cumplimiento por parte del paciente, es fundamental la información que se le proporcione sobre el tratamiento y la monitorización continua de la adherencia. El farmacéutico debe ser conocedor de este punto clave en el éxito del tratamiento. Asimismo, hay que tener en cuenta un aspecto muy importante en este proceso, que es la estrecha relación con el médico prescriptor.
El aumento de medicamentos de dispensación hospitalaria en las unidades de pacientes externos hace que esta actividad esté adquiriendo un peso importante en los Servicios de Farmacia y con ello, se esté produciendo un aumento de las intervenciones farmacéuticas en este área.
Muchos trabajos4-10 demuestran como la cercanía del farmacéutico con el paciente, permite una rápida detección de PRM y en muchas ocasiones consigue evitar RNM. El estudio de la Universidad de Tokio llevado a cabo por Ohya M et al.4, destaca el importante papel del farmacéutico en cuanto a resultados de seguridad, debido a la información y seguimiento proporcionados al paciente en tratamiento con quimioterapia oral.
Otro estudio realizado en Carolina del Norte por Murray MD et al.5, analiza como la presencia de un farmacéutico en la atención a pacientes externos con enfermedad cardiovascular puede influir en la frecuencia de aparición de RNM. Los resultados muestran que en el grupo en el que está presente un farmacéutico, el riesgo de sufrir cualquier evento adverso es un 34% más bajo que en el grupo en el que no está presente.
En el presente artículo se analizan las intervenciones farmacéuticas relacionadas con PRM realizadas en el Área de Pacientes Externos de un hospital de segundo nivel.
Método
Se trata de un estudio observacional, retrospectivo y descriptivo llevado a cabo entre el 1 de octubre de 2010 y el 31 de diciembre de 2011.
Los datos se obtuvieron de la aplicación de pacientes externos del programa Farmatools® y de la base de datos asistencial Sinapsis®.
Las variables recogidas fueron: número de pacientes, edad de los pacientes al final del estudio, Servicio Clínico prescriptor, patología, PRMs y RNM (número y tipo), tipo de intervención farmacéutica y principios activos implicados.
Cada PRM detectado en un paciente corresponde a un caso.
La clasificación de los PRM y RNM se realizó según el Tercer Consenso de Granada2, elaborado en 2007.
Resultados
Durante el período de estudio se detectaron un total de 231 PRM en 184 pacientes (1,26 PRM/ paciente). El farmacéutico realizó una intervención por cada PRM detectado.
La edad media de los pacientes era de 51 años (4-98).
Los casos (PRM) estaban asociados en su mayoría a una prescripción de los siguientes Servicios Clínicos: medicina interna (122; 52,8%), nefrología (41; 17,8%) y aparato digestivo (17; 7,4%). El resto de servicios clínicos implicados fueron: reumatología (11; 4,8%), pediatría (10; 4,3%), ginecología (7; 3%), geriatría (6; 2,6%), hematología (6; 2,6%), dermatología (3; 1,3%), oncología (2; 0,9%), cirugía (2; 0,9%), neurología (1; 0,4%); urgencias (1; 0,4%), traumatología (1; 0,4%) y neumología (1; 0,4%).
El mayor número de PRMs se detectaron en los pacientes diagnosticados de infección por VIH (115; 49,8%), anemia asociada a IRC (51; 22,1%) e infección por VHC (14; 6,1%). El análisis del resto de diagnósticos puede observarse en la tabla 1.
Las interacciones farmacológicas, los errores en la prescripción y el incumplimiento terapéutico fueron los principales PRMs detectados, con un 26%, 15,6%, 15,6%, respectivamente. El resto de PRMs se pueden observar en la figura 1.
En el PRM clasificado como "Otros" se incluyen fundamentalmente: medicamentos inadecuados, medicamentos menos coste efectivos y falta de adherencia al tratamiento.
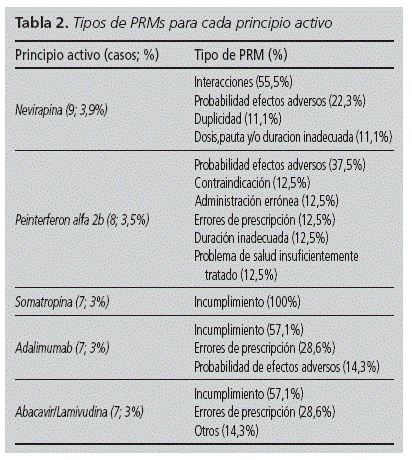
Los principios activos que mayor número de PRMs causaron fueron: eritropoyetinas recombinantes (53; 22,9%), efavirenz (29; 12,5%), atazanavir (16; 6,9%), darunavir (13; 5,6%), y lopinavir/ritonavir (11; 4,8%). En la tabla 2 se recoge la clasificación de PRMs por principio activo.
El resto de principios activos causaron un número pequeño de PRM (menos del 3% cada uno).
De los 231 PRM detectados, 26 (11,2%) acabaron provocando RNM. La distribución según el tipo de RNM producido fue: inseguridad no cuantitativa (15; 57,7%) inefectividad cuantitativa (4; 15,4%), problemas de salud no tratados (4; 15,4%), inseguridad cuantitativa (2; 7,7) e inefectividad no cuantitativa (1; 3,8%).
En cuanto a los RNM de inseguridad no cuantitativa los medicamentos más implicados fueron los antirretrovirales (33,3%), medicamentos para el tratamiento de la infección por VHC (33,3%) y anti-TNF (13,3%). En 14 de ellos el PRM que provocó este RNM fue la probabilidad de efectos adversos y en 1 de ellos, la administración errónea del medicamento. En dos casos la reacción adversa requirió suspensión del medicamento y cambio a otro, con diferente perfil de seguridad.
En la tabla 3 se explican el resto de RNM con los PRM que los desencadenaron y los medicamentos implicados.
El mayor número de intervenciones farmacéuticas tuvieron como objetivo potenciar la monitorización de la efectividad del tratamiento (80; 34,6%), potenciar la adherencia a los tratamientos (36; 15,6%), subsanar errores en la prescripción médica (26; 11,2%) y recomendar modificaciones en el tratamiento (82; 35,6%). Estas últimas se centraron en recomendar cambios en los intervalos posológicos (21; 9,1%), cambio de medicamento (21; 9,1%), inicio de tratamiento (11; 4,8%), suspensión de medicamento (10; 4,3%), aumento de dosis (9; 3,9%), disminución de dosis (5; 2,2%), modificación de horario (4; 1,7%) y modificación vía de administración (1; 0,43%).
Otras intervenciones fueron llevar a cabo educación sanitaria (4; 1,7%) y otros (3; 1,3%). El grupo otros incluye: interconsultas al servicio de endocrinología por pérdidas de peso en relación con el tratamiento, consejos para paliar reacciones adversas de los medicamentos...
Discusión
Debido a la falta de estudios similares, este estudio no se puede comparar de forma global con otros estudios, pero sí en aspectos concretos.
Una de las principales intervenciones farmacéuticas realizadas en este trabajo va encaminada a la mejora en la adherencia al tratamiento. Esto ha sido estudiado en numerosas ocasiones ya que es un factor determinante para el éxito del tratamiento. Especialmente importante es el control de la adherencia al tratamiento en el paciente polimedicado. Leal Hernández et al.6, en un estudio realizado en pacientes con enfermedades crónicas polimedicados mayores de 65 años a quienes se encuestó sobre si tomaban la medicación correctamente, describen que afirman tomar la medicación bien un 75% de los que toman un medicamento, un 68% de los que toman dos, un 54% de los que toman tres, el 35% de los que toman cuatro, disminuyendo progresivamente hasta el 10% de los que toman nueve.
En el estudio realizado por M. Sánchez-Gili et al.7 se analiza el cambio en la adherencia al tratamiento en pacientes con insuficiencia renal crónica en tratamiento con eritropoyetinas recombinantes, tras la intervención del farmacéutico del área de pacientes externos. Tras la intervención farmacéutica se constató que el cumplimiento global según el test de Morisky-Green, se incrementó del 73,6% (39/53) al 87,8% (44/50) (p = 0,00003; IC del 95%, 0,762-0,944). En el presente trabajo no se ha medido el cambio en la adherencia, pero sí se ha detectado que el 3,9% de las intervenciones farmacéuticas realizadas en pacientes en tratamiento con eritropoyetinas fue por falta de cumplimiento del tratamiento.
En el estudio realizado por M. Q. Gorgas Torner et al.8 sobre PRMs e intervenciones farmacéuticas en pacientes hospitalizados, se detectaron 1,51 PRM/paciente, dato ligeramente superior al que aquí se ha obtenido (1,26 PRM/paciente). El perfil de los PRMs detectados en ambos estudios es diferente. Los más prevalentes en su caso son prescripción de medicamentos inadecuados (26% vs 9,5% en éste), seguido de sobredosificaciones e infradosificaciones en igual porcentaje (22%, de cada tipo de PRM). Como dificultades para la comparación, hay que tener en cuenta la diferente clasificación de los PRMs, ya que en dicho estudio se utilizó el consenso de Granada anterior al empleado en el trabajo presentado. Por otro lado, el perfil de los tratamientos utilizados en pacientes ingresados es muy diferente al utilizado en los pacientes externos.
El estudio realizado por Olivia Hernández L. et al.9, en un servicio de urgencias tras la incorporación del farmacéutico al equipo asistencial, tuvo como objetivo analizar las intervenciones realizadas. Uno de los motivos que propició más intervenciones fueron las interacciones (aproximadamente 19% de los casos que propició un cambio de medicamento). Este PRM en este caso es el que mayor porcentaje supone (con un 26% del global). En aquél estudio se realizaron 1,14 intervenciones farmacéuticas por paciente, cifra ligeramente inferior al de este estudio (1,26/ paciente).
Existe un estudio realizado por Tortajada E.10 et al. sobre las intervenciones realizadas en el área de pacientes externos en el subgrupo de pacientes infectados por el VIH. En dicho estudio se realizaron un total de 145 intervenciones en un período de 5 meses. Las intervenciones principales se llevaron a cabo por falta de adherencia (22% versus 14,8% en el presente estudio), abandono del tratamiento 21,4% (en el estudio presentado en este artículo no hay registro de ninguna intervención de este tipo) y por falta de monitorización (18,6%). En el presente estudio no existe ninguna intervención por falta de monitorización de la infección, pero sí por falta de monitorización de la eficacia cuando existen interacciones con otros medicamentos (esto supone un 47,9% de las intervenciones realizadas en el paciente con infección por VIH).
Es muy importante destacar la gran aceptación de las intervenciones realizadas (99,6%). Esto puede explicarse por la relación directa y estrecha con los diferentes servicios médicos.
Este estudio aporta como novedad el análisis de PRM, RNM e intervenciones farmacéuticas de manera global en el área de pacientes externos, ya que otros estudios se han centrado en determinados medicamentos o patologías concretas.
Sería importante que otros hospitales publicaran sus experiencias en este ámbito para así poder tener una visión más completa y poder comparar e identificar puntos de mejora.
Un aspecto importante a evaluar en posteriores estudios, es el impacto económico que supone la intervención del farmacéutico en este campo de los problemas relacionados con la medicación en la dispensación ambulatoria.
Todo lo anterior confirma la importancia del seguimiento rutinario de la farmacoterapia del paciente por el farmacéutico y su intervención en los casos que sea necesario. Un punto clave es mantener actualizada la información sobre la medicación completa que toma el paciente, no sólo la de uso hospitalario, ya que en este estudio, el PRM que más se repitió fue el de interacción medicamentosa. Todo esto repercute en una mayor calidad asistencial para el paciente desde el punto de vista del tratamiento.
Bibliografía
1. Real Academia Nacional de Farmacia, Ministerio de Sanidad y Consumo, Consejo General de Colegios Oficiales de Farmacéuticos, Sociedad Española de Farmacéuticos de Atención Primaria (SEFAP), Sociedad Española de Farmacia Comunitaria (SEFAC), Sociedad Española de Farmacia Hospitalaria (SEFH), Fundación Pharmaceutical Care España, Grupo de Investigación en Atención Farmacéutica de la Facultad de Granada. Documento de Consenso del Foro de Atención Farmacéutica. Enero 2008. Disponible en: http://www.atencionfarmaceutica-ugr.es/downloads/uploads/LIbro FORO1-completo-OK_200208.pdf [ Links ]
2. Grupo de investigación en atención farmacéutica (CTS-131) de la universidad de Granada (España), Grupo de investigación en farmacología (CTS-164) de la Universidad de Granada (España), Fundación Pharmaceutical Care España. Sociedad Española de Farmacia Comunitaria (SEFaC).Tercer consenso de Granada sobre Problemas Relacionados con Medicamentos y Resultados Negativos asociados a la Medicación (RNM). Ars Pharm 2007;48(1):5-17. [ Links ]
3. Alonso P, Otero MJ, Maderuelo JA. Ingresos hospitalarios causados por medicamentos: incidencia, características y coste. Farm Hosp 2002;26:77-89. [ Links ]
4. Ohya M, Gohda Y, Sato S, Makishima K, Murakami M. Role of pharmacists on the safety management of ambulatory cancer chemotherapy. Gan To Kagaku Ryoho. 2009;36(1):57-9. [ Links ]
5. Murray MD, Ritchey ME, Wu J, Tu W. Effect of a pharmacist on adverse drug events and medication errors in outpatients with cardiovascular disease. Arch Intern Med 2009;169(8):757-63. [ Links ]
6. Leal Hernández M, Abellán Alemán J, Casa Pina MT, Martínez Crespo J. Paciente polimedicado: ¿conoce la posología de la medicación? ¿afirma tomarla correctamente? Aten Primaria 2004;33(8): 451-6. [ Links ]
7. Sánchez-Gili M, Toro-Chico P, Pérez-Encinas M, Gómez-Pedrero AM y Portolés-Pérez JM. Intervención farmacéutica en la adherencia al tratamiento de pacientes con enfermedad renal crónica. Rev Calid Asist 2011. doi:10.1016/j.cali.2010.11.012. [ Links ]
8. Gorgas Torner MQ, Odena Estradé E, Pastor Solernou F. Atención farmacéutica en los problemas relacionados con los medicamentos en enfermos hospitalizados. Farm Hosp 2003;27(5):280-9. [ Links ]
9. Olivia Hernández L, Alonso Ramos H, Morales León V, San Gil Monroy N, Molero Gómez R, Cobreros Varela L. Análisis de las intervenciones farmacéuticas realizadas en el servicio de urgencias tras la incorporación de un farmacéutico al equipo asistencial. Revista de resúmenes de comunicaciones científicas. 54 Congreso SEFH. 2009. Disponible en: http://www.sefh.es/54congresoInfo/consultapor_autor.php?letra=o [ Links ]
10. Tortajada E, Bonilla M, Castillo E, Toledano G. Bécares J, Panadero M, et al. Análisis de las intervenciones y seguimiento farmacoterapéutico en el paciente VIH. Revista de resúmenes de comunicaciones científicas. 54 Congreso de la SEFH. 2009. Disponible en: http://www.sefh.es/54congresoInfo/consultapor_autor.php?letra=t [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: estrelladg15@hotmail.com
(Estrella Díaz)
Recibido: 23 de febrero de 2013.
Aceptado: 29 de abril de 2013.