Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Farmacia Hospitalaria
versão On-line ISSN 2171-8695versão impressa ISSN 1130-6343
Farm Hosp. vol.44 no.5 Toledo Set./Out. 2020 Epub 26-Jul-2021
https://dx.doi.org/10.7399/fh.11436
ARTÍCULO ESPECIAL
Buenas prácticas de trabajo en equipos multidisciplinares para la atención al paciente con asma grave no controlada (Proyecto TEAM)
1Hospital Pharmacy Unit, Hospital Universitario Doctor Peset, Valencia. Spain.
2Department of Pneumology, Hospital del Mar, Barcelona. Spain.
3Pharmacy Unit, Hospital del Mar, Barcelona. Spain.
4Pharmacy Unit, Hospital Universitario Virgen Macarena, Seville. Spain.
5Department of Pneumology, Hospital Universitario Virgen Macarena, Seville. Spain.
6Pharmacy Unit, Hospital Universitario Lucus Augusti, Lugo, Spain.
Introducción
El asma es una de las enfermedades crónicas respiratorias de mayor prevalencia e impacto en salud y económico. Los pacientes con asma grave no controlada (AGNC)1 representan una pequeña proporción de los pacientes con asma (3,9% de pacientes asmáticos)2; sin embargo, presentan peor calidad de vida, pérdida de productividad laboral y suponen un mayor consumo de recursos sanitarios3-10. Esta falta de control de la enfermedad puede deberse a una insuficiente respuesta al tratamiento o a causas ajenas a la propia enfermedad (baja adherencia al tratamiento, presencia de comorbilidades, agravantes y exposición a desencadenantes)1. Ante este contexto, diversos estudios reconocen el impacto socioeconómico y sanitario del AGNC5-10 y resaltan la necesidad de establecer estrategias efectivas para un control adecuado del asma en estos pacientes11,12.
Esta situación, junto con el cambio de paradigma en los modelos de atención relaciónados con la cronicidad y la personalización de los tratamientos, así como la preocupación por reducir la variabilidad en la práctica clínica y la aplicación de la medicina basada en la evidencia, invitan a reflexionar sobre el modelo óptimo de atención asistencial al paciente con AGNC3. El Sistema Naciónal de Salud está introduciendo cambios en el enfoque del modelo sanitario, para dar mejor respuesta a la carga asistencial que suponen las patologías crónicas, con el objetivo de ejercer una medicina centrada en el paciente, planificada, integrada, proactiva, participativa y multidisciplinary3.
En este marco, el adecuado manejo del AGNC requiere optimizar la coordinación entre niveles asistenciales y fomentar el abordaje multidisciplinar para implantar un verdadero modelo integral que permita adaptar la atención a los pacientes de manera más personalizada y ajustada a sus necesidades13. Desde las sociedades científicas se está promoviendo la creación de equipos de trabajo, comités o unidades de asma multidisciplinares que incluyen entre sus funciones realizar un adecuado Díagnóstico, consensuar estrategias terapéuticas adaptadas a las necesidades de cada paciente, planificar y realizar el seguimiento y la evaluación de resultados y promover la formación y la investigación conjunta14,15. Además, los profesionales sanitarios están apoyando esta mejora en la asistencia del AGNC meDíante el debate y la elaboración multidisciplinar de documentos de consenso y publicaciónes sobre el manejo de la enfermedad10,16, criterios de derivación17, pruebas Díagnósticas18 o estudios de coste-efectividad4.
Generalmente, estos equipos de trabajo multidisciplinares han estado integrados por expertos en el ámbito de la neumología y la alergología. Sin embargo, especialmente a partir de la aparición de las terapias biológicas para el tratamiento del asma grave, los farmacéuticos especialistas en farmacia hospitalaria (FH) han comenzado a integrarse como parte clave de los equipos de trabajo, comités o unidades de asma multidisciplinares19. La implicación y visión de estos profesionales aporta experiencia en la optimización del uso de terapias dirigidas, en su monitorización y seguimiento, así como en un mejor control de la adherencia terapéutica y colaboración en la educación del paciente. Las experiencias existentes demuestran que, cuando se integra al especialista de FH en el equipo multidisciplinar se contribuye a la reducción de complicaciónes del tratamiento farmacológico, mejora la monitorización de los resultados en salud, se reduce la medicación innecesaria, se minimizan los ingresos hospitalarios y se reduce el coste del tratamiento20.
En esta línea, en 2019 se puso en marcha el proyecto TEAM ("Trabajo en Equipos de Asma Multidisciplinares"), con los siguientes objetivos: identificar y caracterizar buenas prácticas y experiencias de trabajo en equipos multidisciplinares en AGNC; 2) compartir y valorar con otros equipos multidisciplinares buenas prácticas en la atención multidisciplinar del paciente con AGNC para definir una hoja de ruta de acciones prioritarias a implantar y 3) contribuir a promover experiencias de trabajo colaborativo y multidisciplinar en los equipos hospitalarios involucrados en la atención a pacientes con AGNC.
Métodos
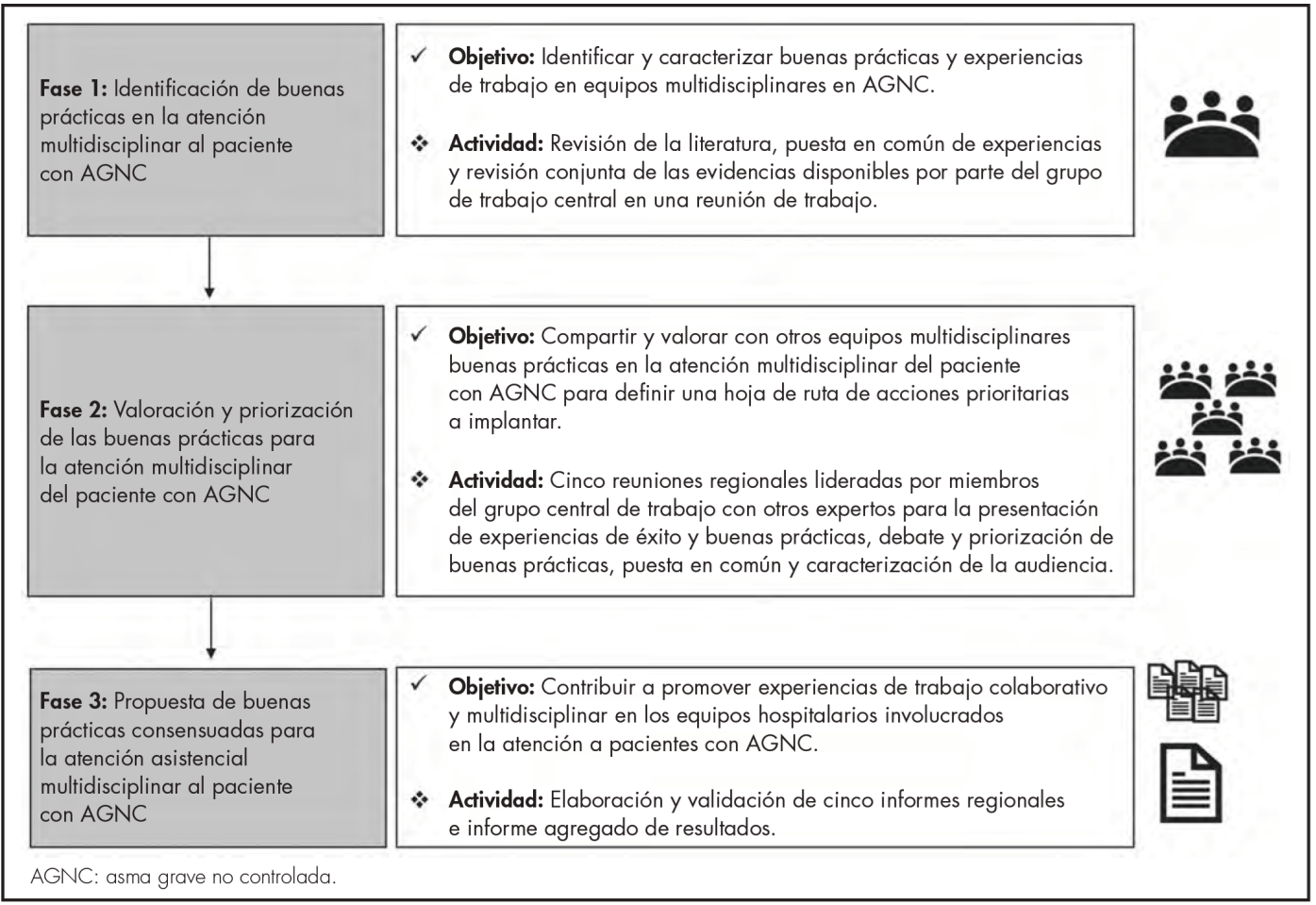
Con el objetivo de prestar asesoramiento y garantizar la correcta ejecución en las tres fases en las que se organizó el proyecto (Figura 1), se conformó un grupo de trabajo central de expertos, compuesto por cinco equipos multidisciplinares integrados por un farmacéutico especialista de FH y al menos un médico especialista en el ámbito de la neumología o la alergología procedentes de un mismo centro hospitalario con experiencia en el abordaje del paciente con AGNC. Así, el grupo de trabajo central estuvo integrado por 13 profesionales (6 especialistas de FH, 5 de neumología y 2 de alergología) procedentes de 5 comunidades autónomas (Andalucía, Cataluña, Madrid, Galicia y Valencia).
Fase 1: Identificación de buenas prácticas
Se realizó una revisión de la literatura utilizando como términos de búsqueda: "asma grave no controlada", "equipo multidisciplinar" y "farmacia hospitalaria". Cada equipo experto aportó las claves del modelo de atención multidisciplinar desarrollado en su propio hospital y su visión sobre las buenas prácticas, así como las barreras y áreas de mejora asociadas a las mismas, que fueron agrupadas en todas las fases del proyecto en cinco ámbitos de trabajo: 1) Organización del trabajo en equipos multidisciplinares de AGNC. 2) Díagnóstico y clasificación en AGNC. 3) Planificación del tratamiento y acceso a terapias biológicas en AGNC. 4) Educación al paciente y adherencia terapéutica en AGNC. 5) Formación e investigación en AGNC.
Fase 2: Valoración y priorización de las buenas prácticas
Se organizaron cinco reuniones regionales durante los meses de mayo y septiembre de 2019, lideradas por los equipos del grupo de trabajo central, en las que participaron especialistas de FH, neumología y alergología de diferentes hospitales. Las reuniones se estructuraron en tres bloques de trabajo: 1) Presentación de buenas prácticas, barreras y áreas de mejora preidentificadas en fase 1. 2) Análisis y priorización de buenas prácticas por parte de los asistentes. 3) Evaluación de la situación actual del trabajo multidisciplinar en AGNC. El análisis se llevó a cabo en grupos de 6-10 profesionales y cada grupo realizó una priorización de las iniciativas identificadas en términos de impacto y factibilidad.
El impacto se definió como el efecto potencial que la buena práctica supondría en la mejora de la calidad asistencial y los resultados de salud de los pacientes con AGNC. La factibilidad se definió como la viabilidad de ejecución de cada buena práctica en función de la existencia o no de barreras para su desarrollo a diferentes niveles (organizativas, culturales, de gestión) y nivel de recursos necesarios para su implementación (económicos, recursos humanos, coordinación entre diferentes niveles/estructuras, etc.). Tanto el impacto como la factibilidad se valoraron en una escala del 1 al 5 (siendo 1 muy bajo impacto/factibilidad y 5 muy alto impacto/ factibilidad). Finalmente, se pusieron en común las puntuaciónes de cada grupo y un resumen de las aportaciónes realizadas.
El cómputo de las opiniones para la evaluación de la situación actual del trabajo multidisciplinar en AGNC se realizó meDíante un sistema de televoto online en tiempo real (Mentimeter)21 que incluyó las siguientes preguntas:
Según su criterio, ¿qué mejoras aportaría el trabajo multidisciplinar al manejo del paciente con AGNC? 2) En su hospital, ¿se lleva a cabo trabajo colaborativo multidisciplinar en AGNC? 3) ¿Qué áreas de trabajo considera que necesitan de mayor consolidación y desarrollo en la práctica clínica?
Fase 3: Propuesta de buenas prácticas
Todas las buenas prácticas identificadas en las cinco reuniones regionales se integraron en un listado único y se calculó la puntuación meDía recibida para impacto y factibilidad para cada una de ellas. Las buenas prácticas se clasificaron en tres grupos en función de su puntuación meDía de impacto y factibilidad:
Alto impacto y alta factibilidad (puntuación meDía ≥ 3,5 tanto en impacto como en factibilidad).
Alto impacto y factibilidad meDía (puntuación meDía ≥ 3,5 en impacto y puntuación meDía entre 2,5 y 3,5 en factibilidad).
Alto impacto y factibilidad baja (puntuación meDía ≥ 3,5 en impacto, e igual o inferior a 2,5 en factibilidad).
Finalmente, se definieron como prácticas prioritarias aquéllas que obtuvieron una puntuación > 4 tanto en impacto como en factibilidad.
Resultados
A partir de la revisión bibliográfica y de las aportaciónes del equipo experto, en la fase 1 del proyecto se realizó una preidentificación de 26 buenas prácticas de trabajo multidisciplinar en los cinco ámbitos de trabajo descritos.
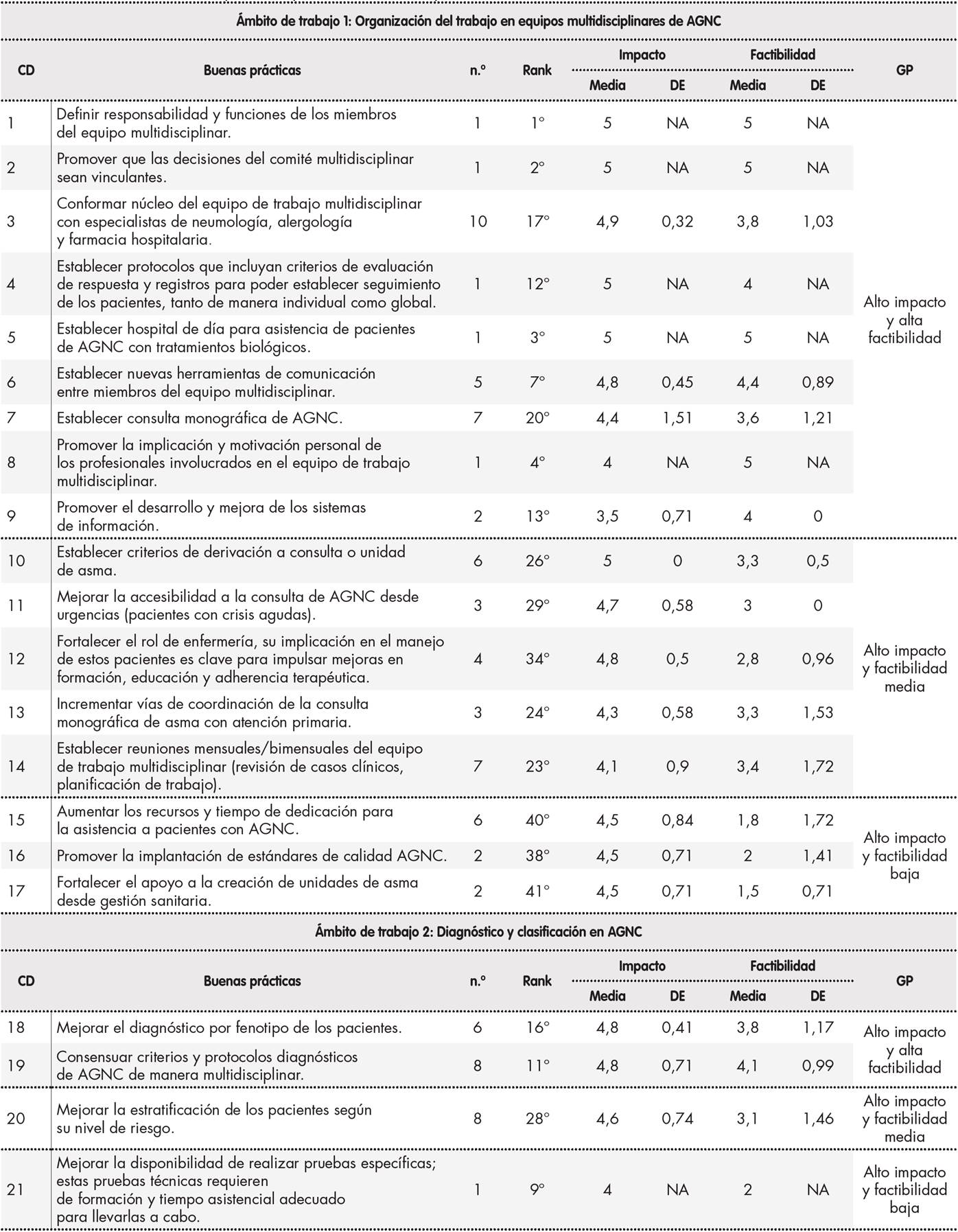
En la fase 2, con la participación de un total de 95 profesionales (44% de ellos especialistas de FH, 31% de neumología y 25% de alergología) de 48 hospitales de cinco comunidades autónomas diferentes, el listado de buenas prácticas iniciales se amplió hasta 42 iniciativas relaciónadas con la atención multidisciplinar al paciente con AGNC. Más de la mitad de estas buenas prácticas (52%) fueron consideradas de alto impacto y alta factibilidad y tan solo se identificaron 7 buenas prácticas de alto impacto y baja factibilidad (16,7%). El listado completo de buenas prácticas, su distribución por ámbitos de trabajo, así como la puntuación meDía obtenida de su impacto y factibilidad se recogen en la Tabla 1y Tabla 1 cont.
Tabla 1 (cont.). Priorización de buenas prácticas por ámbito de trabajo
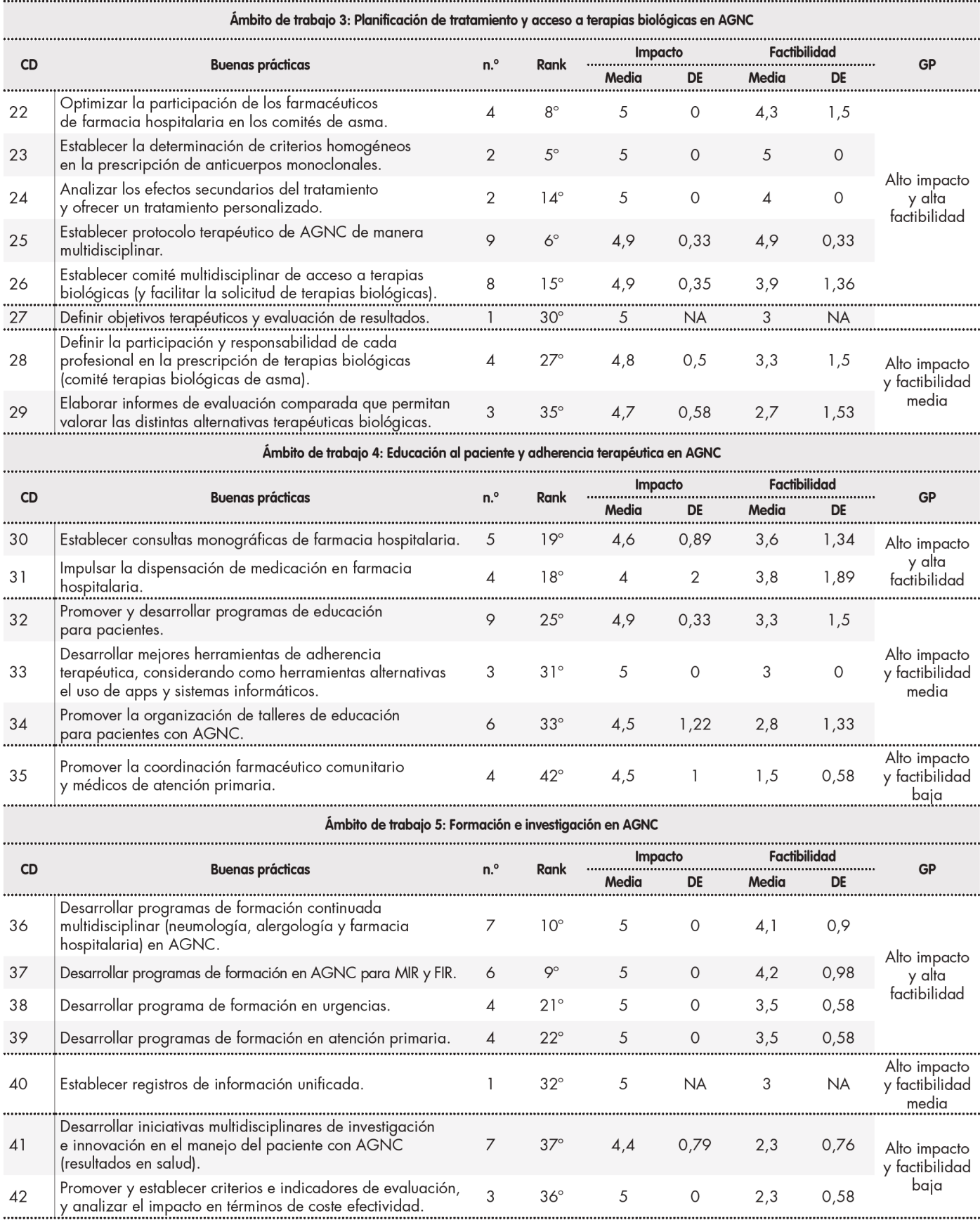
AGNC: asma grave no controlada; CD: codigo de identificación de cada buena practica; DE: desviación estandar; GP: grupo de priorización; MeDía: meDía aritmetica; NA: no aplica; n.o: numero de respuestas; Rank: posicion en el ranking de priorización de buenas practicas en el AGNC.
La mayoría (40,9%) de las buenas prácticas valoradas como de alto impacto y alta factibilidad correspondían al ámbito de organización del trabajo en equipos multidisciplinares. Destaca, además, que ninguna de las buenas prácticas del ámbito de planificación de tratamiento y acceso a terapias biológicas fue valorada como de baja factibilidad, identificando este grupo como acciones necesarias y fácilmente implantables en colaboración con FH. La distribución de las buenas prácticas por grupo de priorización y ámbito de trabajo se muestra en la Tabla 2.
Tabla 2. Visión general de los resultados de la identificación y priorización de buenas prácticas en trabajo multidisciplinar en asma grave no controlada (por ámbitos de trabajo y grupos de priorización)
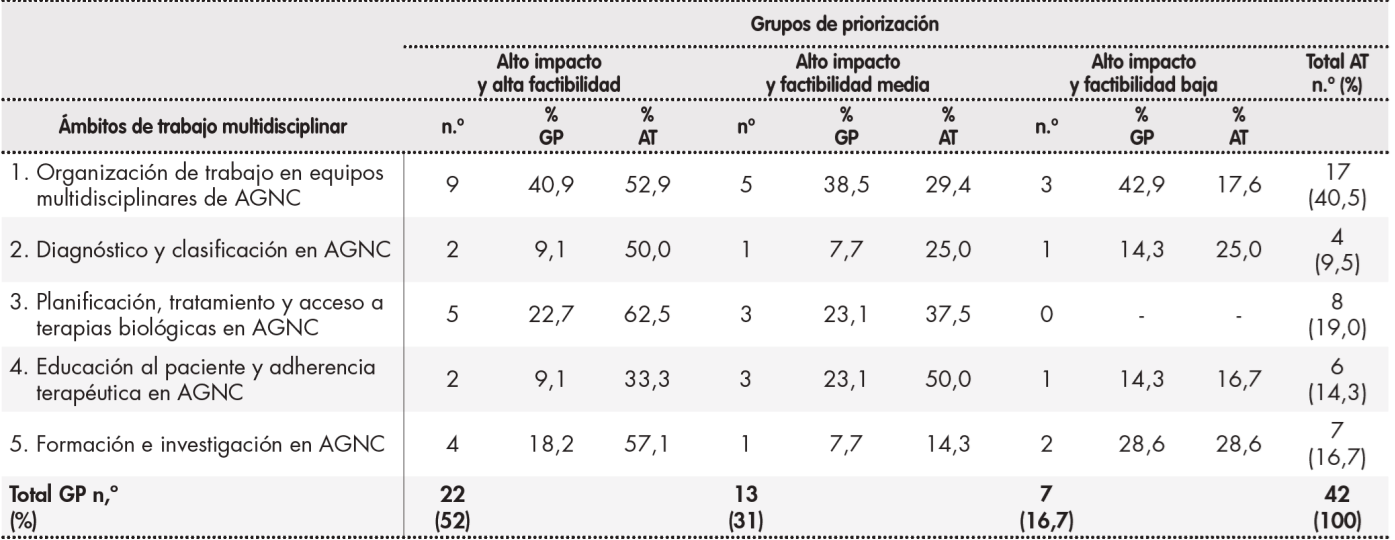
Grupos de priorización: tres grupos de priorización segun el valor medio de las puntuaciónes agregadas obtenidas en terminos de impacto y factibilidad. Buenas prácticas con alto impacto y alta factibilidad: con puntuación meDía ≥ 3,5 tanto en impacto como en factibilidad. Buenas prácticas con alto impacto y factibilidad meDía: con puntuación meDía ≥ 3,5 en el criterio impacto y puntuación meDía entre 2,5 y 3,5 en el criterio factibilidad. Buenas prácticas con alto impacto y factibilidad baja: con puntuación meDía ≥ 3,5 en el criterio impacto, e ≤ 2,5 en el criterio factibilidad. AGNC: asma grave no controlada; AT: ambitos de trabajo multidisciplinar; % AT: porcentaje de buenas practicas sobre el total de buenas practicas identificadas en el mismo ambito de trabajo; GP: grupos de priorización; % GP: porcentaje de buenas practicas sobre el total de buenas practicas identificadas en el mismo grupo de priorización; n.o: numero de buenas practicas identificadas; Total AT n.o (%): numero total de buenas practicas en cada ambito de trabajo y porcentaje de buenas practicas en cada area de trabajo sobre el total de buenas practicas identificadas; Total GP n.o (%): numero total de buenas practicas en cada grupo de priorización y porcentaje de buenas practicas en cada grupo de priorización sobre el total de buenas practicas identificadas.
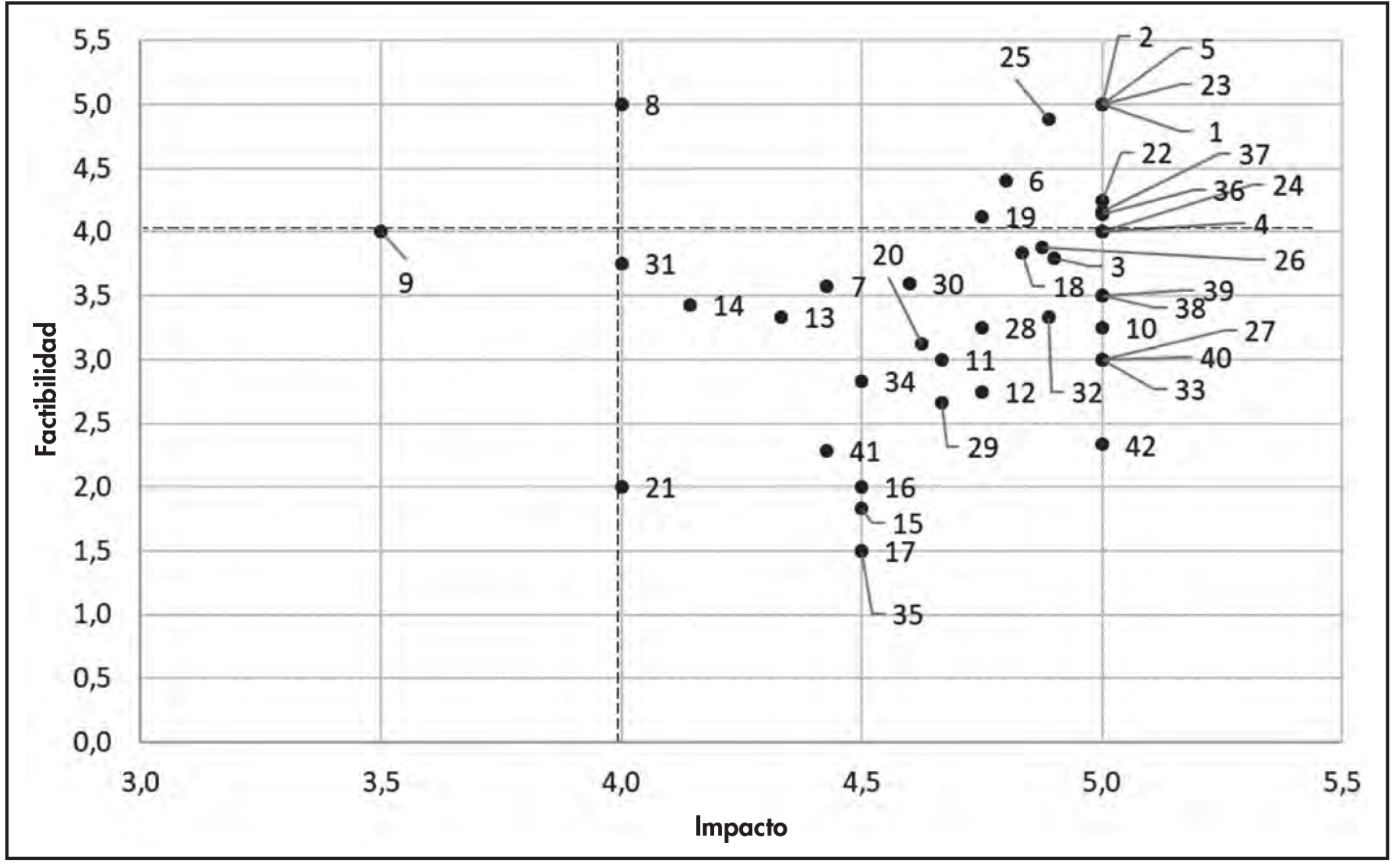
En la Figura 2 se recogen en una matriz de priorización las buenas prácticas que recibieron una mayor puntuación en los criterios de impacto y factibilidad y que configuran la hoja de ruta de acciones prioritarias que, en opinión de los profesionales participantes en la iniciativa, serían de interés para equipos de trabajo implicados en el abordaje multidisciplinar de la patología.
Discusión
El abordaje multidisciplinar del paciente con AGNC, atendido por equipos de profesionales que trabajen de manera colaborativa, coordinada y orientada a prestar una atención más personalizada, se perfila como uno de los aspectos clave para mejorar el control de la enfermedad13. Así lo avalan los diferentes documentos de consenso multidisciplinar sobre el manejo del AGNC10,16,22 y los sistemas de acreditación de unidades de AGNC desarrollados por las principales sociedades científicas implicadas14,15. Aunque la experiencia de los FH en la optimización del tratamiento y seguimiento de pacientes con patologías crónicas complejas y susceptibles de ser tratados con medicamentos biológicos es altamente valorada por los equipos y unidades multidisciplinares que empiezan a desarrollarse en nuestro país19,20, son todavía incipientes las experiencias de trabajo en las que el FH se integra en los equipos de atención a pacientes con AGNC. Por este motivo, el proyecto presentado ha servido como punto de encuentro e intercambio de experiencias entre equipos con interés en esta área con el fin de priorizar las acciones necesarias para continuar consolidando modelos de trabajo multidisciplinar y colaborativo de atención a pacientes con AGNC.
En el ámbito de la organización del trabajo en equipo, los profesionales destacaron la necesidad de definir las responsabilidades y funciones de cada uno de los miembros del equipo multidisciplinar, conformado por especialistas de FH, neumología y alergología, así como personal de enfermería, en línea con bibliografía previa sobre configuración de consultas monográficas23. Alineado con estudios previos, se destacaron como acciones prioritarias el establecimiento de vías de comunicación prácticas, accesibles e integradas en el funcionamiento habitual de los servicios, que faciliten la colaboración y la labor asistencial multidisciplinary13,23 y de criterios de derivación y vías de coordinación entre consultas o unidad de asma con otros niveles asistenciales13,17.
La participación multidisciplinar en el Díagnóstico y clasificación de los pacientes con AGNC, junto con acciones de educación al paciente y específicas de promoción de la adherencia terapéutica, se consideran acciones necesarias y de alto impacto en la mejora del manejo del paciente con AGNC. Estas acciones se han valorado en general como iniciativas con mayor facilidad de implantación. En este ámbito, y en línea con lo recogido en las principales guías de manejo del asma1, se consideró de alto impacto trabajar de manera multidisciplinar para mejorar el Díagnóstico por fenotipo de los pacientes y la estratificación de acuerdo a su nivel de riesgo con el fin de dar una respuesta asistencial coordinada y adecuada a sus necesidades clínicas y farmacoterapéuticas. Experiencias desarrolladas en el marco del Mapa estratégico de Atención Farmacéutica al Paciente Externo (Proyecto MAPEX) de la Sociedad Española de Farmacia Hospitalaria (SEFH)24, impulsados para diferentes patologías25,26 se señalaron como ejemplo para conseguir un mayor desarrollo de este tipo de iniciativas en el caso del AGNC.
En el ámbito de planificación de tratamiento y acceso a terapias biológicas en AGNC, el establecimiento de consultas monográficas de FH que incluyan la dispensación de los medicamentos biológicos y la provisión de atención farmacéutica a los pacientes con AGNC se señalan como una oportunidad para mejorar el seguimiento farmacoterapéutico27,28. Según la opinión de los expertos, y acorde a la bibliografía20, estas iniciativas pueden incluir, entre otras, el registro de la dispensación de la medicación, el seguimiento de reacciones adversas e interacciones farmacológicas, mejorar la información que reciben los pacientes, acciones de promoción y valoración de la adherencia y especialmente la evaluación de resultados en salud, con el fin de asegurar que se alcancen los objetivos terapéuticos individualizados definidos por el equipo multidisciplinar y el propio paciente. Dada la experiencia previa en este sentido en diferentes patologías25,26, las buenas prácticas en este apartado se consideraron altamente prioritarias por su alto impacto y factibilidad alta o meDía. Sin embargo, se resaltó la importancia de continuar avanzando de manera multidisciplinar en procesos de evaluación y posicionamiento de las alternativas terapéuticas29, especialmente en el área de terapias biológicas, a través de informes de evaluación comparada. Además, se destacó la necesidad de potenciar la participación de los FH en la definición de protocolos terapéuticos de AGNC y en la toma de decisiones multidisciplinar en los comités de asma respecto a los objetivos de tratamiento, seguimiento y evaluación de resultados en los pacientes. En este sentido, se identificó como un área con necesidad de mayor desarrollo, la participación de equipos multidisciplinares en el consenso de criterios de evaluación de respuesta clínica y de resultados reportados por el paciente (calidad de vida, síntomas, preferencias, etc.)30-32.
Aunque con menor prioridad, la mayoría de las buenas prácticas propuestas en el ámbito de la formación e investigación fueron consideradas de alta factibilidad. En este sentido, se destacaron las iniciativas de distintas sociedades científicas para el desarrollo de programas formativos en asma con visión multidisciplinary33-37, así como de programas de investigación30. Los expertos destacaron, en esta línea, la necesidad de continuar impulsando programas de formación continuada multidisciplinar dirigidos a especialistas y residentes de FH, alergología y neumología, enfermería, así como a profesionales de atención primaria y urgencias.
La escasa disponibilidad de evidencias sobre los resultados e impacto de las buenas prácticas propuestas y la imposibilidad de generarlas como parte del alcance del estudio supone una de las principales limitaciónes del mismo. Es por tanto necesario continuar avanzando en el diseño y publicación de estudios que permitan analizar el impacto de la implantación de acciones de trabajo multidisciplinar en pacientes con AGNC, incluyendo especialmente indicadores de calidad asistencial y resultados en salud reportados por los pacientes.
En conclusión, el trabajo realizado muestra la opinión de un grupo de más de 95 profesionales del ámbito de la FH, la neumología y la alergología sobre la necesidad y la factibilidad de llevar a cabo una serie de acciones para avanzar en la atención multidisciplinar al paciente con AGNC, diseñando una hoja de ruta de potenciales acciones a acometer por parte de los equipos de trabajo multidisciplinares adaptable a diferentes entornos y experiencia previa de trabajo conjunto.
REFERENCIAS
Comite Ejecutivo de la GEMA. GEMA4.4. Guia Española para el manejo del asma (Internet). 2019 p. 184. Available at: https://www.gemasma.com/ [ Links ]
Quirce S, Plaza V, Picado C, Vennera M, Casafont J. Prevalence of uncontrolled severe persistent asthma in pneumology and allergy hospital units in Spain. J Investig Allergol Clin Immunol. 2011;21(6):466-71. [ Links ]
Soler-Cataluna JJ, Sanchez Toril F, Aguar Benito MC. El papel de la neumología ante la Estrategia de cronicidad del Sistema Naciónal de Salud. Arch Bronconeumol. 2015;51(8):396-402. DOI: 10.1016/j.arbres.2014.10.007 [ Links ]
Perez de Llano LA, Villoro R, Merino M, Gomez Neira M del C, Muniz C, Hidalgo A. Coste-efectividad de una unidad Monográfica de asma. Arch Bronconeumol. 2016;52(4):196-203. DOI: 10.1016/j.arbres.2015.09.009 [ Links ]
Martinez-Moragon E, Serra-Batlles J, De-Diego A, Palop M, Casan P, Rubio-Terres C, et al. Coste economico del paciente asmatico en Espana (estudio AsmaCost). Arch Bronconeumol. 2009;45(10):481-6. DOI: 10.1016/j.arbres.2009.04.006 [ Links ]
Serra-Batlles J, Plaza V, Morejon E, Comella A, Brugues J. Costs of asthma according to the degree of severity. Eur Respir J. 1998;12:1322-6. DOI: 10.1183/09031936.98.12061322 [ Links ]
Godard P, Chanez P, Siraudin L, Nicoloyannis N, Duru G. Costs of asthma are correlated with severity: a 1-yr prospective study. Eur Respir J. 2002;19:61-7. DOI: 10.1183/09031936.02.00232001 [ Links ]
Doz M, Chouaid C, Com-Ruelle L, Calvo E, Brosa M, Robert J, et al. The association between asthma control, health care costs, and quality of life in France and Spain. BMC Pulm Med. 2013;13:15. DOI:10.1186/1471-2466-13-15 [ Links ]
Moreno CM, Quirce S, Huerta A, Uria E, Cuesta M. Economic impact of severe asthma in Spain: multicentre observational longitudinal study longitudinal study. J Asthma. 2019;56(8):861-71. DOI: 10.1080/02770903.2018.1499035 [ Links ]
Plaza Moral V, Quirce S, Delgado J, Martinez Moragon E, Perez De Llano L, Carrillo T, et al. Multidisciplinary expert discussion. Uncontrolled asthma: Causes, consequences and possible solutions. An Sist Sanit Navar. 2016;39(3):357-70. [ Links ]
Fueyo A, Ruiz MA, Ancochea J, Guilera M, BaDía X. Asthma control in Spain. Do season and treatment pattern matter? The ESCASE study. Respiratory. 2007;101:919-24. DOI:10.1016/j.rmed.2006.09.017 [ Links ]
Kerkhof M, Tran TN, Soriano JB, Golam S, Gibson D, Hillyer E V, et al. Healthcare resource use and costs of severe, uncontrolled eosinophilic asthma in the UK general population. Thorax. 2018;73:116-24. DOI: 10.1136/thoraxjnl-2017-210531 [ Links ]
Saiz AC. Como mejorar la calidad de la asistencia al paciente con asma. Rev Asma. 2017;2(1):23-8. [ Links ]
Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Unidades Acreditadas de Asma (Internet( (accessed 12/04/2019(. Available at: https://www.separ.es/?q=node/376 [ Links ]
Sociedad Española de Alergología e Inmunología Clínica. Acreditación de Unidades de Asma Grave (Internet( (accessed 12/04/2019(. Available at: https://www.seaic.org/profesionales/acreditación-unidades-de-asma-grave [ Links ]
Alvarez FJ, Blanco-Aparicio M, Plaza V, Cisneros C, Domingo C, García-Rivero JL, et al. Documento de consenso en asma grave en adultos. Monogr Arch Bronconeumol. 2018;21(5):S126-8. [ Links ]
SEAIC, SEMERGEN, semFYC, SEMG S. Criterios de derivación en asma. Documento de consenso (Internet). 2019. Available at: https://www.semfyc.es/wp-content/uploads/2019/04/Criterios-de-derivaciónen-asma_documento-consenso_DEF.pdf [ Links ]
Plaza V, Cosio BG, Entrenas LM, Olaguibel JM, Perez de Llano L, Quirce S. The Role of FENO in the Díagnosis and Control of Asthma. Expert Multidisciplinary Group Debate during the Asthma Meeting Point 2017. Arch Bronconeumol. 2018;54(4):237-8. DOI: 10.1016/j.arbres.2017.09.016 [ Links ]
Sociedad Española de Farmacia Hospitalaria. La SEFH participa en el Día Mundial del Asma 2019 con la difusión de la nueva actualización de la Guia Española para el Manejo del Asma (Internet). 2019. Available at: https://www.sefh.es/sefh-sala-prensa/noticia/1438 [ Links ]
Sociedad Española de Farmacia Hospitalaria. Modelo de mejora continua de la integración del farmacéutico especialista en el equipo asistencial. Proyecto Mapa Estratégico de Atención Farmacéutica al Paciente Externo (MAPEX) (Internet). 2017. Available at: https://www.sefh.es/mapex/images/modelo-integración-del-farmaceutico-especialista.pdf [ Links ]
Mentimeter (Internet) (accessed 12/02/2019). Available at: https://www.mentimeter.com/plans?gclid=Cj0KCQjww7HsBRDkARIsAARsIT6J31saIAJy96f8quhhghmWbVW6MGXXOPYKGCRvnxV5YS1uYex1Jb8aAidCEALw_wcB [ Links ]
Cisneros Serrano C, Melero Moreno C, Almonacid Sanchez C, Perpina Tordera M, Picado Valles C, Martinez Moragon E, et al. Normativa sobre asma grave no controlada. Arch Bronconeumol. 2015;51(5):235-46. DOI: 10.1016/j.arbres.2014.12.007 [ Links ]
Fraj Lazaro J. Fundamentos y gestión de una Consulta Monográfica y Multidisciplinar de Asma Grave. 2017. Available at: http://www.alergoaragon.org/2017/0102.pdf [ Links ]
Sociedad Española de Farmacia Hospitalaria. Modelo de Estratificación y Atención Farmaceutica para pacientes con enfermedades oncohematológicas. 2018. Available at: https://www.sefh.es/mapex/images/Modelo-de-Estratificación-y-Atención-Farmaceutica-pacientesoncohematologicos.pdf [ Links ]
Sociedad Española de Farmacia Hospitalaria. Modelo de Estratificación y Atención Farmaceutica para pacientes con enfermedades inflamatorias inmunomeDíadas. 2018. Available at: https://gruposdetrabajo.sefh.es/gteii/images/mapex-documento-pdf.pdf [ Links ]
Morillo-Verdugo R, Martinez-Sesmero JM, Lazaro-Lopez A, Sanchez-Rubio J, Navarro-Aznarez H, de Miguel-Cascon M. Desarrollo de un modelo de estratificación de atención farmaceutica destinado a pacientes VIH+. Farm Hosp. 2017;41(3):346-56. DOI: http://dx.doi.org/10.7399%2Ffh.2017.41.3.10655 [ Links ]
Hospital Universitario La Paz. Unidad de Asma Grave (accessed 12/04/2019). Available at: https://www.comunidad.madrid/hospital/lapaz/profesionales/hospital-general-traumatologia/unidad-asma-grave [ Links ]
Margusino-Framinan L, Cid-Silva P, Martinez-Roca C, García-Queiruga M, Fernandez-Gabriel E, Mateos-Salvador M, et al. Implementation of specialized pharmaceutical care hospital outpatient clinics in a hospital pharmacy department. Farm Hosp. 2017;41(6):660-6. DOI: 10.7399/fh.10771 [ Links ]
Gilabert-Perramon A. Fórmula sostenibilidad e innovación de medicamentos. En: Para Rodriguez-Santana I. Accesibilidad y equidad en la innovación terapeutica. Madrid: Fundación Bamberg; 2015; p. 149-56. [ Links ]
Comité del Proyecto PRISMA. Propuesta de Programa Integrado de Investigación en Asma (accessed 12/02/2019). Available at: https://docs.google.com/file/d/0B3-GelWPMn4dOG5hN1RoV3pQTjg/edit [ Links ]
Worth A, Hammersley V, Knibb R, Flokstra-de-Blok B, DunnGalvin A, Walker S, et al. Patient-reported Outcome Measures for Asthma: A Systematic Review. NPJ Prim Care Respir Med. 2014;24:14020. DOI: 10.1038/npjpcrm.20 [ Links ]
Drick N, Seeliger B, Welte T, Fuge J, Suhling H. Anti-IL-5 therapy in patients with severe eosinophilic asthma - clinical efficacy and possible criteria for treatment response. BMC Pulm Med. 2018;18(1):119. DOI: 10.1186/s12890-018-0689-2 [ Links ]
Sociedad Española de Neumología y Cirugía Torácica. Programa ATENEA. Formación global en Asma. 2019. Available at: https://www.separ.es/?q=node/871 [ Links ]
Sociedad Española de Alergologia e Inmunologia Clinica. Programa ULISES. 2019. Available at: https://www.seaic.org/profesionales/noticias-para-profesionales/programa-ulises.html [ Links ]
Sociedad Española de Neumología y Cirugía Torácica. Programa ULISES. 2019. Available at: https://www.separ.es/node/1230 [ Links ]
Campus GEMA. III Curso Experto Universitario en Asma Grave. 2019. Available at: https://www.gemasma.com/iii-cursoexperto-universitario-en-asma-grave/ [ Links ]
Sociedad Española de Neumología y Cirugía Torácica. Curso para asma grave en atención primaria y urgencias. 2019. Available at: https://www.separ.es/node/1271 [ Links ]
Anexo 1
Todos los miembros del Equipo del proyecto TEAM (Trabajo en Equipos de Asma Multidisciplinares), cuya relación por orden alfabético se lista a continuación, han contribuido a la autoría de este artículo:
Ausin-Herrero, Pilar. Servicio de Neumología, Hospital del Mar, Barcelona. España.
Carballo-Martínez, Nuria. Servicio de Farmacia Hospitalaria, Hospital del Mar, Barcelona. España.
Climente-Martí, Mónica. Servicio de Farmacia Hospitalaria, Hospital Universitario Doctor Peset, Valencia.España.
Delgado-Romero, Julio. Servicio de Alergología, Hospital Universitario Virgen Macarena, Sevilla. España.
Gómez-Bastero, Ana. Servicio de Neumología, Hospital Universitario Virgen Macarena, Sevilla. España.
López-García, Víctor Manuel. Servicio de Farmacia Hospitalaria, Hospital Universitario Lucus Augusti, Lugo. España.
Martínez-Moragón, Eva. Servicio de Neumología, Hospital Universitario Doctor Peset, Valencia, España.
Martínez-Sesmero, José Manuel. Servicio de Farmacia Hospitalaria, Hospital Clínico San Carlos, Madrid. España.
Merino-Bohórquez, Vicente. Servicio de Farmacia Hospitalaria, Hospital Universitario Virgen Macarena, Sevilla. España.
Pérez-De-Llano, Luis. Servicio de Neumología, Hospital Universitario Lucus Augusti, Lugo. España.
Pinedo-Sierra, Celia. Servicio de Neumología, Hospital Clínico San Carlos, Madrid. España.
Robledo-Echarren, Teresa. Servicio de Alergología, Hospital Clínico San Carlos, Madrid. España.
Zamora-Barrios, María Dolores. Servicio de Farmacia Hospitalaria, Hospital Clínico San Carlos, Madrid. España.
Recibido: 16 de Marzo de 2020; Aprobado: 05 de Julio de 2020











 texto em
texto em