Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Medifam
versión impresa ISSN 1131-5768
Medifam vol.12 no.9 oct./nov. 2002
HABLEMOS DE ...
Tensión arterial
Hipotensión ortostática en el anciano
C. A. Bayona Faro, J. M. Santiago Bautista, A. Oriol Daza, M. J. Muñoz Martínez
Médicos de Familia. Equipo de Atención Primaria Cornellà-3. La Gavarra. Lérida
RESUMEN
En esta revisión se repasan las principales características de la hipotensión ortostática que ocurre en el anciano. Se trata de una patología poco estudiada y poco detectada en las consultas de Atención Primaria. Se quiere resaltar su enorme prevalencia, la necesidad de una detección sistemática, la dificultad en el estudio diagnóstico, su importancia como factor de riesgo vascular en el grupo de pacientes con 65 años o más y se quieren dar pautas de abordaje y tratamiento desde la Atención Primaria.
Palabras clave: Hipotensión ortostática. Atención Primaria. Edad.
Orthostatic hypotension in the elderly
ABSTRACT
In this review is presented the main features of orthostatic hypotension that occurred in the elderly patients. It is really an ill-studied disease and scarcely detected in Primary Health Care. This review highlights the elevated prevalence of this disease, the need of a systematic detection, the difficulty in its diagnose, its importance as a vascular risk in patients aged 65 or elder and gives clues for management and treatment in the practices of Primary Health Care.
Key words: Orthostatic hypotension. Primary Health Care. Age.
Aceptación: 04-07-02
CONCEPTO
El Comité de Consenso de la Sociedad Americana de Enfermedades Autonómicas y de la Academia Americana de Neurología definen la hipotensión ortostática (HO) como la caída de la presión arterial sistólica (PAS) mayor o igual a 20 milímetros de mercurio (mmHg) o de la presión arterial diastólica (PAD) mayor o igual a 10 mmHg que ocurre en los 3 minutos posteriores de pasar de la posición supina a la posición erguida.1-5
Si bien ésta es la definición más aceptada, existe una gran disparidad de criterios entorno a este concepto. Hay autores que se basan únicamente en la PAS, dejando a un lado la PAD6. Otros reducen el tiempo de observación de 3 a 1 minuto7. Por último, hay autores que se apartan bastante de esta definición, utilizando los descensos de la presión arterial (PA) previa del paciente, bien en un 5% o más o en un 10% o más, al pasar del decúbito supino a la posición erguida8, también utilizan cualquier disminución de la PA que se acompañe de síntomas9, así como cualquier PAS en bipedestación de menos de 95 mmHg10.
EPIDEMIOLOGÍA Y PREVALENCIA
En el momento de cuantificar la prevalencia de HO nos encontramos con un gran problema: la gran variabilidad de la PA. En primer lugar, esta variabilidad tan marcada puede ser debida a errores o tomas inadecuadas de las cifras de PA. Es sabido que, dependiendo del tipo de aparato de medida, las cifras tensionales pueden fluctuar11. También es importante decir que la magnitud de la PA es un parámetro intrínsecamente variable, y que depende de muchos factores11: edad, momento del día de la medición, alimentos, fármacos, etc.
La prevalencia varía también según el tipo de población que estudiemos, dependiendo de la edad y de diversas patologías asociadas. Se puede hacer una estimación basándose en datos epidemiológicos que cifrarían la prevalencia entre el 4 y el 33% de la población anciana5,7-10,12-13. En un reciente artículo publicado en nuestro país, la prevalencia de HO en ancianos hipertensos en el ámbito de la Atención Primaria fue de un 14,6% 13. En este grupo de población se ha constatado que el control de la PA influye en la prevalencia14. En pacientes diabéticos se ha visto una prevalencia que puede llegar al 19%7, aunque la mayor prevalencia de HO se ha observado en enfermos de Parkinson, con cifras del 60%12,15.
ETIOLOGÍA
Las causas de HO son múltiples. A grandes rasgos se podrían clasificar en neurogénicas y no neurogénicas16-17.
Neurogénicas (Tabla I)
La HO neurogénica es la consecuencia del fallo de los reflejos vasomotores simpáticos que normalmente compensan la caída de presión arterial al adquirir la bipedestación17. Dentro de éstas se podrían dividir en primarias y secundarias.
En las primarias destaca una entidad poco conocida, que se denomina síndrome de Bradbury-Eggleston o fallo autónomo puro18. Fue descrita en 1925 por Bradbury y Eggleston y se trata de una enfermedad idiopática en la que existe una degeneración selectiva a nivel del sistema vegetativo, con preservación de todas las demás funciones neurológicas. En 1960, Milton Shy y Glenn Drager describieron un nuevo cuadro de HO y disfunción vegetativa, acompañado de alteraciones del sistema nervioso central que denominaron síndrome de Shy Drager, aunque esta denominación ha caído en desuso. Según el consenso al cual llegaron especialistas en neurología de todo el mundo hace unos años, se recomienda la designación de atrofia multisistémica (AMS), diferenciando en AMS-P si predominan los rasgos parkinsonianos o AMS-C cuando predominan los rasgos cerebelosos4.
A nivel genético cabe citar los resultados de un estudio realizado por Schwartz19 en el cual se evidenció que la HO neurogénica primaria podía estar ligada a una mutación en el genoma mitocondrial ubicada en el brazo largo del cromosoma 18 (18q).
Si nos centramos en las secundarias, merece especial atención la HO producida por la diabetes mellitus por ser una causa frecuente de disfunción vegetativa en el adulto. La incidencia de diabéticos con síntomas clínicos de disfunción vegetativa es de un 40% en pacientes con 10 o más años de evolución, siendo la alteración parasimpática la más precoz en estos casos.
No neurogénicas (Tablas II y III)
El mecanismo más frecuente de producción de HO no neurogénica es la reducción del volumen intravascular17,20. Además de las causas enumeradas en las tablas II y III, existen ciertas alteraciones somáticas que pueden interferir con los mecanismos homeostáticos de la PA. Se ha descrito que ciertos pacientes de hábito asténico y pobre desarrollo muscular presentan HO probablemente debida a la disminución del retorno venoso consecutivo a una acción de bombeo muscular inadecuado. Un mecanismo similar puede ser la causa de la HO observada en los estados de desnutrición importantes. Una forma especial de HO es la del embarazo. Durante este estado, el volumen plasmático está aumentado, sin embargo, pruebas ortostáticas realizadas a lo largo del mismo han mostrado un incremento anormal en la caída tensional con la postura entre el quinto y octavo mes.
Dentro de las causas no neurogénicas cabe destacar, por su gran importancia, la HO producida por fármacos (Tabla III). Estas sustancias puede ser que sean utilizadas propiamente como hipotensores o que tengan la hipotensión como un efecto secundario20,21. En general se pueden encontrar tres mecanismos: disminución del volumen sanguíneo total (diuréticos), producción de vasodilatación (nitritos) o interferencia con los reflejos barorreceptores (antidepresivos, sedantes)20.
FISIOPATOLOGÍA
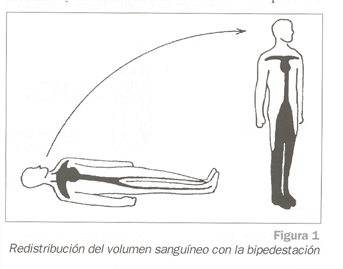
Cuando un adulto sano se incorpora de una posición supina a una posición erguida, alrededor de 500-700 ml de sangre queda acumulada en la circulación venosa de las extremidades inferiores (Fig. 1), así como en la circulación esplácnica y pulmonar. Esta puntual reducción de la volemia produce una drástica disminución en el retomo venoso al corazón y una caída del gasto cardiaco5, con activación de los barorreceptores situados en el arco aórtico y en las carótidas. A través del IX y X par craneal esta señal es transmitida al centro vasomotor localizado en el tronco cerebral. Se origina una respuesta eferente mediada por la activación simpática con aumento de la frecuencia cardiaca, de la contractilidad miocárdica y con vasoconstricción, así como una inhibición del parasimpático. También se origina un aumento de la frecuencia respiratoria y un incremento en la tensión muscular e intersticial de las piernas. El resultado final es el mantenimiento de los niveles de PA sistémica20,22 (Fig. 2).
Como hemos mencionado antes al hablar de la etiología, la edad avanzada, los fármacos, y ciertas enfermedades, pueden favorecer la HO. Esto hace que el anciano sea muy susceptible a sufrir clínica de HO, ya que es en esta franja de edad en la que se consume mayor número de medicamentos. Además, en el anciano ocurren toda una serie de alteraciones, debidas a la edad, que se resumen en la tabla IV.
CLÍNICA Y APROXIMACIÓN DIAGNÓSTICA
La HO puede presentarse de forma sintomática o asintomática. La presencia de síntomas entre los pacientes ancianos diagnosticados de HO puede oscilar entre el 12 y el 20%15,23,24.
Síntomas
La clínica de la HO deriva de la hiporperfusión tisular secundaria al bajo gasto, especialmente de la isquemia cerebral transitoria acompañante, a parte de los síntomas asociados a las posibles etiologías, antes comentadas. A destacar que en ciertas series hasta en un 50% de pacientes sintomáticos puede aparecer pérdida de consciencia y caídas asociadas a la misma23. En enfermos cardiópatas el bajo gasto y la taquicardia reactiva resultante pueden provocar clínica anginosa.
Los síntomas más frecuentes descritos en la literatura se resumen en la tabla V.
Evaluación clínica (Fig. 3)
La búsqueda sistemática de HO en los sujetos de 65 años o más forma parte de la práctica clínica habitual en Atención Primaria y se realiza junto con el cribaje de hipertensión arterial. Tanto si el hallazgo deriva del conjunto de actividades preventivas a realizar en el citado grupo de edad como si es la consecuencia de una sospecha por síntomas compatibles, se debe emprender un minucioso proceso diagnóstico. La historia clínica, la exploración y el estudio del sistema vegetativo son los elementos fundamentales de este proceso (Tablas VI-VIII).
El diagnóstico etiológico no siempre es fácil, siendo el objetivo más importante diferenciar entre causas neurogénicas y no neurogénicas de HO, es decir, saber si existe o no disfunción del sistema nervioso vegetativo. La realización de una detallada anamnesis y exploración física junto con la realización de las determinaciones analíticas generales (Tabla IX) de las que disponemos en el centro de salud, nos ayuda a realizar una aproximación diagnóstica con bastante precisión como para poder guiarnos en la actuación posterior.
Las causas de HO transitorias tales como fármacos o hipovolemia no requieren más estudios complementarios. En algunos casos graves, lo menos importante es el diagnóstico de hipotensión postural, ya que puede ser necesaria una actuación urgente para la utilización de medidas generales y corrección de desequilibrios homeostáticos, tal como ocurre en hipovolemias importantes o algunas afecciones cardiacas.
Cuando la causa de HO sea crónica y se sospeche un proceso etiológico con tratamiento específico (HO endocrinológica), la actuación posterior pasa por la realización de las exploraciones complementarias oportunas, la mayoría de veces desde la consulta del especialista correspondiente.
Una hipotensión postural crónica debida a disfunción vegetativa se sospecha por los síntomas derivados de dicha disfunción (Tabla VI) y la exploración física, siendo indicativo un aumento de la frecuencia cardiaca menor a diez latidos por minuto tras el cambio de postura. La confirmación de la existencia de disfunción vegetativa en este punto se basa en la práctica de diversos tests que exploran la integridad de los reflejos cardiovasculares17,25 y que se muestran en la tabla VIII. La práctica de estas pruebas suele requerir la derivación al especialista correspondiente. Otras investigaciones como las de tipo especial22,24,25 esquematizadas en la tabla IX son difíciles de realizar y quedan, habitualmente, para investigación fisiopatológica en centros especializados. A pesar del indudable valor global de los tests que exploran lesiones en el arco reflejo barorreceptor, en Atención Primaria no siempre será necesario demostrar dicha lesión. Ante un síncope que se origina en respuesta al dolor y/o punción venosa, ansiedad, micción, pensaremos en la etiología situacional del mismo. La neuropatía periférica de la diabetes o la amiloidosis también puede orientarse y tratarse desde la Atención Primaria de salud, siendo de las pocas causas con tratamiento etiológico dentro del grupo de HO neurogénica. Sin embargo, cuando la disfunción vegetativa sea generalizada, de clínica importante como suele ocurrir en el parkinsonismo y algunas neuropatías, o no se logre diferenciar entre causas neurogénicas y no neurogénicas, el paciente deberá ser derivado para evaluar y descartar una causa potencialmente grave y garantizar su seguimiento.
REPRODUCTIBILIDAD
Al valorar los diferentes trabajos publicados sobre HO podemos encontrar valores de prevalencia sobre población anciana muy variables. Tal variabilidad se atribuye a la multitud de factores que intervienen en su estudio, como la selección misma de los pacientes, patologías asociadas, tratamientos o factores ambientales. Otro factor importante consiste en la reproductibilidad de la respuesta al ortostatismo, por lo que es importante estandarizar el estudio.
La reproductibilidad, coherencia externa o consistencia se refiere al hecho de que al plantear un estudio, los resultados de éste sean concordantes con los obtenidos en otros estudios. Para detectar el mayor número de casos de ortostatismo, deberían establecerse unas normas que minimizasen la alta variabilidad que presenta (Tabla X).
Un ejemplo de esta variabilidad se demuestra en el trabajo de Ward et al.26 en el que se estudian ancianos con síntomas atribuibles a HO. En él se consiguieron cambios en la PA en un 67% de los pacientes, porcentaje que aumentaba a un 79% en individuos en los que las pruebas de función vegetativa (Valsalva, masaje del seno carotídeo) resultaban anormales. En los pacientes con pruebas vegetativas normales, las reproductibilidad de la HO en dos medidas sólo ocurrió en un 57%.
A la variabilidad en la identificación de la HO, se añade la difícil reproductibilidad de los síntomas, como lo demuestra un trabajo reciente realizado en nuestro medio sobre individuos hipertensos13 en el que un 13,9% del total de los pacientes estudiados presentaron síntomas atribuibles al cambio postural, pero sólo se encontró HO en un 27,5% de estos pacientes sintomáticos.
Los estudios revisados plantean cuestiones como el tomar la presión por la mañana, cuando la PAS es más alta en decúbito, lo que provoca descensos más acusados de presión1,9,27 y mayor detección de HO que en medidas vespertinas. Esto se ha observado en ancianos institucionalizados, en los que además se apreció un patrón de PAS en decúbito que desciende significativamente antes de la primera comida (desayuno), elevándose antes de la comida del mediodía y manteniéndose hasta una hora después de comer. En definitiva, se cree que la variabilidad postural de la PA depende de la hora del día más que de la influencia de las comidas26-29.
MÉTODOS DE MEDIDA (Tabla XI)
El mecanismo estándar de medida es el realizado con el esfigmomanómetro de mercurio combinado con el método auscultatorio de Korotkoff. En éste se observa la presión marcada en una columna de mercurio a la altura de los ojos del observador. Alternativamente puede utilizarse un manómetro aneroide, en el que existe una esfera de cristal con aguja indicadora de la PA. Se recomienda calibrar anualmente el manómetro de mercurio y cada 6 meses el aneroide. En ambos se coloca un manguito hinchable de tamaño adecuado a la persona, de 12x23 cm el utilizado habitualmente o de 15x33 cm en obesos, para rodear las 2/3 partes de la circunferencia del brazo. Ambos son los más sencillos, baratos y son los mecanismos utilizados en la mayoría de ensayos clínicos30. Como alternativa a la medición en decúbito y posteriormente de pie existe el test de la tabla basculante o Head-Up Tilt Test Table, en el que se coloca al sujeto en una camilla basculante, midiendo primero su PA en decúbito y posteriormente haciendo bascular la camilla en posición de anti-Trendelenburg de al menos 60º. Este test resulta útil para estandarizar medidas en pacientes con dificultad a la movilización4,17.
Otras alternativas son los esfigmomanómetros electrónicos semiautomáticos (inflado manual) o automáticos (inflado por compresor). Son mecanismos que analizan automáticamente la PAS y la PAD con el método oscilométrico, con un dispositivo de lectura digital. Son cómodos y sencillos, y permiten el uso domiciliario previa instrucción del paciente, aunque existen estudios hospitalarios que plantean dudas sobre su precisión, registrando cierta tendencia al alza de la cifra de PAS30,31.
La variabilidad de la presencia de HO puede hacer necesario el registro ambulatorio de la PA. Para ello se han elaborado dos técnicas: la automedición de la presión arterial (AMPA) y la monitorización ambulatoria de la presión arterial (MAPA). Las indicaciones son similares: confirmación de hipertensión arterial (HTA) aislada o de HTA de bata blanca, valoración de un tratamiento antihipertensivo, en estudios clínicos, limitación para el acceso a la consulta, en HTA con gran variabilidad o de larga evolución, y, por supuesto, en la sospecha de HO. El AMPA estudia la PA a lo largo del día mediante su determinación fuera del centro sanitario por el paciente u otra persona debidamente instruida, siendo la frecuencia de las mediciones variable según las indicaciones. Resulta útil cualquier dispositivo a los que haya sido instruido el medidor, aunque generalmente se utiliza un manómetro electrónico semiautomático. La MAPA consiste en un dispositivo consistente en un manómetro electrónico de inflado automático y un aparato de registro, con el manguito colocado en el brazo que llevado durante 24 horas seguidas realiza determinaciones de la PA a intervalos predefinidos, generalmente a los 20 ó 30 minutos, en las condiciones de vida normales del paciente. Su elevado coste limita su uso en situaciones específicas1,31. Las limitaciones generales de ambos métodos derivan de la necesidad de una instrucción en el uso de los aparatos, conseguir una comprensión y adherencia del paciente, disponer de dispositivos debidamente validados. Además, faltan estudios concluyentes sobre su utilidad y la definición de normalidad31.
Otro método de medida es la fotopletismografía digital o Finapress, un método reciente que consta de un manguito que registra mediante fotopletismografía Doppler la PA latido a latido, lo cual permite establecer una medida más exacta y continua, incluso durante los cambios posturales. Este sistema también puede utilizarse de forma ambulatoria, con un registro de la PA latido a latido, recogiendo hasta 100.000 mediciones en 24 horas. El Finapress tiene muy buena correlación con la medida de la presión arterial directa y debido a su alta sensibilidad ha sido considerado el método de referencia (gold standard) en el estudio de la HO. Sin embargo, estudios demuestran que, si bien su alta sensibilidad supera a las medidas de PA convencionales, su poca especificidad plantea dudas sobre su utilidad real en el estudio de la HO11,32,33.
La medición intraarterial de la PA se realiza generalmente con un catéter humeral, utilizándose sólo en investigación hospitalaria o en determinadas intervenciones quirúrgicas, como en tumores productores de catecolaminas.
PRONÓSTICO
Hay pocos estudios publicados sobre HO como predictor de mortalidad en ancianos de la comunidad y nosotros hemos elegido aquéllos de cohortes prospectivos que analizan este hecho. Un resumen de dichos estudios se muestra en la tabla XII2,7,34-37.
La mayoría de trabajos diferencian entre HO sistólica y diastólica por un lado y entre muertes vasculares y no vasculares por otro lado, atendiendo a una posible base fisiopatológica diferente entre ambos tipos de HO.
A pesar de que los datos publicados son contradictorios por sus diferentes signos, la relativa menor muestra poblacional y/o periodo de seguimiento inadecuado de los trabajos de signo negativo, nos hace presuponer que al menos la HO diastólica, sobre todo la que ocurre al minuto de levantar se, predice mortalidad vascular en el anciano. Faltarían más estudios de seguimiento para poder afirmar lo mismo de la HO sistólica.
TRATAMIENTO
Como norma genérica sólo debe tratarse la HO sintomática, siendo el objetivo terapéutico en la mayoría de los casos la eliminación de los síntomas con independencia de las cifras tensionales14,17.
En un metaanálisis de 11 artículos1 se observa que el tratamiento de la HO, tanto farmacológico como no farmacológico, es capaz de reducir el número de caídas y hospitalizaciones, pero no existe evidencia de la efectividad del tratamiento en la reducción de la mortalidad.
Antes de iniciar un tratamiento se deben identificar, dentro del amplio espectro etiológico de la HO (Tablas I-III), aquellos procesos etiológicos reversibles o con tratamiento específico, entre los cuales se incluyen los fármacos, la anemia, las alteraciones electrolíticas, la hipovolemia y ciertas alteraciones que afectan a las glándulas suprarrenales. El tratamiento causal es a menudo curativo cuando encontramos causas no neurogénicas de HO, pero se necesitará una combinación de medidas generales y tratamiento farmacológico en el manejo de la hipotensión postural neurogénica.
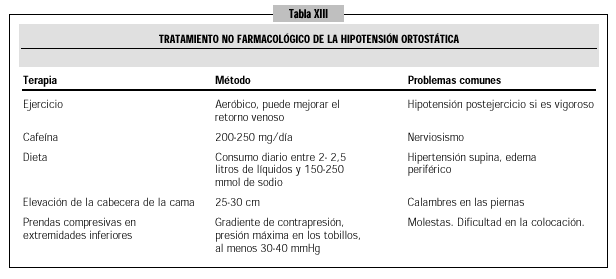
Medidas generales (Tabla XIII)
La educación del paciente con HO es un elemento de la mayor importancia para el éxito de cualquier programa terapéutico. Además de una explicación clara de la naturaleza de sus síntomas, las medidas generales a aplicar pueden categorizarse en cuatro grupos: a) evitar actividades o hábitos que pueden precipitar o agravar la hipotensión postural; b) normalizar el volumen circulante y evitar sus fluctuaciones; c) uso de prendas compresivas; y d) evitar medicaciones nocivas.
El paciente debe aprender a descomponer el movimiento de incorporarse de la cama en dos movimientos: decúbito-sentado, sentado-bipedestación, dejando pasar varios minutos entre una y otra postura. Además, debe evitar permanecer de pie inmóvil por mucho tiempo, el esfuerzo físico intenso, el ejercicio isométrico, exposición a ambientes calurosos y húmedos y la ingesta de comidas copiosas. Los paseos y la natación son medidas terapéuticas aconsejables, siempre que se practiquen en grado ligero y según tolerancia. La cafeína puede disminuir la hipotensión posprandial mediante un bloqueo de la vasodilatación esplácnica mediada por la adenosina38. La dosis habitualmente utilizada es de 200-250 mg al día, dosis contenida en 2 ó 3 tazas de café, que se puede tomar antes del desayuno o repartida antes del desayuno y la comida.
Una serie de medidas tienen como objetivo el incrementar el volumen sanguíneo disminuido. La administración de diuréticos debe ser detenida e instituida una dieta abundante en líquidos y liberal en cuanto a sal, de modo que se ingieran diariamente entre 9 y 15 g de cloruro de sodio (que equivalen a una cantidad de sodio de 150-250 mmol o 3,6-6 g). También conduce a una mayor expansión del volumen intravascular el dormir por la noche con la cabecera levantada de 25 a 30 cm.
Mejorar el retorno venoso durante la bipedestación se consigue mediante el uso de medias elásticas de presión gradualmente decreciente desde los tobillos y que se prolonguen hasta la cintura. Dichas prendas deben ser colocadas por la mañana mientras el paciente está aún acostado, y retiradas antes de acostarse por la noche39.
Tratamiento farmacológico (Tabla XIV)
Se debe dejar claro a los pacientes desde el principio que el tratamiento de la HO secundaria a la disfunción del sistema nervioso vegetativo suele ser difícil e imperfecto. Con frecuencia, los fármacos deben ser administrados en combinación, como en la hipertensión esencial. Cada tipo de fármaco ejerce su efecto presor de modo distinto y tiene sus propios efectos secundarios, mientras que la hipertensión supina es un problema común a todos ellos40-42.
Se han propuesto numerosos fármacos para tratar esta afección, pero nosotros hemos seleccionado aquéllos que, por su seguridad y eficacia, deberían estar disponibles para su uso en Atención Primaria.
La fludrocortisona es el primer fármaco que hay que considerar, por haber demostrado su efectividad hace varias décadas mediante ensayos clínicos controlados y por la amplia experiencia de uso. Es un potente mineralocorticoide que, en dosis bajas, sensibiliza los vasos al efecto vasoconstrictor de las catecolaminas, y en dosis más altas produce una expansión del volumen extracelular. La dosis inicial es de 0,1 mg administrada una o dos veces al día. En general, la dosis máxima está entre 0,4-1 mg diarios43. Un estudio de series de casos prospectivos concluye que la fludrocortisona, aún a bajas dosis, es poco tolerada por los ancianos, siendo la hipopotasemia el efecto secundario más frecuente. Un suplemento de potasio debería acompañar al tratamiento con cualquier dosis de dicho fármaco.
Se dispone también de distintos fármacos vasoconstrictores. Dentro de este amplio grupo, las drogas simpaticomiméticas (efedrina, fenilefrina, fenilpropanolamina) han sido empleadas con escaso éxito porque, en general, presentan una duración de acción corta, pueden producir una respuesta hipertensiva exagerada, fenómenos de hipersensibilidad e incluyen entre sus efectos secundarios taquiarritmías, temblor y ansiedad. Probablemente, los simpaticomiméticos más inocuos sean el metilfenidato y la midodrina, pero el primero no ha demostrado su efectividad en ensayos clínicos controlados.
La midodrina es un alfa-agonista periférico en arterias y venas. Pese a no encontrarse disponible de momento en nuestro país, puede considerarse un fármaco de primera línea junto con la fludrocortisona. Varios ensayos clínicos44,45 han demostrado que este fármaco, comparado con placebo, incrementa la tensión arterial sistólica al minuto después de levantarse y mejora los síntomas en pacientes afectos de HO neurogénica. El efecto observado es dosis-dependiente, siendo la dosis de 10 mg al día la que mejor combina efectividad y seguridad.
Otras drogas vasoconstrictoras como la dihidroergotamina, tiramina (que se ha usado en combinación con un inhibidor de la monoaminoxidasa para prevenir la degradación de la noradrenalina liberada), clonidina y yohimbina y las drogas que antagonizan la vasodilatación, tales como algunos betabloqueantes adrenérgicos y antiinflamatorios no esteroides, pueden ser de alguna utilidad en casos particulares, pero en general son poco efectivas o tienen efectos secundarios adversos.
Se sabe que la anemia está presente en aproximadamente un 38% de sujetos con disfunción vegetativa primaria. Sólo en estos casos, datos de ensayos no controlados y realizados en un reducido número de pacientes seleccionados, la eritropoyetina ha demostrado mejorar la anemia, incrementar la PA después de levantarse y mejorar los síntomas de HO46. No han sido bien estudiados sus efectos en otros tipos de HO neurogénica. La eritropoyetina recombinante disponible para uso clínico recibe el nombre de epoetina α y es una hormona glucoproteica de acción eritropoyética.
La 3,4-DL-treo-dihidroxifenilserina (DL-DOPS) es un precursor sintético de la noradrenalina y se experimentaba su uso en aquellos pacientes con déficit congénito de la dopamina-β-hidroxilasa. Sin embargo, Freeman et al.47 han estudiado sus efectos, mediante un ensayo clínico cruzado, en 10 pacientes con enfermedad central o periférica del sistema nervioso autónomo y, aunque faltarían más estudios que lo corroborasen, parece ser que podría mejorar las características de la HO neurogénica. Su uso no está aprobado y sólo se utiliza de modo experimental.
Hay otros fármacos que, por su mecanismo de acción, se les supone un efecto beneficioso en situaciones especiales de HO, sin existir evidencia de su efectividad en dichas situaciones. Es el caso de la desmopresina y el octeótrido. El primero es un análogo de la vasopresina que actúa a nivel renal reduciendo pérdida de líquidos, motivo por el que se ha propuesto como tratamiento en casos de disfunción autonómica y poliuria nocturna grave. El octeótrido es un análogo de la somatostatina que inhibe la liberación de algunos péptidos intestinales vasodilatadores y, dado que estas sustancias se liberan habitualmente después de una comida, se le presupone como indicación principal la hipotensión posprandial grave.
Tampoco han sido bien estudiados los efectos de antiserotoninérgicos como la fluoxetina, pues los datos proceden de estudios no randomizados con un reducido número de participantes.
En lo que se refiere a tratamientos invasivos, se ha ensayado con un sistema ambulatorio de infusión de noradrenalina y con la implantación de un marcapasos auricular. La infusión, a modo de bomba, comienza unos minutos antes del cambio a la posición de bipedestación y es una estrategia que se ha empleado en la disfunción vegetativa primaria refractaria a otras terapias18. El empleo de un marcapasos auricular con frecuencia cardiaca fija de 100 latidos por minuto está diseñado para que no ocurra la aceleración postural normal de la frecuencia cardiaca y permita un estudio adicional.
En la práctica y ante la ausencia de nuevas fórmulas terapéuticas, el tratamiento ha de basarse en una serie de consejos y medidas no farmacológicas (Tabla XIII), a poder ser recogidos en una hoja explicativa para el paciente, y administración de fludrocortisona o midodrina. En casos muy particulares, la eritropoyetina y la dihidroxifenilserina, este último en fase de experimentación, han demostrado su utilidad. Los casos de HO severa refractaria a estas medidas, requieren ensayar otras estrategias que no deben experimentarse en Atención Primaria.
CORRESPONDENCIA:
Carolina Ángela Bayona Faro
Avda. Països Catalans, 124, 5è 2a.
43205 Reus. Tarragona
Tel. 977 313 791
e-mail: t2604clv@comb.es
Bibliografía
1. Hale W, Chambliss M. Should primary care patients be screened for orthostatic hypotension? J Fam Pract 1999; 48: 547-52. [ Links ]
2. Masaki K, Schatz I, Burchfiel C, Sharp D, Chiu D, Foley D et al. Orthostatic hypotension predicts mortality in elderly men (The Honolulu Heart Program). Circulation 1998; 98: 2290-5. [ Links ]
3. Viramo P, Luukinen H, Koski K, Laippala P, Sulkava R, Kivela S. Orthostatic hypotension and congnitive decline in older people. J Am Geriatric Soc 1999; 47: 600-4. [ Links ]
4. The Consensous Committee of the American Autonomic Society and the American Academy of Neurology. Consensus statement on the definition of orthostatic hypotension, pure autonomic failure, and multiple system atrophy. Nerurology 1996; 46: 1470. [ Links ]
5. Lipsitz L, Lewis A. Orthostatic hypotension in the elderly. N Engl J Med 1989; 14: 952-7. [ Links ]
6. Wu Ju, Wu N, Lu F, Chang C. Factors associated with orthostatic hypotension in the Chinese population in Taiwan. Am J Hypertens 1996; 9: 999-1005. [ Links ]
7. Luukinen H, Koski K, Laippala P, Kivella S. Prognosis of diastolic and systolic orthostatic hypotension in older persons. Arch Intern Med 1999; 159: 172-80. [ Links ]
8. Masuo K, Mikami H, Ogihara T. The frequency of orthostatic hypotension in elderly patients with essential hypertension, isolated systolic hypertension and borderline hypertension. J Hypertens 1993; 11 (Supl. 5): 306S-7S. [ Links ]
9. Alli C, Avanzini F, Bettelli G, Colombo F, Corso R, Di Tullio M, et al. Prevalence and variability of orthostatic hypotension in the elderly. Results of the "Italian study on blood pressure in the elderly" (SPAA). Eur Heart J 1992; 13 (Supl. 2): 178-82. [ Links ]
10. Mets T. Drug induced orthostatic hypotension in older patients. Drugs & Aging, 1995; 6: 219-28. [ Links ]
11. Caine SE, Alsop K, Mac Mahon M. Overlooking orthostatic hypotension with routine blood-pressure equipment. Lancet 1998; 352: 458. [ Links ]
12. Hillen M, Wagner M, Sage J. Subclinical orthostatic hypotension is associated with dizzines in elderly patients with parkinson disease. Arch Phys Med Rehabil 1996; 77: 710-2. [ Links ]
13. Vara LA, Domínguez RM, Fernández MJ, Josa B, Ruiz, F, Zabalo A, et al. Prevalencia de la hipotensión ortostática en ancianos hipertensos tratados en atención primaria. Aten Primaria 2001; 28: 151-7. [ Links ]
14. Sáez T, Suárez C, Sierra MJ, Llamas C, Jiménez R, Vega S et al. Hipotensión ortostática en la población anciana y su relación con el tratamiento antihipertensivo. Med Clin 2000; 114: 525-9. [ Links ]
15. Senard JM, Raï S, Lapeyre-Mestre M Rascol O, Rascol A, Montastrusc JL. Prevalence of orthostatic hypotension in Parkinson´s disease. J Neurol Neurosurg Psychiatry 1997; 64: 584-9. [ Links ]
16. Mathias CH. Orthostatic Hypotension: Causes, mechanisms, and influencing factors. Neurology 1995; 45 (5): 6-11. [ Links ]
17. Benarroch EE. Hipotensión ortostática: diagnóstico y tratamiento. Rev Neurol 1997; 25 (137); 115-9. [ Links ]
18. Oldenburg O, Erbel R, Fritschka E, Phillipp T, Kribben A. Ambulatory norepinephrine infusion in severe idiopathic orthostatic hypotension (Bradbury-Eggleston Syndrome). Cardiovasc Drugs Ther 1999; 13: 355-6. [ Links ]
19. Schwartz F, Baldwin C, Baima J, Gavras H. Mitochondrial DNA mutations in patients with orthostatic hypotension. Am J Med Genet 1999; 86: 145-50. [ Links ]
20. Garcia R, Ruiz R, Fenollar V, Solaz J, Lopez V. Hipotension Ortostática y Síncope. En: García R, Sanjuán R, Cosin J, directores. Síncope. Barcelona: MCR, 1989. p. 153-75. [ Links ]
21. Rieckert H. Orthostatic Hypotension: how to avoid it during antihypertensive therapy. Am J Hypertens 1996; 9 (Supl. 1): 155S-159S. [ Links ]
22. Robinson BJ, Stowell L, Johnson R, Palmer K.T. Is orthostatic hypotension in the elderly due to autonomic failure? Age and Ageing 1990; 19: 228-96. [ Links ]
23. Craig GM. Clinical presentation of orthostatic hypotension in the elderly. Postgrad Med J 1994; 70 (827): 638-42. [ Links ]
24. Beckett NS, Connor M, Sadler JD, Fletcher AE, Bulpitt CJ. Orthostatic fall in blood pressure in the very elderly hypertensive: results from the hypertension in the very elderly trial (HYVET)- pilot. J Hum Hypertens 1999; 13: 839-40. [ Links ]
25. Low PA. Laboratory evaluation of autonomic function. En: Low PA, ed. Clinical autonomic disorders: evaluation and management. Boston: Little Brown, 1993. p. 169-95. [ Links ]
26. Ward C, Kenny RA. Reproductibility of orthostatic hypotension in symptomatic elderly. Am J Med 1996; 100: 418-22. [ Links ]
27. Puisieux F, Boumbar Y, Bulckaen H, Bonnin E, Houssin F, Dewailly P. Intraindividual variability in orthostatic blood pressure changes among older adults: the influence of meals. J Am Geriatr Soc 1999; 47: 1332-6. [ Links ]
28. Lock Ooi, Barret S, Hossain M, Kelley-Gagnon M, Lipsitz L. Patterns of orthostatic blood pressure change and their clinical correlates in a frail, elderly population. JAMA 1997; 277; 16: 1299-304. [ Links ]
29. Maurer M, Karmally W, Rivadeneira H, Parides M. Upright posture and postprandial hypotension in elderly persons. Ann Intern Med Oct 2000; 133 (7): 533-6. [ Links ]
30. De la Figuera M. Hipertensión Arterial en Atención Primaria. Grupo de Trabajo de Hipertensión Arterial. Sociedad Catalana de Medicina Familiar i Comunitaria: Barcelona, 1999. [ Links ]
31. Buitrago F, Martínez A. Utilidad de los aparatos de autocontrol de la presión arterial. Formación médica continuada en Atención Primaria, 1999; 9: 576-82. [ Links ]
32. Boddaert J, Magula D, Belmin J. Diagnosis of orthostatic hypotension. Lancet 1996; 352: 1705-6. [ Links ]
33. Obrien E, Atkins N. Accuracy of the dynamap portable monitor, model 8100: the evidence for accuracy. Blood Press Monit 1997; 2 (1): 31-3. [ Links ]
34. Langer RD, Criqui MH, Barret-Connor EL. Blood pressure change and survival after age 75. Hypertension 1993; 22 (4): 551-9. [ Links ]
35. Räihä I, Luutonen S, Piha J, Seppänen A. Prevalence, predisposing factors and prognostic importance of postural hypotension. Arch Intern Med 1995; 155: 930-5. [ Links ]
36. Busby WJ, Cambell AJ, Robertson MC. Low blood pressure is not and independent determinant of survival in an elderly population. Age Ageing 1996; 25 (6): 449-52. [ Links ]
37. Tilvis RS, Hakala SM, Valvanne J. Postural hypotension and dizziness in a general aged population: a four-year follow-up of the Helsinki Aging Study. J Am Geriatr Soc 1996; 44 (7): 809-14. [ Links ]
38. Jansen R, Kelley-Gagnon M, Lipsitz L. Intraindividual reproductibility of postprandial and orthostatic blood pressure changes in older nursing home patients: relationship with chronic use of cardiovascular medications. J Am Geriatr Soc 1996; 44: 383-9. [ Links ]
39. Henry R, Rowe J, Mahony O. Haemodynamic analysis of efficacy of compression hosiery in elderly fallers with orthostatic hypotension. Lancet 1999; 354: 45-6. [ Links ]
40. Wittbrodt ET, Kovalick J. The use of oral vasopressors in the management of autonomic dysfunction and orthostatic hypotension. Annals Pharmacother 1999; 33: 565-70. [ Links ]
41. Masuo K, Mikami H, Ogihara T, Tuck M. Hypotension in elderly hypertensive patients under medication. Am J Hypertens 1996; 9: 263-5. [ Links ]
42. Robertson D, Davis T. Recent advances in the treatment of orthostatic hypotension. Neurology 1995; 45 (Supl. 5): 26S-31S. [ Links ]
43. Hussain RM, McIntosh SJ, Lawson J. Fludrocortisone in the treatment of hypotensive disorders in the elderly. Heart 1996; 76 (6): 507-9. [ Links ]
44. Wright RA, Kauffmann HC, Perera R. Opfer-Gehrking TL. A double-blind, dose response study of midodrine in neurogenic orthostatic hypotension. Neurology 1998; 51 (1): 120-4. [ Links ]
45. Low PA, Gilden JL, Feeman R, Sheng K. Efficacy of Midodrine vs placebo in neurogenic orthostatic hypotension. JAMA 1997; 277 (13): 1046-51. [ Links ]
46. Perera R, Isola I, Kauffmann H. Effect of recombinant erythropoietin on anemia and orthostatic hypotension in primary autonomic failure. Clin Auton Res 1995; 5 (4): 211-3. [ Links ]
47. Freeman R, Landsberg L, Young J. The treatment of orthostatic hypotension with 3,4 DL-threo-dihydroxyphenilserine: a randomized, placebo controlled, crossover trial. Neurology 1999; 53 (9): 2151-7. [ Links ]