Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Index de Enfermería
versión On-line ISSN 1699-5988versión impresa ISSN 1132-1296
Index Enferm vol.23 no.4 Granada oct./dic. 2014
https://dx.doi.org/10.4321/S1132-12962014000300003
Reingresos hospitalarios en un servicio de Medicina Interna de un hospital de tercer nivel
Readmissions in Internal Medicine of a tertiary hospital
Dolores Estrada Reventós1, Mireia López Poyato2, Encarna Martín Robles1, Rosa M.a Soriano Giménez1 y Josep M.a Grau Junyent1
1Servicio Medicina Interna, Hospital Clínico. Barcelona, España.
2CAPSE. Cap Les Corts (Barcelona), España
Dirección para correspondencia
RESUMEN
Objetivo principal: Identificar la tipología de pacientes que reingresan y los factores que intervienen en el reingreso hospitalario no planificado de un Servicio de Medicina Interna de tercer nivel.
Metodología: Estudio observacional descriptivo con una muestra de 100 pacientes que reingresaron de forma consecutiva y no programada, antes de haber transcurrido 180 días. De cada uno de ellos se estudió variables demográficas, socio-familiares, salud-enfermedad, preocupación al alta anterior, continuidad asistencial y seguimiento terapéutico.
Resultados principales: Los reingresos se produjeron en un 65% antes de 1 mes. Un 50% tenía más de 80 años y un 60% eran mujeres. El 40% convivía con personas de igual edad, siendo estas su principal cuidador. El principal motivo de ingreso, de reingreso y de problema en domicilio fue la disnea. El diagnóstico mayoritario fue la infección respiratoria, con una media de comorbilidad de 4 y una media de cuidados al alta anterior de 3. Las personas se sintieron bien informadas al alta. Un 42% recibió respuesta de su centro de atención primaria antes de las 48 horas y se sintió satisfecho por la atención que recibió. Un 18% de los pacientes no fueron cumplidores.
Conclusión principal: los reingresos son más frecuentes en los primeros 30 días. Los mayores de 71 años con problemas respiratorios son los que presentaron mayor riesgo de reingreso.
Palabras clave: Readmisión del Paciente, Servicio Medicina Interna, Continuidad de Cuidados, Enfermedad Crónica, Comorbilidad.
ABSTRACT
Objective: To identify the type of patients and the factors involved in unplanned hospital readmission in patients of Internal Medicine tertiary.
Methods: Descriptive observational study in a sample of 100 patients who were readmitted consecutively and unscheduled before 180 days have passed. From each studied demographic, socio-family, health and illness, concern the previous high, continuity of care and monitoring therapeutic redundant.
Results: Readmissions occurred in 65% within 1 month. A 50% had more than 80 years and 60% were women. A 40% lived with people of the same age and these are their primary caregiver. The main reason for admission, readmission and address problem was dyspnea. The most common diagnosis was respiratory infection, with a mean of 4 and comorbidity care half the previous high of 3. People felt well informed at discharge. A 42% response received his primary care center within 48 hours and was pleased by the attention he received. A 18% of patients was not compliant.
Conclusions: Are more frequent readmissions within 30 days. Those over 71 years with respiratory problems are those with higher risk of readmission.
Key words: Patient Readmission, Internal Medicine Service, Continuity of Patient Care, Chronic Disease, Comorbidity.
Introducción
Las hospitalizaciones no planificadas son caras, no deseables y en muchos casos evitables y constituyen un problema importante para los servicios de salud, instituciones hospitalarias y pacientes debido al impacto que tienen en la mortalidad, morbilidad y recursos económicos.1 Una consecuencia de ello es el incremento de la edad y el aumento de pacientes con enfermedades crónicas. Se estima que para el año 2050, un 35% de la población española superará los 65 años y con ello el aumento de las enfermedades crónicas, que serán la principal causa de reingreso y discapacidad.2-4
Un ingreso hospitalario en estas personas mayores, crónicas y pluripatologicas es un factor de riesgo que puede desencadenar un proceso de declive en el estado funcional y una disminución de la calidad de vida.5 El motivo de reingreso puede deberse a diversos factores. Mientras que los relacionados con los sanitarios y personales podrían ser evitables, los relacionados con la enfermedad no siempre pueden controlarse.6
Estos cambios epidemiológicos y poblacionales han provocado la adaptación de servicios de salud a nuevas situaciones y demandas, que según el Plan de Salud de Catalán 2011-2015 van encaminadas a aumentar la necesidad de fortalecer la atención domiciliaria, asegurar la continuidad de cuidados entre los diferentes niveles asistenciales, contribuir en la mejora del estado de salud de la población diana, facilitar la organización de la atención domiciliaria de los Equipos de Atención primaria y dar el apoyo necesario a las familias.7
Según la OMS, la reducción de las tasas de reingresos hospitalarios es una de las principales prioridades.8 El ratio de reingresos no programados inferior a 30 días tras el alta es un indicador de calidad de la eficiencia de la atención hospitalaria, mientras que reingresos más allá de estos días se asocian a factores relacionados con la enfermedad y el paciente.9
Para dar respuesta a todas estas necesidades surgieron varios modelos de gestión entre los que destacó el desarrollado por McColl Institute for Healtcare Innovation (USA), el llamado Chronic Care Model,10,11 que se ha elaborado a partir de revisiones sistemáticas de la literatura y de expertos nacionales con el objetivo de mejorar la atención de las enfermedades crónicas con la interacción de tres áreas: la comunidad, el sistema sanitario y la práctica clínica, compartiendo entre los distintos profesionales del sistema sanitario.
En el año 2006 se implementó en nuestro hospital el Programa de Enfermería de Enlace Comunitaria. Este programa se inició con la finalidad de coordinar las altas hospitalarias y garantizar la continuidad de los cuidados de los pacientes en los centros de atención primaria que son referencia en el sector sanitario, facilitando la atención socio sanitaria necesaria para la mejora del estado de salud de la población diana.12
En el año 2010 se produjeron en el Servicio de Medicina Interna de nuestro hospital 2.063 altas, de las cuales 234 volvieron a reingresar. Dado que el reingreso hospitalario es un indicador de calidad de los cuidados sanitarios, sería conveniente que el número de reingresos tras el alta fuera el menor posible, tanto para la calidad de vida del paciente/ familia como para el sistema sanitario. Conocer los factores clínicos y sanitarios relacionados con el paciente, familia, entorno social, enfermedad o una combinación de todos, permitiría identificar a las personas con mayor riesgo de reingreso no programado y diseñar intervenciones más efectivas y con un mejor abordaje multidisciplinar para el seguimiento de estos pacientes tras el alta. El objetivo de este estudio fue identificar la tipología de pacientes y los factores que intervienen en el reingreso hospitalario no planificado en pacientes de un Servicio de Medicina Interna de tercer nivel.
Metodología
Se realizó un estudio observacional descriptivo en el Servicio de Medicina Interna del Hospital Clínico durante 6 meses, con pacientes dados de alta durante el año 2011/2012 y que reingresaron de forma no programada, antes de haber transcurrido 180 días, en el periodo de febrero a julio del 2012. De cada uno de ellos se estudió variables demográficas, socio-familiares, de salud-enfermedad, motivos de preocupación al alta anterior, continuidad asistencial y cumplimiento. Los datos fueron recogidos mediante un cuestionario semi estructurado y elaborado para este estudio, en el que participaron diferentes profesionales de la salud (médico, enfermera y trabajadora social). Los diagnósticos médicos se codificaron a través del sistema GRD (Grupos Relacionados por el Diagnóstico). Las escalas utilizadas en la recogida fueron: el índice de Charlson para las comorbilidades, la escala Barthel para la dependencia y el cuestionario de Morisky-Green para la adherencia al tratamiento.
Los pacientes fueron reclutados utilizando el método de muestreo no probabilístico, de forma consecutiva, según los listados de ingreso diarios y de acuerdo a su decisión de participar en el estudio. Los criterios de exclusión fueron: reingresos programados y no desear participar en el estudio. En el procesamiento y el análisis de los datos se utilizó el programa SPSS 19.0 para Windows.
Resultados
En el estudio se incluyeron 103 pacientes, 3 de ellos no quisieron participar. El 55% mayores de 81 años y un 60 % mujeres. El nivel académico predominante fueron los estudios primarios con un 60%. El 94% de los pacientes había reingresado en un periodo inferior o igual a tres meses y un 65% de ellos antes de los 30 días. Un 31% había visitado el servicio de urgencias antes del reingreso y un 11% lo había realizado en más de una ocasión. Además un 65% había reingresado en más de una ocasión en el último año (ver Tabla 1).
Tabla 1. Variables demográficas 
En relación a las variables socio familiares un 40% convivía con personas de la misma edad, un 37% con su cónyuge, un 15% vivía solo y un 4% no tenía familia. Un 41% de los cuidadores principales eran de una edad similar a la del paciente y un 29% de pacientes eran atendidos por sus hijos. Respecto a la vivienda cabe resaltar que un 80% tenía su propia vivienda, un 16% vivía en una institución y un 4% tenía situación de riesgo ya que vivían en una pensión, habitación realquilada o sin domicilio. Además el 53% de los pacientes disponía de soporte externo tipo servicio de ayuda domiciliaria o teleasistencia. Un 40% de los pacientes tenía solicitada ayuda en base a la ley de la dependencia (39/2006, 14 diciembre). En el ingreso anterior hubo una intervención de la trabajadora social en un 29% de los casos, mayoritariamente para solicitar traslado a un centro socio-sanitario y orientar sobre un servicio de ayuda a domicilio.
En relación a las variables salud-enfermedad destacó que el principal motivo de ingreso anterior fue la disnea en un 66%, igual que el actual con un 58% (ver Tabla 2). El diagnóstico principal de ingreso anterior fue la infección respiratoria en un 47%, igual que el actual con un 49% (ver Tabla 3). Destacando una media de comorbilidad de 4, siendo las más frecuentes la cardiopatía con un 69%, la hipertensión arterial con un 65%, la diabetes con un 49%, y la neumopatía crónica con un 34%.
Tabla 2. Variables salud-enfermedad Motivo ingreso 
Tabla 3. Variables salud-enfermedad Diagnóstico ingreso 
En las actividades de la vida diaria la escala del índice de Barthel empeora respecto al ingreso anterior en un 39% pasando de grave a dependiente total. A nivel cognitivo no se encontraron diferencias. En el momento del alta un 96% de pacientes requirió cuidados de atención de enfermería y en un 52% más de tres. Los cuidados más prevalentes fueron el control de la HTA en un 65%, seguido de las movilizaciones en un 51% y del control de la diabetes en un 49% (ver Tabla 4).
Tabla 4. Cuidados que precisó en el momento del alta 
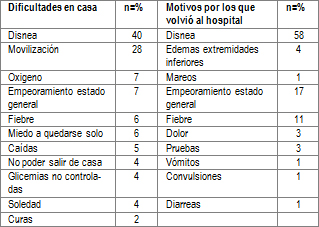
En relación a las variables del alta, un 49% presentó preocupaciones relacionadas mayoritariamente con la evolución de su enfermedad, poca información, no tener que volver, sobrecarga familiar, disnea y cuidados de enfermería. Durante su estancia en domicilio la mayor dificultad que tuvieron fue la disnea en un 40%, seguido de la movilización en un 28% y los motivos principales por los que cree que volvió al hospital fue la disnea en un 58% seguido del empeoramiento de su estado general en un 17% (ver Tabla 5).
En relación a las variables de continuidad asistencial un 51% sabía que su centro de atención primaria (CAP) recibió información en el momento del alta. La continuidad asistencial fue adecuada en un 75% de las altas, siendo en un 36% visitado en su CAP, un 23% en su domicilio y un 16% a través de contacto telefónico. Respecto al tiempo de atención post alta en un 42% no superó las 48 horas, recibiendo un 66% de los pacientes en seguimiento tras el alta y un 24% atención de cuidados o técnicas. El 96% estuvo satisfecho con la atención recibida desde su CAP y el 78% seguía recibiendo en el momento de la encuesta seguimiento desde su equipo de salud.
En relación a las variables de cumplimiento según el método de medida utilizado, test de Morisky-Green, el 82% era cumplidor, pero un 68% precisaba que alguien se le supervisara. Respecto a la dieta un 58% dijo realizarla correctamente, pero un 27% de los que no la realizó debería hacerlo. En relación al ejercicio el 89% no realizó ninguno y un 11% dijo caminar diariamente, de los cuales solo un 5% caminó más de 30 minutos al día.
Discusión
Los resultados de nuestro estudio muestran que la gran mayoría de los pacientes que reingresan en nuestro Servicio de Medicina Interna son personas de edad avanzada con presencia de gran comorbilidad asociada y con un porcentaje algo mayor de mujeres, lo cual es similar a lo observado por otros autores en estudios anteriores.13-15 El nivel educativo es bajo, probablemente debido a que la infancia y juventud de dicha población transcurrió en la guerra y la posguerra.
El intervalo más frecuente de reingreso se produce en los 30 primeros días en 2 de cada 3 pacientes, concordando con el resultado de otros estudios,16,17 y casi una tercera parte (31%) utilizaron el servicio de urgencias antes del reingreso, por su pluripatología, dependencia, complejidad de cuidados y dificultades familiares para afrontar la situación.
En relación a la causa del reingreso en la muestra estudiada, hemos comprobado que la mayoría están relacionados con el ingreso anterior y con la mayor dificultad presentada en el domicilio que es la disnea. Este síntoma coincide con los dos diagnósticos mayoritarios tanto en el primer y posterior ingreso, que son la infección respiratoria y la insuficiencia cardiaca.
Algo más de la mitad de los reingresos estaban en una situación muy frágil en su entorno, por ser su cuidador principal una persona similar a su edad. Las personas que fueron atendidas por sus hijos también eran a su vez personas mayores. Por ello es importante que los profesionales involucremos en su cuidado a los pacientes y familiares/cuidadores y en la planificación de las posibles necesidades futuras. Según Coleman, involucrar a pacientes mayores de 65 años crónicamente enfermos y sus cuidadores en un papel más activo durante las transiciones de atención reduce los reingresos a los 30 y 90 días.18
Hemos observado que solo un 5% de la muestra ha recibido educación terapéutica sobre su enfermedad. Hay evidencias que con intervenciones con componentes educativos previos y posteriores al ingreso que puede tener un impacto positivo sobre los reingresos.19,20 Por tanto, realizar intervenciones educativas ajustadas a las necesidades individuales de estos pacientes son altamente recomendables.
En relación al régimen terapéutico observamos un 18% que no cumple el tratamiento farmacológico correctamente, una cuarta parte no realiza la dieta correspondiente, y que la gran mayoría no realiza ningún tipo de ejercicio.
Una de las limitaciones de este estudio es la falta de información adecuada sobre el manejo ambulatorio antes del reingreso, de manera que no pudimos evaluar si alguna intervención que se hubiera realizado después del alta estuviera relacionada con la probabilidad de reingreso.
La atención a este grupo de pacientes requiere un cambio de modelo asistencial, de los planteamientos organizativos, de la gestión clínica, de la implicación de los profesionales y de los propios enfermos y personas cuidadoras. La base de este nuevo modelo debe traer un abordaje asistencial conjunto entre los diversos niveles y profesionales, con dispositivos territoriales capaces de dar respuesta rápida en el domicilio y con la intensidad que requiera en cada momento.
Este estudio nos ha aportado información sobre los pacientes que tienen más riesgo de reingreso en nuestro servicio y qué pacientes son más susceptibles de cuidados preventivos. A partir de ahora deberíamos poner en marcha un proyecto piloto con intervenciones que proporcionaran un cuidado más definido y preventivo para estos pacientes con su posterior evaluación. También deberíamos asegurar la continuidad de cuidados entre los diferentes niveles asistenciales para reducir el ritmo de hospitalizaciones no planificadas e incidir en la mejora de sus contextos socio-familiares con una actuación más rápida y eficaz desde los servicios sanitarios y sociales.
Bibliografía
1. Bodenheimer T, Berry-Millett R. Follow the moneycontrolling expenditures by improving care for patients needing costly services. N Engl J Med. 2009; 361:1521-3. [ Links ]
2. Comisión de las Comunidades Europeas. Comunicación de la Comisión al Consejo, al Parlamento Europeo, al Comité Económico y Social y al Comité de las Regiones. El futuro de la asistencia sanitaria y de la atención a las personas mayores: garantizar la accesibilidad, la calidad y la sostenibilidad financiera. Bruselas, 05.12.2001. COM (2001) 723 final. [ Links ]
3. World Population Prospects: The 2008 Revision Population Database. http://www.un.org/esa/population/publications/WPA2009/WPA2009-report.pdf (acceso: 7/12/2012). [ Links ]
4. World Population Ageing, 1950-2050. Naciones Unidas y World Population Ageing, 2007. Disponible en http://www.un.org/esa/population/publications/worldageing19502050/ (acceso: 20/11/2012). [ Links ]
5. Rodríguez F, Guallar P, Rodríguez C, Montoto C, Ortehga A, Nieto A, et al. Health-Related Quality of Life as a Predictor of Hospital Readmisision and Death Among Patients With Heart Failure. Arch Intern Med. 2005; 165:1274-1279. [ Links ]
6. Lyratzopoulos G, Havely D, Gemmell I, Cook GA. Factors influencing emergency medical readmission risk in a UK district general hospital: A prospective study. BMC Emerg Med. 2005; 5:4. [ Links ]
7. Departament de Salut, Generalitat de Catalunya. Pla de Salut 2011-2015. Programa de prevenció i atenció a la cronicitat. Barcelona; 2012. Disponible en: www.gencat.cat/salut (acceso: 14/10/2012). [ Links ]
8. WHO Regional Office for Europe's Health Evidence Network (HEN): Do current discharge arrangements from inpatient hospital care for the elderly reduce readmission rates, the length of inpatient stay or mortality, or improve health status? 2005. Disponible en http://www.euro.who.int/__data/assets/pdf_file/0006/74670/E87542.pdf (acceso: 20/11/2012). [ Links ]
9. Benbassat J, Taragin M. Hospital readmissions as a measure of quality of health care: advantages and limitations. Arch Intern Med. 2000; 160:1074-81. [ Links ]
10. Coleman K, Austin BT, Brach C, Wagner EH. Evidence on the Chronic Care Model in the new millennium. Health Aff (Millwood). 2009; 28:75-85. [ Links ]
11. Coleman K, Mattke S, Perrault PJ, Wagner EH. Untangling practice redesign from disease management: how do we best care for the chronically ill? Annu Rev Public Health. 2009; 30:385-408. [ Links ]
12. Mañes López E, Benachi Sandoval N, López Poyato M, Martinez Castellón E, Juan-Andres C. Estudio descriptivo de la tipologia de malaltes atendidos en un programa de enfermeras de enlace. Enferm Clin. 2009; 19:306-313. [ Links ]
13. Comette P, D'Hoore W, Malhomme B, Van Pee D, Meert P, Swine C. Differential risk factors for early and later hospital readmission of older patients. Aging Clin Exp Res. 2005; 17:322-328. [ Links ]
14. Fernández Miera M. El paciente pluripatológico en el ámbito hospitalario. Gac Sanit 2008; 22:137-47. [ Links ]
15. García Pérez L, Linertová R, Lorenzo Riera A, Vázquez Díaz JR, Duque González B, López Hijazo A, et al. Factores predictivos e intervenciones efectivas para la reducción del riesgo de reingreso hospitalario en pacientes de edad avanzada. España, Ministerio de Ciencia e Innovación, Canarias. Servicio Canario de Salud SESCS Núm. 2007/20. [ Links ]
16. Alonso Martínez JL, Llorente Diez B, Echegaray Agara M, Urbieta Echezarreta MA, González Arencibia C. Reingreso hospitalario en Medicina Interna. An Med Interna Madrid 2001; 18:248-54. [ Links ]
17. Diz-Lois Palomares MT, De la Iglesia Martínez F, Miguel RN, Pellicer Vázquez C, Ramos Polledo V, Diz-Lois Martínez F. Factores predictores de reingreso hospitalario no planificado en pacientes dados de alta de una Unidad de Corta Estancia Médica. An. Med. Interna. 2002; 19(5):9-13. [ Links ]
18. Coleman EA, Parry C, Chalmers S, Min S. The Care Transitions Intervention - Results of a Randomized Controlled Trial. Arch Intern Med. 2006; 166:1822-1828. [ Links ]
19. Mistiaen P, Francke AL, Poot E. Interventions aimed at reducing problems in adult patients discharged from hospital to home: a systematic meta-review. BMC Health Services Research 2007; 7:47. [ Links ]
20. Shepperd S, McClaran J, Phillips CO, Lannin NA, Clemson LM, McCluskey A, Cameron ID, Barras SL. Discharge planning from hospital to home. Cochrane Database of Systematic Reviews 2010; 1(13). DOI: 10.1002/14651858.CD000313.pub3. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dolores Estrada Reventos
dolors@rssound.net
Manuscrito recibido el 7.7.2013
Manuscrito aceptado el 11.9.2013