Introducción
El Lupus Eritematoso Sistémico (LES) es una enfermedad autoinmune de etiología desconocida, con un mecanismo patogénico complejo y pronóstico heterogéneo, con manifestaciones clínicas que pueden afectar a diversos órganos.1 En España, tiene una prevalencia estimada de 210 personas por cada 100.000 habitantes, siendo una de las enfermedades autoinmunes más frecuentes.2 Dado su carácter crónico y multisistémico, es fundamental que los pacientes reciban una asistencia integral mediante unidades multidisciplinares, siendo la enfermera un profesional clave debido a su labor fundamental durante todo el proceso asistencial. Por ello es necesario que tenga formación especializada y cuente con medios bien estructurados para poder garantizar un cuidado completo y de calidad.
Pese a que a nivel internacional existen Guías para abordar aspectos concretos del LES dirigidos a enfermeras,3,4 en España no existe ninguna Guía de Práctica Clínica ni Protocolo para el manejo del LES por parte de este colectivo. En este contexto, este trabajo refleja el papel de la enfermera en el proceso de diagnóstico del paciente con LES, en la educación sobre su patología y tratamiento, y en su seguimiento. Basado en la evidencia científica disponible y en la propia experiencia de las autoras, enfermeras de diferentes hospitales de España, este trabajo trata de dar visibilidad a las actividades de las enfermeras, claves para el paciente, así como reivindicar la necesidad de unificar criterios y estandarizar procedimientos que optimicen las prácticas asistenciales.
Métodos
El presente documento surge a raíz de las reflexiones de un grupo de ocho enfermeras de diferentes hospitales españoles, con amplia experiencia en el manejo del LES. Las expertas completaron una encuesta online para el abordaje de la publicación, y posteriormente se realizó una revisión no sistemática de la literatura incluyendo artículos a nivel nacional e internacional publicados desde 2011 hasta diciembre de 2020. La búsqueda bibliográfica se realizó utilizando palabras clave y términos MeSH en la base de datos PubMed. Las conclusiones recogidas en el presente trabajo se basan en el nivel de evidencia de las publicaciones, así como en la propia experiencia profesional de las expertas.
Papel de la enfermera en el proceso asistencial del paciente con LES
El carácter crónico y multisistémico del LES implica un proceso asistencial complejo que requiere una estrecha colaboración entre diferentes profesionales. Idealmente, este equipo multidisciplinar comprende profesionales sanitarios de diferentes disciplinas como Enfermería, Reumatología, Medicina Interna, Nefrología, Dermatología, entre otras.5 En muchos casos, la enfermera es el profesional de referencia debido a su estrecha colaboración no solo con pacientes y familiares, sino también con un amplio rango de especialistas.6
La enfermera juega un papel clave durante todo el proceso asistencial del paciente: diagnóstico, educación, tratamiento y seguimiento (Figura 1). Entre las actividades que realiza se encuentran la educación sanitaria del paciente, la administración del tratamiento y control de la adherencia al mismo, la detección y seguimiento de los posibles efectos secundarios y el control de comorbilidades.
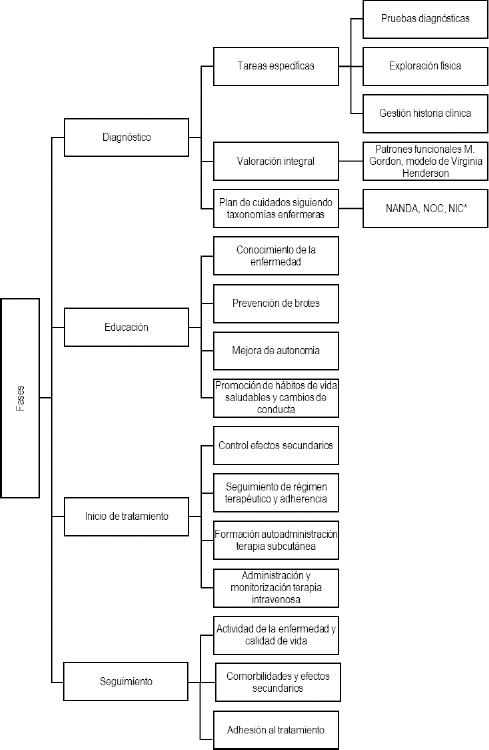
Figura 1. Acciones fundamentales de la enfermera en cada una de las fases del proceso asistencial del paciente con LES.
a) Diagnóstico del LES. La actividad de la enfermera va más allá de la labor asistencial, estando cada vez más implicadas en áreas como la investigación, el diagnóstico o la formación y la docencia. El diagnóstico del LES requiere una evaluación detallada que incluye antecedentes familiares, examen físico completo, pruebas de laboratorio y presentación clínica.3 La enfermera colabora en la realización de pruebas diagnósticas y en la exploración física, además de gestionar su propia historia clínica.3 Debe estar formada para completar pruebas que miden el daño orgánico acumulado como la escala SDI (SLICC-ACR Damage Index), el índice de actividad como el Systemic Lupus Erythematosus Disease Activity Index (SLEDAI)7 o la calidad de vida como el Lupus Quality of Life (L-QoL).8
En el proceso de diagnóstico la enfermera trata de identificar problemas de salud o situaciones de riesgo que permitan implementar intervenciones de las que estos profesionales son responsables. Para ello, se requiere una valoración estructurada e integral basada en patrones funcionales como los de Marjory Gordon o las 14 necesidades descritas en el modelo de Virginia Henderson.7 Una vez identificadas las necesidades, se establece un plan de cuidados individualizados siguiendo las taxonomías de North American Nursing Diagnosis Association (NANDA), Nursing Interventions Classification (NIC) y Nursing Outcomes Classification (NOC).9,10
b) La educación del paciente con LES. Una de las funciones más relevantes y reconocidas de la enfermera en enfermedades crónicas es la educación del paciente sobre su patología y tratamiento, que puede agruparse en cuatro grandes ejes: conocimiento y manera de afrontar la enfermedad, régimen terapéutico y adherencia, prevención y manejo de nuevos brotes y mejora de la calidad de vida promoviendo una mayor autonomía.7 Todos estos aspectos se deben abordar de manera individualizada, en consonancia con las necesidades del paciente y su entorno, incluyendo en la formación a los familiares y cuidadores.11
1. Educación sobre la patología. La enfermera es clave en la manera de afrontar la enfermedad, ayudando a reconocerla como una patología crónica y proporcionando asistencia para resolver los posibles problemas y dudas derivados de esta. Para ello, es importante contribuir a mejorar la compresión del LES, su alcance y evolución.12
La educación del paciente con LES también debe incidir en aspectos de la vida cotidiana, fomentar la autonomía, la prevención de brotes y la concienciación en hábitos de vida saludables.7,13,14 Se recomienda especialmente el abandono del hábito tabáquico debido a su asociación con un aumento de la actividad de la enfermedad y una peor calidad de vida, además del incremento del riesgo de enfermedad vascular, infección y cáncer.15
Es importante promover el ejercicio físico regular, aeróbico y de fortalecimiento muscular, teniendo siempre en cuenta las preferencias y la situación del paciente. El ejercicio ayuda a evitar el sobrepeso y el sedentarismo, reduciendo el nivel de astenia y mejorando el metabolismo óseo y la prevención de enfermedades cardiovasculares en el LES.16
También es recomendable sugerir una dieta equilibrada baja en grasas saturadas, sal y azúcar, así como rica en ácidos grasos omega-3, debido a sus efectos positivos sobre la actividad de la enfermedad.17
Es importante fomentar medidas que ayuden a reducir la ansiedad y el estrés dada su relación con la gravedad del LES.18,19 Otro de los aspectos clave es la educación en higiene postural que puede ayudar a mejorar la autonomía del paciente en las actividades cotidianas y contribuir a aliviar el dolor.20
Una recomendación a destacar es la adopción de medidas de fotoprotección de amplio espectro en caso de afectación cutánea, con el objetivo de mejorar el pronóstico y reducir la aparición de brotes.1,21 En la Tabla 1 se muestran las principales recomendaciones relativas al estilo de vida y medidas que se deberían abordar con los pacientes con LES.
Tabla 1. Recomendaciones clave sobre hábitos de vida saludable y medidas de fotoprotección para abordar en pacientes con LES
| Recomendaciones de hábitos de vida saludable | Dieta saludable | - Dieta mediterránea. - Evitar alimentos procesados. - Evitar refrescos azucarados y consumo excesivo de sal y azúcar. - Mantener hidratación adecuada. |
| Hábitos del sueño | - Mantener un horario regular. - Dormir 6-8 horas diarias. - Temperatura y luminosidad adecuadas en dormitorio. - Evitar uso de pantallas y dispositivos al menos 1 hora antes de ir a dormir. |
|
| Ejercicio físico | - Adaptado a la condición física del paciente. - Sin forzar y sin que produzca dolor. - Si existe afectación articular, evitar cargar peso. |
|
| Evitar hábitos nocivos | - Alcohol. - Tabaco/drogas. |
|
| Recomendaciones y medidas de fotoprotección | - Crema con factor de protección solar elevado. - Uso de sombreros/pañuelos/gafas de sol. - Ropa cómoda y de fibras naturales que cubran brazos y piernas. - Evitar las horas de máxima exposición solar. |
|
| Recomendaciones para reducir el estrés | - Priorizar las actividades cotidianas. - Alternar períodos de actividad y descanso. - Dedicar tiempo a hobbies y al cuidado personal. |
|
2. Educación sobre el tratamiento. Se necesita un papel activo de la enfermera para reforzar los objetivos del tratamiento: aumentar el conocimiento sobre la enfermedad y sus tratamientos, alcanzar la remisión de la enfermedad o mínima actividad posible, minimizar los efectos secundarios de los tratamientos, prevenir brotes y mejorar la calidad de vida.13,22 Estas actividades pueden tener como consecuencia un aumento de la eficacia de los tratamientos y un mejor aprovechamiento de los recursos sanitarios.20 Debido a que una de las claves del éxito terapéutico es la adherencia al tratamiento, es recomendable que esta sea monitorizada de manera estrecha por la enfermera. En este contexto, las enfermeras también informan sobre las posibles interacciones entre fármacos, pautas de tratamiento, toxicidades, conservación y administración de la medicación subcutánea, incidiendo también en la posible interacción que pueden tener hábitos nocivos, como el alcohol o el tabaco, con la medicación.
Además, la enfermera monitoriza aspectos como el índice de masa corporal, la presión arterial, la frecuencia cardiaca, los lípidos y la glucosa séricos para evitar descompensaciones y posibles efectos adversos asociados a la medicación.23
En el caso de las terapias biológicas, se deben descartar previamente ciertas condiciones como la presencia de una infección activa, el embarazo o la tuberculosis, e instruir en la detección por parte del paciente de signos y síntomas de infección.
Otra labor importante de las enfermeras es recomendar vacunas específicas que deben ser administradas en los pacientes con LES, al tratarse de una población más propensa al desarrollo de infecciones, las cuales aumentan su morbilidad y mortalidad. En este sentido, hay que prestar también especial atención a las vacunas que deben evitarse, como las de virus vivos atenuados.
En España, algunos hospitales evalúan, teniendo en cuenta la opinión de la enfermera, la posibilidad de que el paciente acceda a la administración domiciliaria de su tratamiento biológico. En este contexto, se debe hacer especial hincapié en la importancia de instruir al paciente en la correcta autoadministración del tratamiento subcutáneo, así como del adecuado transporte y conservación del tratamiento.
Las enfermeras también son responsables de la administración en hospital de día de fármacos por vía intravenosa y de su monitorización.4
c) El seguimiento del paciente con LES. El paciente con LES debe recibir educación, apoyo y asesoramiento sobre su enfermedad24 de manera regular y adaptada a su situación y necesidades específicas, y a los tratamientos que esté recibiendo.25 El seguimiento del paciente por la enfermera persigue tres objetivos principales: colaborar en la valoración de la actividad del LES, detectar la presencia de comorbilidades y efectos secundarios del tratamiento, y colaborar en el manejo psicológico de la enfermedad.5 Esta monitorización puede ser por vía telemática o presencial.
En las visitas de seguimiento es importante conocer los hábitos de vida del paciente y sus factores de riesgo para establecer recomendaciones individualizadas y realistas. Entre estos hábitos se encuentra la higiene del sueño, las relaciones sociales, familiares o existencia de cuidador, el tipo de trabajo que realiza y las demandas que implica, el nivel de actividad física y los hábitos alimentarios. Una de las maneras de monitorizar el impacto del LES en la vida del paciente es mediante cuestionarios de calidad de vida y PROs (resultados informados por el paciente).
En pacientes con LES existe una alta prevalencia de depresión y ansiedad que se correlaciona con la actividad de la enfermedad,26 así como una relación entre el estrés percibido y la gravedad del LES.18,19 Estas evidencias refuerzan la necesidad de abordar aspectos psicológicos como parte del seguimiento de los pacientes y la importancia de mantener controlada la enfermedad.27 Sin embargo, no existen recomendaciones formales y estandarizadas para el manejo del estrés y la ansiedad en el LES debido, al menos en parte, a la falta de conocimiento sobre su fisiopatología.28 Desde el punto de vista de la enfermera, se recomienda hacer cribados mediante la administración periódica de cuestionarios, como la escala de ansiedad y depresión hospitalaria (HAD), y, en su caso, hacer un seguimiento de la adherencia a la medicación psiquiátrica. También se propone establecer de manera rutinaria programas de apoyo a pacientes con sesiones individuales o grupales, con el apoyo de psicólogos, para el manejo de las emociones utilizando técnicas como la reestructuración cognitiva.
Dado el efecto que la enfermedad puede tener en la productividad laboral, dentro del manejo integral del paciente es recomendable que también intervengan otros profesionales como terapeutas ocupacionales o trabajadores sociales.28
Discusión
Las enfermeras son el principal punto de contacto entre el paciente y el servicio de reumatología (u otros servicios implicados) e intervienen en las diferentes etapas de su proceso asistencial: diagnóstico, educación, inicio del tratamiento y seguimiento.
Una de las principales actividades que realizan es la educación del paciente sobre su patología y tratamiento, cuyo objetivo es proporcionar herramientas, conocimientos y habilidades que fomenten un mejor control de la enfermedad. Para alcanzar estos objetivos de manera eficiente, es conveniente que se dosifique y estructure la información, sin abrumar al paciente, y que se transmita en un lenguaje adecuado según sus necesidades y capacidades. El papel educador de la enfermera también incluye tareas de concienciación sobre la importancia de hábitos de vida saludables que puedan disminuir, entre otros, el riesgo de problemas cardiovasculares.1,7 Es importante recordar de manera periódica los beneficios de llevar una dieta equilibrada, un correcto descanso y practicar ejercicio físico, y corregir o detectar de forma prematura la aparición de actitudes nocivas (como el consumo de alcohol, tabaco u otras drogas). También es clave minimizar los efectos secundarios de los tratamientos y asegurar una correcta adherencia a los mismos, proporcionando información contrastada y resolviendo dudas.
Pese a que un mayor nivel de especialización conllevaría un desempeño de estas actividades de forma más adecuada y segura, pudiendo mejorar los desenlaces clínicos4 y la calidad asistencial,7 en España no existe todavía una especialidad de Enfermería en enfermedades autoinmunes.29
En nuestro país, la carencia de recomendaciones para alcanzar esta especialización deriva también de la inexistencia de Guías de Práctica Clínica de Enfermería específicas para LES basadas en la evidencia científica y el consenso entre expertos.1 A nivel internacional, existen Guías específicas de Enfermería para el manejo de la nefritis lúpica,3 la administración de inmunoglobulinas,4 o el manejo de artritis inflamatoria crónica.30 A nivel nacional, las Guías específicas sobre el manejo de lupus se centran en el abordaje clínico general,1,31 si bien sí apuntan a la importancia de los programas de educación al paciente estructurados desde Enfermería. Por otro lado, la Sociedad Española de Reumatología (SER) recomienda: (1) la existencia de una consulta de Enfermería en cada Unidad de Reumatología y (2) la presencia de al menos una enfermera por cada tres consultas médicas.32 Sin embargo, estas recomendaciones casi nunca se cumplen en la práctica clínica, reflejando una importante área de mejora. Por tanto, sería necesaria una mayor especialización de la enfermera en enfermedades autoinmunes, así como la existencia de Guías de Práctica Clínica específicas.
Otro de los principales retos sería la creación de programas educacionales estructurados por profesionales de enfermería, tal y como se sugiere en la Guía de Práctica Clínica sobre LES elaborada por el Ministerio de Sanidad español.1 Las guías EULAR también recomiendan programas educacionales basados en las necesidades del paciente debido a su asociación con mejoras en el conocimiento y manejo de la enfermedad.13 Por tanto, sería importante disponer de un programa de formación, estructurado a nivel nacional, que permita proporcionar información basada en la evidencia científica en función de la etapa clínica del paciente.
Pese a que la guía EULAR de 2018 recomienda que las enfermeras aborden cuestiones psicosociales para reducir la ansiedad y el riesgo de depresión en pacientes con artritis inflamatoria crónica,13 no existen recomendaciones formales para el manejo del estrés y la ansiedad en el LES.28 Por tanto, sería conveniente implementar programas de apoyo al paciente estructurados a nivel nacional con el objetivo de mejorar su estado psicoemocional.
Conclusión
Este trabajo refleja el papel de las enfermeras en las diferentes etapas del proceso asistencial del paciente con LES, poniendo de manifiesto la relevancia de su función en el diagnóstico, la educación y el seguimiento, y actuando como nexo entre este y el equipo multidisciplinar que lo trata.
Además, de manera general, este trabajo ha permitido identificar los siguientes retos de futuro: (1) alcanzar un mayor grado de especialización para la enfermería en enfermedades autoinmunes y, en concreto, en LES mediante programas de formación oficiales a nivel nacional, (2) elaborar recomendaciones a nivel nacional para las enfermeras especializadas en enfermedades autoinmunes como el LES y (3) desarrollar un plan educacional estructurado en Enfermería Reumatológica que adapte la información a las diferentes etapas del proceso asistencial y que tenga en cuenta aspectos como la promoción de hábitos de vida, la adherencia al tratamiento y la salud mental de los pacientes.
Declaración responsable
Este trabajo ha contado con el patrocinio de la compañía GSK, si bien los autores declaran no haber recibido ningún pago asociado a su participación en el mismo. El hecho de que tres de los miembros del grupo sean empleados de la compañía no ha condicionado la autonomía de los autores para elaborar los contenidos publicados.














