Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista de la Sociedad Española del Dolor
versão impressa ISSN 1134-8046
Rev. Soc. Esp. Dolor vol.11 no.2 Madrid Mar. 2004
ORIGINAL
Analgesia perioperatoria en cesárea: eficacia y seguridad del fentanilo intratecal
M. C. Aragón1, E. Calderón2, A. Pernia2, M. Vidal1 y L. M. Torres3
| Aragón MC, Calderón E, Pernia A, Vidal M, Torres LM. Perioperative analgesia in cesareans: effectiveness and safeness of intrathecal fentanyl. Rev Soc Esp Dolor 2004; 11: 68-73.
| ||
| SUMMARY Objectives: To assess perioperative analgesic effectiveness and safeness in elective cesareans of 50 µg of intrathecal fentanyl associated to hyperbaric bupivacaine, as well as its maternofetal effect and comfort. Material and method: Forty delivering women proposed for elective cesarean under subarachnoid anesthesia were randomly selected and divided in 2 groups. Group B received 12.5 mg of hyperbaric bupivacaine, and Group F received 12.5 mg of hyperbaric bupivacaine associated to 50 µg of fentanyl. All patients received 500 ml of SSF prior to the blockade and puncture was performed at L4-L5 (90%) and L3-L4 (10%) levels with a pencil-tip 25G needle. The following was assessed: biometric data, intraoperative hemodynamics, length of the motor blockade, time elapsed until the first VAS>0 and time elapsed until the administration of the first analgesic, APGAR of the newborn, side effects and comfort of the mother. Results: No significant differences were observed in biometrical data, volume of crystalloids administered or length of the surgical procedure. Patients in Group F showed extended and improved postoperative analgesia as compared to Group B, post-poning the need of the first analgesic more than 6 hours without any significant increases in the length of the motor blockade. No neonatal effects were found as assessed through the Apgar test. Side effects were mild and did not require treatment in any patient. Itching incidence was significantly greater in Group F (Group B =5% versus Group F =60%). There were no significant differences as regards other side effects, although the incidence of nausea was smaller in group B. The degree of comfort of the delivering women was high in both groups, but greater scores were obtained in Group F. Conclusion: The addition of fentanyl 50 µg to the local anesthetic, hyperbaric bupivacaine for subarachnoid anesthesia in cesareans is an effective technique that increases intensity and length of the sensitive blockade, extending the post-operative analgesia for more than 6 hours without affecting the recovery of the motor blockade, without any fetal effect and with a low incidence of side effects, except for mild itching. © 2004 Sociedad Española del Dolor. Published by Arán Ediciones, S.L. Key words: Obstetric anesthesia. Subarachnoid anesthesia. Fentanyl. Bupivacaine. Itching.
| RESUMEN Objetivos: Evaluar la eficacia analgésica perioperatoria y seguridad en cesárea electiva de 50 µg de fentanilo intratecal asociado a bupivacaína hiperbárica, así como su repercusión y confort maternofetal. Material y método: Se seleccionaron aleatoriamente 40 parturientas propuestas para cesárea electiva mediante anestesia subaracnoidea, distribuidas en 2 grupos; grupo B recibió 12,5 mg de bupivacaína hiperbárica y el grupo F 12,5 mg de bupivacaína hiperbara asociado a 50 µg de fentanilo. Todas las pacientes recibieron 500 ml de SSF previos al bloqueo y las punciones se realizaron en los espacios L4-L5 (90%) y L3-L4 (10%) con agujas punta de lápiz 25 G. Se valoró: datos biométricos, hemodinámica intraoperatoria, duración del bloqueo motor, tiempo para primer EVA>0 y tiempo para administración del primer analgésico, APGAR de recién nacido, efectos secundarios y confort de la parturienta. Resultados: No hubo diferencias significativas en cuanto datos biométricos, volumen de cristaloides administrados ni duración de la cirugía. Las pacientes del grupo F presentaron mayor duración y mejor analgesia postoperatoria que el grupo B, postponiéndose las necesidades del primer analgésico durante más de 6 horas sin un aumento significativo en la duración del bloqueo motor. No se observó ningún caso de repercusión neonatal valorado mediante test de Apgar. Los efectos adversos fueron de carácter leve y no precisaron tratamiento en ningún caso. La incidencia de prurito fue significativamente mayor en el grupo F (grupo B =5% frente a grupo F =60%). No hubo diferencias significativas respecto a otros efectos secundarios, aunque la incidencia de náuseas fue menor en el grupo B. El grado de confort de la parturienta fue elevado en ambos grupos, aunque con puntuaciones mas elevadas para el grupo F. Conclusión: La adición de fentanilo 50 µg al anestésico local, bupivacaína hiperbara en anestesias subaracnoideas para cesáreas es una técnica eficaz que permite un aumento en la intensidad y duración del bloqueo sensitivo prolongando la analgesia postoperatoria durante mas de 6 horas sin afectar la recuperación del bloqueo motor y sin repercusión fetal, y con baja incidencia de efectos adversos, excepto el prurito con carácter leve. © 2004 Sociedad Española del Dolor. Publicado por Arán Ediciones, S.L. Palabras clave: Anestesia obstétrica. Anestesia subaracnoidea. Fentanilo. Bupivacaína. Prurito.
|
1Médico Residente
2Médico Adjunto
3Jefe de Servicio
Servicio de Anestesiología-Reanimación y Terapéutica del Dolor.
Hospital Universitario Puerta del Mar. Cádiz
Recibido: 27-11-03.
Aceptado: 12-02-04.
INTRODUCCIÓN
La anestesia regional es la técnica de elección en la cesárea siempre que no exista contraindicación formal para su realización. La anestesia subaracnoidea constituye la técnica más habitual en la realización de cesáreas no urgentes en detrimento de la anestesia general por las ventajas que presenta frente a esta; es una técnica sencilla, eficaz y con un rápido efecto que minimiza el riesgo de broncoaspiración y evita la dificultad de la intubación orotraqueal, primera causa de morbimortalidad anestésica en la embarazada (1).
Las complicaciones más frecuentes debidas a la técnica son la hipotensión arterial, que podemos prevenir prehidratando adecuadamente a la paciente y con el desplazamiento uterino hacia la izquierda, y la cefalea postpunción minimizada con las agujas de fino calibre del tipo "punta de lápiz". Con respecto al anestésico local sus necesidades están disminuidas en un 30% en la embarazada viéndose reducido el riesgo de toxicidad materna y fetal (2).
La administración de opioides en anestesias raquídeas se basa en la inhibición en la transmisión del dolor que producen por su unión a receptores pre y postsinápticos en el asta dorsal de la médula por lo que su administración junto al anestésico local permite disminuir la dosificación de este. No producen alteraciones hemodinámicas e intensifican el bloqueo sensitivo, mejorando la calidad analgésica y disminuyendo los efectos secundarios del anestésico local.
La administración de opioides intratecales no está exenta de efectos secundarios: prurito, retención urinaria, náuseas, vómitos y depresión respiratoria, que son todos, efectos dependientes de dosis.
El uso de fentanilo frente a otros opiáceos es debido a su alta liposolubilidad, que le permite una rápida penetración en el tejido neuronal evitándose con ello la migración cefálica, probable causa de efectos adversos (3,4).
El objetivo de este estudio ha sido valorar la eficacia analgésica y seguridad en cesáreas de fentanilo 50 µg asociado a bupivacaína hiperbárica en anestesias raquídeas, así como su repercusión tanto en la madre como en el recién nacido.
MATERIAL Y MÉTODO
Hemos realizado un estudio prospectivo, aleatorio en el que se incluyeron 40 gestantes propuestas para cesárea electiva. Hemos incluido gestantes ASA I-II primíparas o multíparas entre 18-35 años con feto único y edad gestacional entre 36 y 42 semanas.
Los criterios de exclusión fueron la existencia de alguna contraindicación absoluta o relativa para la realización de la técnica de anestésica subaracnoidea, talla inferior a 150 cm, obesidad mórbida y registros previos sugestivos de sufrimiento fetal.
El estudio fue supervisado por el comité de investigación clínica de nuestro hospital y todos los pacientes firmaron el consentimiento para participar en el estudio.
Una vez seleccionadas las pacientes, fueron distribuidas aleatoriamente en 2 grupos de estudio (grupo F y B). Todas las gestantes a su llegada al quirófano fueron monitorizadas mediante electrocardiografía, pulsioximetría y presión arterial no invasiva. Posteriormente se canalizó una vía periférica con catéter 18 G y se administró 500 ml de suero salino previamente a la punción dural. Las punciones fueron realizadas por los mismos anestesiólogos (2) con la paciente en posición sentada. Se utilizó una aguja del calibre 25 G con "punta de lápiz" y se realizó en los espacios L4-L5 o L3-L4. A las pacientes del grupo B se les administró 12,5 mg de bupivacaína hiperbárica y a las del grupo F, 12,5 mg de bupivacaína hiperbárica y 50 µg de fentanilo por vía intratecal.
Se definió hipotensión arterial como una disminución de la presión arterial media mayor del 25% de los niveles previos a la administración del anestésico local y bradicardia a un descenso mayor del 25% de la frecuencia cardiaca basal o cuando esta desciende por debajo de 50 latidos por minuto. La hipotensión fue tratada con un ligero desplazamiento uterino hacia la izquierda, administración de cristaloides y con la administración de bolos intravenosos de 5 mg de efedrina en dosis repetidas hasta la adecuada recuperación, y la bradicardia con atropina 0,1 mg.kg-1 por vía intravenosa.
Hemos valorado antes de la punción y cada 5 minutos la frecuencia cardiaca y tensión arterial, hasta el final de la cirugía, así como la duración total de la misma. Una vez finalizada la intervención la paciente es trasladada a la Unidad de Recuperación Postoperatoria donde valoramos el grado y duración del bloqueo motor, medido por la escala de Bromage (0 = ningún bloqueo, 1 = posibilidad de doblar rodillas y tobillos, 2 = posibilidad de mover tobillos, no rodillas, 3 = bloqueo motor completo), el tiempo transcurrido hasta la aparición de dolor, medido por la escala analógica visual (EVA > 0), tiempo transcurrido hasta la demanda de la primera dosis analgésica, así como todos los efectos adversos asociados a los opiáceos. Tras la cirugía valoramos el grado de confort anestésico, opinión de la parturienta y el estado del recién nacido mediante el test de APGAR realizado a los minutos 1, 5 y 10. Al final del estudio se evaluó el nivel de confort perioperatorio de la parturienta mediante una escala analógica visual de 10 cm (0=máximo disconfort, 10 = máximo confort).
Los datos son expresados como media ± desviación estándar. La valoración estadística se ha realizado mediante la prueba de la U de Mann-Whitney, y la t de Student para el resto de las variables. Se consideró significación estadística cuando p< 0,05.
RESULTADOS
No hubo diferencias significativas en la edad, peso, talla y duración de la intervención entre ambos grupos, así como el volumen total de cristaloides administrados (Tabla I). Las punciones intratecales se realizaron en los espacios L4-L5 (90%) y L3-L4 (10%). Los parámetros hemodinámico y respiratorios durante el periodo intraoperatorio y postoperatorio no mostraron diferencias significativas entre ambos grupos.
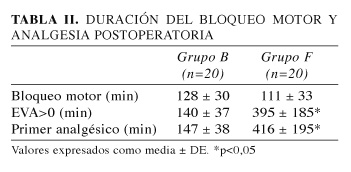
La duración del bloqueo motor fue similar en ambos grupos de estudio. El tiempo necesario para obtener un EVA>0 y el tiempo requerido para la administración del primer analgésico fue significativamente superior para las pacientes del grupo F con respecto al grupo B (p<0,03 y p<0,02 respectivamente) (Tabla II). No se observó ningún caso de repercusión neonatal, test de Apgar entre 8-9 en el primer minuto y 10 a los 5 y 10 minutos en todas las determinaciones.
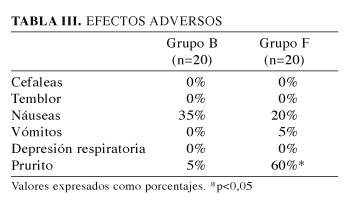
Los efectos adversos fueron de carácter leve y no precisaron tratamiento en ningún caso. La incidencia de prurito fue significativamente mayor en el grupo F (grupo B 5% frente al grupo F 60%). No hubo diferencias significativas respecto a otros efectos secundarios, aunque la incidencia de náuseas fue menor en el grupo F (Tabla III). El grado de confort perioperatorio no presentó diferencias entre los grupos (7,8 ± 1,3 en el grupo F frente a 6,7 ± 1,1 en el grupo B).
DISCUSIÓN
La anestesia espinal es a menudo la técnica de elección para las intervenciones de cesárea, sin embargo, los anestésicos locales solamente puede ser insuficiente para proporcionar un adecuado nivel de confort perioperatorio y una analgesia postoperatoria prolongada.
Numerosos estudios demuestran que la administración conjunta de fentanilo y bupivacaína en la anestesia espinal reduce las molestias intraoperatorias, así como los requerimientos de analgesia en el postoperatorio de pacientes intervenidas de cesárea (5-7). Así mismo, la administración de fentanilo intratecal intensifica y prolonga el bloqueo sensitivo sin afectación del bloqueo motor, por lo que disminuye las necesidades analgésicas en el postoperatorio inmediato, manteniéndose una correlación directa entre dosis intratecal de opiáceos y analgesia postoperatoria (8).
Una revisión de analgesia intraoperatoria realizada por Dahl y cols. identificó que aproximadamente el 24% de las pacientes que recibieron únicamente bupivacaína hiperbárica en la cirugía de cesárea presentaron molestias durante la intervención. La adición de opioides al anestésico local en la inyección espinal disminuye este efecto (2). Belzarena añadió 25, 50 y 75 mg de fentanilo a bupivacaína hiperbara en mujeres intervenidas de cesárea demostrando un incremento en la duración de la analgesia dosis dependiente, fentanilo 75 µg proporcionó 13 horas de analgesia postoperatoria. Cowan y cols. (4) obtuvieron 4 horas de analgesia con 20 µg de fentanilo añadido al anestésico local. Sin embargo, el incremento de efectos adversos también fue progresivo con la dosis. En este estudio, un 4% de las pacientes en el grupo que recibe 14 mg de bupivacaína y 20 µg de fentanilo necesitan analgésicos durante el acto quirúrgico frente un 32% del grupo control que recibe 14 mg de bupivacaína hiperbárica.
Nuestros resultados concuerdan con estos resultados donde la dosis de fentanilo intratecal utilizada, 50 µg, proporcionó una prolongación de la analgesia postoperatoria durante más de 6 horas y un mayor confort perioperatorio que el grupo de pacientes que recibió solo anestésico local.
En el grupo que recibió fentanilo no encontramos alteraciones hemodinámicas importantes en concordancia con lo referido en la literatura médica (9).
Una de las variables estudiadas en este estudio fue comprobar si existían diferencias en el bloqueo motor entre ambos grupos, respecto al bloqueo motor nuestros hallazgos coinciden con estudios previos donde no se encontraron diferencias significativas entre las pacientes que reciben opiáceos y el grupo control (4,5).
Todas estas ventajas asociadas al fentanilo intrarraquídeo no están exentas de los efectos adversos más frecuentes asociados a los opioides: náuseas, vómitos, prurito, sedación, retención urinaria y depresión respiratoria, efectos que al igual que con el uso de fentanilo intravenoso son dosis dependiente (10). Una de las complicaciones potencialmente más graves con la administración de opiáceos intratecales la constituye la depresión respiratoria, el mantenimiento de una frecuencia respiratoria y saturación de oxígeno adecuadas descartan esta complicación (11), la cual es más frecuente en anciano. Abboudd y cols. (12) refieren que las pacientes sometidas a cesárea desarrollan resistencia a los efectos depresores respiratorios de los opioides intratecales. Este estudio muestra que el empleo de cualquier opiáceo intraespinal no está asociado con una depresión respiratoria, en contraposición con los trabajos realizados por otros autores (13,14). En nuestro estudio no encontramos ningún caso de depresión respiratoria al igual que tampoco observamos sedación significativa de ninguna paciente, complicación encontrada en estudios anteriores usando dosis semejantes y mayores de fentanilo intratecal (4,6).
Con respecto a las náuseas y vómitos nuestro estudio concuerda con el trabajo realizado por Dahlegre y cols. (15) quienes avalan que su incidencia está disminuida durante el acto quirúrgico, donde se asocian a la manipulación uterina y peritoneal (7), por el gran bloqueo sensitivo obtenido con la inyección de fentanilo en el espacio subaracnoideo. Sin embargo se trata de un efecto adverso frecuente durante el uso de opiáceos que también es dosis dependiente. De todos modos parece ser que el fentanilo produce menor incidencia de náuseas y vómitos a dosis semejantes con su administración intratecal que intravenosa (6). Estos trabajos sugieren que no existe diferencia entre la aparición de náuseas y vómitos entre el uso o no de fentanilo a altas dosis, o un aumento en la incidencia de este efecto durante el acto quirúrgico en las mujeres que recibieron únicamente el anestésico local (16). Esto sería indicativo de una menor persistencia en la madre de estos síntomas si conseguimos un bloqueo más intenso. En nuestro estudio son las parturientas que recibieron fentanilo intratecal las que presentaron una incidencia de náuseas inferior a las que recibieron sólo bupivacaína, si bien estas diferencias no fueron significativas.
Otro dato que resulta significativo es la diferencia en cuanto a la presencia de prurito entre ambos grupos. El prurito puede ser el efecto secundario más molesto para los pacientes que reciben opiáceos. Su incidencia puede llegar incluso al 80% dependiendo de la dosis y fármaco utilizado (17), pero por lo general es un efecto indeseable, aunque frecuente, de carácter leve y en la mayoría de los casos no requiere tratamiento alguno; en nuestro estudio ninguna paciente requirió tratamiento para el prurito de carácter leve. El prurito aunque está asociado al uso de opiáceos intratecales parece que su incidencia es menor al administrarlo con bupivacaína o lidocaína que con procaína o ropivacaína como refieren algunos trabajos (18,19).
En relación con la afectación del recién nacido por el uso de opioides coincidimos con trabajos anteriores en los que no se encuentra afectación neonatal, aun siendo fentanilo un fármaco que por su alta liposolubilidad atraviesa la barrera feto placentaria, sin embargo las dosis requeridas para una anestesia locorregional no produce ningún efecto en el neonato utilizándose sin riesgo alguno para este (4,5,6,20).
Una ventaja adicional en el uso de fentanilo en anestesias subaracnoideas es que nos permitiría disminuir la dosis del anestésico local utilizado y con ello minimizaríamos los efectos indeseables que de ellos se derivan (21).
En conclusión, la adición de fentanilo 50 µg al anestésico local, bupivacaína hiperbara en anestesias subaracnoideas para cesáreas es una técnica eficaz que permite un aumento en la intensidad y duración del bloqueo sensitivo prolongando la analgesia post-operatoria durante más de 6 horas sin afectar la recuperación del bloqueo motor y sin repercusión fetal, y con baja incidencia de efectos adversos, excepto el prurito con carácter leve.
| CORRESPONDENCIA: E. Calderón Servicio de Anestesiología, Reanimación y Tratamiento del Dolor Hospital Universitario Puerta del Mar Avda. Ana de Viya, 21 11009 Cádiz |
BIBLIOGRAFÍA
1. Morgan M. Anaesthetic contribution to maternal mortality. Br J Anaesth 1987; 59: 842-55. [ Links ]
2. Vercauteren MP, Coppejas HC, Hoffman VH, Mertens E, Adriaensen HA. Prevention of hipotension by a single 5 mg dose of ephedrine during small dose spinal anestesia in prehidrated cesarean delivery patients. Anesth Analg 2000; 90: 324-7. [ Links ]
3. Calderón E, Pernia A, De Antonio P, Calderón-Pla E, Torres LM. A comparison of two constant-dose continuous infusions of remifentanil for severe postoperative pain. Anesth Analg 2001; 92: 715-9. [ Links ]
4. Calderón E, Panadero A, Fernández-Liesa JI, Pernia A, Torres LM. Analgesicos opiáceos. En: LM Torres. Tratado de Anestesia y Reanimación. Madrid: Arán Ediciones S.A. 2001. p. 815-45. [ Links ]
5. Cowan CM, Kendal JB, Barclay PM, Wilkes RG. Comparison of intrathecal fentanyl and diamorphine in addition to bupivacaine for cesarean section under spinal anaesthesia. Br. Journal Anaest 2002; 89: 452-8. [ Links ]
6. Dahl LB, Jeppesen IS, Jorgesen H, Wetterslev J, Moiniche S. Intraoperative and postoperative analgesic efficace and adverse effects of intrathecal opioids in patients undergoing cesarean section with spinal anaesthesia. Anesthesiology 1999; 91: 1919-27. [ Links ]
7. Shende D, Cooper GM, Bowden MI. The influence of intrathecal fentanyl on the caractheristics of subarachnoid block for cesarean section. Anaesthesia 1998; 53: 702-10. [ Links ]
8. Belzarena SD. Clinical effects of intrathecally administered fentanyl in patients undergoig cesarean section. Anesth Analg 1992; 74: 653-7. [ Links ]
9. Grant GJ, Susser L, Cascio M, Moses M, Zakowski MI. Hemodinnamic effects of intrathecal fentanyl in non laborinng term parturients. J Clin Anesth 1996; 8: 92-103. [ Links ]
10. Siddik-Sayyid SM, Aovad MT, Jalbout MI, Zalaket MI, Berzina CE. Intrathecal versus intravenous fentanyl for supplementation of subarachnoid block during cesaran delivery. Anesth Analg 2002; 95: 209-13. [ Links ]
11. Allen PD, Walman T, Concepcion M, Sherskey M. Epidural morphine provides postoperative pain relief in peripheral vascular and orthopedic surgical patients: a dose response study. Anesth Analg 1986; 65: 165-70. [ Links ]
12. Abboudd TK, Dror A, Mossad P, Zhu J, Mantilla M, Swart F, et al. Minidose intrathecal morphine for the relief of post caesarean section pain: Safety, efficacy and ventilatory responses to carbo dioxide. Anesth Analg 1988¸67: 137-43. [ Links ]
13. Cooper DW, Lidsay SL, Ryall DM, Korski MS, Eldabe SS, Lear GA. Does intrathecal fentanyl produce acute cross-tolerance to i.v. morphine. Br J Anaesth 1997; 78: 311-3. [ Links ]
14. Husaini SW, Russell IF. Intrathecal diamorphine compaared with morphine for postoperative analgesia after caesarean section under spinal anaesthesia. Br J Anaesth 1998; 81: 1135-9. [ Links ]
15. Dahlegren G, Hulstrannd H, Jakobson J, Norman M, Erikson EW, Martin H. Intrathecal sufentanil, fentanyl or placebo added to bupivacaine for cesarean section. Anesth Analg 1997; 85: 1288-93. [ Links ]
16. Gautier P, De Dock M, Huberty L, Demir T, Izydorcziz M, Vanderick B. Comparison of intrathecal ropivacaine, levobupivacaine and bupivacaine for cesarean section. Br J Anesth 2003; 91: 684-9. [ Links ]
17. Hallworth SP, Fernando R, Bell R, Parry MG, Lim GH. Comparison intrathecal and epidural diamorphine for elective cesarean section using a combined spinal -epidural technique. Br J Anaesth 1999; 82: 228-32. [ Links ]
18. Mulroy MF, Larkin KL, Siddiqui A. Intrathecal fentanyl induced puntus is more severe in combination with lidocaaine or bupivacaine. Reg Anesth Pain Med 2001; 26: 252-6. [ Links ]
19. Shan MK, Sia AT, Chong JL. The effect of the addition of ropivacaine or bupivacaine upon pruritus induced by intrathecal fentanyl in labour. Anesthesia 2000; 55: 1008-13. [ Links ]
20. Kelly MC, Carabine UA, Mirakhur RK. Intrathecal diamorphine for analgesia after caesarean section. Anaesthesia 1998; 53: 231-7. [ Links ]
21. Hunt CO, Naulty JS, Bader AM. Perioperative analgesia with subarachnoid fentanyl-bupivacainne for cesarean delivery. Anesthesiology 1989; 71: 535-40. [ Links ]