Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista de la Sociedad Española del Dolor
versão impressa ISSN 1134-8046
Rev. Soc. Esp. Dolor vol.11 no.6 Madrid Ago./Set. 2004
REVISIÓN
Instrumentos de evaluación del dolor en pacientes pediátricos: una revisión (2ª parte)
Mª. J. Quiles1,2, C. J. van-der Hofstadt1,2 e Y. Quiles2
| Quiles MJ, van-der Hofstadt C J, Quiles Y. Pain assessment tools in pediatric patients: a review (2ndpart). Rev Soc Esp Dolor 2004; 11: 360-369.
|
Este trabajo es una continuación del trabajo publicado en el vol. 10, nº 2, pág 94, año 2003, en el que se acaban de exponer los instrumentos para evaluar el dolor en los pacientes pediátricos.
1Departamento de Psicología de la Salud.
2Centro de Psicología Aplicada
Universidad Miguel Hernández. Elche, Alicante.
Recibido: 10-09-02.
Aceptado: 14-10-02.
3.3. Medidas psicológicas
Permiten acceder al estado subjetivo del paciente con el doble fin de: a) obtener la máxima información sobre las distintas dimensiones de la percepción del dolor (intensidad, localización, duración, frecuencia); y b) valorar sus cogniciones y reacciones emocionales ante la experiencia dolorosa. Estos aspectos sólo pueden ser conocidos a través de la introspección, resultando muy difícil hacerlo a partir de las valoraciones de padres o personal sanitario, lo que convierte los autoinformes en instrumentos casi imprescindibles en la evaluación del dolor. Son ampliamente utilizados en la investigación y práctica hospitalaria ya que resultan útiles para obtener una rápida visión de las dificultades del paciente sobre las que poder indagar posteriormente. Además, pueden servir como una medida pre/post-tratamiento y como medio de llegar a una descripción "objetiva" de la subjetividad del individuo (60).
El autoinforme infantil es generalmente la medida más fiable y válida del dolor del paciente pediátrico (61), siempre que el instrumento utilizado sea apropiado y se adapte a la edad y características socioculturales del niño. Así por ejemplo, las escalas de caras son útiles para niños en edad escolar pero no para niños de 2 años (59).
Existen diversos tipos de autoinforme que se adaptan a diferentes necesidades y estados del desarrollo del paciente pediátrico. Los métodos más comunes son: métodos proyectivos, entrevistas, escalas analógicas visuales, autorregistros y cuestionarios. Los tres últimos son los más utilizados por la sencillez del procedimiento y porque se adaptan mejor a la evaluación rápida y fiable tan necesaria en el medio hospitalario. Menor atención han recibido la entrevista y las pruebas proyectivas.
3.3.1. Métodos proyectivos
Han sido utilizados para evaluar características cuantitativas de dolor, así como la vivencia del proceso y su repercusión en la vida habitual del niño (53).
Existen diferentes tipos de métodos proyectivos. Uno de los más comunes es la interpretación de los dibujos del niño, ya que estos pueden ser una forma de expresión de su dolor. Determinadas características de los dibujos, como densidad de las líneas, número y tipo de figuras, inclusión de partes del cuerpo (dientes, ojos, miembros, cabeza y genitales) y/o lesiones en las zonas representadas pueden ser un reflejo del estado anímico del niño.
Otro tipo de pruebas se basan en la selección de colores, dibujos, interpretación de caricaturas, etc. Así, por ejemplo, diversas investigaciones han mostrado que el color rojo y negro son los más utilizados para representar el dolor, independientemente de la situación, edad o sexo del niño (15,62).
3.3.2. Entrevistas estructuradas
Permiten evaluar de forma completa la experiencia dolorosa, sin centrarse únicamente en los aspectos cuantitativos. Un ejemplo de estos instrumentos es "The Pediatric Pain Questionnaire" (63) que consta de las siguientes ocho preguntas relacionadas directamente con el dolor:
1. Nombra tres cosas que han provocado que sientas dolor.
2. Rodea las palabras que describen el dolor entre una lista que se le presenta al sujeto.
3. ¿De qué color es el dolor?
4. Cuando tengo dolor me siento,....
5. Recuerda el peor dolor que hayas tenido. ¿Cómo fue? Dime cómo te sentiste.
6. ¿Qué te ayuda a sentirte mejor cuando tienes dolor?
7. ¿Qué tiene de bueno el dolor?
8. ¿Sientes dolor ahora?... Si contesta que sí, se le entrega un dibujo del contorno de una figura humana para que marque la zona donde le duele (Fig. 1).
Se puede utilizar con niños (63) y con adolescentes (64). Entre sus ventajas destaca que puede ser aplicado de forma individual o colectiva y que se completa en sólo 10 ó 15 minutos.
3.3.3. Escalas, inventarios y cuestionarios
Escalas de intervalo
Permiten que los pacientes infantiles proporcionen información directa sobre la gravedad, localización, duración e intensidad del dolor, así como conocer la respuesta a los diferentes tratamientos. Sin embargo, plantean la dificultad de establecer intervalos regulares para una experiencia perceptual continua, a lo que se añade la dificultad cognitiva de los más pequeños para comprender la etiquetas (especialmente las verbales) (24).
Al seleccionar una de estas escalas se debe tener en cuenta que los niños de 5 a 7 años no tienen capacidad de diferenciar entre ellos mismos y su entorno, su definición de dolor es "algo" o "alguna" cosa. A partir de los 7 a los 10 años empiezan a diferenciar entre ellos y los otros y definen el dolor como sensación y a partir de los 11 años ya existe una clara diferencia entre ellos y los otros, de manera que la palabra que usan hacen referencia a sufrimiento de tipo físico y psíquico (15,65,66).
Dentro de las escalas de intervalo se incluyen las escalas numéricas y verbales y las analógico-visuales.
1. Escalas numéricas y verbales.
En estas la intensidad del dolor se gradúa en intervalos con etiquetas numéricas o verbales (de 0 a 5 o de 0 a 10; nada de dolor/dolor ligero/moderado/intenso...). Un ejemplo de este tipo de escalas es The numeric pain scale/"Escala numérica del dolor" (67) en la que los niños evalúan su dolor en un continuo de 0 a 10, donde 0 es ausencia de dolor y 10 el peor dolor posible (Fig. 2).
Se han elaborado variaciones de esta escala, por ejemplo utilizando un rango de puntuación de 0 (nada de dolor) a 7 (dolor extremo) (68). Estas escalas son ampliamente utilizadas en el medio hospitalario, tanto por los investigadores (69-72) como por el personal sanitario de forma rutinaria para el manejo del control del dolor post-quirúgico (67). Se ha mostrado su fiabilidad y validez como medida de la intensidad del dolor para los niños en edad escolar (73).
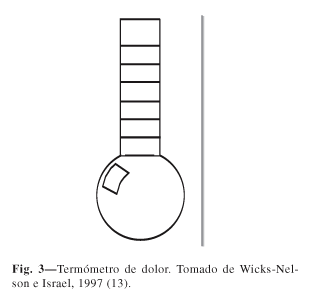
También son muy utilizadas la escalas tipo Likert con cinco puntos o niveles que suelen ir asociados a palabras que sirven para designar el incremento de malestar en cada nivel: nada, poco, medio, bastante y mucho (14). Existe una variedad de estas escalas que es el termómetro de dolor, normalmente numerada de 0 a 10 donde 0 representa "ausencia de dolor" y 10 "el pero dolor posible". El niño señala la intensidad de su dolor coloreando la barra de mercurio del termómetro (Fig. 3). Otro ejemplo es la Escala de valoración del dolor de los vasos (The Glassess Rating Scale, 17) (Fig. 4).
2. Escalas analógicas visuales (VAS).
Son instrumentos de tipo gráfico que utilizan representaciones visuales concretas del continuum de dolor (por ejemplo, rostros felices o tristes, termómetros de dolor y gamas de colores). Su principal ventaja para su uso con los niños es que no requiere que estos entiendan los números o las palabras asociadas al dolor. Estas escalas son instrumentos válidos y fiables para la evaluación del dolor y la ansiedad en niños mayores de cuatro años (75,76).
Existen varios tipos de escalas gráficas que difieren tanto en el formato como en el grado de evaluación de sus propiedades psicométricas. Las escalas de color se consideran más adecuadas para niños de 3-4 años; a partir de esta edad se puede emplear la numérica y la analógica. Con los mayores de 13 años se emplean las escalas numéricas, analógicas y verbales (1).
La Tabla I (51,69,74,78-85) resume los principales autoinformes gráficos diseñados para evaluar el dolor infantil (aunque también se utilizan para la ansiedad).
1. The visual analogue scale (77).
Consiste en una línea de 100 milímetros, donde en un extremo aparece " ausencia de dolor" y en el otro "el peor dolor que nunca hayas sufrido". A los niños se les pide que indiquen su dolor actual poniendo una pequeña marca sobre la escala.
Este tipo de escalas ha sido ampliamente usada con adultos. En el caso de los pacientes pediátricos, existe evidencia de que correlacionan de forma significativa con los indicadores conductuales de dolor (78).
2. Anxiety visual analogue scale/"Escala análoga visual de la ansiedad" (75).
Se trata de una escala gráfica de 10 centímetros de longitud con los extremos marcados como "muy tranquilo" (0 cm) y "muy nervioso" (10 cm) o con dos caras con expresiones faciales opuestas unidas por una línea sin referencias numéricas (75) (Fig. 5). Al niño se le pide que señale el punto que mejor representa la ansiedad que siente.
Esta escala es una modificación de la técnica descrita por Clarke y Spear (1964) (86) con adultos. Es frecuente en el ámbito hospitalario por la sencillez y rapidez de la evaluación (69,79,87-93).
3. The Eland color tool (El juego de los colores de Eland) (94).
Es una escala de color donde los niños seleccionan uno de los ocho colores que corresponden con distintas intensidades de dolor, desde nada de dolor hasta el peor dolor posible.
4. Poker chip tool (PCT) (El juego de las fichas de póker) (81).
Permite a los niños cuantificar el dolor cuando seleccionan una de las cuatro cartas de póquer que se le muestran para indicar su molestia. Constan de cuatro puntos rojos y uno blanco que representan una "cantidad" de dolor: un punto blanco significa ausencia de dolor mientras que los rojos indican presencia de malestar. Para graduar la intensidad del dolor se valora que un punto supone poco dolor y cuatro rojos el mayor dolor que se puede soportar. El niño ha de seleccionar el color y el número de fichas que representan el malestar que siente.
Es muy utilizado en la evaluación del dolor de niños de 3 a 13 años (69,87,88,95-97). Este cuestionario también ha sido utilizado con padres para cuantificar el dolor de sus hijos (97).
5. Escalas de dibujos faciales.
Estos autoinformes constan de un cierto número de caras (normalmente de 5 a 10), con distintas expresiones de malestar graduadas de forma ascendente. Para su uso se pide al paciente que imagine que las caras corresponden a un niño que padece su misma enfermedad. Posteriormente se le indica que valore su miedo o ansiedad indicando la cara que mejor representa lo que siente en ese momento. La parte posterior es una regla graduada que permite convertir la señal del niño en datos numéricos.
Se han elaborado diversas versiones de este instrumento, variando tanto el número de caras como el nivel de evaluación de sus propiedades psicométricas. Ejemplos de estos instrumentos son "la escala de las nueve caras" (85), "la escala de siete caras" (92), "la escala de caras de Wong-Baker" (1) y el "termómetro del miedo" (93).
La "escala de las nueve caras" (the nine face scale) (85) consta de nueve rostros de los que cuatro representan diversas magnitudes de afecto positivo, cuatro afecto negativo y uno representa una cara neutra (98) (Fig. 6).
Tras la aplicación, se asignan valores ordinales a los datos obtenidos. En los estudios previos, se ha asociado un reconocimiento médico con una media de dolor de 2,3 (poco dolor) mientras que la media para una punción lumbar con sedación es de 80,2 (muy doloroso) (85).
A partir de los cinco años, los niños utilizan esta escala con la misma facilidad que una escala visual analógica de 100 centímetros de longitud.
Se ha usado para evaluar la ansiedad del paciente infantil y también para que las madres evalúen a sus hijos (40,99).
La "escala de caras" (the faces scale) (92) ha sido desarrollada en un hospital australiano (The Prince of Wales Children's Hospital’) a partir de los dibujos de los pacientes infantiles hospitalizados. Actualmente, se están realizando diversos estudios sobre sus propiedades psicométricas, obteniéndose resultados prometedores. Está empezando a ser utilizada en la investigación aplicada (89,100). En la Figura 7 se presenta esta escala.
La Escala de Wong-Baker y el termómetro del miedo son dos ejemplos de escalas faciales (de cinco rostros) utilizadas en los estudios sobre hospitalización infantil y en la práctica clínica.
También dentro de este tipo de escalas se incluye The Oucher (80). Se trata de un autoinforme diseñado para medir la intensidad del dolor de niños de 3 a 12 años. Consta de una escala vertical numérica (de 0 a 100) y seis fotografías del mismo niño con diferentes expresiones de dolor en el otro lado, mostrando un malestar creciente desde un semblante tranquilo a una imagen en la que aparece gritando de dolor. Cada cara está unida a un número de la escala de forma que a la expresión del niño tranquilo le corresponde un cero y a la del niño que sufre muchísimo dolor un diez. Para determinar qué escala se usa con cada niño se le pide que cuente hasta 100; los pacientes que son capaces de hacerlo usan la escala numérica, los demás la fotográfica.
Sus principales ventajas residen en la adecuación de sus propiedades psicométricas y en que es fácil de usar con niños pequeños, por lo que cada vez está más presente en las investigaciones sobre evaluación del dolor (39,40,88), así como la adecuación de sus propiedades psicométricas.
Cuestionarios
Los cuestionarios pueden ser una fuente de información adicional sobre la causa del dolor, las actitudes del niño, su entendimiento del dolor, el entorno familiar, habilidad verbal para describir y conocer las experiencias anteriores de dolor. Tiene en cuenta el estado de desarrollo de los niños, valorando la intensidad, sensibilidad, afectividad, cualidad y localización (99). A continuación destacamos algunos de los cuestionarios más utilizados en la práctica clínica:
1. The Pain Coping Questionnaire/"Cuestionario de afrontamiento del dolor" (101).
Es una nueva medida de afrontamiento del dolor para niños y adolescentes, que consta de ocho subescalas (búsqueda de información, solución de problemas, búsqueda de apoyo social, auto-instrucciones, distracción comportamental, distracción cognitiva, externalización e internalización), que a su vez se agrupan en tres factores: acercamiento, evitación focalizada en el problema y evitación centrada en la emoción.
La escala de acercamiento mide los intentos de tratar con el dolor y el uso de métodos activos para regular los sentimientos en esta situación. Está compuesta de las subescalas de búsqueda de información, solución de problemas y auto-instrucciones positivas.
La escala de evitación centrada en el problema recoge los intentos de alejarse del dolor, con las subescalas de auto-instrucciones positivas, distracción comportamental y escalas de distracción cognitiva.
La evitación centrada en la emoción mide estrategias de afrontamiento que permiten la libre expresión de sentimientos, lo que refleja una falta de esfuerzo por graduar los sentimientos cuando hay dolor. Consta de las escalas de externalización e internalización/catastrofismo.
Puede ser aplicado desde los seis años hasta la adolescencia, y se completa en sólo 15 minutos. Las propiedades psicométricas de la escala completa y de cada uno de los factores son satisfactorias. A pesar de ser una prueba de reciente creación, ya ha sido utilizada en numerosos estudios con niños sometidos a cirugía de día (100,102), el afrontamiento y control de la medicación en adolescentes (103), y el estudio sobre la influencia del modelado de los padres en las percepciones y manejo del dolor en los niños (104).
2. The Adolescent Pediatric Pain Tool (APPT)/"La escala de dolor pediátrico en adolescentes" (104).
Esta escala evalúa la localización del dolor, su intensidad y cualidad en niños de 8 a 17 años. La puntuación incluye tres componentes: un dibujo del contorno de cuerpo, una escala de intensidad gráfica y un listado de adjetivos de dolor.
La validez y fiabilidad de los tres componentes han sido evaluados por separado (105-107) y juntos (106). Los resultados obtenidos hasta ahora en los estudios realizados para valorar sus propiedades psicométricos son prometedores, por lo que ya empieza a ser un instrumento de uso habitual en la planta pediátrica (40).
3. The Abu-Saad Paediatric Pain Assement Tool (108,109).
Consta de 32 palabras descriptores de dolor (Tabla II) y una escala de 10 centímetros con graduaciones cada cm (en un rango de "No me duele" a "Tengo dolor severo") y un número de preguntas que valoran la influencia del dolor en la vida diaria y las estrategias de afrontamiento que utiliza el niño. A los niños se les pide que indiquen la intensidad de su dolor y que elijan, de la lista de descriptores del dolor, la palabra que mejor describe su dolor actual. De esta forma se obtienen dos medidas, una puntuación de intensidad y otra de cualidad de la sensación dolorosa.
Los estudios psicométricos relacionados con la escala proporcionan evidencias de su validez aparente y de contenido (108), así como de una adecuada consistencia interna (109). El análisis de la lista de descriptores del dolor mostró dos factores: uno que incluye los adjetivos relativos a la sensación de dominio de dolor, y el segundo referido al dominio afectivo/evaluativo de este.
Finalmente, y a modo de conclusión, presentamos una selección de las pruebas que se recomienda utilizar en cada nivel de edad, junto a la información que pueden proporcionar los niños en cada nivel evolutivo (Tabla III).
Autorregistros
Tienen la ventaja de presentar la conducta de dolor en el mismo momento que se produce. Por ello son muy utilizados en situaciones naturales.
1. Pain Diary/"Diario de dolor" (110).
Autoinforme con formato de diario, que incluye una escala de respuesta tipo Likert con la siguiente gradación: 0=nada de dolor, 1= dolor ligero, 2= dolor medio, 3= dolor moderado, 4= dolor severo; 5= dolor muy severo y la pregunta: ¿Cuánto dolor estás experimentando ahora?
El dolor se evalúa dos veces al día durante el periodo post-quirúrgico. La puntuación se obtiene con la suma de los ítems que el niño puntúa por encima de dos. Los estudios psicométricos realizados apoyan la validez de este instrumento (110).
2. Diario de la cefalea.
En el caso específico de los dolores de cabeza, el autorregistro de la sintomatología del dolor es una parte importante de la evaluación, pues permite obtener datos cuantitativos concernientes a la actividad del dolor. En este sentido el diario de la cefalea es el más utilizado (111). Para ello se instruye a los pacientes en el registro de la gravedad de la cefalea, su localización, las medicaciones y la actividad que desarrolla por lo menos cuatro veces al día (p. ej. al desayunar, almorzar, cenar y acostarse). El diario de la cefalea suministra una evaluación muy molecular del dolor que difiere de los datos procedentes de una entrevista o de cuestionarios más globales, ofreciendo datos más seguros que los proporcionados por padres y niños en las entrevistas. Para garantizar su efectividad resulta fundamental adiestrar al niño acerca de cómo cumplimentarlo.
4. CONCLUSIÓN
En este trabajo se presenta una revisión de los principales instrumentos para valorar el dolor en pacientes pediátricos, haciendo especial hincapié en aquellos que se consideran más relevantes para el ámbito aplicado. Un objetivo adicional ha sido poner estos instrumentos al alcance de los profesionales sanitarios con el fin de facilitar su incorporación a la práctica clínica.
El cuidado del enfermo se sitúa en el marco de referencia bio-psico-social y tiene por objeto mejorar su calidad de vida en el medio que se considere más adecuado. Esta atención implica un cuidado de todos los síntomas de la enfermedad, así como del dolor y la ansiedad asociados. El padecimiento de un determinado tipo de dolor, desde el postoperatorio a un dolor recurrente como una cefalea, constituye una actividad aversiva que altera el comportamiento y la reactividad emocional del niño, lo que exige un acercamiento global al problema.
A lo largo de este trabajo se han comentado los factores más relevantes que inciden en la percepción del dolor y que podrían afectar a las respuestas que da el niño ante la evaluación de esta experiencia. Por ejemplo, la náusea tiende a hacer que un niño se sienta "mal por todas partes", lo que se puede reflejar en la puntuación de dolor. Pero, quizá el factor más importante y que no siempre ha recibido la atención necesaria ha sido la ansiedad. Esta potencia la percepción dolorosa, convirtiendo en temidos estímulos tanto aquellos que provocan dolor como los que no lo hacen, favoreciendo que se generalice el temor ante cualquier experiencia en el ámbito sanitario.
Existen numerosos instrumentos de medida que permiten recoger las respuestas cognitivas, comportamentales y psicofisiológicas que emite el paciente infantil ante el estímulo doloroso. Actualmente, se dispone de excelentes medidas de autoinforme para niños de más de 5 años y buenos registros comportamentales para valorar el dolor agudo en niños que superan los dos años de edad (59). Si bien todos los instrumentos de autoinforme y conductuales para dolor requieren más pruebas metodológicas, está claro que proporcionan información más detallada de la que tradicionalmente se ha compilado sobre niños con dolor.
En la evaluación del dolor del paciente pediátrico se han de tener en cuenta una serie de consideraciones como, por ejemplo, evitar en la medida de lo posible basar la evaluación en una única escala. Otro aspecto a considerar se refiere a la importancia de validar cada instrumento antes de utilizarlo para una determinada población afectada de un tipo específico de dolor (53). Al elegir un instrumento (o más de uno entre los disponibles) se debe valorar su adecuación metodológica y sus propiedades psicométricas, así como su adecuación al tipo de dolor que pretendemos medir. Este tipo de precisiones son importantes, puesto que la mayoría de las veces estos instrumentos han sido creados para una investigación u problema concreto, y es preciso valorar su adecuación al trasladarlo a otros trastornos. Otra variable importante es la edad y el desarrollo cognitivo del sujeto, que condiciona su capacidad para evaluar las sensaciones dolorosas.
En general, se sugiere utilizar las medidas psicofisiológicas en edades tempranas (hasta los tres años) y a partir de esta ya se pueden utilizar métodos de autoinforme en combinación con observaciones estructuradas y registros psicofisiológicos (112). Cuando el paciente alcance los seis años, la fuente principal de datos será el autoinforme, completando esta información con la procedente de medidas conductuales y fisiológicas (29).
A pesar de su aparente simplicidad, el dolor es un fenómeno complejo que resulta difícil de evaluar. El dolor percibido ha de ser el criterio de referencia básico, pero junto a este se han de tener en cuenta otros factores que influyen en la comunicación del dolor y su efecto en el medio ambiente, aspectos cognitivos y atencionales que pueden modularlo o amplificarlo, factores emocionales y fisiológicos, como el estado de ánimo, la depresión, la ansiedad, etc., así como características personales derivadas de la propia historia y experiencia y referencias situacionales que pueden concitar la puesta en marcha de algunos de los mecanismos y variables señaladas (24).
Quienes proporcionan atención a la salud de niños necesitan trabajar juntos para resolver múltiples problemas de práctica e investigación vinculados con su dolor. La intervención y el control eficaz del dolor infantil se han de basar en una evaluación que permita conocer la percepción subjetiva del paciente (113).
BIBLIOGRAFÍA
ALGUNAS CITAS BIBLIOGRÁFICAS MENCIONADAS PERTENECIENTES A LA PRIMERA PARTE
1. Martínez MA. Dolor en el niño: Se necesitan tratamientos más eficaces. Rol Enferm 1997; 226: 13-9. [ Links ]
13. Wicks-Nelson R, Israel AC. Psicopatología del niño y del adolescente. Madrid: Prentice Hall, 1997. [ Links ]
14. Bragado C, Fernández A. Tratamiento psicológico del dolor y la ansiedad evocados por procedimientos médicos invasivos en oncología pediátrica. Psicothema 1996; 8: 625-56. [ Links ]
15. McGrath PJ. An assessment of children's pain: a review of behavioural, physiological and direct scaling techniques. Pain 1987; 54: 329-34. [ Links ]
24. Cañete MA, Font MF, Verdeguer A, Castel V. El dolor en el niño con cáncer. Dolor 1995; 10; 258-64. [ Links ]
29. McGrath PJ, Beyer J, Cleeland C, Eland J, McGrath PA. Report of the Subcommittee on assessment and methodologic issues on the management of pain in childhood cancer. Pediatrics 1990; 86: 814-6. [ Links ]
40. Van Cleve L, Johnson L, Pothier P. Pain responses of hospitalized infants and children to venipuncture and intravenous cannulation. J Pediatr Nurs 1996; 11: 161-8. [ Links ]
51. McGrath PJ, Unruh AM. Pain in children and adolescents. New York: Elsevier/North-Holland, 1987. [ Links ]
53. Barajas C, Baños JE. La valoración del dolor en pediatría. Dolor 1995; 10: 221-8. [ Links ]
59. Chambers CT, McGrath PJ. Pain Measuremen in Children. In: Ashburn MA, Rice LJ, eds. The management of pain. New York: Churchill Livingstone, 1998. p. 625-34. [ Links ]
SEGUNDA PARTE
60. Quiles MJ, Pedroche S. Evaluación y psicológica en la hospitalización infantil. En: Preparación psicológica a la hospitalización infantil. Madrid: Biblioteca Nueva, 1999. p. 68-74. [ Links ]
61. Merskey H, Bogduk N. Classification of chronic pain: description of chronic pain syndromes and definitions of pain terms. IASP Press, Seattle, 1994. [ Links ]
62. Varni JW, Thompson KL. The Varni-Thompson Pediatric Pain Questionnaire: chronic musculoskeletal pain in juvenile rheumatoid arthritis. Pain 1987; 28: 27-38. [ Links ]
63. Tesler M, Ward J, Saavedra M. Developing an instrument for eleictin children's description of pain. Percept Mot Skills 1983; 56: 315-21. [ Links ]
64. Savedra M, Tesler M, Wegner C. How do children describe pain? J Adolesc Health Care 1988; 9: 315-20. [ Links ]
65. Thompson KL, Varni JW. A developmental cognitive-biobehavioral approach to pediatric pain assessment. Pain 1986; 25: 283-96. [ Links ]
66. Valls JM. Problemática del dolor en pediatría. Dolor 1988; 3: 28-32. [ Links ]
67. Lambert SA. The effects of hypnosis/guided imagery on the postoperative course of children. J Dev Behav Pediatr 1996; 17: 307-10. [ Links ]
68. Rodríguez JE, Graham-Pole J, Kury S, Kubar W, Hoffmann RG. Behavioral distress, fear and pain among children hospitalized for bone marrow transplantation. Clin Transplant 1995; 9: 1-3. [ Links ]
69. Beyer JE, Aradine CR. Convergent and discriminant validity of a self-report measure of pain intensity for children. Child Health Care 1988; 1: 274-82. [ Links ]
70. Hilgard JR, LeBaron S. Relief of pain in children and adolescents with cancer: quantitative measures and clinical observations. Int J Clin Exp Hypn 1982; 30: 417-42. [ Links ]
71. Zeltzer LK, Fanurik D, LeBaron S. The cold pressure paradigm children: Feasibility of an intervention model (Part II). Pain 1989; 37: 305-13. [ Links ]
72. Zeltzer L, LeBaron S. Hypnosis and nonhypnotic techniques for reduction of pain and anxiety during painful procedures in children and adolescents with cancer. J Pediatr 1982; 101: 1032-5. [ Links ]
73. Saverda M, Gibbons P, Tesler M. How do children describe pain? A tentative assessment. Pain 1982; 14: 95-104. [ Links ]
74. Clarke P, Spear FG. Reliability and sensitivity in the self-assessment of well being, abstracted. Bulletin of British Psychology Society, 18ª, 1964. [ Links ]
75. Abu-Saad H. Assessing children's responses to pain. Pain 1984; 19: 163-71. [ Links ]
76. McGrath PA, De Veber LL. The management of acute pain evoked by medical procedures in children with cancer. J Pain Symptom Manage 1986; 1: 145-50. [ Links ]
77. Huskisson EC. Visual analogue scales. En: Melzack R, ed. Pain measurement and assesment. Nueva York: Raven Press, 1983. [ Links ]
78. Abu-Saad H, Holzemer W. Measuring children's self-assessment of pain. Issues Compr Pediatr Nurs 1981; 5: 337-49. [ Links ]
79. Tesler MD, Savedra MC, Holzemer WL, Wilkie DJ, Ward JA, Paul SM. The Word-Graphic Rating Scale as a measure of children's and adolescents' pain intensity. Res Nurs Health 1991; 14: 361-71. [ Links ]
80. Beyer J. The Oucher: A user's manual and technical report. Evanston, H: Hudson, 1984. [ Links ]
81. Hester N. The preoperational child's reaction to immunizations. Nurs Res 1979; 28: 250-4. [ Links ]
82. Molsberry D. Young children's subjective quantifications of pain following surgery. Unpublished master's thesis. Iowa City: The University of Iowa, 1979. [ Links ]
83. Eland JM. Minimizing pain associated with prekindergarten intramuscular injections. Issues Compr Pediatr Nurs 1981; 5: 361-71. [ Links ]
84. Hay H. The pain ladder: The measurement of pain intensity in children and adults- a methodological approach. Unpublished master's research report. Montreal: MacGill University, 1984. [ Links ]
85. McGrath PJ, de Veber LL, Hearn MT. Multidimensional pain assessment in children. En: Fields HL, Dubner R, Cervero F, eds. Advances in pain research and therapy: proceedings from the 4th world Congress on Pain. New York: Raven Press 1985; 9: 387-93. [ Links ]
86. Edwinson M, Fredikzon B, Rosberg B. Comparison of preparation and narcotic-sedative premedication in children undergoing surgery. Pediatr Nurs 1992; 18: 337-42. [ Links ]
87. Aradine CR, Beyer JE, Tompkins JM. Children's pain perception before and after analgesia: A study of instrument construct validity and related issues. J Pediatr Nurs 1988; 3: 11-23. [ Links ]
88. Beyer JE, Aradine CR. Patterns of pediatric pain intensity: A methodological investigation of a self-report scale. Clin J Pain 1987; 3: 130-41. [ Links ]
89. Kain ZN, Mayes LC, Caramico LA. Preoperative preparation in children: A cross-sectional study. J Clin Anaesth 1996; 8: 508-14. [ Links ]
90. Kain ZN, Mayes LC, Caramico LA, Silver D, Spieker M, Nygren MM, et al. Parental presence during induction of anesthesia: a randomized controlled trial. Anesthesiology, 1996; 84: 1060-7. [ Links ]
91. Bieri D, Reeve RA, Champion GD, Addicoat L, Ziegler JB. The Faces Pain scale for the self-assessment of the severity of pain experienced by children: Developmental, initial validation, and preliminary investigation for ratio scale properties. Pain 1990; 74: 139-50. [ Links ]
92. Ortigosa JM. Estudio de la eficacia de dos programas de preparación a la hospitalización quirúrgica infantil basados en el Modelado Filmado y las Habilidades de Afrontamiento. Tesis doctoral no publicada. Facultad de Psicología. Universidad de Murcia, 1997. [ Links ]
93. Bennett-Branson SM, Craig KD. Postoperative pain in children: developmental and family influences on spontaneous coping strategies. Can J Behav Sci 1993; 25: 355-83. [ Links ]
94. Eland JM. Minimizing injection pain associated with prekindergarten immunization. Issuess Compr Pediatr Nurs 1982; 5: 361-72. [ Links ]
95. Hester NO, Foster RL, kristensen K. Measurement of pain in children: generalizability and validity of the pain ladder and the poker chip tool. En: Tyler D, Krane E, eds. Advances in pain research and therapy: Pediatric Pain. Nueva York: Raven Press, 1990; 15: 79-84. [ Links ]
96. Romsing J, Hertel S, Moller-Sonnergaard J, Rasmussen M. Postoperative pain in Danish children: self-report measures of pain intensity. J Pediatr Psychol 1996; 11: 119-24. [ Links ]
97. Romsing J, Walther-Larsen S. Postoperative pain in children: a survey of parents' expectations and perceptions of their children's experiences. Pediatr Anaesthes 1996; 6: 215-8. [ Links ]
98. McGrath PA, Seifert CE, Speechley KN, Booth JC, Stitt, L, Gibson MC. A new analogue scale for assessing children´s pain: an initial validation study. Pain 1996; 64: 435-43. [ Links ]
99. Richardson GM, McGrath PJ, Cunningham SJ, Humphreys P. Validity of the headache diary for children. Headache 1983; 23: 184-7. [ Links ]
100. Santos AP, Coelho B, Farré R. Dolor en pediatría: fisiopatología y valoración. Farm Clin 1994; 11: 742-56. [ Links ]
101. Goodman JE. Parental Modeling of Pain Behavior. Dalhousie University, Halifax, Nova Scotia, 1998. [ Links ]
102. Bedard GBV, Reid GJ, McGrath PJ, Chambers CT. Coping and self-nediaction among a community sample on junior high students. Pain Res Manage 1997; 10: 102-10. [ Links ]
103. Savedra MC, Tesler MD, Holzemer WL, Ward JA. Adolescent Pediatric Pain Tool (APPT). Preliminary User's Manual. San Francisco: University of California, San Francisco, School of Nursing, 1989. [ Links ]
104. Savedra MC, Tesler MD, Holzemer WL, Wilkie DJ, Ward JA. Pain location: Validity and reliability of body outline markings by hospitalized children and adolescents. Res Nurs Health 1980; 12: 307-14. [ Links ]
105. Savedra M, Holzemer WL, Tesler M, Wilkie DJ, Ward JA. Testing a tool to assess postoperative pediatric and adolescent pain. Advances in pain research and therapy. New York: Raven Press,1990. [ Links ]
106. Tesler M, Savedra M, Ward M, Holzemer W, Wilkie, D. Children's language of pain. En: Dubner R, Gebhart GF, Bond M, eds. Proceedings of the Vth World Congress on Pain. Amsterdam: Elsevier, 1989. [ Links ]
107. Abu-Saad, HH. Toward the development of an isntrument to assess pain in children: Dutch study. En: Tyler DC, Krane EJ, eds. Advances in pain research and ther-apy: pediatric pain. New York: Raven Press, 1990. [ Links ]
108. Abu-Saad HH, Pool H, Tulkens B. Further validity testing of the Abu-Saad Paediatric Assessment Tool. J Adv Nurs 1994; 19: 1063-71. [ Links ]
109. McGrath PJ. Advances in pain research and therapy. Nueva York: Raven Press, 1990. [ Links ]
110. Willimason DA, Davis CJ, Kelley ML. Dolor de cabeza. Psicopatología infantil. Barcelona: Martínez Roca, 1993. [ Links ]
111. Reid GJ, Gilbert CA, McGrath PJ. The pain coping questionnaire: preliminary validation. Pain 1998; 76: 83-96. [ Links ]
112. Beyer JE, Wells V. Valoración y medición del dolor en niños. Pediatric Clin North Am 1989; 4: 909-27. [ Links ]
113. van-der Hofstadt Román CJ, Quiles Sebastián MJ. Dolor crónico: Intervención terapéutica desde la psicología. Rev Soc Esp Dolor 2001; 8: 503-10. [ Links ]