Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista de la Sociedad Española del Dolor
versión impresa ISSN 1134-8046
Rev. Soc. Esp. Dolor vol.17 no.6 Madrid ago./sep. 2010
Etiología y manejo de la neuropatía diabética dolorosa
Aetiology and management of diabetic peripheral neuropathy
D. Samper Bernal, M.M. Monerris Tabasco, M. Homs Riera y M. Soler Pedrola
Servicio de Anestesiología, Reanimación y Terapéutica del Dolor, Hospital Universitario Germans Trias i Pujol, Badalona, Barcelona, España
Dirección para correspondencia
RESUMEN
Etiología: La neuropatía diabética dolorosa afecta aproximadamente al 25% de los pacientes diabéticos, aquellos tratados con insulina y/o hipoglucemiantes orales, y se caracteriza por presentarse como una neuropatía distal simétrica asociada a dolor crónico.
Fisiopatología: Generalmente es de causa vascular, que provoca lesión de los nervios sensitivos primarios por hipoxia neuronal y déficit de nutrientes.
Síntomas: El inicio suele ser bilateral en dedos y pies. En los casos de origen asimétrico, la progresión es hacia la bilateralidad. Puede progresar gradualmente a pantorrillas y rodillas, en cuyo caso los pacientes pueden notar síntomas álgicos y/o parestesias de forma conjunta en manos y pies (patrón de «guante-calcetín»).
El dolor lo describen con diversos términos: urente, eléctrico, profundo. La alodinia y la hiperalgesia son menos comunes. La intensidad del dolor suele empeorar por la noche.
Otros síntomas: claudicación vascular, signos disautonómicos (color de la piel y temperatura anormal, sudoración), depresión y ansiedad, trastornos del sueño.
Hallazgos físicos: Es característico el déficit sensitivo en «guante-calcetín» y la pérdida o disminución del reflejo aquíleo, aunque algunos pacientes que solo tienen afectación de fibras nerviosas pequeñas pueden tener preservados los reflejos y la sensibilidad vibratoria.
Diagnóstico: Es clínico. No hay necesidad de realizar estudios electrofisiológicos cuando la historia y los hallazgos físicos son consistentes con el diagnóstico de neuropatía diabética dolorosa.
Historia natural: La historia natural de la neuropatía diabética dolorosa es variable y su curso clínico, impredecible. En algunos pacientes, el dolor puede mejorar después de meses o años, mientras que en otros persiste y empeora.
Tratamiento: Debido a la gran variedad de factores causales y contribuyentes en la patogenia de la neuropatía diabética, no existe un tratamiento único satisfactorio. El mantenimiento de una hemoglobina glicosilada entre 6,5 y 7,5% puede enlentecer e incluso prevenir la progresión de la neuropatía.
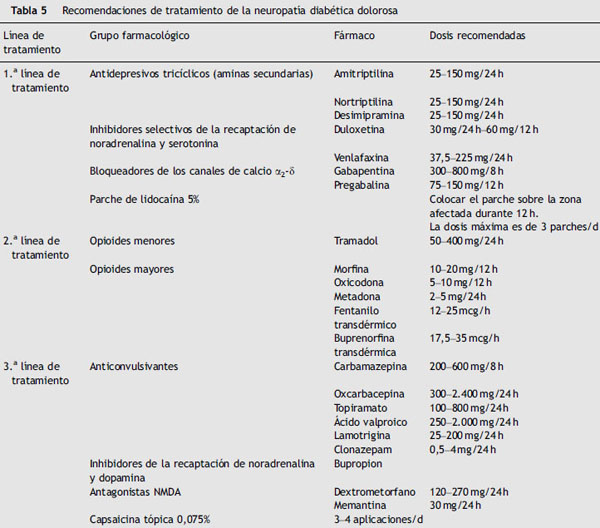
En la actualidad las recomendaciones de tratamiento de la neuropatía diabética dolorosa se pueden observar en la tabla 5 y figura 1.
Palabras clave: Neuropatía diabética. Dolor crónico. Antidepresivos. Anticonvulsivantes.
ABSTRACT
Aetiology: Painful diabetic neuropathy affects approximately 25% of diabetic patients, those treated with insulin and/or glucose lowering drugs, and is characterised by presenting as a distal symmetric neuropathy associated with chronic pain.
Pathophysiology The cause is generally vascular, which produces a lesion of the primary sensory nerves due to neuronal hypoxia and lack of nutrients.
Symptoms: The onset is usually bilateral in the toes and feet. In cases where it is asymmetric, it progresses to be bilateral. It can gradually progress to the calves and the knees, in which case the patient may experience symptoms of pain and/or paresthesia both in the hands and feet ("glove-stocking" pattern).
They describe the pain using diverse terms: burning, electric, deep, etc. Allodynia and hyperalgesia are less common. The pain intensity is usually gets worse at night.
Other symptoms: vascular claudication, dysautonomic signs (skin colour, abnormal temperature, sweating), depression and anxiety, sleep disorders.
Physical findings: Sensory loss and the loss or decrease in Achilles tendon reflex is characteristic in "glove-stocking", although some patients who only have small nerve fibres involvement may have normal reflexes and vibratory sensitivity.
Diagnosis: It is clinical. There is no need for electro-physiological studies when the history and physical findings are consistent with the diagnosis of painful diabetic neuropathy.
Natural history: The natural history of painful diabetic neuropathy varies and its clinical course unpredictable. In some patients, the pain may improve after months or years, while in others it persists and gets worse.
Treatment: Due the great number of causal and contributing factors in the pathogenesis of diabetic neuropathy, there is no single satisfactory treatment. The maintenance of a glycosylated haemoglobin between 6.5 and 7.5% can slow down and even prevent the progression of neuropathy.
The current treatment recommendations for painful diabetic neuropathy can be seen in table 5 and figure 1.
Key words: Diabetic peripheral neuropathy. Pain. Painful diabetic neuropathy. Chronic pain.
Introducción
La neuropatía diabética dolorosa es una de las complicaciones frecuentes de la diabetes mellitus y se produce como consecuencia de la disfunción de los nervios periféricos; se manifiesta, en la mayoría de los casos, por la aparición de un tipo específico de dolor neuropático que provoca gran sufrimiento, altos grados de invalidez e importante deterioro de la calidad de vida. El dolor en la neuropatía diabética dolorosa se percibe como el resultado de la integración de dos sensaciones1: una en la dimensión física o sensorial, a la que da soporte el aparato fisiológico y otra en la dimensión psíquica o afectiva-emocional que aporta dos tipos de sentimientos: uno de repulsión y rechazo, de carácter inmediato, que genera un deseo irresistible de escapar del estímulo rápidamente y otros ligados a las consecuencias inmediatas y tardías del daño. De estos sentimientos nacen conductas emocionales de frustración, ansiedad y depresión que enrarecen la percepción sensorial y que aportan elementos complejos y de amplificación que suelen complicar la terapia cuando el dolor permanece durante largo tiempo2.
Una alta proporción de pacientes diabéticos durante algunos años sufrirá ligera o moderada neuropatía difusa sensorial. Se acompaña frecuentemente de parestesias dolorosas y quemantes y dolor lancinante sobre todo en pies, tobillos y pantorrillas de manera bilateral y simétrica; suele darse durante la noche y afectar al sueño. La presencia de dolor indicará la afectación de fibras de pequeño calibre. Existe una clara relación entre el grado de hiperglucemia, la hemoglobina glicosilada y la presencia de neuropatía. La diabetes puede ocasionar neuropatías craneales, mononeuropatías de tronco y extremidades, neuropatía motora proximal (amiotrofia diabética), neuropatía autonómica y polineuropatía sensitiva o sensitivo-motora. Así pues, el estudio y valoración de las dimensiones del dolor en cada enfermo con neuropatía diabética dolorosa no es una cuestión meramente semántica, sino que tiene un interés terapéutico indudable.
Definición
Se ha consensuado la siguiente definición para la neuropatía diabética dolorosa: «Presencia de síntomas y/o signos de disfunción nerviosa periférica en las personas con diabetes, tras haber excluido otras causas».
Aproximadamente el 15% de pacientes diabéticos se ven afectados por este problema, el cual causa un fuerte impacto en su estado general de salud3. La historia natural de la neuropatía diabética dolorosa es variable y su curso clínico, impredecible. En algunos pacientes, el dolor puede mejorar después de meses o años, mientras que en otros persiste, empeora y se extiende. El mantenimiento de una hemoglobina glicosilada entre 6,5 y 7,5%, enlentece y puede incluso prevenir la progresión de la neuropatía.
Epidemiología
La diabetes mellitus es uno de los problemas de salud con mayor prevalencia en el mundo cuya incidencia se espera que crezca en las próximas décadas. Esta enfermedad causa una alta morbilidad y mortalidad a través de las complicaciones micro y macrovasculares, incluyendo la neuropatía diabética4.
La neuropatía diabética es la complicación sintomática más común de la diabetes mellitus, causante de una gran morbilidad entre los pacientes diabéticos, con implicaciones directas e indirectas sobre las personas y la sociedad; ocurre más frecuentemente en diabéticos tipo 2 y su prevalencia se incrementa con los años de padecer la enfermedad. Incluye un grupo de síndromes clínicos con manifestaciones que involucran tanto a nervios periféricos, somáticos y autonómicos. Se estima que la prevalencia e incidencia de la neuropatía clínicamente significativa es cercana al 60%; sin embargo, se pueden demostrar alteraciones electrofisiológicas en casi 100% de los diabéticos, aunque en muchos de estos pacientes la neuropatía es subclínica5.
Etiología
La neuropatía diabética dolorosa afecta aproximadamente al 25% de los pacientes diabéticos, tratados con insulina y/o hipoglucemiantes orales, y se caracteriza por presentarse como una neuropatía distal simétrica asociada a dolor crónico. Generalmente es de causa vascular, que provoca lesión de los nervios sensitivos primarios por hipoxia neuronal y déficit de nutrientes.
Los mecanismos potenciales de las lesiones nerviosas en la diabetes incluyen hiperglucemia (metabolitos tóxicos/reactivos derivados del metabolismo elevado de la glucosa), microangiopatía e isquemia, anomalías de la señalización celular debidas a diacilglicerol y a la proteína quinasa C, desregulación del canal del sodio y desmielinación6. La severidad de la polineuropatía estratificada por Boulton puede verse en la tabla 1.
Existe evidencia de que el control estricto de la glucemia puede mejorar o prevenir la neuropatía diabética7.
Cuando existe un predominio de lesión de fibras cortas, las alteraciones más frecuentes son dolor y parestesias, junto con alteraciones tempranas del umbral térmico. En cambio, cuando el predominio es de las fibras largas, los síntomas más destacados son disminución o pérdida de los reflejos osteotendinosos y de los umbrales dolorosos y vibratorios.
Clínica
El inicio suele ser bilateral en dedos y pies. En los casos de origen asimétrico, la progresión es hacia la bilateralidad. Puede progresar gradualmente a pantorrillas y rodillas, en cuyo caso los pacientes pueden notar síntomas álgicos y/o parestesias de forma conjunta en manos y pies; es característico el déficit sensitivo en «calcetín» o «guante-calcetín» y la pérdida o disminución del reflejo aquíleo, aunque algunos pacientes que solo tienen afectación de fibras nerviosas pequeñas pueden tener preservados los reflejos y la sensibilidad vibratoria.
Los pacientes lo describen con diversos términos: urente, eléctrico, profundo. La alodinia y la hiperalgesia son menos comunes. El dolor suele empeorar por la noche. Otros síntomas que podemos encontrar serían claudicación vascular, signos disautonómicos (coloración de la piel y temperatura anormal, sudoración), depresión y ansiedad, trastornos del sueño, etc.
En la neuropatía diabética dolorosa las manifestaciones sensitivas son las predominantes, y en la mayoría de los casos los síntomas son leves o nulos y la presencia de neuropatía se detecta en el momento del examen físico. En etapas tempranas revela inhibición o pérdida de reflejos aquíleos, alteración de la sensación vibratoria y pérdida simétrica distal de sensación cutánea, incluyendo temperatura, tacto fino y dolor. Por lo regular el déficit se restringe a las piernas. En casos más avanzados puede haber, además, pérdida de los reflejos rotulianos y alteración de la vibración, de la posición de las articulaciones, sensación de dolor profundo en las piernas y pies y, ocasionalmente, en los antebrazos y manos8. El dolor es el síntoma más relevante y presenta diversas características, es descrito como quemante, urente o fulgurante, profundo, con exacerbaciones frecuentes durante el reposo. Menos a menudo el dolor es difuso, acompañado de calambres y parestesias. En las formas más dolorosas se presenta un aumento de la sensibilidad de la piel en la zona afectada que hace intolerable el roce de la ropa o las sábanas.
Como se ha mencionado la presentación habitual y más frecuente de la neuropatía diabética es en forma de polineuropatía, pero también se puede presentar en forma de mononeuropatía. En la mononeuropatía diabética se afectan de manera súbita uno o más nervios periféricos siendo su resolución espontánea en un periodo de 6 semanas por lo que el tratamiento es sintomático9.
Es importante conocer bien la clínica y evolución de la mononeuropatía diabética para poder realizar un correcto diagnóstico diferencial con las mononeuropatías por atrapamiento (tabla 2), ya que en la población diabética estas últimas se presentan en 1 de cada 3 pacientes, aquí la afectación nerviosa es única, siendo su evolución progresiva y si no se realiza el tratamiento específico que habitualmente es quirúrgico el paciente puede llegar a presentar lesiones nerviosas irreversibles.
Evaluación
El estudio sistematizado del dolor comprende la valoración de la historia clínica, la exploración física (neurológica) y las pruebas diagnósticas.
Es fundamental valorar la intensidad del dolor y utilizar cuestionarios específicos de dolor neuropático como el DN-410 (tabla 3), el PAIN DETECT11 cada vez más utilizado, aunque todavía no disponemos de su validación al castellano. También existen cuestionarios que valoran no solo las características del dolor sino la calidad de vida global.
El diagnóstico puede ser completado mediante estudios objetivos como velocidades de conducción de nervio, electromiogramas y diversos estudios de imágenes, incluyendo tomografía axial computarizada, mielograma y resonancia magnética nuclear. Sin embargo, la interpretación de los anteriores estudios no puede hacerse en ausencia de la historia y el examen clínico.
La exploración neurológica valorará la alteración del sistema motor, el somatosensorial y el sistema nervioso autónomo. El sistema motor se evaluará para detectar atrofias musculares mediante estudio del tono muscular, la fuerza muscular y posibles alteraciones en los movimientos. La evaluación sensitiva debe identificar déficit en función de la distribución cutáneo-nerviosa a partir de los dermatomas cutáneos.
Dentro de las exploraciones complementarias podemos destacar:
Neurografía sensitiva
Contribuye a la evaluación de las vías del dolor. Cuando se usa una gran amplificación de los registros se ponen de manifiesto las fibras sensitivas de pequeño tamaño.
Potenciales evocados somestésicos o somatosensoriales
La llegada de impulsos nerviosos sincronizados al área sensitivomotora de la corteza cerebral modifica la actividad electroencefalográfica, formando un conjunto de oscilaciones que se conocen con el nombre de potenciales evocados somatosensoriales (PES).
Son también el resultado de la conducción en fibras mielinizadas grandes. Sin embargo, se desconoce la repercusión de los impulsos originados en las fibras de pequeño tamaño sobre la configuración de los PES, por lo que su utilidad para determinar la alteración de la conducción en fibras del dolor es limitada.
Estudios de actividad motora
El dolor no acostumbra a ser un síntoma relevante en disfunciones motoras. Sin embargo, pacientes con espasticidad o distonías pueden referir dolor debido a la contracción muscular sostenida y a la isquemia muscular consiguiente. Los estudios de electromiografía de aguja, neurografía motora, transmisión neuromuscular y estimulación cortical magnética de la vía motora son coadyuvantes para el diagnóstico de dolor neuropático, pero ninguno de ellos permite obtener una información directa de las vías del dolor. No obstante, estas exploraciones son de gran interés en lesiones neurológicas periféricas no diagnosticadas clínicamente.
Termotest
Mide la sensibilidad térmica y el dolor generado por la estimulación térmica.
Algómetro
Mide la sensibilidad al dolor provocado por la presión.
Potenciales evocados por estímulos con rayo láser (PELS)
Examina la conducción periférica y central de fibras nociceptivas, vehiculizadas por fibras C y Aδ, en el sistema nervioso periférico, y por el tracto espinotalámico ventrolateral en el sistema nervioso central. Pacientes con alteraciones sensitivas hemicorporales como en el síndrome de Wallenberg muestran alteraciones en los potenciales evocados por rayos láser.
Estudios funcionales del sistema nervioso autónomo
Se basan en la implicación de las fibras de pequeño tamaño en la función autónoma. Los métodos más empleados son la detección de la respuesta sudomotora en la palma de la mano y planta del pie y el estudio de la variación de la frecuencia cardiaca con la respiración profunda, los cambios posturales y la maniobra de Valsalva.
En síntesis, la electromiografía12 y los estudios de conducción nerviosa son técnicas para medir la velocidad de conducción nerviosa y la amplitud del potencial de acción en fibras largas. La microneurografía y los tests cuantitativos sensoriales (termotest, algómetro) evalúan la función de las fibras C y Aδ. Los estudios autónomos serán especialmente útiles en la detección de dolor mediado por el sistema nervioso simpático.
Diagnóstico
Es básicamente clínico. No hay necesidad de realizar estudios electrofisiológicos mediante electromiografía y/o velocidad de conducción del nervio, cuando la historia y los hallazgos físicos son consistentes con el diagnóstico de neuropatía diabética dolorosa.
Anatomía patológica
Las principales lesiones anatomopatológicas de la neuropatía diabética dolorosa se pueden ver reflejadas en la tabla 4.
Tratamiento
Debido a la gran variedad de factores causales y contribuyentes en la patogenia de la neuropatía diabética, no existe un tratamiento único satisfactorio para ninguno de los síndromes neuropáticos. Actualmente se conoce que el tratamiento efectivo y temprano de la hiperglucemia es la vía más importante para retrasar la progresión de neuropatía dolorosa.
Si bien solo el 10-20% de los pacientes diabéticos sufre dolor en relación con la neuropatía diabética, el alivio de esta manifestación puede ser uno de los problemas más difíciles que enfrentan médico y paciente. Las diferencias genéticas en las vías del dolor parecen explicar por qué distintos tipos de medicamentos, que inhiben de manera selectiva vías específicas, pueden ser efectivos en algunos pacientes pero en otros no.
Si se espera a que los pacientes desarrollen anestesia, ulceraciones de los pies o articulaciones de Charcot, ningún tipo de tratamiento tiene la posibilidad de restaurar la función normal. Los pacientes con neuropatía en etapas clínicas tempranas o intermedias que se dejan sin tratamiento pueden presentar un deterioro rápido de la función nerviosa en un periodo de uno a cinco años. El control de la hiperglucemia o el empleo de alguno de los medicamentos antes descritos pueden ayudar a estabilizar la función nerviosa, hacer más lento y/o prevenir el rápido deterioro que se observa en sujetos no tratados. Está claro que una respuesta favorable es más probable en los pacientes en quienes se establece un diagnóstico temprano, se reduce eficazmente la glucosa sanguínea, se toman las medidas para evitar o disminuir traumatismos de los pies y se inicia tempranamente un tratamiento oportuno y eficaz de las infecciones de estos o de las ulceraciones, antes de que sean incontrolables13.
Se pueden utilizar analgésicos débiles para casos de dolor moderado, pero no son útiles para el dolor intenso y no se recomienda el uso de antiinflamatorios no esteroideos a largo plazo por una potencial nefrotoxicidad.
En la actualidad las recomendaciones de tratamiento de la neuropatía diabética dolorosa14,15 son las siguientes (tabla 5 y figura 1):

Figura 1. Algoritmo de tratamiento para el dolor neuropático. ADT (antidepresivos tricíclicos):
amitriptilina, nortriptilina, desipramina. ISRSN (inhibidores selectivos de la recaptación de
serotonina y noradrenalina): duloxetina, venlafaxina.
Preparados tópicos
Se utilizan como tratamiento complementario en enfermos ancianos o bien en aquellos que no toleran dosis efectivas de fármacos analgésicos.
Capsaicina
La capsaicina es un alcaloide obtenido de la guindilla que actúa como depleccionador de la sustancia P en las fibras C. Disponible en concentraciones al 0,025 y al 0,075%, es eficaz en pacientes con neuralgia postherpética y neuropatía diabética, especialmente en esta segunda concentración16. Asimismo, es más eficaz en pacientes que presentan sensación quemante superficial que en aquellos que relatan un dolor más profundo. Debe ser aplicada 3-4 veces al día en pequeñas cantidades, para evitar la desagradable sensación de quemazón inicial, que desaparece con las aplicaciones sucesivas17.
Actualmente también se está trabajando con el parche de capsaicina al 8% con buenos resultados en los pacientes con dolor neuropático periférico18.
Crema EMLA
Se trata de una mezcla de dos anestésicos locales, lidocaína y prilocaína, actuando como anestésico sobre la zona cutánea aplicada. Se debe tener precaución si se aplica en zonas amplias debido a la posibilidad de absorción sistémica excesiva y de provocar trastornos del ritmo cardiaco.
Parche de lidocaína al 5%
Es efectivo en la neuralgia postherpética y en la neuropatía diabética19. Sus efectos secundarios son una ligera sensación de quemazón y eritema en la zona de aplicación20.
Introducido ya en algunos países europeos se espera su comercialización en nuestro país durante el año en curso. Se recomienda la colocación de un parche de lidocaína al 5% -700mg- (medidas: 14×10cm) sobre la zona afectada durante 12h, siendo tres parches al día la dosis máxima recomendada21.
Antidepresivos tricíclicos
Vienen siendo empleados como primera línea de tratamiento desde hace 30 años14. Entre los más utilizados figuran amitriptilina, nortriptilina, clorimipramina, imipramina y doxepina22.
Los pacientes deben ser informados de que el fármaco se prescribe por sus efectos analgésicos y no como antidepresivo, para evitar así el rechazo que pueden mostrar si piensan que hemos considerado su dolor como psicógeno o con un componente psíquico importante.
El de uso más habitual en nuestro país es la amitriptilina, que actúa inhibiendo la recaptación de noradrenalina y serotonina, y, por lo tanto, prolonga la acción inhibitoria de estos neurotransmisores en las neuronas de la médula espinal y el SNC implicadas en la transmisión del dolor. Además, otras acciones, como el bloqueo de receptores muscarínicos, colinérgicos, histamínicos H1 y adrenérgicos, intervienen también probablemente en la modulación nociceptiva. Finalmente, los de mayor efecto serotoninérgico parecen aumentar tanto el número de receptores opioides como los niveles de opioides endógenos. La amitriptilina tiene el mayor efecto sedante, lo que, según los casos, puede ser un efecto indeseado o deseable. Nortriptilina, imipramina y desipramina son efectivas pero en menor grado, aunque presentan menos efectos secundarios anticolinérgicos y producen menor sedación que la amitriptilina23. La dosis inicial de amitriptilina es de 25mg en adultos jóvenes y de 10mg en ancianos, aumentando progresivamente cada 3-7 días en 25mg hasta alcanzar los 150mg/d administrados al acostarse en una dosis única. Debe considerarse su inicio de acción tardío (hasta tres semanas después de empezar la administración). Amitriptilina es más efectiva en el dolor continuo (quemante, frío) que en el dolor lancinante.
Desipramina es un inhibidor específico de la recaptación de noradrenalina con un efecto analgésico similar a amitriptilina. Es el antidepresivo con menor efecto sedante.
Nortriptilina constituye una buena alternativa a amitriptilina en ancianos o cardiópatas, debido a su menor efecto hipotensor. Se recomienda iniciar el tratamiento con una dosis de 25mg por la noche, aumentado semanalmente 25mg hasta la dosis máxima de 150mg al día.
Los efectos secundarios anticolinérgicos más frecuentes son: sequedad de boca, mareo, constipación, visión borrosa, cambios cognitivos, taquicardia, hipotensión ortostática y retención urinaria. Otros efectos adversos son el aumento de peso, del apetito y de la apetencia por hidratos de carbono, y también pueden producir impotencia, inhibición de la eyaculación y anorgasmia.
Son contraindicaciones el uso simultáneo de inhibidores de la monoaminoxidasa (IMAO), infarto agudo de miocardio reciente, arritmias cardiacas, glaucoma y retención urinaria.
Inhibidores selectivos de la recaptación de serotonina y noradrenalina (inhibidores «duales»)
Los inhibidores selectivos de la recaptación de serotonina y noradrenalina son la venlafaxina y la duloxetina.
La duloxetina tiene la indicación para el tratamiento de los pacientes con neuropatía diabética dolorosa. La eficacia y seguridad de la duloxetina en el tratamiento del dolor de la neuropatía diabética periférica se estudió en un ensayo multicéntrico doble-ciego en 457 pacientes con dolor debido a la polineuropatía como consecuencia de la diabetes mellitus tipo 1 y 2 durante 12 semanas de tratamiento, obteniéndose una mejoría clínica con dosis de 60-120mg/d a la semana de comenzado el tratamiento con un escaso porcentaje de efectos adversos. La dosis de inicio es de 30mg/24h con toma matutina y si presentan buena tolerancia a los 7-15 días de iniciado el tratamiento se asciende a 60mg/24h, hasta la dosis máxima de 120mg/24h24. De todas formas esta medicación puede relacionarse con hepatotoxicidad, hipertensión, inicio de manía/hipomanía, convulsiones e incremento en el nivel de glucosa en sangre en ayunas25.
La venlafaxina, ha reportado también alivio en pacientes con neuropatía diabética dolorosa26, puede ser también un fármaco a tener en cuenta a pesar de no disponer de la indicación27. Se recomienda iniciar con dosis de 37,5mg cada 12-24h con aumentos semanales de 75mg hasta llegar a la dosis máxima de 225mg/24h.
Los inhibidores «no duales», específicos de la serotonina, como fluoxetina y paroxetina, no tienen efecto analgésico sobre el dolor neuropático14.
Anticonvulsivantes
La hiperexcitabilidad nerviosa en las fibras de transmisión del dolor constituye la causa principal de dolor neuropático; además, está demostrada la actividad espontánea de neuronas aferentes primarias en el asta dorsal de pacientes con neuropatía periférica. En ambos mecanismos parece desempeñar un papel importante el glutamato, que actúa en los receptores NMDA.
Todos aquellos fármacos que actúen disminuyendo esa hiperexcitabilidad nerviosa o bien disminuyan los niveles de glutamato serán efectivos en el dolor neuropático.
Son especialmente útiles cuando el dolor se presenta en forma de crisis lancinantes, mientras que deben reservarse si el dolor es continuo.
En ocasiones, puede ser necesario combinar más de un anticonvulsionante para controlar el dolor y debe tenerse en cuenta que su inicio de acción no empieza antes de las 3-4 semanas.
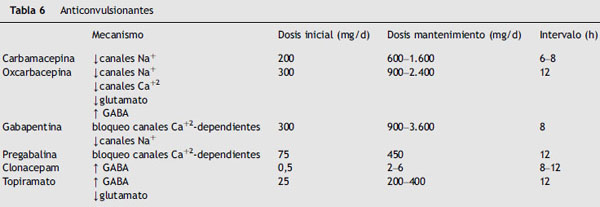
Los más utilizados son carbamacepina, gabapentina, clonacepam, topiramato, fenitoína y valproato. De aparición posterior son oxcarbacepina, lamotrigina, levetiracetam, tiagabina y pregabalina (tabla 6).
Carbamacepina
Disminuye la conducción en los canales de Na+ e inhibe las descargas ectópicas. Es de elección en las neuralgias del trigémino y del glosofaríngeo con crisis paroxísticas lancinantes. La dosis varía de 600 a 1.600mg. Hay que iniciar el tratamiento con una dosis inferior a 200mg, para ir aumentando progresivamente hasta lograr una dosis eficaz en intervalos de 8h sin que se presenten efectos secundarios17.
Los efectos secundarios más frecuentes son vértigo, visión borrosa, diplopia, molestias gastrointestinales y alteraciones de la cognición. La leucopenia y las alteraciones de la función hepática obligan a controles de sangre periódicos.
Oxcarbacepina
Derivado de la carbamacepina, consigue efectos analgésicos similares pero con una mejor tolerancia y fácil administración sobre todo en neuralgias de glosofaríngeo por su presentación en solución oral. Sus mecanismos de acción son varios: retrasa la recuperación de los canales de Na+, con lo que limita los disparos repetitivos; modula los canales de calcio; reduce la transmisión de glutamato e inhibe la liberación de somatostatina. Su ratio de equipotencia con la carbamacepina es de 1,5/1. Se inicia con una dosis de 300mg y se incrementa hasta 1.800mg/d28.
Gabapentina
Se ha convertido en el anticonvulsionante más utilizado en el tratamiento del dolor neuropático. Si bien inicialmente se pensó en que su mecanismo de acción se basaba en aumentar la liberación de ácido gammaminobutírico (GABA), en la actualidad se ha visto que principalmente bloquea los canales del calcio, con lo que aumenta el control inhibidor del dolor. Además, parece reducir la síntesis de glutamato.
Se absorbe bien tras la administración oral, alcanzando concentraciones plasmáticas máximas a las 2-3h. La presencia de alimentos no altera su absorción. Se absorbe en el intestino delgado con una biodisponibilidad no proporcional a la dosis. No se une a las proteínas plasmáticas, no se metaboliza y se elimina por el riñón con una semivida de 5 a 7h.
Se han realizado numerosos ensayos clínicos con este fármaco en el tratamiento de la neuropatía diabética y de la neuralgia postherpética29. En todos esos trabajos, gabapentina mostró un efecto superior al del placebo, con buena tolerabilidad y mejoría tanto de la calidad del sueño como de la calidad de vida en los diversos tests efectuados30.
Gabapentina alivia los síntomas de quemazón, dolorimiento y disestesia, así como el dolor lancinante y paroxístico en síndromes dolorosos neuropáticos periféricos y centrales. Además, los efectos beneficiosos sobre las manifestaciones periféricas del dolor mediado por el simpático (hiperpatía, alodinia, edema, rigidez y cambios vasomotores y sudomotores) pueden ser debidas a la acción sobre el receptor o bien a un incremento en la biodisponibilidad de serotonina.
La dosis inicial es de 300mg/d incrementados en 300mg cada 3-7 días hasta dosis de 900-3.600mg/d en intervalos de 8h.
Sus efectos secundarios más frecuentes, moderados y normalmente bien tolerados son somnolencia, vértigos, cefalea y diarrea.
Pregabalina
Es el primer fármaco de características anticonvulsivantes que se introdujo en el mercado con la indicación en dolor neuropático antes que como antiepiléptico. Su indicación inicial fue en dolor neuropático periférico pero actualmente también tiene la indicación en dolor neuropático central. Su mecanismo de acción se basa en la capacidad de ligarse a la fracción subunidad α2-δ de los canales de calcio voltaje-dependientes en el SNC, con la consecuente disminución en la liberación de neurotransmisores excitadores. En ensayos controlados se ha podido comprobar la eficacia de pregabalina en neuropatía diabética dolorosa31,32. El tratamiento debe iniciarse a dosis bajas (25-75mg/12h) para ir incrementando progresivamente hasta 300mg/12h, si bien el rango de efectividad óptima está entre 300mg y 600mg diarios33. Similar en sus efectos a gabapentina34.
Los efectos adversos descritos son leves, los más frecuentes son: mareo, somnolencia, edema periférico y sequedad de boca, otros de menor incidencia son cefaleas y aumento de peso.
Clonacepam
Es una benzodiacepina ampliamente utilizada en el enfermo epiléptico, pero sin estudios demostrativos de su efecto analgésico. Sin embargo, su presentación en gotas (1 gota = 0,1mg) la hace muy útil por su fácil titulación en enfermos de edad avanzada o con intolerancia a otros anticonvulsionantes.
La dosis inicial es de 0,5mg/d, que si es necesario se aumenta progresivamente hasta 4mg/d. Su principal efecto secundario es la somnolencia.
Topiramato
Actúa sobre los canales de Na+ y Ca+2, además de tener propiedades gabaérgicas y antiglutamatérgicas. Su principal problema es la difícil titulación. Se inicia el tratamiento con dosis de 15-25mg cada 12h, y se incrementa en 25-50mg hasta alcanzar los 200-400mg/d en dos dosis. Sus efectos secundarios son astenia, pérdida de peso, confusión y formación de cálculos renales relacionado con la inhibición de la anhidrasa carbónica que se aconseja prevenirlo con una hidratación adecuada durante el tratamiento35.
Fenitoína
Actúa sobre los canales de sodio. En general, es menos efectiva que los otros anticonvulsionantes. Las dosis habituales son de 300-400mg/d. Si se precisan dosis superiores, no suelen ser efectivas y, además, aparecen efectos secundarios como ataxia, somnolencia e hipertrofia gingival.
Neurolépticos
Son fármacos empleados en dolor neuropático y desaferentivo, a veces combinados con antidepresivos. Bloquean los receptores dopaminérgicos D1 y D2.
Los más utilizados son las fenotiacinas (clorpromacina, perfenacina, flufenacina, levomepromacina) y butirofenonas (haloperidol, droperidol).
Su limitación de uso viene dada por sus numerosos efectos secundarios: hipotensión, taquicardia, discinesia, extrapiramidalismo, sequedad de boca, estreñimiento, retención urinaria y somnolencia (tabla 7).
Anestésicos locales
Actúan bloqueando la conducción nerviosa en los axones aferentes alterados y disminuyendo la liberación de noradrenalina en las fibras simpáticas.
Están contraindicados en trastornos de la conducción aurícula-ventricular, insuficiencia cardiaca e insuficiencia hepática y renal.
La lidocaína se utiliza en neuropatías diabéticas, neuralgias postherpéticas, neuralgias del trigémino, neuropatías postraumáticas y en el dolor central.
Se administra lidocaína en una dosis inicial de 1mg/kg peso disuelta en 250cc de suero salino fisiológico a pasar en 2h. En periodos semanales, se repite la perfusión aumentando la dosis hasta llegar a 5mg/kg de lidocaína. Se realizan 4-8 tratamientos intravenosos.
Opioides
Si bien hasta hace unos años se consideraban contraindicados en el dolor neuropático, actualmente no se piensa lo mismo y, aunque el dolor neuropático responde peor a los opioides que el dolor nociceptivo, su uso es cada vez más frecuente en estos enfermos14.
Como en otros tipos de dolor crónico no oncológico, el uso de los opioides potentes debe ser restringido a aquellos enfermos con dolor intenso que no respondan a todos los demás tratamientos apropiados. Esto no implica a los opioides débiles, que serán usados siguiendo la escala analgésica de la Organización Mundial de la Salud, pues incluso a falta de un total consenso respecto a la utilización de opioides potentes en el dolor crónico no oncológico, está totalmente establecido y aceptado, si el dolor no es severo, el uso de opioides débiles, que por su bajo potencial de generar farmacodependencia no deben suscitar tantos problemas a la hora de solicitar su concurso en el tratamiento del dolor.
Estos fármacos deben ser considerados como analgésicos potentes más que como opioides débiles, y como tales, utilizarse sin prejuicios. Sus efectos secundarios son sensiblemente inferiores, tanto en intensidad como en gravedad, a los de los opioides potentes, y no se debe evitar su utilización siempre que estén indicados. En absoluto podemos considerar los mitos típicos de la morfina, la depresión respiratoria, como efecto secundario de este grupo, tampoco la adicción psíquica y tolerancia. En cambio, el estreñimiento, las náuseas y los vómitos y la sensación de inestabilidad, sedación o somnolencia son efectos adversos que pueden presentarse y, en ocasiones, obligar a suspender o disminuir la dosis del opioide administrado.
Se cree que el dolor neuropático es menos sensible a los opioides debido a una disminución de receptores opioides en el asta posterior medular lesionada y a un aumento de la síntesis de colecistocinasa medular, que al ser un antagonista opioide disminuirá el efecto de estos.
El opioide de elección es el tramadol, debido a que tiene dos mecanismos de acción, la unión a receptores opioides µ y la inhibición de la recaptación de noradrenalina y serotonina, siendo este segundo efecto el más potente36.
La utilidad del tramadol37 en el tratamiento del dolor moderado-intenso ha sido suficientemente demostrada desde su introducción en el mercado. Sus múltiples presentaciones en forma de comprimidos, cápsulas, gotas y solución oral y en diferentes dosis lo hacen además idóneo para poder titular adecuada y justamente a cada enfermo.
La dosis habitual es de 50mg cada 8-6h, con una dosis máxima de 400mg/d.
En caso de tener que administrarse un opioide potente, se puede utilizar la oxicodona38,39 que tiene buen resultado en el tratamiento del dolor neuropático, se recomienda iniciar dosis de 5-10mg/12h, también puede usarse el sulfato de morfina por sus múltiples presentaciones, que facilitan la titulación de la dosis del paciente, fentanilo transdérmico a dosis de 12mg/h, buprenorfina transdérmica 17,5-35mg/h, y la metadona por su acción antagonista NMDA.
Bloqueadores de los receptores NMDA
Son fármacos que actúan bloqueando el glutamato y aspartato en los receptores NMDA responsables de la hiperexcitabilidad neuronal.
Básicamente, atenúan la alodinia y la hiperpatía y protegen a las neuronas de los cambios permanentes que acaba provocando el dolor neuropático.
Los bloqueadores de los receptores NMDA son ketamina, dextrometorfano y memantina.
La ketamina es un anestésico disociativo utilizado en dolor neuropático (neuralgia postherpética y dolor miembro fantasma) en dosis test de 13mg y, posteriormente, en dosis de 70-200mg/d por vía subcutánea o bien oral con dosis de 200mg/d en tres tomas. Son efectos secundarios posibles la sedación y las pesadillas, así como la hipertensión y taquicardia, la diplopia y el nistagmo.
El dextrometorfano tiene menos efectos secundarios que la ketamina, pero es de eficacia dudosa, lo que también sucede con la memantina14.
Una terapia combinada con anticonvulsionantes, antidepresivos tricíclicos o inhibidores de la recaptación de serotonina y noradrenalina, capsaicina en crema y opioides mayores puede tratar con éxito a la gran mayoría de pacientes40,17. En el resto de pacientes con mal control del dolor se pueden obtener buenos resultados con un mecanismo de neuromodulación, incluida la estimulación de la médula espinal y la terapia intraespinal con opioides, anestésicos locales y clonidina; los resultados son muy alentadores, ya que casi todos los pacientes lograrán un control adecuado del dolor si se emplea este algoritmo41.
A pesar de los avances observados en los últimos años, la correcta comprensión de los mecanismos patogénicos y cambios estructurales y el tratamiento específico de este trastorno neurológico están muy lejanos. Otro problema no resuelto se refiere al mecanismo causante de la alteración de los procesos de regeneración de las fibras nerviosas y la pérdida del mismo en la diabetes. Solo cuando se conozcan todos los detalles de este proceso fisiopatológico se podrán aplicar estrategias terapéuticas y medidas preventivas eficaces para esta complicación de la diabetes, tan frecuente y destructiva.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Chyun D.A., Melkus G.D., Katten D.M., Price WJ, Davey JA, Grey N, et al. The association of psychological factors, physical activity, neuropathy, and quality of life in type 2 diabetes. Biol Res Nurs. 2006; 7(4):279-88. [ Links ]
2. Vileikyte L., Leventhal H., Gonzalez J.S., Peyrot M, Rubin RR, Ulbrecht JS, et al. Diabetic peripheral neuropathy and depressive symptoms: the association revisited. Diabetes Care. 2005; 28:2378-83. [ Links ]
3. Barret A.M., Lucero M.A., Le T., Robinson R.L., Dworkin R.H., Chappell A.S. Epidemiology, public health burden, and treatment of diabetic peripheral neuropathic pain: a review. Pain Med. 2007; 8(Suppl 2):S50-62. [ Links ]
4. Harati Y. Diabetes and the nervous system. En Chronic complications of diabetes. Endocrinol Metab Clin North Am. 1996; 25:325-31. [ Links ]
5. Klein R, Klein BE, Moss SE. Relation of glycemic control to diabetic microvascular complications in diabetes mellitus. Annals of Internal Medicine. 1996; 124:90-5. [ Links ]
6. Boulton A.J.M. Guidelines for the diagnosis and outpatient management of diabetic peripheral neuropathy. Diabet Med. 1998; 15:508-14. [ Links ]
7. Nathan D.M. The pathophysiology of diabetic complications: how much does the glucosa hipótesis explain?. Ann Intern Med. 1996; 124:86-90. [ Links ]
8. Leinninger G.M. The role of growth factors in diabetic peripheral neuropathy. J Peripher Nerv Syst. 2004; 9:26-53. [ Links ]
9. Vinik A., Mehrabyan A., Colen L., Boulton A. Focal entrapment neuropathies in diabetes. Diabetes Care. 2004; 27. [ Links ]
10. Bouhassira D., Attal N. Development and validation of the Neuropathic Pain Symptom Inventory. Pain. 2004; 108:248-57. [ Links ]
11. Freynhagen R., Baron R., Gockel U., Tölle T.R. Pain DETECT: a new screening questionnaire to identify neuropathic components in patients with back pain. Curr Med Res Opin. 2006; 22:1911-20. [ Links ]
12. Feldman E.L., Stevens M.J., Thomas P.K., Brown M.B., Canal N., Greene D.A. A practical two-step quantitative clinical and electrophysiological assessment for the diagnosis and staging of diabetic neuropathy. Diabetes Care. 1994; 17:1281-9. [ Links ]
13. Argoff CE, Backonja MM, Belgrade MJ, Bennett GJ, Clark MR, Cole BE, Fishbain DA, Irving GA, McCarberg BH, McLean MJ. Consensus guidelines: treatment planning and options. Diabetic peripheral neuropathic pain. Mayo Clin Proc. 2006 Apr; 81(4 Suppl):S12-25. [ Links ]
14. Dworkin R.H. Pharmacologic management of neuropathic pain: Evidence-based recommendations. Pain. 2007; 132:237-51. [ Links ]
15. O'Connor A.B., Dworkin R.H. Treatment of neuropathic pain: an overview of recent guidelines. Am J Med. 2009; 122(10 Suppl):S22-32. [ Links ]
16. Mason L., Moore R.A., Derry S., Edwards J.E., McQuay H.J. Systematic review of topical capsaicin for the treatment of chronic pain. BMJ. 2004; 328:991-4. [ Links ]
17. Finnerup N.P. Algorithm for neuropathic pain treatment: An evidence based proposal. Pain. 2005; 118:289-305. [ Links ]
18. Derry S, Lloyd R, Moore RA, McQuay HJ. Topical capsaicin for chronic neuropathic pain in adults. Cochrane Database Syst Rev 2009; (4). [ Links ]
19. Meier T., Wasner G., Faust M., Kuntzer T., Ochsner F., Hueppe M., et al. Efficacy of lidocaine patch 5% in the treatment of focal peripheral neuropathic pain syndromes: a randomized, double blind, placebo-controlled study. Pain. 2003; 106:151-8. [ Links ]
20. Davies P.S., Galer B.S. Review of lidocaine match 5% studies in the treatment of postherpetic neuralgia. Drugs. 2004; 64:937-47. [ Links ]
21. Gammaitoni A.R., Davis M.W. Pharmacokinetics and tolerability of lidocaine patch 5% with extended dosing. Ann Pharmacother. 2002; 36:236-40. [ Links ]
22. Sindrup S.H., Jensen T.S. Antidepressants in the treatment of neuropathic pain. En: Hansson P.T., Fields H.L., Hill R.G., Marchettini P., editors. Neuropathic pain: pathophysiology and treatment. Seattle: IASP Press; 2001. 169-83. [ Links ]
23. Max M.B., Lynch S.A., Muir J., Shoaf S.E., Smoller B., Dubner R. Effects of desipramine, amitriptyline, and fluoxetine on pain in diabetic neuropathy. N Engl J Med. 1992; 326:1250-6. [ Links ]
24. Raskin J., Pritchett Y.L., Wang F., D'Souza D.N., Waninger A.L., Iyengar S., et al. A double-blind, randomized multicenter trial comparing duloxetine with placebo in the management of diabetic peripheral neuropathic pain. Pain Med. 2005; 6:346-56. [ Links ]
25. Goldstein D.J. Duloxetine versus placebo in patients with painful diabetic neuropathy. Pain. 2005; 116:109-18. [ Links ]
26. Rowbotham M.C., Goli V., Kunz N.R., Lei D. Venlafaxine extended release in the treatment of painful diabetic neuropathy: a double-blind, placebo-controlled study. Pain. 2004; 100:697-706. [ Links ]
27. Barkin R.L., Barkin S. The role of venlafaxine and duloxetine in the treatment of depression with decremental changes in somatic symptoms of pain, chronic pain, and the pharmacokinetics and clinical considerations of duloxetine pharmacotherapy. Am J Ther. 2005; 12:431-8. [ Links ]
28. Dogra S., Beydoun S., Mazzola J., Hopwood M., Wan Y. Oxcarbazepine in painful diabetic neuropathy: a randomized, placebo-controlled study. Eur J Pain. 2005; 9:543-54. [ Links ]
29. Backonja M. Gabapentin for the symptomatic treatment of painful neuropathy. JAMA. 1998; 280:1831. [ Links ]
30. Gorson K.C., Schott C., Herman R., Ropper A.H., Rand W.M. Gabapentin in the treatment of painful diabetic neuropathy: a placebo-controlled, double-blind, crossover trial. J Neurol Neurosurg Psychiatry. 1999; 66:251-2. [ Links ]
31. Lesser H. Pregabalin relieves symptoms of painful diabetic neuropathy: a randomized controlled trial. Neurology. 2004; 63:2104-10. [ Links ]
32. Richter R.W., Portenoy R., Sharma U., Lamoreaux L., Bockbrader H., Knapp L.E. Relief of painful diabetic peripheral neuropathy with pregabalin: a randomized, placebo-controlled trial. J Pain. 2005; 6:253-60. [ Links ]
33. González-Escalada J.R. Pregabalin for the management of peripheral neuropathic pain. Rev Soc Esp Dolor. 2005; 12:169-80. [ Links ]
34. Rosenstock J., Tuchman M., LaMoreaux L., Sharma U. Pregabalin for the treatment of painful diabetic peripheral neuropathy: a double-blind, placebo-controlled trial. Pain. 2004; 110:628-38. [ Links ]
35. Raskin P., Donofrio P.D., Rosenthal N.R., Hewitt D.J., Jordan D.M., Xiang J., et al. Topiramate vs placebo in painful diabetic neuropathy: analgesic and metabolic effects. Neurology. 2004; 63:865-73. [ Links ]
36. Sindrup S.H., Andersen G., Madsen C., Smith T., Brøsen K., Jensen T.S. Tramadol relieves pain and allodynia in polyneuropathy: a randomised, double-blind, controlled trial. Pain. 1999; 83:85-90. [ Links ]
37. Harati Y., Gooch C., Swenson M., Edelman S., Greene D., Raskin P., et al. Double-blind randomized trial of tramadol for the treatment of the pain of diabetic neuropathy. Neurology. 1998; 50:1842-6. [ Links ]
38. Gimbel J.S., Richards P., Portenoy R.K. Controlled-release oxycodone for pain in diabetic neuropathy: a randomized controlled trial. Neurology. 2003; 60:927-34. [ Links ]
39. Watson C.P.N., Moulin D., Watt-Watson J., Gordon A., Eisenhoffer J. Controlled-release oxycodone relieves neuropathic pain: a randomized controlled trial in painful diabetic neuropathy. Pain. 2003; 105:71-8. [ Links ]
40. Gilron I. Morphine, gabapentin, or their combination for neuropathic pain. NEJM. 2005; 352:1324-34. [ Links ]
41. Troels S., Backonja M. New perspective on the management of diabetic peripheral neuropathic pain. Diab Vasc Dis Res. 2006; 3:108-19. [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
dsamper@telefonica.net
(D. Samper Bernal)
Recibido 1 Marzo 2010
Aceptado 1 Junio 2010