Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista de la Sociedad Española del Dolor
versão impressa ISSN 1134-8046
Rev. Soc. Esp. Dolor vol.18 no.3 Madrid Mai./Jun. 2011
Nuestra experiencia con un programa conjunto de mejora de eficiencia en pacientes con patología de raquis
Our experiences with a joint efficiency improvement program in patients with spinal diseases
M. V. Ribera Canudas1, M. C. García Ameijeiras2, A. Gómez Garrido2, J. Medel Rebollo1, A. Mesas Idáñez1 y P. Martínez Ripol1
1Unidad de Dolor.
2Servicio de Rehabilitación. Hospital Universitario Vall d'Hebron. Barcelona
Financiación: Ninguna.
Conflicto de intereses: No declarados.
Dirección para correspondencia
RESUMEN
Objetivo: evaluar el alivo del dolor mediante la escala visual analógica (EVA) en pacientes con dolor crónico de origen vertebral después de la valoración conjunta y recibir tratamiento por un equipo multidisciplinar.
Material y método: estudio prospectivo de 82 pacientes consecutivos con patología raquídea que han sido valorados por el Grupo de trabajo médico (Servicio de Rehabilitación y Unidad del dolor). Se ha volarado la intensidad del dolor mediante el EVA, previo al tratamiento específico según la etiopatogenia del dolor, y a los 3 meses de su realización. Asimismo se han evaluado las patologías asociadas (PA) y su correlación con la causa y el alivio del dolor. Estudio estadístico mediante el programa SPSS.
Resultados: el tiempo de evolución del problema de salud fue de 31,1 meses (DE 22,17). La espera para la visita conjunta fue de 2,9 semanas (DE 1,95). La clínica principal fue la lumbociatalgia en un 83,5% de los pacientes, siendo la patología de canal estrecho el diagnóstico principal en el 45,1% de los casos, seguido de la patología degenerativa (14,6%) y de la estenosis foraminal (11,7%). Se evaluó el EVA inicial y a los 3 meses de la intervención terapéutica ya sea con tratamiento conservador o con técnicas mínimamente invasivas (TMI). Las técnicas terapéuticas empleadas fueron: infiltraciones epidurales (28 casos), bloqueos foraminales (15), bloqueos facetarios (5), estimulación eléctrica transcutánea (3), tratamiento farmacológico (15) y en 16 casos se requirió más de una técnica. El EVA medio inicial fue de 7,75 y a los 3 meses fue de 4,94 existiendo diferencias clínicamente significativas. Asimismo existe una correlación positiva entre la edad y el número de PA, pero no entre el EVA inicial/final y el número de PA. También se ha observado correlación positiva entre el EVA y la etiopatogenia del dolor.
Conclusión: los resultados obtenidos reafirman la necesidad de optimizar los recursos sanitarios utilizados con el fin de mejorar la eficiencia y la eficacia terapéutica.
Palabras clave: Dolor raquídeo. Programa conjunto. Técnicas mínimamente invasivas.
ABSTRACT
Aim: to evaluate the pain relief with the Visual Analogue Scale (VAS) in pacients with chronic spinal pain after receiving treatment and the assessment of a multidisciplinary team.
Material and method: prospective study with 82 consecutive patients with spinal pain which have been assessed by the Medical team (Rehabilitation Department and Pain Unit). The intensity of pain have been evaluated with the Visual Analogue Scale (VAS) before specific treatment regarding the etiopathology of pain and after 3 months. Also the associated pathologies (AP) and their correlation with the cause and the relief of pain have been assessed. The statistical study has been performed with SPSS.
Results: the evolution time of the health problem was 31.1 months (SD 22.17). The waiting time fot the team visit was 2.9 weeks (SD 1.95). The main pathology was lumbosciatalgia (83.5% of the patients), being the narrowing of the spinal canal the main diagnose (45.1% of the cases), followed by the degenerative pathology (14.6%) and the foraminal stenosis (11.7%). The VAS was administered at the beginning and 3 months after the therapeutic intervention, both in the case of conservative treatment or with minimally invasive techniques (MIT). The therapeutic methods used were: epidural infiltrations (28 cases), foraminal blocks (15), facetary block (5), transcutaneous electrical stimulation (3), pharmacological treatment (15) and, in 16 cases, more than one technique was recquired. The mean initial VAS was 7.75 and 4.94 after 3 months, existing clinically significative differences. Also there is a positive correlation between the age and the number of APs, but not between the initial/final VAS and the number of APs. Finally a positive correlation between the VAS and the etiopathogeny of pain was found.
Conclusion: the results obtained reassert the need to optimize the sanitary resources used in order to improve the therapeutic efficiency and efficacy.
Key words: Spinal pain. Team program. Minimally invasive techniques.
Introducción
En los países desarrollados existe una alta prevalencia de enfermedades crónicas del aparato locomotor, altamente incapacitantes y generadoras de dolor. Entre estas enfermedades, los trastornos degenerativos de la columna vertebral, sobre todo lumbar, son una causa muy frecuente de alteración de la funcionalidad y de la calidad de vida, provocando a menudo incapacidad laboral transitoria de media o de larga duración, e incluso comportando la pérdida del empleo.
Se calcula que alrededor de un 70-80% de personas de la población de países desarrollados, padece lumbalgia o lumbociatalgia en alguna ocasión a lo largo de su vida, de modo que puede ser considerada más como una causa natural ligada al envejecimiento que una enfermedad, constituyendo el motivo de consulta más frecuente tanto en Atención Primaria como en otras especialidades como Rehabilitación, Cirugía Ortopédica, Reumatología y Unidades de Dolor (1-3).
Las causas más comunes de dolor de espalda son las espondilolistesis, la estenosis de canal lumbar, los prolapsos y las hernias discales, los síndromes postlaminectomía y la escoliosis del adulto. En muchas ocasiones, al dolor lumbociático nociceptivo se suman componentes de dolor neuropático por alteración radicular.
La estenosis lumbar puede afectar a un 30% de la población por encima de los 60 años de edad, pero solo una parte de estas personas tienen síntomas. Es común que a esta edad, la estenosis raquídea tenga un origen degenerativo, pero también puede deberse a otras causas como una escoliosis, una retrolistesis y también a otras condiciones como un conducto vertebral estrecho congénito, pudiendo a veces, experimentar síntomas a los 20 ó 30 años de edad.
Los pacientes con lumbalgias/lumbociáticas crónicas presentan alteraciones psicosociales debidas habitualmente al propio paciente y a menudo, también, al propio sistema sanitario. En el paciente, junto al dolor, son frecuentes los trastornos de carácter y de sueño, así como sensación de minusvalía asociados a la situación de incapacidad laboral prolongada o total (4).
Otro factor importante, muy determinante en la persistencia del dolor, son las comorbilidades asociadas tanto físicas como psicológicas. Los hábitos en el estilo de vida como la obesidad, la falta de ejercicio físico, el tabaquismo o las toxicomanías, así como las patologías asociadas cardiorrespiratorias, endocrinas o reumáticas, aumentan la morbilidad y el consumo de recursos sanitarios. También es importante no ignorar los rasgos de personalidad y las patologías psiquiátricas como causa perpetuadora de los cuadros dolorosos vertebrales.
Bajo estos postulados, el dolor vertebral se debe considerar como una patología de causa multifactorial siguiendo un modelo biopsicosocial. Se ha demostrado que las técnicas de imagen moderna, la exploración neurofisiológica y una exploración clínica adecuada pueden determinar solamente en un 15% de los casos la causa del dolor en ausencia de hernia discal o déficit neurológico (5). El dolor vertebral puede originarse en múltiples estructuras, ya sea a nivel radicular, a nivel de la articulación interapofisaria, a nivel discal o incluso muscular, siendo en muchas ocasiones la combinación de las diferentes estructuras la causa del dolor (6).
Las técnicas mínimamente invasivas (TMI) en el manejo del dolor crónico han aumentado sustancialmente en los últimos años, incrementándose durante la última década en más de un 180%. Se define como técnica mínimamente invasiva la que se realiza de manera percutánea para la colocación de medicación en una estructura diana causante de dolor, o la ablación de estructuras nerviosas, así como las técnicas de implantación intraespinal para el tratamiento del dolor crónico o incoercible con tratamientos farmacológicos.
Existen diferentes revisiones que intentan definir el grado de evidencia de las diversas técnicas en el tratamiento del dolor vertebral, tanto a corto como a largo plazo, sin poder establecerse actualmente el "gold standard" de actuación debido al carácter multifactorial de esta patología. Diferentes Sociedades en el tratamiento del dolor han intentando desarrollar de manera rigurosa guidelines para el tratamiento del dolor vertebral, como la American Society of Interventional Pain Physicians (ASIPP) que, en su última revisión (7), realiza una exhaustiva definición de las diferentes técnicas y su grado de evidencia.
Sin embargo, a pesar de la necesidad de disponer de Guías de Práctica Clínica para el abordaje de esta patología, la práctica diaria nos reafirma también en la necesidad de contemplar el tratamiento de manera multidisciplinar y coordinada, evitando la duplicidad de las consultas médicas, así como la continua asistencia de muchos de estos pacientes a los centros de urgencias. También debe considerarse que, a menudo, estos enfermos padecen tiempos de espera más o menos prolongados entre las visitas de los diferentes especialistas y la realización de las exploraciones complementarias necesarias que les son solicitadas.
Para mejorar la atención a estos pacientes, nos planteamos establecer un canal específico de atención conjunta por parte de la Unidad de Dolor y del Servicio de Rehabilitación de nuestro hospital.
Nuestro objetivo ha sido mejorar el control del dolor persistente en pacientes adultos afectos de patología degenerativa del raquis, e implementar un programa específico de control y atención terapéutica para mejorar la eficiencia en estos pacientes (8-11).
Material y método
Se creó un grupo de trabajo específico en el que participaron especialistas de ambos servicios y se definieron los criterios de acceso:
- Pacientes provenientes del Servicio de Rehabilitación previamente diagnosticados y con el paquete de pruebas complementarias completo.
- Eficacia limitada de las terapéuticas previamente prescritas, tanto farmacológicas como fisioterápicas.
- Elevada intensidad del dolor.
- Expectativas de mejora con técnicas aplicadas por la Unidad del Dolor, conservadoras o intervencionistas.
Se definieron y establecieron circuitos específicos de acceso y seguimiento para estos pacientes:
- Previamente evaluados por su médico rehabilitador.
- Propuesta de visita a la Unidad de Dolor.
- Formalización de la demanda.
- Citación conjunta en la Unidad de Dolor con agenda propia y específica.
- Valoración conjunta de los dos especialistas.
- Acuerdo terapéutico.
- Definición del calendario de las terapéuticas propuestas.
- Visita de seguimiento a los 3 meses, conjunta o individual según cada paciente específico.
- Valoración de resultados.
En la valoración clínica conjunta de la primera visita, dependiendo de la patología que presenten los pacientes, se decide el tratamiento a realizar, invasivo o conservador.
Las TMI son ampliamente utilizadas en las unidades de dolor y en nuestro hospital se realizan o bien en una sala de tratamientos específica de la unidad, con o sin control de escopia dependiendo de la técnica, o bien en el servicio de radiología, mediante control de TAC.
Antes de realizar las técnicas todos los pacientes deben aportar una analítica con pruebas de coagulación y firmar un consentimiento informado específico para cada técnica. Asimismo, antes de iniciar la técnica prevista se registran constantes vitales y se canaliza una vía venosa.
Las técnicas mínimamente invasivas realizadas han sido:
- Bloqueos epidurales, en secuencias de 3 bloqueos consecutivos con corticosteroides con o sin anestésico local. Estos bloqueos están indicados en lumbociatalgias por discopatías únicas o múltiples, asociadas a compresión radicular o por canal estrecho lumbar (5, 7,12-16).
- Infiltraciones facetarias, en sesión única, administrando anestésico local asociado a corticosteroides en cada articulación apofisaria afectada, realizándose bajo control de fluoroscopia. Estos bloqueos están indicados en lumbalgias o cervicalgias por artrosis interapofisaria (5,7,15). En nuestra Unidad se realiza el bloqueo selectivo del ramo medial de la raíz posterior.
- Infiltraciones foraminales, en sesión única, guiada por TAC, administrando anestésico local y corticosteroides en el nivel foraminal radicular. Estos bloqueos están indicados en radiculopatías (5,7,14).
- Radiofrecuencia en sesión única. Estos bloqueos se realizan bajo control de fluoroscopia o por TAC. La técnica consiste en la introducción de agujas especiales conectadas a un generador de radiofrecuencia, que generan calor en un electrodo situado en la punta, el cual produce coagulación en las terminaciones nerviosas de las pequeñas articulaciones de la columna vertebral. Esta técnica se realiza cuando ha sido efectiva la técnica de infiltración facetaria. Estos bloqueos están indicados en lumbalgias y cervicalgias por afectación de las articulaciones interapofisarias ampliando su uso en el dolor de origen simpático y en patologías que cursan con lesión o disfunción del sistema nervioso (5,7,17,18). En nuestra Unidad la termocoagulación se realiza durante 90 segundos a 70 oC.
- Estimulación eléctrica transcutánea (TENS). La neuroestimulación, responsable de la modulación inhibitoria de la información dolorosa, se realiza mediante un generador externo que emite pulsos de diferente frecuencia e intensidad transmitidos por un par o doble par de electrodos, provocando en la piel del paciente una sensación de burbujeo o contractura fibrilar, como consecuencia de la activación de las fibras nerviosas gruesas que inhiben la transmisión dolorosa de las fibras nerviosas Aδ y C. En nuestra Unidad se realizan 10 sesiones consecutivas y si el tratamiento es efectivo se continúa a nivel domiciliario.
Resultados
De los 82 pacientes, 31 eran hombres y 51 mujeres, la edad media del grupo era de 62,11 años (DE 13,05) y un rango que variaba entre 35-89. En el 83,5% de los pacientes la clínica principal correspondía a lumbociatalgia, y en segundo lugar el 10,1% cervicobraquialgia. El tiempo de evolución del problema de salud fue de 31,1 meses (DE 22,17). El tiempo de espera para esta visita conjunta fue de 2,9 semanas (DE 1,95) (Tabla I).
Como diagnóstico principal el 45,1% de los pacientes presentaban estenosis de canal (EC), 14,6% patología degenerativa, 11,7% estenosis foraminal (EF), 3,7% hernia discal (HD), 2,4% fracturas vertebrales y en el 23,2% restantes se sumaban diferentes diagnósticos principales (Tabla II). En el grupo de más de un tipo de lesión hay 7 pacientes que presentan EC con espondilolistesis, 3 con EC y secuelas de laminectomía, 2 pacientes con EC y EF, 2 con EC y HD, 3 pacientes presentaban HD asociada a patología degenerativa y un paciente que presentaba patología degenerativa y espondilolistesis.
El 28% de los pacientes no presentaban patologías severas asociadas (PA), el 26,8% presentaban una única PA, el 23,2% 2 PA, el 12,2% 3 PA y el 9,8% presentaban más de 3 PA. Dentro de las PA que presentaban los pacientes incluidos en el grupo de trabajo el 25,4% eran hipertensos, el 15,9% presentaban patología cardiaca, el 13,4% eran diabéticos, el 13,4% tenían patología digestiva, el 11,2% presentaban otras patologías osteoarticulares asociadas, 8,7% presentaban neoplasias asociadas, 6,4% patología neurológica, 2,5% patología urológica y 3,1% otras patologías diferentes a las descritas anteriormente como trasplante hepático o renal.
La intensidad del dolor previo a realizar la terapéutica medida mediante la escala analógica visual (EVA) fue en el 91,5% severo, 7,3% moderado y 1,2% leve. Después de aplicar el tratamiento, la intensidad del dolor medido a los 3 meses de realizado el tratamiento fue de 26,9% severo, 57,7% moderado y 15,4 leve (Fig. 1). El EVA medio inicial era de 7,75 con un rango de 3-10, y el EVA final medio fue de 4, 94, con un rango de 1-9.
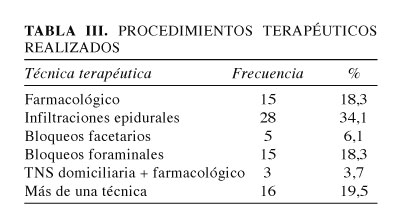
Las técnicas terapéuticas empleadas fueron: las infiltraciones epidurales (28 casos), bloqueos foraminales (15), tratamiento farmacológico (15), bloqueos facetarios (5), estimulación eléctrica transcutánea (TNS) domiciliaria asociado a tratamiento farmacológico (3) y en 16 casos se requirió la utilización de más de una técnica mínimamente invasiva (Tabla III).
Al analizar la técnica empleada en función de cada entidad patológica, se constata que en 11 de los pacientes que presentaban EC fue preciso mantener tratamiento farmacológico, no pudiendo realizarse otras técnicas dada la severidad de sus pluripatologías concomitantes y de acuerdo con los propios pacientes. A 10 con EC se les realizaron infiltraciones epidurales, 7 requirieron el uso de más de una técnica, a 4 bloqueos facetarios, a 4 bloqueos foraminales y a uno electroterapia.
En los pacientes con EF, a 4 se les realizaron bloqueos foraminales, a 2 infiltraciones epidurales, a 1 TNS domiciliaria asociada a tratamiento farmacológico y otro se mantuvo con tratamiento farmacológico.
Encontramos en nuestra muestra, una asociación estadísticamente significativa entre la mejoría del EVA antes y después de la terapéutica, siendo los pacientes que presentaban un EVA más elevado en la valoración inicial, quienes también lo presentaban una vez realizado el procedimiento terapéutico.
Existen diferencias estadísticamente significativas entre el número de patologías que presentan los pacientes y la edad de estos, siendo los de más edad, los que más número de PA presentan.
En nuestra muestra, los pacientes que no tenían ninguna PA asociada, obtienen una mejoría del EVA final, en 3,4 puntos, mientras que los que tienen más de 3 PA, mejoran 2,16 puntos en el EVA final (Tabla IV), si bien, debe señalarse que esta diferencia no es estadísticamente significativa.
Sí existen diferencias estadísticamente significativas entre la edad de los pacientes y el diagnóstico, siendo los pacientes de más edad los que presentaban EC, o más de un tipo de lesión. Asimismo, existen diferencias estadísticamente significativas entre el EVA final y el diagnóstico principal, siendo los pacientes que tenían más de una lesión los que tienen un EVA final más alto. No existen diferencias estadísticamente significativas entre el EVA antes de realizar la TMI con el diagnóstico principal. Sí constatamos diferencias, con significación estadística, entre la modificación del EVA final con relación al diagnóstico principal, siendo los pacientes con más de un tipo de lesión los que nuevamente menos mejoraban (Tabla V).
No existe, en nuestra muestra, una asociación estadísticamente significativa entre la técnica realizada / la edad del paciente / EVA inicial / EVA final / diferencial EVA.
Discusión
La mayor parte de los episodios de dolor lumbar se resuelven en pocas semanas de forma satisfactoria, pero existe un grupo de pacientes en los cuales el cuadro se cronifica y puede ser de difícil manejo terapéutico. Algunos de estos pacientes, entre el 2-3% llegan incluso a precisar cirugía en algún momento de su evolución (4).
Nuestra muestra está formada por pacientes que ya previamente habían realizado varios tratamientos con éxito escaso o solo temporal, y que tenían un tiempo de evolución prolongado. Existe un sesgo inevitable, ya que los pacientes que rechazaban valorar la realización de una TMI no se han incluido; también se debe tener presente que algunos de estos pacientes padecen cuadros neoplásicos no óseos, sin metástasis, o eran portadores de trasplante renal o hepático lo que limitaba las posibilidades terapéuticas.
La mayor parte de los pacientes atendidos han sido mujeres, con una relación 1/1,6.
De la revisión de los pacientes a los que se les realizó este programa conjunto, se concluyen los siguientes datos:
- Todos presentaban dolor intenso: EVA medio de 7,75.
- La patología prevalente ha sido la de columna lumbar, y el diagnóstico principal más frecuente ha sido la estenosis de canal lumbar, con más del 45% de la muestra.
- La rapidez en la valoración conjunta ha sido muy bien valorada por todos los pacientes. La media de espera para la primera visita conjunta, ha sido de 2,9 semanas.
- Las técnicas más utilizadas han sido los bloqueos epidurales. Si comparamos nuestros resultados con los publicados en la revisión realizada por la ASIPP (7) de las diferentes técnicas utilizadas en nuestra muestra, no difieren significativamente con el grado de evidencia que atorgan a cada intervención a los 3 meses de evolución, teniendo muy presente el carácter multifactorial en la etiopatogenia del dolor y las dificultades que conlleva tanto poder diferenciar la causa principal, como evaluar la intensidad del dolor en pacientes con dolor crónico con un componente emocional muy elevado.
Nuestro análisis confirma la eficacia de las TMI en este cluster de patologías del aparato locomotor, medida a través de la mejoría del EVA, en cambio, no hemos podido correlacionarlo positivamente con el estado general del paciente, sí con la edad y el diagnóstico principal y también este con el EVA final.
En nuestra opinión, esta línea de trabajo conjunta permite evaluar desde diferentes ángulos el impacto que la discapacidad genera en el paciente y optimizar las posibilidades terapéuticas en cada caso con un alto valor añadido, ya que se disminuyen de forma significativa los tiempos de espera y se mantiene el continuum asistencial, lo que es muy bien valorado tanto por los pacientes como por los propios profesionales implicados.
Consideramos que nuestros datos están también en la línea de los publicados por Sanz-Ayan y George (8,19), por ello nos parece adecuado impulsar este tipo de colaboraciones de forma programada.
En nuestra opinión, esta experiencia permite optimizar los recursos sanitarios utilizados, obteniendo un buen nivel de eficacia terapéutica y de satisfacción de los pacientes incluidos.
Agradecimientos
A todos los profesionales tanto del Servicio de Rehabilitación como de la Unidad del Dolor que han colaborado en este proyecto.
Bibliografía
1. Van Tulder MW, Koes BW, Bouter JM. A cost of illnes study of back pain in te Netherlans. Pain 1995;62(2): 233-40. [ Links ]
2. Carey TS, Evans AT, Hadler NM, Lieberman GM, Kalsbeek WD, Jackman AM, et al. Acute severe low back pain. A population-based study of prevalence and care-seeking. Spine 1996;21(3):339-44. [ Links ]
3. Benoist M. The natural history of lumbar disc herniation and radiculopathy. Joint Bone Spine 2002;69:155-60. [ Links ]
4. Hadler NM. Work incapacity form low back pain. Cli Orth Rel Rec 1997;336:79-93. [ Links ]
5. Bogduk N, McGuirk B. Causes and sources of chronic low back pain in medical management of acute and chronic low back pain. An evidence-based approach: Pain Research and Clinical Management. Vol. 13. Amsterdam: Elsevier Science BV; 2002. p. 115-26. [ Links ]
6. Manchikanti L, Singh V, Pampati V, Damron K, Barnhill R, Beyer C, et al. Evaluation of the relative contributions of various structures in chronic low back pain. Pain Physician 2001;4:308-16. [ Links ]
7. Boswell MJ, Trescot AMS, Datta S, Schltz DM, Hansen HC, Abdi S, et al. Interventional techniques: evidence-based practice guidelines in the management of chronic spinal pain. Pain Physician 2007;10:7-111. [ Links ]
8. Sanz Ayan MP, Fatela LV, Martínez Salio A, et al. Labor del médico rehabilitador dentro de una Unidad Multidisciplinar del Dolor. Rehabilitación 2007;41(2): 67-72. [ Links ]
9. Lorenzo S. Hacia nuevos planteamientos de calidad. El paciente como coprotagonista. Informe SESPAS 2008. Gac San 2008;22(Supl.1):186-91. [ Links ]
10. Robles Garcia M, Dierssen Sotos T, Llorca Diaz J, et al. En busca de la excelencia: el perfil del paciente "supersatisfecho". Rev Calidad Asistencial 2004;19(1): 34-7. [ Links ]
11. Martínez Maestre MA, Ramos Cuadra A, González Cejudo C , Álvarez Nevada M. Un modelo de gestión de consultas en un centro de especialidades: implicación y comunicación de los profesionales como claves del éxito. Rev Adm Sanit 2007;5(2):293-309. [ Links ]
12. Neira F, Ortega JL. Revisión del tratamiento con corticoides en el dolor de espalda según la medicina basada en la evidencia. Rev Soc Esp Dolor 2009;16 (6):352-69. [ Links ]
13. Manchikanti L. Role of neuraxial steroids in interventional pain management. Pain Physician 2002;5:182-99. [ Links ]
14. Yong I, Garrett MD, Hyman S, et al. The use of lumbar epidural/ transforaminal steroids for managing spinal disease. J Am Acad Orthop Surg 2007;4:228-38. [ Links ]
15. Sanjee A, Muhammad SM. Patient's response to facet joint injection. Acta Orthp Bel 2007;73:230-3. [ Links ]
16. Armon C, Argoff CH, Samuels J, Backonja M. Assesment: use of epidural steroid injections to treat radicular lumbosacral pain: Report of the therapeutics and technology Assessment Subcommittee of the American Academy of Neurology. Neurology 2007;68:723-9. [ Links ]
17. Bogduk N. Lumbar radiofrequency neurotomy. Clin J Pain 2006;22:409. [ Links ]
18. Dreyfuss P, Baker R, Leclaire R, Fortin L, Lambert R, Bergeron Y, et al. Radiofrequency facet joint denervation in the treatment of low back pain: a placebo-controlled clinical trial to assess effi-cacy. Spine 2002;27:556-67. [ Links ]
19. George SZ, Hirsh AT. Distingishing patient satisfaction with treatment delivery from treatment effect: a preliminary investigation of patient satisfaction with symtomps after physical therapy treatment of low back pain. Arch Phys Med Rehabil 2005;86:1338-44. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Ma Victoria Ribera
Hospital Universitario Vall d'Hebrón
Unidad de Dolor
Passeig de la Vall d'Hebrón, 119
08035 Barcelona
e-mail: mvribera@vhebron.net
Recibido: 15-01-11.
Aceptado: 16-03-11.