INTRODUCCIÓN
El síndrome de dolor miofascial (SDM) se define como un síndrome doloroso crónico de origen muscular, de carácter regional, y que se caracteriza por la presencia de puntos dolorosos denominados "gatillo", que se encuentran dentro de una banda muscular palpable y produce patrones de dolor referido y respuesta de contracción local a la estimulación mecánica 1) (2) (3.
El punto gatillo (PG) se define 2 como un foco de irritabilidad en el músculo, que se manifiesta cuando es estimulado por presión o estiramiento, y produce un punto de dolor local con un patrón de dolor referido y ocasionalmente fenómenos autonómicos.
Se ha estimado que la prevalencia del SDM es del 30 % en la consulta de atención primaria 3, aunque otros autores mencionan una incidencia de hasta el 45 y el 54 % en hombres y mujeres, respectivamente 4. Al parecer el SDM es más frecuente en mujeres entre los 30 y 50 años, así como en pacientes que realizan movimientos repetitivos con los músculos del cuello, cintura escapular y miembros superiores. En cuanto a la localización, se ha reportado que el músculo trapecio es el más frecuentemente afectado 5) (6.
El tratamiento del SDM ha incluido medios conservadores y procedimientos invasivos. Dentro de los medios conservadores se incluyen fármacos 7 (analgésicos, antinflamatorios no esteroideos, relajantes musculares, opioides y antidepresivos), modalidades de terapia física 8 (calor superficial, crioterapia, ultrasonido, electroterapia, láser, terapia por ondas de choque, ejercicios de estiramiento, masaje, técnicas de relajación) e incluso el uso de kinesiotape 9 con evidencia variable de su eficacia.
Dentro de los procedimientos invasivos se incluyen tratamientos como punción seca de los puntos gatillo con aguja 7) (10) (11, la infiltración con anestésicos locales 12 y esteroides 13 en los puntos gatillo. De igual forma se ha utilizado la toxina botulínica tipo A (TXB A) para la infiltración de puntos gatillo 14) (15) (16) (17) (18) (19) (20.
En la literatura científica se ha reportado la eficacia del uso de la TXB A en el tratamiento del SDM. En los estudios de revisión sistemática 21) (22) (23 se ha reportado un efecto favorable de la toxina botulínica en la disminución del dolor por SDM, sin embargo también se concluye que son necesarios más estudios para poder establecer el grado de recomendación para su uso.
En algunos países europeos es frecuente el uso de medicamentos homeopáticos complejos para el tratamiento del dolor de origen músculo esquelético; esta modalidad complementaria de la medicina es denominada medicina antihomotóxica y se basa en la administración por vía oral, subcutánea, intramuscular o intravenosa de una combinación de péptidos de origen vegetal, mineral y animal, diluidos en muy bajas concentraciones (homeopatizados) 24. Algunos autores han mencionado buena eficacia de estos medicamentos antihomotóxicos (ATH) aplicados vía subcutánea o intramuscular en el tratamiento del dolor miofascial, utilizando medicamentos como Traumeel(r) S, Spascupreel(r), Gels Homaccord(r) y Lymphomyosot(r), aplicados de forma combinada vía subcutánea o intramuscular sobre los puntos gatillo 25) (26.
En relación con el medicamento Traumeel(r) S, se considera que es capaz de inducir inmunomodulación del proceso inflamatorio; in vitro ha demostrado disminuir la secreción de mediadores de la inflamación como TNF-a y IL-1b 27. En estudios clínicos, se reportó eficacia como modulador del dolor y la inflamación en patologías músculo-esqueléticas como epicondilitis, incluso con la misma eficacia que algunos antinflamatorios no esteroideos 28. Spascupreel(r) es considerado como un medicamento con efectos relajantes sobre la musculatura lisa y musculatura estriada, y se ha reportado eficacia para tales indicaciones 29. En medicina antihomotóxica, se considera que el medicamento Lymphomyosot(r) favorece el drenaje del sistema linfático, por lo que se le atribuye un efecto antiedema; se ha reportado eficacia en la disminución del linfaedema en estudios experimentales de laboratorio 30.
En un estudio tipo ensayo clínico controlado, realizado por Egocheaga y cols. 31, se trataron pacientes con diagnóstico de fibromialgia con una combinación de medicamentos ATH que incluía Traumeel(r) S y Spascupreel(r) vía subcutánea sobre los puntos dolorosos y gatillo, reportando una respuesta terapéutica favorable en favor al grupo de intervención, con una respuesta notable en las regiones del cuello, hombro y cintura escapular. La eficacia de los medicamentos ATH en el tratamiento de diversas patologías ha sido evaluada en una revisión sistemática de ensayos clínicos, donde a pesar de que se obtuvieron resultados favorables con este tipo de medicamentos, se concluyó que los estudios tenían mala calidad metodológica, por lo que se sugiere más evidencia para determinar su eficacia 32.
El objetivo del estudio fue determinar la eficacia del efecto terapéutico de una combinación de medicamentos ATH aplicados vía intramuscular en el tratamiento del SDM de cuello y cintura escapular, comparando contra la aplicación de TXB A como tratamiento de referencia y contra solución salina como tratamiento placebo.
MATERIALES Y MÉTODOS
El estudio se realizó en el servicio de Medicina Física y Rehabilitación del Centro Médico Nacional 20 de Noviembre del ISSSTE, en la ciudad de México, previa autorización por el comité de Ética e Investigación de dicho Centro Médico, con número de registro 4702009.
Se trató de un estudio experimental, longitudinal, prospectivo, comparativo, ciego, tipo ensayo clínico controlado.
El universo de estudio estuvo conformado por los pacientes que asistieron por primera vez al servicio de Medicina Física y Rehabilitación con diagnóstico de "dolor cervicodorsal", enviados para interconsulta por los servicios de Reumatología y Neurología. Se reclutó una muestra total de 31 pacientes, conformado por aquellos que cumplieron los siguientes criterios de inclusión:
Derechohabientes al CMN 20 de Noviembre.
Con criterios diagnósticos de SDM de cuello y cintura escapular en cualquiera de las fases de la historia natural de la enfermedad.
De 18 a 80 años de edad de ambos géneros.
Residentes del Distrito Federal y área metropolitana.
Se excluyó del estudio a los pacientes que durante la evaluación inicial presentaron:
Alergia conocida a la TXB A.
Pacientes que se encontraban tomando medicamentos analgésicos, AINE, relajantes musculares, neuromoduladores o tratamiento con terapia física durante las 4 semanas previas.
Pacientes que se encontraban en tratamiento con medicamentos que intervienen con la función de la placa neuromuscular.
Pacientes con diagnóstico de artritis reumatoide, espondiloartrosis cervical grado III y IV, enfermedades de la placa neuromuscular, radiculopatía cervical, canal cervical estrecho y/o plexopatía braquial y pacientes postoperados de columna cervical de cualquier causa, así como mujeres embarazadas.
La muestra fue dividida en 3 grupos mediante un proceso aleatorizado simple:
Grupo de tratamiento con TXB A, conformado por 11 pacientes.
Grupo de tratamiento con combinación de medicamentos ATH: Traumeel S(r), Gels Homaccord(r), Spascupreel(r) y Lymphomyosot(r), conformado por 10 pacientes.
Grupo control, conformado por 10 pacientes a los cuales se les aplicó solución salina al 0,9 % como tratamiento placebo.
Evaluaciones
Previa aceptación de participar en el estudio y aprobación del consentimiento informado por parte de los pacientes captados, se procedió a corroborar clínicamente el diagnóstico correcto de síndrome de dolor miofascial y a realizar las siguientes evaluaciones:
Movilidad cervical global, medida con goniómetro. Se tomaron como valores normales: flexión 40°, extensión 30°, rotación 90° por lado y lateralización 45° por lado. Para nuestro estudio, esta variable se reportó como una sumatoria global de los rangos mencionados, obteniendo un total de 340° como valor máximo de normalidad 33.
Valoración de fuerza muscular, para lo cual se utilizó la escala de Lovett calificada de 0 a 5, valorando los siguientes grupos musculares: músculos extensores de cuello, flexores de cuello y rotadores de cuello. Para nuestro estudio esta variable se reportó como una puntuación promedio de los 4 grupos musculares evaluados 33.
Identificación, localización y numeración de puntos gatillo, lo cual se realizó mediante exploración física con método de digitopresión.
Intensidad del dolor cervical y de trapecios, determinada mediante Escala visual análoga (EVA), en la cual el paciente determinó mediante método gráfico el nivel del dolor, marcando en el intervalo entre 0 y 10.
Índice de discapacidad del cuello, el cual consta de 10 ítems, calificados de 1 a 6, para una puntuación total de 60. A mayor puntuación mayor discapacidad. Para nuestro estudio el resultado se reportó como porcentaje de discapacidad (cociente de la puntuación obtenida entre puntuación total x 100) 34.
Intervención
El tratamiento consistió en la aplicación intramuscular de una combinación de medicamentos ATH, TXB A o solución salina al 0,9 % (según el grupo) en los puntos gatillo detectados en los músculos de la región cervicodorsal: trapecio superior, esternocleidomastoideo, escaleno anterior, elevador de la escápula, romboides y latísimo del dorso. Cada grupo recibió 3 sesiones, una cada semana.
Los pacientes del grupo de tratamiento con medicina antihomotóxica recibieron tratamiento con una combinación de medicamentos ATH que incluía Traumeel S(r), Gels Homaccord(r), Spascupreel(r) y Lymphomyosot(r), a razón de una ampolleta de cada uno de ellos. Cada paciente recibió 1 ml de esta combinación por punto gatillo, aplicando el mismo tratamiento en las 3 sesiones.
Los pacientes del grupo de TXB A fueron tratados con toxina botulínica (tipo Incobotulinumtoxin A) con peso molecular de 150 Kd. Se diluyó el frasco de 100 unidades en 1 ml de solución salina al 0,9 %. En la primera sesión recibieron la aplicación de 10 unidades por punto gatillo encontrado. Posteriormente, en las sesiones 2 y 3 se les aplicó solución salina al 0,9 % a razón de 1 ml por punto gatillo, con el objetivo que recibieran el mismo número de sesiones que los otros grupos.
A los pacientes del grupo placebo se les aplicó 1 ml de solución salina al 0,9 % por punto gatillo durante las 3 sesiones.
El día de la primera sesión, a todos los pacientes se les proporcionó una hoja con un programa de ejercicios de movilización de cuello y cintura escapular y se les pidió que lo llevaran a cabo como programa de casa.
Las valoraciones se realizaron al iniciar el tratamiento y a las 6 semanas.
Análisis estadístico
Para el procesamiento de datos se utilizó el programa estándar SPSS (versión 16). Las mediciones descriptivas fueron presentadas porcentajes, medias y desviaciones estándar. La diferencia de las características basales entre los 3 grupos fue evaluada con ANOVA de un factor. El análisis de la respuesta al tratamiento se realizó por intención a tratar y por pacientes tratados que terminaron el protocolo; para dicho análisis se utilizaron: para el análisis se utilizó la prueba de Wilcoxon para muestras pareadas y la Prueba U de Mann Whitney para muestras no pareada. Se tomó como estadísticamente significativa una p < 0,05.
RESULTADOS
Características basales
Se incluyeron en el estudio 31 pacientes, 28 del género femenino y 3 del género masculino; 11 pacientes en el grupo de TXB A, 10 en el grupo de tratamiento ATH y 10 en el grupo de solución salina. De los 31 pacientes, 17 habían recibido otro tipo de tratamiento anteriormente (terapia física, acupuntura o tratamiento farmacológico), sin embargo, desde 4 semanas antes del estudio, ninguno de ellos se encontraba bajo tratamiento. En la Tabla I se aprecian las características basales de los grupos de estudio.
Respuesta a tratamiento
La respuesta al tratamiento se determinó comparando las mediciones basales contra las mediciones a las 6 semanas. Los resultados para cada una de las variables analizadas se expresan en las Tabla II y Tabla III para el grupo de TXB A, en la Tabla IV para el grupo de medicamentos ATH y en la Tabla V para grupo control.
TABLA II RESPUESTA AL TRATAMIENTO: GRUPO TXB A (ANÁLISIS POR INTENCIÓN A TRATAR)

Media* (desviación estándar). U Mann Whitney +.
TABLA III RESPUESTA AL TRATAMIENTO: GRUPO TXB A (ANÁLISIS POR PACIENTES TRATADOS QUE TERMINARON EL PROTOCOLO)
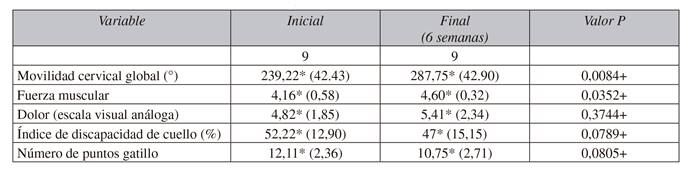
Media* (desviación estándar). Wilcoxon +.
TABLA IV RESPUESTA AL TRATAMIENTO: GRUPO MEDICAMENTOS ATH (ANÁLISIS POR INTENCIÓN A TRATAR Y POR PACIENTES TRATADOS QUE TERMINARON EL PROTOCOLO)

Media* (desviación estándar). Wilcoxon +.
Efectos adversos
Se reportaron efectos adversos en 5 de los 11 pacientes del grupo de tratamiento con TXB A, los cuales consistieron en dolor en el sitio posterior a la aplicación de toxina botulínica, dolor en región cervical y de cintura escapular de mayor intensidad en relación con la valoración inicial, así como cefalea universal, visión borrosa, náusea y mareo, con duración de hasta 3 semanas. Por lo anterior se tuvo que eliminar del estudio a 2 de los 5 pacientes con efectos adversos debido a que los pacientes no aceptaron continuar en el estudio. A estos pacientes se les aplicó finalmente terapia física, analgésicos y AINE.
No se encontraron efectos adversos en los pacientes del grupo de tratamiento con medicamentos ATH ni en el grupo control.
DISCUSIÓN
En nuestro estudio, la prevalencia de SDM de cuello y cintura escapular fue mayor en mujeres (90,4 %), como se ha reporta en la literatura científica 15.
En relación con la eficacia de las sustancias aplicadas para la disminución del dolor y disminución del número de puntos gatillo, en los 3 grupos se presentaron efectos favorables, pero las diferencias fueron estadísticamente significativas solo en el grupo de tratamiento con medicamentos ATH, tanto en el análisis por intención a tratar como en el análisis por pacientes tratados que terminaron el protocolo.
Estos resultados coinciden con lo reportado por otros autores sobre el hecho de que la aplicación de TXB A en SDM no mostró mayor eficacia que la aplicación de otras sustancias como anestésicos locales o esteroides 12) (13.
Los resultados obtenidos sobre la eficacia de los medicamentos AHT en la disminución del dolor y de los puntos gatillo, coincide con la eficacia de estos medicamentos reportada por Egocheaga y cols. para tratar puntos dolorosos y gatillo en pacientes con fibromialgia 31.
En los parámetros funcionales evaluados que incluyeron arcos de movilidad, fuerza muscular e índice de discapacidad de cuello, se encontraron cambios favorables en los 3 grupos de tratamiento, siendo significativos en el grupo de TXA cuando el análisis se realizó por pacientes tratados que terminaron el protocolo, sin embargo esta significancia se perdió al analizar por intención a tratar.
Es importante mencionar que del grupo de TXB A se eliminaron 2 pacientes por presentar efectos adversos como incremento del dolor en relación con el nivel inicial, cefalea universal intensa, mareo y náuseas. La aplicación de TXB A no está exenta de riesgo y se han reportado incluso complicaciones que incluyen síntomas parecidos a las enfermedades de la placa neuromuscular 35. En los grupos de medicamentos ATH y placebo no se presentaron efectos adversos y los procedimientos fueron bien tolerados.
Otro aspecto que hay que analizar es la relación costo-beneficio. En relación con ello hay que mencionar que el beneficio fue estadísticamente superior en el grupo de medicamentos ATH sobre el grupo de TXB A y grupo placebo; a esto se suma que el costo por punto de aplicación de la TXB A es aproximadamente 20 veces superior al costo por punto de aplicación de la combinación de los medicamentos ATH. A pesar de que se han encontrado efectos favorables en la disminución del dolor en SDM con la aplicación de TXB A 21) (22) (23, es probable que su elevado costo sea una limitante para su aplicación, por lo que es necesario encontrar otros tratamientos que tengan una eficacia similar pero menor costo.
Limitaciones
Dentro de las limitaciones de nuestro estudio se encuentra el bajo número de pacientes, que al final del estudio fue un total de 29; por lo que consideramos son necesarios más estudios que incluyan un mayor número de pacientes para poder confirmar la eficacia de los medicamentos ATH en el tratamiento del SDM cervical y de cintura escapular.
CONCLUSIONES
Con base a los resultados obtenidos y a la literatura científica disponible, podemos mencionar que la combinación de medicamentos AHT Traumeel(r) S, Spascupreel(r), Gels Homaccord(r) y Lymphomyosot(r), aplicados vía intramuscular en los puntos gatillos, puede ser una opción de tratamiento que permita disminuir el dolor y el número de puntos gatillo en pacientes con SDM cervical y de cintura escapular, con una eficacia mayor, o por lo menos similar TXB A, pero con un costo mucho menor. Los medicamentos ATH representan pues otra alternativa de tratamiento en el SDM, que aún no cuenta con un tratamiento estándar de oro.
















