Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Gerokomos
versão impressa ISSN 1134-928X
Gerokomos vol.18 no.4 Barcelona Dez. 2007
ORIGINALES
Una aproximación al impacto del coste económico del tratamiento de las úlceras por presión en España
An approach to the economic impact of the treatment of pressure ulcers in Spain
J. Javier Soldevilla Agreda1; Joan-Enric Torra i Bou2; John Posnett3; José Verdú Soriano4; Lorena San Miguel5; José M. Mayan Santos6
1Enfermero. Área de Gestión Clínica de Enfermedades Infecciosas y Medicina Preventiva. Servicio Riojano de Salud. Profesor Enfermería Geriátrica. Escuela U. de Enfermería de Logroño. Director del GNEAUPP.
2Enfermero. Clinical Manager. División Curación de Heridas. Smith & Nephew. España. Exsubdirector GNEAUPP.
3Catedrático de Economía de la Salud. Universidad de York. Head of Health Economics and Outcomes Research. División Curación de Heridas. Smith & Nephew. Reino Unido.
4Enfermero. Doctor. Profesor Titular Escuela U. Dpto. de Enfermería Comunitaria, Medicina Preventiva y Salud Pública e Historia de la Ciencia. Universidad de Alicante. Miembro Comité Director GNEAUPP.
5Economista. Internacional Reimbursemen Specialist. División Curación de Heridas. Smith & Nephew. Reino Unido.
6Catedrático de Enfermería Geriátrica. Universidad de Santiago de Compostela.
Artículo original publicado en: Soldevilla Agreda J, Torra i Bou JE, Posnett J, et al. The burden of pressure ulcers in Spain. WOUNDS. 2007; 19 (7): 201-206. Used with permission from WOUNDS: A Compendium of Clinical Research and Practice. Copyright (c) 2007 HMP Communications.
Dirección para correspondencia
RESUMEN
Las úlceras de presión son un importante problema de salud en todas las escenas del cuidado y tiene un gran impacto en los pacientes y en los recursos del Sistema de Salud y socio-sanitario.
El objetivo de este estudio es el de estimar el coste del tratamiento global de las úlceras por presión en España usando para ello información proveniente de diferentes fuentes de datos primarias.
Este estudio demuestra que el costo de tratamiento de una úlcera de presión aumenta substancialmente en razón directa con la severidad de la úlcera, yendo desde los 24 € ([$ 32.16], Grado I) a los 6.802 € ([$ 9.115], Grado IV) para pacientes tratados en hospitales. La severidad de la úlcera aumenta el costo global porque el tiempo de curación es más prolongado y la incidencia de complicaciones más alta en los casos más severos.
El costo total de tratamiento de las úlceras por presión en España en un año es aproximadamente de 461 millones de euros ([$ 618 millones], cerca del 5% del gasto sanitario anual). De este montante, el 15% lo representan el costo de apósitos y otros materiales, mientras que el 19% lo representan el costo del tiempo de enfermería, y el 45% del total lo representa el costo de las estancias extra en el hospital relacionadas con estas lesiones.
Palabras clave: Costo, úlceras por presión, España.
SUMMARY
Pressure ulcers are a seriuos and debilitating condition treated in all care settings and have a significant impact in both patients and healtcare resources. The objetive of this study was to estimate overall treatment costs to the Spanish healthcare system by using a bottom-up costing approach.
This study demonstrates that the cost to heal a pressure ulcer increases substantially with the severity of the ulcer, ranging from € 24 ([$ 32.16], Grade I) to € 6.802 ([$ 9.115], Grade IV) for patients treated in hospitals. Ulcer severity increases overall cost because the time to heal is longer and the incidence of complications is higher in more severe cases. The total cost of pressure ulcer treatment in Spain is approximately 461 million ([$ 618 million], roughly 5% of total annual healthcare expenditure). Of this, 15% represents the cost of dressings and other materials, while 19% represents the cost of nursing time, and 45% represents the cost of ulcer-related hospital stys.
Key words: Burden, pressure ulcers, Spain.
Introducción
Hoy en día nadie pone en discusión que las úlceras por presión (upp) constituyen un importante problema para el Sistema de Salud; y su atención, un importante desgaste económico. La cuantificación del coste aproximado de la atención a las upp puede aportar información de gran utilidad para:
• El dimensionamiento global de dicho problema.
• Establecer las variables que configuren el coste de las mismas.
• Cuantificar y analizar el impacto de intervenciones, tanto de prevención como de tratamiento.
Tratándose de un problema de salud que se divisa como importante (1,2), paradójicamente existen pocos trabajos en la literatura que permitan hacer un dimensionamiento global del impacto económico de las upp, y algunos de los que hay publicados se basan en asunciones de tipo general (3). Aproximaciones en nuestro país, como en el caso de la Comunidad Autónoma de la Rioja (4), sitúan el coste alrededor de los setenta millones de las antiguas pesetas (unos 421.000 €) según datos del año 1999. Quizá el estudio de costes asociados a las upp más preciso, hasta la fecha, sea el llevado a cabo por Bennet, Dealey y Posnett en el año 2002 en el Reino Unido (5), donde se estableció que el coste de tratar una upp oscilaba desde 1.064 libras esterlinas para el estadio I hasta 10.551 para el estadio IV, señalando que el coste se incrementa con el estadio porque aumenta el tiempo de cicatrización y la incidencia de complicaciones. En dicho estudio se estimó un coste total para el Reino Unido entre 1,4 y 2,1 millones de libras esterlinas anuales (lo que suponía un 4% del presupuesto del Servicio de Salud Inglés). Basándose en este mismo estudio, Posnett y Torra (6) extrapolaron en 2003 los datos a la realidad española, determinando costes por episodio de 211 € para el estadio I y de 16.600 € para el estadio IV. El coste global anual para nuestro sistema se estimó entonces en 1.687 millones de €, que supone un 5,2% del gasto sanitario total de nuestro país. Ante estas distintas valoraciones, se hace patente la necesidad de disponer de datos económicos más certeros centrados en la realidad de nuestro país que permitan una irreprochable aproximación al impacto del problema de las upp en España.
En coherencia con la línea de investigación iniciada en 1999 (4), en el seno del Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas (GNEAUPP) se planteó la realización de un estudio que permitiese cuantificar las diferentes variables implicadas en el coste de estas lesiones, con datos lo más cercanos posibles a la realidad de nuestro país en lo relativo a:
• Los costes en tres escenarios diferentes: pacientes tratados desde la atención primaria de salud, pacientes tratados en hospitales y pacientes tratados en centros sociosanitarios.
• Los costes totales y separados por las siguientes variables: tiempo de enfermería, estancias hospitalarias añadidas para hospitales y centros sociosanitarios y materiales.
Material y método
Para el cálculo de los indicadores de costes se realiza la triangulación de la información proveniente de tres fuentes de datos primarias; a saber:
a) Los datos relativos al número de upp tratadas en los tres niveles asistenciales.
Estos datos provienen del 2º Estudio Nacional de Prevalencia de upp realizado en el año 2005 por el GNEAUPP con el soporte de la División de Curación de Heridas de Smith & Nephew (7); de dicho estudio se ha obtenido información relativa a la prevalencia de upp, tipología de lesiones según estadio, antigüedad de las lesiones, superficie de las mismas y lugar donde se habían originado, tanto en atención primaria, como en la atención hospitalaria y sociosanitaria.
b) La información relativa al tiempo estimado para la cicatrización según el estadio de las úlceras.
Datos provenientes del análisis de los cuestionarios administrados a un panel de expertos a los que se solicitaba información relacionada con el tratamiento de las upp incidiendo en el tiempo estimado para la cicatrización de lesiones según superficie, estadio y nivel asistencial, tiempo para realizar las curas, estimación de la ocurrencia de infecciones locales y generales, valoración del incremento de estancias hospitalarias en hospitales y centros sociosanitarios y porcentaje de lesiones atendidas dentro y fuera de cada nivel asistencial.
Se definió como panel de expertos a los asistentes al 2º Encuentro Nacional de Comisiones de Úlceras por Presión organizado por el GNEAUPP en Arnedillo (La Rioja) durante los días 16 y 17 de noviembre de 2005, quienes dieron su conformidad a la cumplimentación de un cuestionario con variables relacionadas con el tratamiento de las upp. Se obtuvieron correctamente cumplimentados un total de 77 cuestionarios, 20 (un 26%) procedentes de profesionales de atención primaria (APS), 51 (un 66,2%) de profesionales de hospitales y 6 (un 7,8%) de profesionales de centros sociosanitarios. En el caso de los profesionales del ámbito de la APS su experiencia profesional media era de 22,1 (5,3 DE) años, en el caso de los profesionales de hospitales era de 17,2 (8 DE) años y en el de los profesionales de atención sociosanitaria de 15,6 (9,8 DE) años.
Se solicitó al panel de expertos información por niveles asistenciales relativa al tiempo necesario para la cicatrización, el número de curas y el tiempo por cura según tres posibles medidas de upp "tipo" de estadio I, II, III y IV.
También se solicitó al panel de expertos información relativa al porcentaje de tiempo (evolución) de los diferentes estadios de upp atendidas en cada nivel asistencial, el porcentaje de upp que se infectan y que requieren de tratamiento antimicrobiano local, el porcentaje de upp que se infectan y que requieren de tratamiento antibiótico sistémico, el porcentaje de upp en las que interviene el médico en su tratamiento, incremento de estancia en las upp atendidas en hospitales y centros sociosanitarios y el porcentaje de curas realizadas por las familias/cuidadores en el caso de upp atendidas en la atención primaria.
c) La cuantificación del coste de los diferentes elementos que componen el coste total del tratamiento de las UPP.
La misma se realizó en dos fases consecutivas. En una primera, se establecieron los materiales necesarios para la realización de una cura "tipo" para el tratamiento en los tres niveles asistenciales de upp de diferentes estadios y superficies.
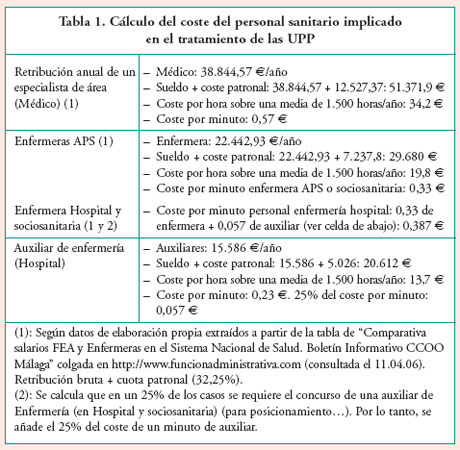
En una segunda fase se asignaron costes, tanto a los recursos humanos como a los materiales e institucionales, en base a diferentes fuentes de información, tanto a nivel nacional como a nivel regional, tomando como referencia la Comunidad Autónoma de la Rioja, uniprovincial y con menor número de habitantes de todo el país (Tabla 1).
Metodología para calcular el coste del tratamiento
Los costes de tratamiento se han estimado según el estadio de las upp y el nivel asistencial, incluyendo los siguientes componentes:
• Costo de los cambios de apósito.
• Costo de los episodios de infección.
• Costo de las estancias extra en hospitales o centros sociosanitarios.
Costo de los cambios de apósito
El cálculo se ha efectuado incluyendo el tiempo de enfermería y el coste de los apósitos y del material de cura en base a la fórmula:
Coste por día = frecuencia diaria de cambio de apósito x (coste del tiempo de enfermería por cambio + el coste de apósitos y material de cura por cambio).
Para los pacientes tratados en Atención Primaria, el coste de los cambios de apósito también incluye el tiempo estimado de desplazamiento.
Costo de los episodios de infección
El costo estimado de infección por paciente se ha calculado en base a la siguiente fórmula:
Probabilidad de infección (superficial o sistémica) x coste por episodio de infección por episodio.
El coste de los episodios de infección superficial o sistémica se ha calculado teniendo en cuenta tanto las determinaciones analíticas (cultivos) como las terapias antimicrobianas locales o sistémicas de acuerdo con las variables descritas en la Tabla 2.
Asunciones de tipo general en relación con la infección
Se asume que la infección local lleva asociada tratamiento sistémico (práctica habitual, que no la deseable) (en el caso del hospital por vía parenteral y en el caso de la APS-Sociosanitaria por vía oral).
• Se asume que la infección sistémica lleva asociado tratamiento antimicrobiano local.
• Un médico dedica al paciente con upp 5 minutos en caso de infección con tratamiento local y 10 minutos en caso de infección con tratamiento sistémico.
a) Media entre 5 apósitos antimicrobianos (10 x 10 cm): 5,18 € unidad (Biatain Ag®: 5,3 €; Comfeel Ag®: 5,11 €; Aquacel Ag® (10 x 13): 6,92 €; Calgitrol Ag®: 4,77 €; Actisorb Plus® (10,5 x 10,5): 3,83 €).
b) Sulfadiazina Argéntica 5 g: 0,13 €. Apósitos reemplazados cada dos días + sulfadiazina Ag aplicada diariamente.
c) Media del coste de la antibioticoterapia por vía parenteral y dosis más comúnmente utilizadas en el tratamiento de infección de heridas crónicas en el hospital: (13,22 x 10 días: 132,2 €) (tratamiento de 10 días).
• Amoxicilina-Clavulánico 1-2/0,2 g c/6 h iv -día- 3,96 €
• Amikacina 15 mg/kg/día iv -día- 2,60 €
• Ceftazidima 2 g c/8 h iv -día- 23,10 €
• Cefepima 2 g c/12 h iv -día- 29,16 €
• Cefotaxima 1 g c/8 h -día- 2,31 €
• Cloxacilina 1 g c/4 h. -día- 3,84 €
• Ceftriaxona 1 g/día iv -día- 0,80 €
• Clindamicina 600 mg c/6 h -día- 3,56 €
• Imipenem 1 g c/6 h iv -día- 44 €
• Metronidazol 500 mg c/ 8 h iv -día- 2,55 €
• Piperacilina-tazobactam 4-0,5 g c/6-8 h. -día- 39 €
• Tobramicina c/8 h -día- 3,78 €
d) Antibioticoterapia oral y dosis más comúnmente utilizadas en el tratamiento de infección de heridas crónicas en atención primaria y/o sociosanitaria durante 15 días.
• Amoxicilina-Clavulánico 500/125 c/8 h oral -día- 0,51 €
• Ciprofloxacino 750 mg c/12 h oral -día- 0,26 €
• Clindamicina 300 mg c/8 h. Oral -día- 0,63 €
• Levofloxacino 500 mg c/24 h. Oral (7 días) -día- 2,77 € (7 días)
e) Media de la utilización de antibióticos sistémicos por vía oral en APS-SS: (1,45 x 15 días: 21,75 €) (se ha incrementado un 40% el coste sobre cifras de hospital al tramitarse habitualmente mediante receta).
Fuente: Mensa J, et al. Infecciones de la piel, tejido subcutáneo y fascia. En: Guía de terapéutica antimicrobiana. 15ª edic. pp. 355-9. Masson. Barcelona, 2005.
Costo de estancia extra en hospital o centro sociosanitario
Para la mayoría de los pacientes se ha asumido que el motivo de ingreso no fue el tratamiento de sus upp. Sólo se han incluido costes cuando:
- En los pacientes tratados en hospitales o centros sociosanitarios se prolongó su estancia debido a la/s úlcera/s.
- Una parte del episodio de tratamiento de la/s úlcera/s es atendido en otro nivel asistencial (p.e, paciente de atención primaria ingresado en un hospital para tratar una upp).
En la Tabla 3 se presenta la información relativa a los costes diarios de camas hospitalarias o de atención sociosanitaria.
Resultados
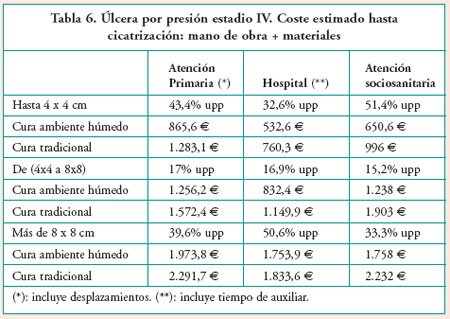
De acuerdo con la metodología descrita en el apartado anterior, el coste individual del tratamiento de una upp según nivel asistencial y tipo de tratamiento, sin tener en cuenta posibles complicaciones como la infección y la prolongación de la estancia hospitalaria, quedaría fijado en las cantidades que se presentan en las Tablas 4, 5 y 6.
Partiendo del número de pacientes con upp en España extraído del último estudio de prevalencia (7), se pudo establecer una estimación del número total de pacientes tratados en una semana por nivel asistencial y estadio de las úlceras (Tabla 7).
En dicho estudio se obtuvo información de un 1,86% de la población mayor de 14 años en España a 1 de Enero de 2005 (8), de un 6,61% de las camas de hospitalización de agudos en España (según la estadística de establecimientos sanitarios con régimen de internado actualizada a 31-12-2003 (9)), y del 4,05% de las 265.712 camas de tipo sociosanitario (según datos del año 2004 publicados en el libro blanco: "Atención a las personas en situación de Dependencia en España" del Ministerio de Trabajo y Asuntos Sociales (10)).
El nivel asistencial es el ámbito en el que se proporciona la mayor parte del cuidado de una úlcera. Los pacientes pueden transitar entre los diferentes niveles asistenciales durante un episodio de tratamiento.
La extrapolación de los datos del citado estudio de prevalencia (7) a toda la realidad poblacional de España de acuerdo con información censal y estadísticas oficiales de instituciones sanitarias (8-10) nos permiten afirmar que en un momento determinado se tratan unos 53.000 pacientes con upp.
De acuerdo al estadio de estas lesiones, un 21% son de estadio I, un 36,5% de estadio II, un 29,6% de estadio III y un 12,9% de estadio IV. Un 49,8% de las mismas son tratadas en atención primaria, un 19,8% en hospitales y un 30,4% en centros sociosanitarios.
El estudio de prevalencia del GNEAUPP (7) nos permite evidenciar, en promedio, el número de upp por paciente, fijado en 1,6, por lo que estos 53.000 pacientes presentarían, aproximadamente, un total de 85.000 lesiones.
El coste de paciente por semana (Tabla 8) se calcula en base a los parámetros descritos anteriormente y proviene de la división del coste total por episodio entre la duración media de los episodios (en semanas). La duración del episodio es el tiempo esperado para la cicatrización de una úlcera (según estadio y nivel), calculado para su análisis mediante la mediana de las evoluciones de acuerdo con el segundo estudio nacional de prevalencia de upp (7). El coste por episodio se ha calculado en base a la ponderación de los costes de las diferentes dimensiones posibles de acuerdo con las frecuencias de diferentes tipos de superficies que se pueden extraer de la base de datos de upp del estudio de prevalencia ya mencionado.
Comoquiera que el tiempo de evolución de las lesiones es necesariamente menor que el tiempo para cicatrizar, nos encontramos ante una estimación a la baja del coste por episodio. El coste por paciente tiene en cuenta el hecho de que un paciente puede tener más de una lesión.
En este sentido es interesante destacar que:
• Los costes semanales se incrementan con el estadio de las lesiones en todos los niveles asistenciales.
• Para las lesiones de estadio I, los costes semanales son más caros en la atención primaria debido al coste adicional del desplazamiento de los profesionales (estimado en una media de 20 minutos).
• El coste relativamente alto de una upp de estadio II en centros sociosanitarios es debido a la proporción significativa de pacientes (un 7,5%) en este nivel asistencial que son derivados a un hospital durante una parte de su episodio.
El coste anual proviene de la combinación de la prevalencia de las lesiones y la media de lesiones por paciente con el coste semanal por paciente, asumiendo que la prevalencia es estable durante todo el año.
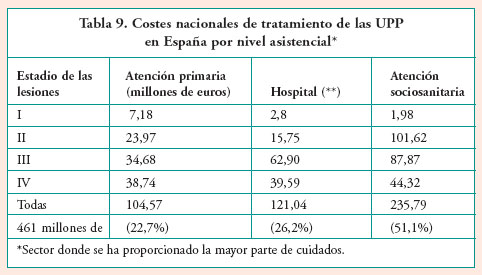
En la Tabla 9 se presenta una estimación del coste nacional anual del tratamiento de las UPP en España por niveles asistenciales.
El coste total nacional del tratamiento de las upp en un año se puede desglosar en base a sus componentes principales: tiempo de enfermería, materiales y coste de estancias extra en hospitales o centros sociosanitarios (Tabla 10).
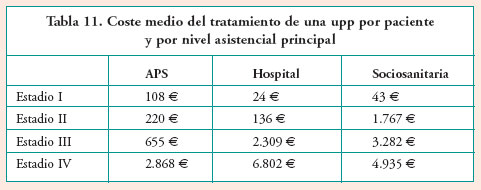
A modo de resumen del coste del tratamiento de las upp en España, y bajo la dimensión de los episodios individuales, en la Tabla 11 se representan los valores medios correspondientes al tratamiento de una upp según su estadio y nivel asistencial contemplando las posibles complicaciones (infección y estancia extra); en la Tabla 12 se desglosan las diferentes variables del coste medio de un episodio de upp.
Cura en ambiente húmedo versus cura con apósitos tradicionales
La información contenida en las Tablas 9, 10 y 11 se ha realizado en base a la asunción de que todos los pacientes eran tratados con apósitos de cura en ambiente húmedo. De todas maneras es posible comparar los costes esperados según se trate de apósitos de cura en ambiente húmedo o de apósitos tradicionales.
El coste total anual estimado del tratamiento de las upp en España sería de 602 millones de euros si se tratasen todas con apósitos tradicionales frente a un coste de 461 millones de euros si fuesen tratadas con apósitos de cura en ambiente húmedo, es decir, 141 millones o un 31% más.
A pesar de que los apósitos de cura en ambiente húmedo son más caros, sus ventajas tecnológicas permiten un menor número de cambios y su utilización un acortamiento de los tiempos de cicatrización, con lo que los costes globales disminuyen de manera significativa (11).
En la Tabla 13 se muestran las diferencias en el coste por episodio y estadio de la úlcera. En este sentido hay que destacar que existen diferencias entre los costes por apósito y cura, en la frecuencia de cambios de apósito, y en el tiempo esperado de cicatrización que se ha estimado superior en un 25% para el grupo de la cura tradicional. Los costes por episodio para cada estadio han sido ponderados entre los tres niveles asistenciales.
De acuerdo con estos datos, la utilización de apósitos de cura tradicional representa un incremento de coste por paciente entre un 21 y un 41%.
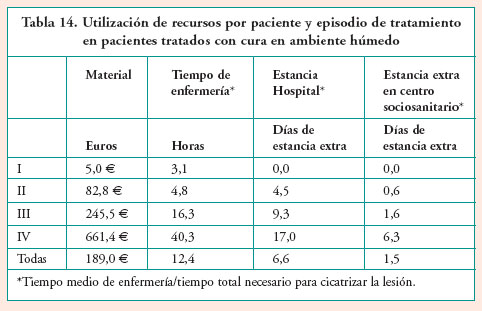
También es posible calcular de manera separada los costes por tipo de recurso, costes materiales (apósitos y antibióticos), tiempo de enfermería, días extras de estancia de hospital y centro sociosanitario (los días extra incluyen sólo la estancia extra relacionada con el tratamiento de la úlcera). En las Tablas 14 y 15 se resume esta información.
Discusión
Como se puede observar, el coste de tratar las upp en España supone un importante desembolso para el sistema sanitario y la sociedad en general, rondando cifras que superan el 5% del gasto sanitario anual de nuestro país (6). Señalando, además, que los datos que aquí se presentan se entienden como una estimación a la baja por las limitaciones comentadas en relación a los datos procedentes del estudio de prevalencia y al estudio del cálculo de costes (información facilitada por un panel de expertos) que han servido de base en nuestro trabajo.
En relación con el coste total del tratamiento de las upp en España es importante destacar que:
- Se presentan los costes de acuerdo con el nivel asistencial principal. Pero los pacientes podrían circular entre los niveles asistenciales durante un episodio del tratamiento.
- Según la Tabla 7, la mayoría (50%) de los pacientes son tratados, principalmente, en la APS mientras que sólo representan un 23% del coste total (Tabla 9). De la misma manera, el 20% están siendo tratados en el hospital con un 26,6% del total (sin perder de vista que las estancias extras en este nivel suponen un 44,6% del total), y por último, mientras que en la atención sociosanitaria se atiende al 30% de los pacientes con upp, este nivel representa el 51% del coste total.
- El coste de los materiales empleados en el tratamiento de las upp (apósitos, otros materiales de cura y antibióticos) representan una parte minoritaria (14,6%) del coste total, 67,4 millones de euros sobre un coste total de 461 millones.
- El coste medio del tiempo de enfermería empleado en el tratamiento de las upp representa un 19,2% de su coste total; a pesar de que las upp consumen una gran cantidad de tiempo de enfermería, el coste total de la atención a las mismas está muy directamente condicionado por aquellos pacientes cuya estancia, tanto en hospitales como en centros sociosanitarios, se prolonga en el tiempo, representando este incremento de las estancias un 66% del coste total. En APS se ven aumentados por el tiempo de los traslados de los profesionales hasta el domicilio del paciente.
- Por la severidad de la lesión podemos destacar que los costes son más elevados para una upp de estadio II en atención sociosanitaria debido a que muchos de estos pacientes son ingresados en el hospital durante una parte de su cuidado, ocurriendo lo mismo para el estadio III, pero teniendo en cuenta que el tiempo para cicatrizar es más largo. Muchos de los pacientes con upp de estadio IV son atendidos en el hospital al menos durante una parte de su tratamiento por la gravedad de la lesión y la probabilidad de que ésta sufra complicaciones.
En relación con el coste con cura tradicional y cura en ambiente húmedo podemos destacar que:
- De acuerdo el promedio de todas las úlceras, el gasto en materiales es más bajo por paciente en el caso de los apósitos de cura en ambiente húmedo (191 frente a 189 euros) a pesar del hecho de que los costes unitarios de los apósitos de cura en ambiente húmedo son más caros (excepto en el caso de las úlceras de estadio IV).
- El mayor impacto del cambio de cura tradicional a cura en ambiente húmedo se centra en el tiempo de enfermería; esto es debido a una menor necesidad de cambios de cura y a un menor tiempo para cicatrizar. Por ejemplo, la cicatrización de una úlcera con apósitos de cura en ambiente húmedo requiere una media de 13,6 horas de enfermería menos que cuando se cura con apósitos de cura tradicional.
Históricamente, por las peculiaridades que rodean a este tipo de lesiones, las upp no han sido tenidas en cuenta como un importante problema de salud pública, pero en términos económicos, si llevamos a cabo una relación comparativa con problemas de salud que, a primera vista, resultan mucho más importantes para el sistema sanitario y la sociedad en general, como por ejemplo, el SIDA o la diabetes tipo II, tendremos una idea más clara de la dimensión que alcanza el problema de las upp:
- Según los indicadores de infección por VIH y SIDA en España, publicados en 2006 (12), el gasto anual para el tratamiento con antirretrovirales ascendió a unos 422 millones de euros en 2004, mientras que en nuestro caso, la opción más barata relacionada con el tratamiento de las upp (cura en ambiente húmedo) nos sitúa en un gasto de 461 millones de euros, o la más cara (cura tradicional) en 602 millones.
- El coste anual por paciente tratado de diabetes tipo II supone, según datos del año 2001, 1.305,15 euros (su coste anual sería de unos 326.000 millones de las antiguas pesetas, lo que significa el 4,4 por ciento del gasto sanitario total español) 13,14 frente a una horquilla promedio, en el caso del tratamiento de las upp, entre 1.298 y 1.695 euros, según el tipo de tratamiento (cura en ambiente húmedo o tradicional).
Además, diversas publicaciones han puesto de manifiesto que estas lesiones presentan una morbimortalidad asociada importante, disminuyen la calidad de vida de quienes las padecen y de sus cuidadores y, como queda patente, suponen un importante consumo para el sistema de salud tanto en recursos humanos como materiales, lo que se traduce en un nada desdeñable impacto económico.
Específicamente, Allman (3) indica que la estancia hospitalaria aumenta hasta 5 veces cuando los pacientes desarrollan una upp, con un coste hospitalario medio cercano al doble de la situación normal; que mucha gente con upp experimenta dolor, aunque sólo una tercera parte de los que las padecen pueden manifestarlo por su estado; que la infección sistémica es una complicación frecuente asociada a las upp y que ser portador de una upp aumenta la probabilidad de morir (3, 15-18). La presencia de una upp se ha asociado con un riesgo de muerte de 2 a 4 veces superior a no presentar este tipo de lesiones en personas de edad avanzada (16) y en pacientes de cuidados intensivos (17). En España se estima que por cada 100.000 defunciones que se producen más de 165 son o están relacionadas con el hecho de padecer upp (19).
Pam Hibbs (19), en la década de los ochenta, tuvo el gran acierto de dibujar el problema de las úlceras por presión como una "Epidemia debajo de las sábanas", ilustrando de una manera muy didáctica la envergadura epidemiológica de estos lamentables procesos de pérdida de salud y acoger una doble metáfora relacionando el territorio de nuestro cuerpo que comúnmente se ve afectado, y al tiempo, la situación de hermetismo, desconocimiento y, amparado en ese plano más íntimo-doméstico, inherentemente, la devaluación del problema.
Pero, reconociendo hoy toda su vigencia, se debería aumentar su acepción con un nuevo adjetivo que debiera acompañar al indiscutible perfil epidémico que los más actuales estudios atestiguan: también es una epidemia a la vez "ignorada" y "desatendida".
El Informe sobre la Salud en el Mundo de la Organización Mundial de la Salud del año 2003 (21) enumera tres amenazas crecientes con graves cargas de discapacidad y dependencia no atribuible a las clásicas enfermedades transmisibles. Las afecciones cardiovasculares, las enfermedades vinculadas con el tabaco y el victimismo relacionado con el tráfico son presentadas como epidemias mundiales desatendidas y nadie duda, a esta alturas, de la solidez de las pruebas para promover iniciativas eficaces para la promoción y protección de la salud de estos grupos en riesgo y conjugarlas con la lucha de las persistentes epidemias de enfermedades transmisibles.
Apoyándonos en el sentido más estricto de esta nueva nomenclatura, con la distancia que la sensatez dicta, a la vista de las proporciones alcanzadas en el más absoluto silencio, desconocimiento y connivencia de los responsables sanitarios y la ciudadanía en general, se entiende que, las upp en nuestro entorno han de ser consideradas también como una veterana y vergonzante epidemia desatendida (sabemos sus causas y conocemos la forma de prevenir casi su totalidad).
Sería del interés de todos la cooperación entre profesionales, usuarios, familiares y administraciones, y una intervención conjunta eficaz para desterrar estos lamentables episodios de la vida, sólo en nuestro país, de miles de ancianos, discapacitados, moribundos, o afectos de cualquier edad de limitación o incapacidad para moverse.
Ambas dimensiones de coste se pueden reducir mediante:
- Medidas efectivas de prevención.
- Asegurando una pronta detección y tratamiento precoz.
- Garantizando una óptima práctica clínica en su atención con la adopción de los apósitos modernos basados en la técnica de la cura en ambiente húmedo.
No es posible demorar por más tiempo una acción decidida con intervenciones eficaces, efectivas y eficientes; y especialmente permitir de una vez el nacimiento del crédito para las upp como un verdadero problema de salud pública.
Finalmente, destacar que nuestro estudio nos ha permitido acercarnos a la cuantificación de algunas de las variables relacionadas con el problema de las upp, aunque no nos ha sido posible medir ni la "epidemiología" ni el "coste" del impacto de las upp en el sufrimiento y en la calidad de vida de quienes las sufren (pacientes, cuidadores, entornos familiares…), variables de gran trascendencia e impacto en esa búsqueda del dimensionamiento global del problema de las upp.
Agradecimientos
A Silvia Orus Puigvert, directora técnica de Smith&Nephew. España.
A Lucía Barrio Pérez, supervisora de enfermería de la Unidad de Gestión Clínica de Enfermedades Infecciosas y Medicina Preventiva, del Servicio Riojano de la Salud.
Bibliografía
1. Torra JE, Rueda J, Soldevilla JJ, Martínez F, Verdú J. 1er Estudio Nacional de Prevalencia de Úlceras por presión en España. Epidemiología y variables definitorias de las lesiones y pacientes. Gerokomos 2003; 14 (1): 37-47. [ Links ]
2. Soldevilla J, Torra JE, Verdú J, Rueda J, Martínez F, Roche E. Epidemiology of Chronic Wounds in Spain: Results of the First National Studies on Pressure and Leg Ulcer Prevalence. Wounds 2006; 218 (8): 213-26. [ Links ]
3. Allman RM. Pressure ulcer prevalence, incidence, risk factors and impact. Clinics in Geriatric Medicine 1997; 13 (3): 421-36. [ Links ]
4. Soldevilla JJ, Torra JE. Epidemiología de las úlceras por presión en España. Estudio piloto en la Comunidad Autónoma de la Rioja. Gerokomos 1999; 10 (2): 75-87. [ Links ]
5. Bennett G, Dealey C, Posnett J. The cost of pressure ulcers in the UK. Age and Ageing 2004; 33: 230-5. [ Links ]
6. Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas. Mesa de debate: "Las úlceras por presión, un reto para el sistema de salud y la sociedad. Repercusiones a nivel epidemiológico, ético, económico y legal". Madrid. Barcelona. Logroño: GNEAUPP, 2003. Disponible en http://www.gneaupp.org (consultado el 19/I/2007). [ Links ]
7. Soldevilla JJ, Torra JE, Verdú J, Martínez F, López P, Rueda J, Mayán JM. 2º Estudio Nacional de Prevalencia de Úlceras por Presión en España, 2005. Epidemiología y variables definitorias de las lesiones y pacientes. Gerokomos 2006; 17 (3): 154-72. [ Links ]
8. Instituto Nacional de Estadística. Revisión del Padrón municipal 2005. Datos a nivel nacional, comunidad autónoma y provincia. Población por edad (grupos quinquenales) y sexo. Disponible en: http://www.ine.es/inebase/cgi/axi (consultado el 27-06-2006). [ Links ]
9. Instituto de Información Sanitaria. Ministerio de Sanidad y Consumo. Estadística de Establecimientos Sanitarios con Régimen de Internado, 2003. Disponible en: http://www.msc.es/edtadEstudios/estadisticas/estHospiInternado/inforAnual/home.htm (consultado el 27-06-2006). [ Links ]
10. Atención a las Personas en Situación de Dependencia en España. Libro Blanco. Madrid: Ministerio de Trabajo y Asuntos Sociales, 2005. [ Links ]
11. San Miguel L, Torra JE, Verdú J. Economics of pressure ulcer care: review of the literature on modern versus traditional dressings. JWC 2007; 16 (1): 5-9. [ Links ]
12. Infección por VIH y SIDA en España. Plan multisectorial. Indicadores 2006. Madrid: Ministerio de Sanidad y Consumo, 2006. [ Links ]
13. Mata M, Antonanzas F, Tafalla M, Sanz P. The cost of type 2 diabetes in Spain: the CODE-2 study. Gac Sanit. 2002; 16 (6): 511-20. [ Links ]
14. Jonsson B; CODE-2 Advisory Board. Revealing the cost of Type II diabetes in Europe. Diabetologia. 2002; 45 (7): S5-12. [ Links ]
15. Anaya J et al. Estudio epidemiológico de las lesiones por presión en un hospital público. Gerokomos 2000; 11 (2): 102-10. [ Links ]
16. Thomas DR, Goode PS, Tarquine PH, Allman RM. Hospital-acquired pressure ulcers and risk of death. J Am Geriatr Soc 1996; 44 (12): 1435-1440. [ Links ]
17. Clough NP. The cost of pressure area management in an intensive care unit. J Wound Care 1994; 3: 33-5. [ Links ]
18. Allman RM. The impact of pressure ulcers on health care cost and mortality. Advances of Wound Care 1998; 11 (3 suppl): 2. [ Links ]
19. Verdú J, Nolasco A, García C. Análisis y evolución de la mortalidad por úlceras por presión en España. Período 1987-1999. Gerokomos 2003; 14 (4): 212-26. [ Links ]
20. Hibbs P. The economics of pressure ulcer prevention. Decubitus 1988; 1 (3): 32-8. [ Links ]
21. Organización Mundial de la Salud. Informe sobre la salud en el mundo 2003: forjemos el futuro. Ginebra: OMS; 2003. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
J. Javier Soldevilla Agreda
Pza. Tomás y Valiente 4, bajo
26004-Logroño (La Rioja)
E-mail: jsoldevilla@arrakis.es