My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Gerokomos
Print version ISSN 1134-928X
Gerokomos vol.25 n.4 Barcelona Dec. 2014
https://dx.doi.org/10.4321/S1134-928X2014000400006
Epidemiología de las úlceras por presión en España en 2013: 4.o Estudio Nacional de Prevalencia
Pressure ulcers epidemiology in Spain in 2013: results from the 4th National Prevalence Survey
Pedro L. Pancorbo-Hidalgo1, Francisco P. García-Fernández2, Joan-Enric Torra i Bou3, José Verdú Soriano4, J. Javier Soldevilla-Agreda5
1Diplomado en Enfermería. Doctor por la Universidad de Jaén. Profesor del Departamento de Enfermería. Grupo de investigación "Enfermería" CTS-464. Facultad de Ciencias de la Salud. Universidad de Jaén. Miembro del Comité Director del GNEAUPP.
2Enfermero. Doctor por la Universidad de Jaén. Coordinador de la Unidad de Estrategia de Cuidados. Complejo Hospitalario de Jaén. Grupo de investigación "Enfermería" CTS-464. Miembro del Comité Director del GNEAUPP.
3Enfermero. Máster en Gestión e Investigación en Heridas crónicas. División de Curación de Heridas. Smith & Nephew Iberia. Sant Joan Despí. Barcelona.
4Enfermero. Doctor por la Universidad de Alicante. Máster en Ciencias de la Enfermería. Profesor del Departamento de Enfermería Comunitaria, Medicina Preventiva y Salud Pública e Historia de la Ciencia, Grupo Balmis de Investigación en Salud Comunitaria e Historia de la Ciencia. Facultad de Ciencias de la Salud, Universidad de Alicante. Miembro del Comité Director del GNEAUPP.
5Enfermero. Doctor por la Universidad de Santiago. Departamento de Enfermedades Infecciosas y Medicina Preventiva. Servicio Riojano de la Salud. Profesor de Enfermería Geriátrica. Escuela de Enfermería de Logroño. Grupo de investigación "Enfermería" CTS-464. Director del GNEAUPP.
Financiación: Esta investigación ha sido financiada por el Grupo Nacional para el Estudio y Asesoramiento sobre Úlceras Por Presión y Heridas Crónicas (GNEAUPP), por el grupo de investigación Enfermería CTS-464 de la Universidad de Jaén y mediante una beca de investigación de la División de Curación de Heridas de Smith & Nephew S.A.
Dirección para correspondencia
RESUMEN
Objetivos: 1) establecer la prevalencia de úlceras por presión (UPP) en hospitales, centros sociosanitarios (CSS) y atención primaria en España; 2) determinar la frecuencia de UPP nosocomiales (generadas durante la estancia en hospitales o CSS), y 3) describir las características de los pacientes y de las lesiones identificadas.
Métodos: encuesta epidemiológica, transversal, mediante cuestionario dirigido a profesionales que trabajen en centros sanitarios y sociosanitarios, públicos o privados, en España. Realizada entre el 1 de marzo y el 31 de mayo de 2013.
Variables: descripción de los centros, población ingresada o atendida y pacientes con UPP, características demográficas y clínicas de los pacientes. Se calcula prevalencia bruta y prevalencia media para cada uno de los tres niveles asistenciales.
Resultados: se obtuvieron 509 cuestionarios válidos, un 66,7% son de hospitales, un 21,6% de atención primaria y un 16,7% de CSS. Las cifras de prevalencia obtenidas son: en hospitales, en adultos 7,87% (IC 95%: 7,31-8,47%); en unidades pediátricas de hospitales, 3,36% (IC 95%: 1,44-7,61%); en CSS, 13,41% (IC 95%: 12,6-14,2%), y en atención primaria, 0,44% (IC 95%: 0,41-0,47%) entre mayores de 65 años y 8,51% (IC 95%: 7,96-9,1%) entre pacientes en programas de atención domiciliaria. La prevalencia es más alta en unidad de cuidados intensivos (UCI), llegando al 18%. Son UPP nosocomiales un 65,6% del total y solo un 29,4% se han producido en los domicilios. El mayor porcentaje de las lesiones es de categoría 2, con un tiempo de evolución de 30 días (mediana) y un área de 6 cm2 (mediana).
Conclusiones: la prevalencia de UPP en España no ha disminuido en 2013 respecto a años anteriores, e incluso se ha duplicado en los CSS. En hospitales, las UCI son las unidades con mayor prevalencia. En los CSS, hay una prevalencia más alta en los privados frente a los públicos. Casi dos tercios de todas las UPP son de origen nosocomial (hospitales o CSS), lo que indica un fallo en la prevención de estas lesiones.
Palabras clave: úlceras por presión, prevalencia, estudio epidemiológico, hospital, centros sociosanitarios, atención primaria.
ABSTRACT
Aim: 1) To determine the prevalence of pressure ulcers (PU) at hospitals, nursing homes (NH) and the community in Spain; 2) To determine the frequency of nosocomial PU (those acquired during patients' stay at hospital or NH), y 3) To describe the characteristics of the patients and ulcers.
Methods: Cross-sectional survey with a questionnaire aimed to nurses working at hospitals, nursing homes and primary care, both publics and privates, in Spain. Date: from 1st March to 31th May in 2013.
Variables: Description of the centres, number of in-patients or residents at NH and number of patients with PU, demographic and clinical characteristics of the patients. For each one of the 3 settings, crude prevalence and average prevalence was calculated.
Results: 509 valid questionnaires were obtained; 66.7% from hospitals; 21.6% from community care and 16.7% from nursing homes. Prevalence percentages: at hospitals, adults: 7,87% (CI95%: 7,31-8,47%); paediatric units, 3,36% (CI95%: 1,44-7,61%); nursing homes 13,41% (CI95%: 12,6-14,2%); and community care, 0,44% (CI 95%: 0,41-0,47%) among older than 65 years and 8,51% (CI95%: 7,96-9,1%) among people in home care programs. The Intensive Care Units (ICU) have the highest prevalence, reaching the 18%. On the whole, 65.5% of the PU are nosocomials and only the 29.4% were developed at homes. The majority of the lesions are classified in category 2. The duration of 30 days (as median) and the area was of 6 cm2 (median).
Conclusions: In Spain, the prevalence of PU is not decreasing, from previous studies; and even it has doubled in nursing homes. At hospitals, the ICU are the places with highest prevalence. When considering the nursing homes, the private ones have higher prevalence than the public ones. Two-thirds of the PU has a nosocomial origin (hospitals or nursing homes), what could mean a failure in prevention.
Key words: Pressure ulcers, prevalence, epidemiological study, hospital, nursing homes, community care.
Introducción
Desde la perspectiva de la seguridad clínica, los sistemas de salud van aumentado el grado de importancia otorgado al problema de las úlceras por presión (UPP) como efecto adverso de la atención sanitaria y asumiendo algo que el Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas (GNEAUPP) venía reclamando desde su creación en 1994, "que las úlceras por presión (UPP), lejos de ser un proceso banal, inevitable o silente, son un problema de salud de primer orden a nivel mundial"1. Son grandes las repercusiones de las UPP sobre los pacientes en términos de deterioro de salud2,3, calidad de vida4,5 y sobre los sistemas de salud, en términos económicos1,6.
En España, desde 1999, a partir de la realización del primer estudio piloto sobre epidemiología de las UPP en la Comunidad de La Rioja7, el GNEAUPP ha intentado hacer visible la importancia de un problema sumergido y devaluado mediante la realización de estudios epidemiológicos de ámbito nacional en los años 2001, 2005 y 20098-10 con el objetivo de "conseguir poner en valor su impacto para romper con ese pasado de proceso inevitable y secundario"9 y posicionarlo, "como un problema de salud pública que precisa de todos los medios y recursos para combatirlo"10. La epidemiología de las UPP en grandes realidades poblacionales en España ha sido poco estudiada, o al menos publicada. Aparte de estos tres estudios de ámbito nacional realizados por el GNEAUPP, solo hay algunos datos de prevalencia en hospitales (hasta 2011) obtenidos dentro de los estudios EPINE de prevalencia de infecciones nosocomiales en España11, así como de entornos geográficos locales12-14.
Por el contrario, son abundantes los estudios realizados en otros países, sobre todo en hospitales de agudos, a nivel europeo, que dan una prevalencia en torno al 18%15,16, aunque con diferencias notables entre países, ya que es más alta en los países del norte de Europa (entre el 15-20%) que en los del sur17-22. También hay estudios recientes en Turquía23, Estados Unidos, Australia24, Canadá25, Brasil26 o México27. Resulta interesante la baja prevalencia (1,5%) en hospitales en China28. Se han informado prevalencias tan elevadas como del 24% en Jordania29 o del 26,5% en niños en 14 hospitales en Suiza30. Por tanto, se desprende que las UPP son un problema de salud amplio y que lejos de solventarse sigue creciendo, incluso en países con decididas políticas activas de seguridad de los pacientes como Estados Unidos31. En los últimos años dicho problema también parece asociado en gran medida al uso de dispositivos clínicos, sobre todo en entornos de cuidados intensivos y de pediatría, donde el riesgo se ve aumentado entre dos y cuatro veces32.
En centros sociosanitarios (CCS), los datos sobre prevalencia publicados oscilan entre el 10% en un país con mucha población anciana como es Japón33, el 9% en Irlanda34 y más elevados en Estados Unidos35 o Jordania36. En el ámbito comunitario hay pocos estudios publicados, con una prevalencia del 16% en Irlanda37 o del 0,74 por 1000 habitantes en un área sanitaria del Reino Unido38.
Este 4.o Estudio Nacional de Prevalencia de las UPP en España quiere aportar un valor añadido sobre los precedentes. Disponer ya de una serie de cuatro estudios nacionales permitirá marcar tendencias, conocer cuál ha sido la evolución en nuestro país en algo más de una década, tiempo en el que ha variado no solo el conocimiento, la formación o la coyuntura económica, sino también la implicación de las administraciones y de los profesionales de la salud, y ofrecer un balance real y objetivo sobre estas lesiones: ¿vamos venciendo poco a poco esta lacra? o lejos de ello, ¿sigue siendo una "epidemia viva y alarmante que vive bajo las sábanas de los pacientes en los diferentes niveles asistenciales"?
Objetivos
El objetivo principal de esta investigación es obtener indicadores epidemiológicos actualizados sobre la prevalencia de UPP en España y determinar la tendencia temporal de esta.
Objetivos específicos
• Establecer la prevalencia de UPP en la atención hospitalaria, primaria y sociosanitaria en España, tanto en centros públicos como privados.
• Establecer la frecuencia de UPP desarrolladas dentro de una institución sanitaria o sociosanitaria en la que está internado el paciente (UPP nosocomiales o adquiridas en las instituciones sanitarias y residenciales).
• Determinar las características demográficas y clínicas de las personas que presentan UPP.
• Determinar las características de las lesiones identificadas.
Metodología
Diseño. Estudio observacional, transversal, tipo encuesta epidemiológica mediante cuestionario.
Población y muestra. La población del estudio fueron centros sanitarios y sociosanitarios residenciales, tanto públicos como privados. Criterios de inclusión: cualquier ámbito en el que se proporcionen cuidados de salud (hospitales, centros de atención primaria [CAP] y CSS -residencias de mayores, centros de larga estancia y de cuidados paliativos) situados en el territorio del estado español. No se establecieron criterios de exclusión "a priori". Tras recoger los datos se excluyeron los que correspondían a centros situados en otros países. Muestreo no probabilístico, por conveniencia. La información fue proporcionada directamente por los profesionales que aceptaron participar en los diferentes ámbitos asistenciales.
Variables. Se han recogido varios tipos de variables: descriptivas de los centros sanitarios y sociosanitarios; personas atendidas y casos con UPP en los hospitales y CSS o en los centros de salud (atención domiciliaria); variables demográficas y clínicas de las personas con UPP; variables descriptivas de las lesiones.
El área de la úlcera se calculó multiplicando largo por ancho, y se multiplicó por el factor corrector 0,785 cuando la superficie era mayor de 10 cm2, para evitar la sobrestimación, de acuerdo con las recomendaciones más recientes39,40. Tras recoger los datos, las lesiones de categoría 1 de más de 21 días de evolución o de área mayor de 20 cm2 se recodificaron a categoría 2, asumiendo la posibilidad de una clasificación inicial errónea por los profesionales que facilitaron los datos, según criterio de consenso del equipo de investigadores.
En el cuestionario también se recogieron datos sobre las estructuras organizativas y recursos para la prevención de las UPP, cuyos resultados se presentarán en otro artículo de próxima aparición.
Método de recogida de datos. El cuestionario para la recogida de datos fue el mismo utilizado en los estudios previos8-10 con algunas modificaciones para actualizarlo y adaptarlo para su uso a través de la plataforma web Surveymonkey, de forma que fuera posible su cumplimentación en línea. También se preparó una versión del cuestionario en formato de archivo portable (PDF) que permitía completarlo en un ordenador o bien imprimirlo y completarlo en papel. El período de recogida de datos fue entre el 1 de marzo y el 31 de mayo de 2013. La invitación para participar en el estudio y completar el cuestionario se envió a todos los profesionales miembros del GNEAUPP y se difundió ampliamente a través de redes sociales y foros profesionales sobre heridas.
Análisis de los datos. Los datos de todos los cuestionarios recibidos por la distintas vías (papel y en línea) fueron incorporados a una base de datos donde se revisaron y depuraron errores e incongruencias. La prevalencia de UPP se ha calculado tanto como prevalencia bruta o directa (pacientes con UPP/total de pacientes), como prevalencia media (PM) por centros o unidades, según la fórmula usada en los estudios anteriores9,10. También se ha calculado la prevalencia de UPP nosocomiales, definidas como aquellas que se generan durante la estancia en hospitales o CSS; concepto ampliado al de Hospital-Adquired Pressure Ulcer, como lesiones descubiertas o documentadas tras 24 horas de admisión al hospital41.
Análisis descriptivo: para las variables nominales, los datos se presentan como frecuencias y porcentajes con sus intervalos de confianza del 95% (IC 95%) estimados mediante el método de Wilson42,43, que para estimar porcentajes alejados del 50% es más robusto que el método de Wald usado habitualmente. Las variables cuantitativas se presentan mediante la mediana y el intervalo intercuartil (IIQ) debido a que no presentan una distribución normal. Los IC 95% de las medianas se han estimado mediante el método de bootstraping con la simulación de 1000 muestreos seudoaleatorios (método de Mersenne), para asegurar la replicabilidad de los cálculos.
Análisis bivariante: para la comprobación de diferencias entre prevalencias se usó el test de diferencias en proporciones independientes de Newcombe44. Para comprobar la asociación en variables nominales se usó el test de χ2, el estadístico V Cramer para estimar tamaño de efecto, y en variables continuas el test ANOVA. Los cálculos se hicieron con el paquete estadístico SPSS versión 19 y la aplicación en Excel de Newcombe43.
Aspectos éticos. Se garantizó la confidencialidad de los datos obtenidos, identificando a cada centro sanitario y unidad clínica mediante un código, desvinculado de la identificación real del centro. Igualmente, los datos clínicos relativos a las personas fueron anonimizados y desvinculados de cualquier datos identificativo. Se preparó una hoja de información a pacientes y modelo de consentimiento informado, que se proporcionó a aquellos centros que lo solicitaron.
Resultados
Durante el período de estudio se recibieron un total de 728 cuestionarios (en el formulario en línea y en formato papel). Inicialmente se realizó la tabulación de los datos y la comprobación de su integridad, para detectar registros duplicados, con datos erróneos o no congruentes, o sin información específica para los objetivos del estudio. Tras la depuración de la base de datos se obtuvieron 509 cuestionarios con datos válidos para el análisis.
Descripción de centros participantes
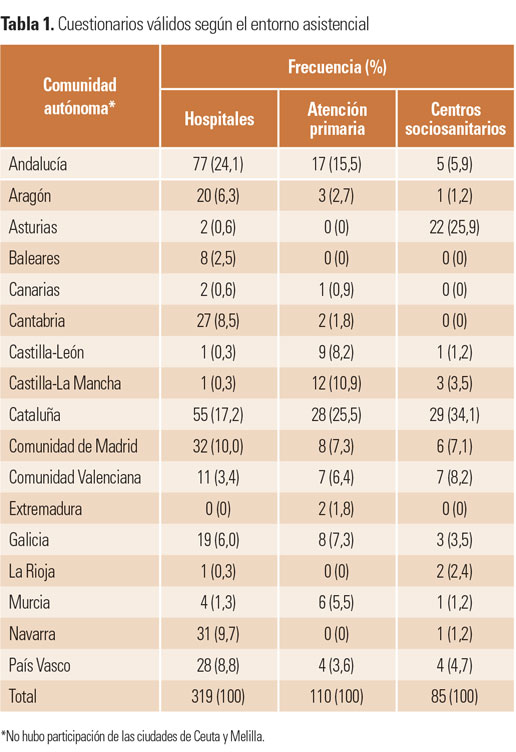
En los cuestionarios válidos estaban representados los tres niveles asistenciales, con mayor presencia de unidades de hospitales, 319 cuestionarios (66,7%), seguidos por CAP, 110 (21,6%) y CSS con 85 (16,7%). Se obtuvieron datos de las 17 comunidades autónomas (tabla 1), aunque sin participación de las dos ciudades autónomas.
HOSPITALES
Los datos corresponden a 319 unidades de hospitalización pertenecientes a 67 hospitales. Según titularidad y modo de gestión, la mayoría (93,4%) son hospitales públicos, un 3,1% públicos con gestión privada, un 1,9% hospitales privados concertados, un 0,9% hospitales privados y un 0,6% mutuas de accidentes de trabajo. Según tamaño del hospital, un 78,7% corresponden a centros de más de 500 camas, el 10,3% entre 200 y 499 camas, un 8,2% entre 100 y 199 camas, y un 2,8% de hasta 99 camas.
En cuanto al tipo de unidades de hospitalización de las que se han recogido datos: un 38,9% son de hospitalización médica, un 20,7% de hospitalización quirúrgica, un 15,4% unidades de cuidados intensivos (UCI), un 13,8% de hospitalización mixta (médica y quirúrgica), un 4,1% unidades hospitalarias de media estancia, un 2,2% unidades de hospitalización maternal, un 2,2% unidades de urgencias y el resto unidades con menos del 1% de representación.
ATENCIÓN PRIMARIA
Se han obtenido datos de 110 CAP. Casi todos son públicos (93,6%), pero hay dos centros privados concertados (1,8%), un centro público con gestión privada (0,9%) y un centro privado (0,9%). Con respecto al ámbito de población atendida, un 43,6% se definen como centros urbanos (considerados como los que atienden a poblaciones de más de 10 000 habitantes), un 30,9% como rurales y un 25,5% como mixtos.
CENTROS SOCIOSANITARIOS
Datos de 85 unidades o plantas de 75 CSS, de los cuales, un 64,7% son residencias de mayores, un 29,4% sociosanitarios, y el resto (4,8%) de otro tipo: discapacitados, convalecencia o paliativos. Según su titularidad, son públicos un 41,2%, privados concertados un 48,2% y privados un 10,6%. Considerando el tipo de residentes atendidos, la distribución fue: solo válidos (0%), solo asistidos (20,0%) y ambos tipos (74,1%). En un 5,9% no se indicó este dato.
Prevalencia de úlceras por presión
HOSPITALES
Los datos se presentan diferenciados para pacientes adultos e infantiles, aunque en estos últimos, la muestra es mucho menor. En pacientes adultos ingresados en hospitales: pacientes totales ingresados en la fecha de obtención de los datos: 8170; pacientes con UPP en cualquier categoría: 643. La prevalencia bruta (en adelante los valores se refieren a prevalencia bruta o directa, salvo que se indique otra cosa) fue del 7,87%, con un IC 95% = 7,31-8,47%. Adicionalmente se ha calculado la PM (a nivel de unidades del hospital; N = 305): 8,70% (±10,15) y la PM a nivel de hospital en su conjunto (N = 65): 11,28% (±9,77).
En pacientes infantiles, los valores obtenidos son: pacientes totales ingresados en la fecha de obtención de los datos: 149; pacientes con UPP de cualquier categoría: 5. La prevalencia de UPP fue del 3,36% (IC 95%: 1,44-7,61%). La PM (a nivel de unidades pediátricas, N = 10) fue del 9,75% (±18,81). Los datos de prevalencia de UPP en población infantil deben interpretarse con precaución, ya que la muestra es pequeña y no garantiza la representatividad, aunque es orientativa.
Se ha realizado el cálculo de la prevalencia en adultos ajustada según determinadas características de hospitales (tabla 2). Según el tamaño del hospital, hay cierta variación en la cifras, pero sin diferencias significativas. Según la titularidad o tipo de gestión del hospital, se encuentra una menor prevalencia entre unidades de hospitalización de hospitales no públicos. Cuando se realiza el ajuste según los tipos de unidades de hospitalización, se encuentra que la prevalencia en UCI es significativamente mayor a la del resto de unidades hospitalarias.
ATENCIÓN PRIMARIA
Los datos obtenidos en los 110 centros de salud muestreados son: usuarios totales atendidos: 711 981; personas mayores de 65 años: 176 873; personas en programas de atención domiciliaria (ATDOM) -considerados como población con especial riesgo-: 9091; personas con UPP de cualquier categoría: 774. A partir de estos datos es posible obtener varios indicadores epidemiológicos:
• Prevalencia poblacional: 0,11% (IC 95%: 0,10-0,12%).
• Prevalencia en mayores de 65 años: 0,44% (IC 95%: 0,41-0,47%).
• Prevalencia entre personas en programas de ATDOM: 8,51% (IC 95 %: 7,96-9,1%).
Adicionalmente se han calculado las PM en mayores 65 años: 1,72% (±5,62) y PM en ATDOM 15,32% (±19,17).
El ajuste de la prevalencia en función del ámbito del CAP muestra que en los centros rurales (en poblaciones de menos de 10 000 habitantes) es significativamente menor que en los centros urbanos o en los centros mixtos (tabla 2).
CENTROS SOCIOSANITARIOS
Los datos corresponden a 85 plantas o unidades de 75 centros: personas residentes en el día de la obtención de los datos: 7048; personas con UPP de cualquier categoría: 945. La prevalencia es del 13,41% (IC 95%: 12,63-14,22%). También se ha calculado la PM (a nivel de unidades o plantas de CSS; N = 85): 13,24% (±20,03) y la PM (a nivel de centro; N = 75): 12,42% (±19,82). El ajuste de la prevalencia según la titularidad de los CSS muestra que la prevalencia es significativamente menor en los centros públicos frente a los concertados o privados (tabla 2).
Características de los pacientes con úlceras
Se han obtenido datos de un total de 1091 personas adultas (>14 años) con úlceras, con la siguiente distribución según entornos asistenciales: 538 pacientes (49,3%) en hospitales, 376 (34,5%) en CSS y 177 (16,2%) en CAP. La tabla 3 muestra las principales características demográficas y clínicas de las personas que presentaron úlceras en la muestra estudiada. Globalmente hay un ligero predominio de mujeres, aunque con variaciones según niveles asistenciales. La edad es elevada: más de un 75% de la muestra son mayores de 72 años, aunque en el grupo de pacientes atendidos en hospitales la media de edad es menor. En cuanto a la valoración del riesgo de UPP, hasta un 7,7% de pacientes estaban clasificados como de bajo riesgo, mediante una escala.
El número de úlceras por paciente no sigue una distribución normal, por lo que se ha usado la mediana para presentar los datos. Globalmente, la mediana del número de úlceras por paciente es 1 (IC 95%: 1-1) y un IIQ = 1-2. No hay diferencias en la mediana del número de lesiones por paciente en los tres niveles asistenciales; en todos es igual a 1 (IC 95%: 1-1). La tabla 3 muestra los porcentajes de pacientes según el número de úlceras que presentaban. En conjunto, un 22% de estos pacientes con UPP no disponían de una superficie especial de manejo de la presión (SEMP) en el momento de obtener los datos, y el porcentaje era significativamente mayor (33,9%) entre los pacientes en CAP.
Características de las úlceras
Se han obtenido datos de un total de 1622 lesiones, de las cuales 838 (51,7%) corresponden a pacientes en hospitales, 541 (33,4%) son de personas en CSS, y 243 (15,0%) de personas atendidas en CAP. Las características clínicas de las lesiones se presentan en la tabla 4. El mayor porcentaje corresponde a úlceras de categoría 2 (incluso si se consideran los valores no recodificados), con una mediana de área de 6 cm2 y un tiempo de evolución con una mediana de 30 días. El mayor porcentaje corresponde a lesiones cuya etiología es la presión y/o la cizalla, es decir UPP, aunque también están representadas lesiones por humedad y lesiones combinadas.
El área (cm2) de las úlceras según las categorías clínicas, expresada como mediana, su IC 95% y el IIQ fue: categoría 1: 4,0 (IC 95%: 4,0-6,0), IIQ = 2,0-8,0; categoría 2: 4,0 (IC 95%: 4,0-5,0), IIQ = 2,0-9,5; categoría 3: 9,0 (IC 95%: 7,0-0,4), IIQ = 3,0-14,3; categoría 4: 15,7 (IC 95%: 15,6-16,7), IIQ = 9,0-32,9; no estadificable: 9,0 (IC 95%: 4,0-10,5), IIQ = 2,1-14,4. Las localizaciones anatómicas de las lesiones se presentan en la figura 1, en orden de mayor a menor frecuencia.
En conjunto, son UPP nosocomiales, es decir generadas durante la estancia en hospitales o CSS, el 65,6% de las lesiones, mientras que el 29,6% se han desarrollado en el domicilio del paciente. Además, se han obtenido los porcentajes de UPP que se habrían desarrollado en el mismo hospital o el mismo CSS en que se encontraba el paciente en el momento del estudio, y que son el 54,4% en los hospitales y el 57,0% en los CSS.
Discusión
Nuestros resultados indican que las cifras de prevalencia de UPP en los centros sanitarios y sociosanitarios españoles han aumentado en el año 2013, en los tres niveles asistenciales en relación con los estudios nacionales anteriores. Considerando las estimaciones para toda la población que nos dan los IC 95%, en hospitales la prevalencia en adultos está entre el 7% y el 8,5%, en atención sociosanitaria alcanza un rango alarmante entre el 12% y el 14%, y en la atención primaria se sitúan entre el 8% y el 9% en usuarios de ATDOM. Una perspectiva visual de la evolución de la prevalencia en los últimos 10 años, según los cuatro estudios epidemiológicos nacionales realizados por el GNEAUPP8-10 se muestra en la figura 2. Considerando estos estudios y otros estudios locales11-14: en hospitales, los valores se han mantenido entre un 7% y 8%; en CAP, tras un descenso, la prevalencia ha vuelto a subir al valor de 2003, pero en los CSS el valor se ha duplicado en los últimos 3 años y se acerca al 18,9% encontrado en Baleares13. Este incremento en la prevalencia en los CSS se debe, en nuestra muestra, fundamentalmente al aumento de las cifras en los centros privados y concertados, mientras que el aumento ha sido mucho menor en los públicos. Aún no tenemos una explicación clara para esto, aunque la hipótesis más plausible podría ser el efecto de la crisis económica y los recortes sanitarios experimentados en nuestro país, que han hecho una gran mella en este tipo de centros, afectando tanto a los recursos humanos como a los materiales. También hemos encontrado menor prevalencia en los CAP rurales frente a los urbanos; una hipótesis explicativa podría sustentarse en el hecho de que en los entornos rurales las estructuras de autocuidados y de cuidados informales en la ATDOM son más activas que en los entornos urbanos. Puesto que este aspecto no fue explorado en los estudios previos, no tenemos datos para establecer si se trata de algo nuevo o de una tendencia mantenida.
En el contexto hospitalario, los datos de un reciente estudio epidemiológico realizado en China, en 12 hospitales de agudos con unos 40 000 pacientes, muestran una baja prevalencia de UPP (1,58%)28. Este valor es inferior al de los países europeos y norteamericanos. Los autores proponen como explicación la menor edad de los pacientes y el hecho de la ausencia de unidades de larga estancia en la muestra, aunque también es posible la influencia de factores étnicos, así como diferencias metodológicas en la valoración de las UPP28. En un estudio en 25 hospitales europeos, Vanderwee y cols. informaron de una prevalencia del 18,1%, con un 27% de UPP adquiridas en el hospital, pero con diferencias entre países del norte (entre el 18% y el 23% en Irlanda, Suecia y Reino Unido) y sur de Europa (8,3-12,5% en Italia y Portugal)15. Los valores en España son similares a estos países del sur. En Alemania, los resultados agrupados de siete cortes de prevalencia en hospitales dan un 10,2%, con una tendencia a la baja16. La prevalencia es más elevada en países como Canadá, donde en 13 hospitales se obtuvo una PM del 22,9% con un 79,3% de las lesiones adquiridas en el propio hospital25, México con un 17%27 o un 10% en Brasil26.
En CSS, las cifras en España son algo superiores a las publicadas para Irlanda del 9,0% en 12 instituciones residenciales en 201134 y similares al 14,4% en centros de larga estancia de Estados Unidos24.
En los hospitales destaca la elevada prevalencia en UCI, que llegaría al 22% en nuestro estudio, siendo las unidades donde hay un mayor riesgo de desarrollar UPP. La situación es similar en otros países: en Alemania un 24,5% sin mostrar tendencia a disminuir16, un 32,7% en Brasil26 y en China alcanza un 11,9% en UCI frente al 1,5% general28. Esto puede explicarse por la mayor fragilidad de los pacientes atendidos, la utilización de una gran cantidad de dispositivos sanitarios que ejercen presión local, pero también puede tener un componente vinculado a ineficacia o escasez de medidas preventivas o baja prioridad a su prevención.
Es importante destacar que la mayoría de las lesiones (65%) son nosocomiales, es decir, se generan durante la estancia de las personas en instituciones, bien hospitales o CSS, por tanto, en pacientes cuidados por profesionales sanitarios, mientras que no llegan a un tercio las que se generan en los domicilios de los pacientes. En España estos porcentajes de UPP nosocomiales son similares a los obtenidos en los estudios nacionales anteriores7,8, aunque en algunos estudios locales se ha obtenido porcentajes mayores que llegan al 80%12,13. Otros países también informan de elevados porcentajes de UPP adquiridas en el hospital, desde un 51% en Alemania, un 78% en Suecia19 o un 79% en Canadá25. Desde la Collaborative Alliance for Nursing Outcomes (CALNOC) se ha propuesto que la prevalencia de UPP adquiridas en las instituciones podría ser un indicador de calidad asistencial mejor que la prevalencia puntual20,41. Este hecho debe hacer reflexionar sobre la efectividad de los cuidados preventivos prestados, así como el grado de prioridad que la prevención de UPP tiene en las instituciones sanitarias y en la necesidad de determinar estrategias orientadas hacia contextos que permitan una adecuada notificación de la incidencia de UPP.
Los resultados del 4.o estudio nacional de 2013 ponen de manifiesto algunas diferencias en el perfil de los pacientes con UPP, según los entornos asistenciales. En hospitales hay mayor proporción de varones y con una edad menor frente a los CAP y la atención sociosanitaria, donde predominan las mujeres, siendo la magnitud de efecto de esta asociación moderada (V = 0,23). Es posible que la explicación a este dato sea la mayor longevidad del sexo femenino, por lo que constituyen una mayor proporción de residentes de CSS, más que un incremento de riesgo debido al sexo. Resulta llamativo encontrar que en torno a un 7% de estos pacientes que ya tienen una UPP están clasificados como de bajo riesgo, según la puntuación obtenida mediante alguna escala, informada por los profesionales que aportaron los datos. Esto pone de manifiesto que o bien no se ha realizado la valoración con la escala de forma correcta o bien la escala no ha detectado un riesgo que es evidente, puesto que ya se ha producido la lesión. Nuevamente este es un aspecto que precisa mayor indagación.
Un dato de especial relevancia también lo supone la menor proporción de pacientes con UPP que disponen de una SEMP entre los atendidos en CAP, aunque la magnitud de efecto es pequeña (V = 0,09). Las dificultades de acceso al uso de SEMP en los domicilios y las diferentes políticas de dotación de estos recursos en los servicios de salud de cada comunidad autónoma podrían explicar parte de estas diferencias. Los aspectos relacionados con los recursos preventivos en el 4.o estudio nacional del 2013 se describirán de forma pormenorizada en un artículo posterior.
Considerando las características de las lesiones, la situación más frecuente, en los tres niveles asistenciales, es que los pacientes tengan 1 o 2 UPP, y no llegan al 15% los que tienen 3 o más, lo que evidencia una situación muy similar a la de los estudios epidemiológicos anteriores9,10. En la clasificación por categorías, el mayor porcentaje de lesiones corresponde a las de categoría 2, de forma similar a los estudios anteriores8-10. No obstante, es necesario reflexionar sobre la exactitud en la identificación de las UPP entre categoría 1 y 2, puesto que las características (tiempo de evolución y tamaño) de muchas de las lesiones etiquetadas como categoría 1 por los profesionales es muy poco probable que correspondan a esta categoría, siendo más adecuadas a categoría 2 o superiores. Los investigadores pensamos en la posibilidad de una clasificación errónea, identificando como categoría 1 a lesiones con pérdida de integridad cutánea, que, realmente, corresponderían a categoría 2. Algunos estudios indican que las lesiones de estadio 1 son las clasificadas erróneamente con más frecuencia, hasta un 54,5%45. En nuestro estudio, aplicando un criterio bastante conservador (lesiones de más de 3 semanas de evolución es muy poco probable que sean de categoría 1) se ha realizado una recodificación, que aumenta en un 9% el porcentaje de categoría 2. Esto debe tenerse en cuenta en la interpretación de los datos y es uno de los puntos que requiere más atención para futuros estudios epidemiológicos, de forma que se consiga mayor exactitud diagnóstica. Por otra parte, algunas localizaciones de UPP de categoría 1 y 2, tales como zonas glúteas y genitales, podrían apuntar a una confusión entre lesiones cutáneas asociadas a la humedad (LESCAH), principalmente lesiones por dermatitis asociada a la incontinencia y UPP46.
Los porcentajes de UPP de categorías 3 y 4 alcanzan, en nuestro estudio, un 21,2% y 11,3%, respectivamente, lo cual está en rango similar al publicado en otros países, por ejemplo un 26,5% en Canadá25 o inferiores al 24% de categoría 4 en pacientes en residencias de Irlanda34. Las localizaciones anatómicas en las que aparecen las UPP están en el mismo orden de frecuencia que los estudios anteriores en España8-10 y en otros países15, 23,26; las más frecuentes son sacro, talón, trocánter y maléolos, en este orden.
Bajo la denominación de "úlceras por presión" se vienen incluyendo diferentes lesiones de la piel que aparecen en personas encamadas o con dependencia y que obedecen a diferentes etiologías y mecanismos de producción, tal como recientemente se ha propuesto desde nuestro grupo47. Basándonos en la etiología indicada por los profesionales informantes, hemos agrupado las lesiones de forma acorde con la nueva clasificación48, lo que permite poner de manifiesto que algo más del 70% serían UPP, en torno a un 6% lesiones relacionadas con la humedad, y sobre un 16% lesiones combinadas presión + humedad. Esta diferenciación en las lesiones, según su forma de producción, es importante, puesto que puede permitir mejorar los métodos de prevención en cada centro, según las prevalencias de cada tipo.
Fortalezas y limitaciones: el principal punto fuerte de este estudio es la amplia muestra de centros participantes a nivel nacional (España), aunque al ser no aleatoria debe tenerse en cuenta al extrapolar resultados. El uso de un cuestionario validado, bastante exhaustivo, y la repetición periódica de la encuesta permite establecer tendencias temporales con unas ciertas garantías.
Entre las limitaciones está que la metodología de recogida de información, basada en profesionales sanitarios informantes en los diferentes centros, introduce un cierto grado de variabilidad en la recogida de datos (que se ha intentado controlar mediante una minuciosa explicación en el cuestionario), y un sesgo de no respuesta, ya que es posible que hayan participado en el estudio los profesionales más motivados hacia el problema de las UPP, y los centros donde no hay conciencia de este problema estén infrarrepresentados. También es posible que haya centros que no permiten que sus profesionales informen acerca de la epidemiología de las UPP. Sin embargo, puesto que la metodología se ha mantenido similar en los cuatro estudios, estos sesgos serían similares en todos ellos, mejorando la validez de los datos. Asimismo, esta metodología se ha usado también en estudios de prevalencia internacionales que implican a muchos centros de varios países, lo que permite hacer comparaciones24.
Conclusiones
La prevalencia de UPP en 2013 se mantiene estable entre el 7% y el 8% en hospitales, ha aumentado a un rango del 7,9% al 9,1% entre personas en ATDOM en atención primaria, y aumenta bastante, a un 12,6-14,2%, en CSS. La mayoría de las lesiones, un 65%, son de origen nosocomial, originadas durante el ingreso en hospitales o CSS. No hay cambios en el perfil de los pacientes con UPP, predomina el sexo femenino -excepto en hospitales, donde son más frecuentes en varones-, con una edad por encima de 72 años. En cuanto al tipo de lesiones, si bien la mayor parte son debidas a presión, hay porcentajes no desdeñables de LESCAH y lesiones combinadas presión + humedad
Agradecimientos
Los autores queremos expresar nuestro agradecimiento a todas las enfermeras y enfermeros que participaron en este estudio de prevalencia aportando información.
Conflicto de intereses
Joan-Enric Torra i Bou trabaja para Smith & Nephew Iberia.
Bibliografía
1. Soldevilla Agreda JJ. Las úlceras por presión en Gerontología: Dimensión epidemiológica, económica, ética y legal. Santiago de Compostela: Universidad de Santiago de Compostela; 2007. [ Links ]
2. Verdú Soriano J, Nolasco A, García C. Análisis de la mortalidad por úlceras por presión en España. Periodo 1987-1999. Gerokomos. 2003;14(4):212-26. [ Links ]
3. McGinnis E, Briggs M, Collinson M, Wilson L, Dealey C, Brown J, et al. Pressure ulcer related pain in community populations: a prevalence survey. BMC Nursing. 2014;13:16. [ Links ]
4. Franks PJ, Winterberg H, Moffatt CJ. Health-related quality of life and pressure ulceration assessment in patients treated in the community. Wound Rep Reg. 2002;10:133-40. [ Links ]
5. Essex HN, Clark M, Sims J, Warrienr A, Cullum N. Health-related quality of life in hospital inpatients with pressure ulceration: Assessment using generic health-related quality of life measures. Wound Rep Reg. 2009;17:797-805. [ Links ]
6. Gerrero Miralles M. Úlceras por presión: un problema potencial en los servicios de urgencias colapsados. Gerokomos. 2008;19(2):99-106. [ Links ]
7. Soldevilla Agreda JJ, Torra i Bou JE. Epidemiología de las úlceras por presión en España. Estudio piloto en la Comunidad Autónoma de la Rioja. Gerokomos/Helcos. 1999;10(2):75-87. [ Links ]
8. Torra i Bou JE, Rueda López J, Soldevilla Agreda JJ, Martínez Cuervo F, Verdú Soriano J. Primer Estudio Nacional de Prevalencia de Úlceras por Presión en España. Epidemiología y variables definitorias de las lesiones y los pacientes. Gerokomos. 2003;14(1):37-47. [ Links ]
9. Soldevilla Agreda J, Torra i Bou J, Verdú Soriano J, Martínez Cuervo F, López Casanova P, Rueda López J, et al. Segundo estudio nacional de prevalencia de úlceras por presión en España, 2005. Epidemiología y variables definitorias de las lesiones y pacientes. Gerokomos. 2006;17(3):154-72. [ Links ]
10. Soldevilla Agreda JJ, Torra i Bou JE, Verdú Soriano J, López Casanova P. Tercer Estudio Nacional de Prevalencia de Úlceras por Presión en España, 2009. Epidemiología y variables definitorias de las lesiones y pacientes. Gerokomos. 2011;22(2):77-90. [ Links ]
11. Sociedad Española de Medicina Preventiva, Salud Pública e higiene. Estudio de prevalencia de las infecciones nosocomiales en España 2011. Accesible en: http://hws.vhebron.net/epine/Descargas/EPINE%202011%20ESPA%C3%91A%20Resumen.pdf [ Links ]
12. Sánchez-Rubio MP, Blanco-Zapata RM, San Sebastián-Domínguez JA, Merino-Corral I, Pérez-Del Pecho MC, Arribas-Hernández FJ. Estudio de prevalencia del efecto adverso de úlceras por presión en un hospital de agudos. Enferm Clin. 2010;20(6):355-9. [ Links ]
13. Tomas-Vidal AM, Hernández-Yeste MS, García-Raya MD, Marín-Fernández R, Cardona-Roselló J. Prevalencia del úlceras por presión en la Comunidad Autónoma de las Islas Baleares. Enferm Clin. 2011;21(4):202-9. [ Links ]
14. Alba Moratilla C, Alba Moratilla N, Zafra Pires MJ, Inat Carbonell J, Lanzón Serra T. Prevalencia de úlceras por presión y factores asociados en el Hospital Clínico de Valencia, año 2010. Evidentia. 2012;9(39). Accesible: http://www.index-f.com/evidentia/n39/ev7725.php [ Links ]
15. Vanderwee K, Clark M, Dealey C, Gunningberg L, Defloor T. Pressure ulcer prevalence in Europe: a pilot study. J Eval Clin Pract. 2007;13(2):227-35. [ Links ]
16. Kottner J, Wilborn D, Dassen T, Lahmann N. The trend of pressure ulcer prevalence rates in German hospitals: results of seven cross-sectional studies. J Tissue Viability. 2009;18(2):36-46. [ Links ]
17. Leijon S, Bergh I, Terstappen K. Pressure ulcer prevalence, use of preventive measures, and mortality risk in an acute care population: a quality improvement project. J Wound Ostomy Continence Nurs. 2013;40(5):469-74. [ Links ]
18. Moore Z, Johanssen E, van Etten M. A review of PU prevalence and incidence across Scandinavia, Iceland and Ireland (Part I). J Wound Care. 2013;22(7):361-2, 4-8. [ Links ]
19. Gunningberg L, Stotts NA, Idvall E. Hospital-acquired pressure ulcers in two Swedish County Councils: cross-sectional data as the foundation for future quality improvement. Int Wound J. 2011;8(5):465-73. [ Links ]
20. Gunningberg L, Donaldson N, Aydin C, Idvall E. Exploring variation in pressure ulcer prevalence in Sweden and the USA: benchmarking in action. J Eval Clin Pract. 2012;18(4):904-10. [ Links ]
21. Gallagher P, Barry P, Hartigan I, McCluskey P, O'Connor K, O'Connor M. Prevalence of pressure ulcers in three university teaching hospitals in Ireland. J tissue Viability. 2008;17:103-9. [ Links ]
22. Gunningberg L, Hommel A, Baath C, Idvall E. The first national pressure ulcer prevalence survey in county council and municipality settings in Sweden. J Eval Clin Pract. 2013;19:862-7. [ Links ]
23. Inan DG, Oztunc G. Pressure ulcer prevalence in Turkey: a sample from a university hospital. J Wound Ostomy Continence Nurs. 2012;39(4):409-13. [ Links ]
24. Van Gilder C, Macfarlane GD, Meyer S. Results of nine international pressure ulcer prevalence surveys: 1989 to 2005. Ostomy Wound Manage. 2008;54(2):40-54. [ Links ]
25. Hurd T, Posnett J. Point prevalence of wounds in a sample of acute hospitals in Canada. Int J Wound. 2009;6:287-93. [ Links ]
26. da Silva Cardoso JR, Blanes L, Augusto Calil J, Ferreira Chacon JM, Masako Ferreira L. Prevalence of pressure ulcers in a Brazilian hospital: results of a cross-sectional study. Ostomy Wound Manage. 2010;56(10):52-7. [ Links ]
27. Galvan-Martinez IL, Narro-Llorente R, Lezama-de-Luna F, Arredondo-Sandoval J, Fabian-Victoriano MR, Garrido-Espindola X, et al. Point prevalence of pressure ulcers in three second level hospitals in Mexico. Int Wound J. 2012. doi: 10.1111/iwj.12013 [ Links ]
28. Jiang Q, Li X, Qu X, Liu Y, Zhang L, Su C, et al. The incidence, risk factors and characteristics of pressure ulcers in hospitalized patients in China. Int J Clin Exp Pathol. 2014;7(5):2587-94. [ Links ]
29. Alja'afreh M, Mosleh SM. Pressure ulcers in Jordan: a snapshot survey of a tertiary public hospital. Br J Nurs. 2013;22(20):S10, S2, S4-6. [ Links ]
30. Schluer AB, Schols JM, Halfens RJ. Risk and associated factors of pressure ulcers in hospitalized children over 1 year of age. J Spec Pediatr Nurs. 2014;19(1):80-9. [ Links ]
31. Lyder CH, Ayello EA. Annual checkup: the CMS pressure ulcer present-on-admission indicator. Adv Skin Wound Care. 2009;22:476-84. [ Links ]
32. Black JM, Cuddigan JE, Walko MA, Didier LA, Lander MJ, Kelpe MR. Medical device related pressure ulcers in hospitalized patients. Int Wound J. 2010;7(5):358-65. [ Links ]
33. Igarashi A, Yamamoto-Mitani N, Gushiken Y, Takai Y, Tanaka M, Okamoto Y. Prevalence and incidence of pressure ulcers in Japanese long-term-care hospitals. Arch Gerontol Geriatr. 2013;56(1):220-6. [ Links ]
34. Moore Z, Cowman S. Pressure ulcer prevalence and prevention practices in care of the older person in the republic of Ireland. J Clin Nurs. 2011;21:362-71. [ Links ]
35. Park-Lee E, Caffrey C. Pressure ulcers among nursing home residents: United States, 2004. NCHS Data Brief. 2009;14:1-8. [ Links ]
36. Aljezawi M, Al Qadire M, Tubaishat A. Pressure ulcers in long-term care: a point prevalence study in Jordan. Br J Nurs. 2014;23(6):S4, S6, S8, S10-1. [ Links ]
37. Skerritt L, Moore Z. The prevalence, aetiology and management of wounds in a community care area in Ireland. Br J Community Nursing. 2014;Suppl:S11-7. [ Links ]
38. Vowden KR, Vowden P. The prevalence, management, equipment provision and outcome for patients with pressure ulceration identified in a wound cae survey within one English health care district. J. Tissue Viability. 2009;18:20-6. [ Links ]
39. Kundin JI. A new way to size wounds. Am J Nursing. 1989;89(2):206-7. [ Links ]
40. Bilgin M, Yapucu Günes U. A comparison of 3 wound measurement techniques. Effects of pressure ulcer size and shape. J Wound Ostomy Continence Nurs. 2014;40(6):590-3. [ Links ]
41. Collaborative Alliance for Nursing Outcomes (CALNOC). Accesible en: http://www.calnoc.org/. [ Links ]
42. Wilson EB. Probable inference, the law of succession, and statistical inference. J Am Stat Assoc. 1927;22:209-2. [ Links ]
43. Newcombe RG. Two-sided confidence intervals for the single proportion: comparison of seven methods. Stat Med. 1998;17:857-72. [ Links ]
44. Newcombe RG. Interval estimation for the difference between independent proportions: comparison of eleven methods. Stat Med. 1998;17:873-90. [ Links ]
45. Defloor T, Schoonhoven L, Katrien V, Westrate J, Myny D. Reliability of the European Pressure Ulcer Advisory Panel classification system. J Adv Nurs. 2006;54(2):189-98. [ Links ]
46. Torrra i Bou JE, Rodríguez-Palma M, Soldevilla Agreda JJ, García-Fernández FP, Sarabia Lavín R, Zabala Blanco J, et al. Redefinición del concepto y del abordaje de las lesiones por humedad. Una propuesta conceptual y metodológica para mejorar el cuidado de las lesiones cutáneas asociadas a la humedad (LESCAH). Gerokomos. 2013;24(2):90-4. [ Links ]
47. Garcia-Fernandez FP, Soldevilla-Agreda JJ, Verdu J, Pancorbo-Hidalgo PL. A new theoretical model for the development of pressure ulcers and others dependence-related lesions. J Nurs Scholarship. 2014;46(1):28-38. [ Links ]
48. García-Fernández FP, Soldevilla-Ágreda JJ, Pancorbo-Hidalgo PL, Verdú-Soriano J, López-Casanova P, Rodríguez-Palma M. Clasificación-categorización de las lesiones relacionadas con la dependencia. Serie Documentos Técnicos GNEAUPP n.o II. Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas. Logroño. 2014. Accesible en: http://www.gneaupp.es/app/adm/documentos-guias/archivos/4_pdf.pdf. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Pedro L. Pancorbo-Hidalgo
Departamento de Enfermería.
Universidad de Jaén
Las Lagunillas s/n
23071 Jaén (España)
E-mail: pancorbo@ujaen.es