INTRODUCCIÓN
Las lesiones por presión (LPP) continúan siendo un problema de primer orden en la atención sanitaria. En nuestro país, el Estudio Nacional sobre los Efectos Adversos ligados a la Atención Sanitaria (ENEAS 2005), realizado en 24 hospitales, determina que las z suponen el 3,66% del total de efectos adversos hospitalarios en España, por delante de las neumonías nosocomiales (2,6%) o de las sepsis (2,9%), y las sitúa en el séptimo lugar de los 48 efectos adversos identificados y en el primer lugar de los relacionados con los cuidados1.
Los cinco estudios nacionales de prevalencia de LPP promovidos desde el Grupo Nacional para el Estudio y Asesoramiento sobre Úlceras por Presión y Heridas Crónicas (GNEAUPP) ponen de manifiesto su importancia, a pesar del lento retroceso desde el 8,24% de prevalencia de LPP hospitalarias en 20032 hasta el 7% del quinto estudio nacional realizado en 20173.
En el contexto internacional, el estudio IBEAS de prevalencia de efectos adversos en hospitales de Latinoamérica, realizado en 58 hospitales de México, Perú, Colombia, Argentina y Puerto Rico, sitúa las LPP como tercer efecto adverso más frecuente con un 7,2% y primero de los relacionados con los cuidados4.
En Estados Unidos, el National Quality Forum (NQF) incluye las LPP de categoría 3, 4 y las no estadificables, adquiridas en el hospital, como evento grave de declaración obligatoria desde el año 20025. Mientras que los Centers for Medicare and Medicaid Services (CMS) las han incluido en su política de no reembolso de eventos adversos adquiridos en el hospital, al ser consideradas como razonablemente prevenibles mediante el uso de guías de práctica clínica basadas en la evidencia6.
Otras iniciativas de declaración obligatoria de las LPP se han promovido desde el National Health Service (NHS) británico en Escocia o el Sydney South West Area Health Service en Australia. En Bélgica, se ha limitado el pago del alargamiento de las estancias hospitalarias causadas por las LPP desde el año 2015. En Francia, Alemania y Reino Unido se han incluido como indicadores específicos de calidad para la acreditación de hospitales5.
El estudio realizado por Homs-Romero sobre la percepción de los profesionales acerca de las LPP como efectos adversos determina que el 98% de las enfermeras encuestadas opinan que existe evidencia de que pueden evitarse y el 86,2% las consideraron un efecto adverso grave7.
El marco conceptual imperante para el estudio de las LPP ha sido el trabajo de Braden y Bergstrom8 que desde 1987 definió los factores intrínsecos y extrínsecos causantes de las LPP, englobando bajo este concepto las lesiones producidas por la presión en los tejidos.
En 2005, Defloor et al. describen las lesiones por humedad como la inflamación y/o erosión de la piel causada por la exposición prolongada/excesiva a la humedad, incluyendo transpiración, orina, heces líquidas o exudado de las heridas9.
El consenso internacional adoptado en 2009 por el National Pressure Score Advisory Panel (NPUAP) americano y el European Pressure Ulcer Advisory Panel (EPUAP) define la LPP como una lesión localizada en la piel y/o el tejido subyacente, por lo general sobre una prominencia ósea, como resultado de la presión, o la presión en combinación con la cizalla10.
A partir de 2014, con la publicación por García-Fernández et al. del nuevo modelo teórico sobre las lesiones relacionadas con la dependencia (LRD) se amplía el foco de estudio desde las LPP al conjunto de lesiones que tienen como factor común el desarrollarse en personas con algún grado de dependencia en un momento concreto de su vida11. Generalmente estas lesiones aparecen en personas encamadas, inmovilizadas o incontinentes, pero también pueden aparecer en personas que atraviesan un proceso de enfermedad de carácter temporal que condiciona su capacidad para el autocuidado. Al mecanismo causal de las LPP, la presión, se añaden otros mecanismos como son la humedad y la fricción, que determinan las lesiones por humedad (LPH) y las lesiones por fricción (LPF), así como la combinación de dos agentes causales en el caso de las lesiones mixtas o combinadas (LMX), o de todos ellos en el caso de las lesiones multicausales (LMC). Esta clasificación permite establecer un correcto diagnóstico de los distintos tipos de lesión y orientar las intervenciones preventivas en función del mecanismo causante que pretendamos evitar, permitiéndonos una mejor asistencia y una optimización de los esfuerzos preventivos. Son pocos aún los estudios que han adoptado este nuevo marco conceptual, y existen pocos datos que permitan la comparación, por lo cual uno de los fines de este estudio es aportar datos a esta nueva corriente con los que ir conformando un cuerpo de conocimientos.
En esta línea del estudio de las LRD encontramos el trabajo realizado en el Hospital Sierrallana de Cantabria por Olavarría et al. que determina, mediante inspección directa de los pacientes, la prevalencia total de LRD en un 17,1%. Mientras que la distribución de las lesiones por categorías es: 40,9% LPP, 9,1% LPH, 21,2% LPF, 3% LMX y 25,8% no clasificadas12.
Otro ejemplo es el estudio realizado por Roca-Biosca et al. en pacientes de la UCI del Hospital Universitari Joan XXIII de Tarragona, que define una prevalencia de LRD del 27,9%, con una distribución de los distintos tipos de lesiones del 47,3% en LPP, 13,2% en LPH, 15,8% en LPF y 23,7% en LMX13.
El quinto estudio nacional de prevalencia de LPP y LRD realizado por el GNEAUPP en 2017 amplió su ámbito de estudio incluyendo las LRD, estableciendo una prevalencia general de LRD del 8,73%, y las prevalencias parciales por categorías: 7% en LPP, 1,36% en LPH, 0,91% en LPF y 1,48% para las LMX3.
La provincia de Burgos cuenta con tres hospitales pertenecientes al sistema sanitario público de la comunidad de Castilla y León: el Hospital Universitario de Burgos (HUBU), situado en la capital con una capacidad de 744 camas, y dos hospitales comarcales, el Hospital Santos Reyes en Aranda de Duero (HSRA) y el Hospital Santiago Apóstol de Miranda de Ebro (HSAM) con aproximadamente 120 camas cada uno. En el HUBU se han realizado con anterioridad dos estudios de prevalencia de LPP y LPH en los años 2013 y 201514, por lo que al proyectar el tercer estudio se decidió ofertar la participación a los otros dos hospitales con el objetivo de expandir la recogida de datos y de conseguir tanto una cifra global para toda la provincia como permitir la comparación entre los hospitales de su entorno geográfico.
OBJETIVOS
Objetivo principal: determinar la prevalencia hospitalaria de lesiones relacionadas con la dependencia (LRD) en la provincia de Burgos.
Objetivos secundarios:
Definir las características de las LRD detectadas.
Determinar el porcentaje de valoraciones del riesgo de padecer LPP registradas en la historia clínica.
Cuantificar el uso de dispositivos de prevención de LPP.
Conocer el grado de cumplimentación de los registros de enfermería relacionados con las LRD.
Conocer el uso de metodología enfermera relacionada con las LRD.
METODOLOGÍA
Estudio observacional descriptivo transversal multicéntrico, realizado mediante observación directa y revisión de la historia clínica.
Se utilizaron las definiciones de las LRD del consenso del Nacional Pressure Score Advisory Panel (NPUAP) americano y el European Pressure Ulcer Advisory Panel (EPUAP) del año 200910, y adoptadas por el GNEAUPP15, así como del nuevo marco conceptual elaborado por García-Fernández et al. 11.
La población de estudio comprende a todos los pacientes adultos ingresados en las unidades de hospitalización de los tres hospitales exceptuando las unidades de Psiquiatría, Pediatría, Puerperio y Penitenciaria, con el objeto de buscar la similitud con los estudios realizados a nivel nacional y permitir la comparación de resultados.
Otro criterio de inclusión definido fue la aceptación voluntaria a participar, para lo cual se solicitó el consentimiento verbal de cada participante en el estudio. Previamente se les informó verbalmente y de forma comprensible del objetivo del estudio, de la difusión que tendrían los datos, del carácter voluntario de la participación, así como de la confidencialidad de los datos obtenidos y de la posibilidad de revocación del consentimiento. En relación con este aspecto se definieron tres causas de exclusión: negativa (denegación expresa del consentimiento), imposibilidad (causa clínica que desaconseje la movilización para la inspección directa) e incapacidad (deterioro cognitivo incapacitante para dar el consentimiento y ausencia de familiares que pudieran otorgarlo).
Las variables de estudio se agrupan en:
Datos sociodemográficos: sexo, edad, días de ingreso.
Variables clínicas: existencia de LRD, origen de la lesión, número de lesiones, localización anatómica, categoría de la lesión, realización de valoración del riesgo de padecer LPP mediante escala de Norton, puntuación de la escala de Norton, uso de dispositivo de prevención, tipo de dispositivo, registro de la lesión en la historia clínica y existencia de metodología enfermera específica para LRD en la historia clínica.
La fase de campo se desarrolló entre el 14 de febrero y el 6 de marzo de 2018, dividiéndola en dos intervenciones: la observación directa de los pacientes y la revisión de la historia clínica.
Previamente se consensuaron las definiciones y los parámetros del estudio mediante la elaboración de un “Cuaderno del Investigador” con el objeto de disminuir la variabilidad individual en las observaciones.
Para la observación directa de los pacientes se formaron tres equipos, uno en cada hospital, que recogieron los datos de forma independiente. Los equipos estaban formados por profesionales de enfermería miembros de la Subcomisión de Heridas en el HUBU y miembros de los grupos de trabajo de Heridas en HSAM y HSRA, sumando un total de 36 enfermeras.
La observación era realizada por dos integrantes de los equipos de trabajo que hacían la valoración simultáneamente, obteniéndose los datos por consenso entre ambos observadores para disminuir la variabilidad interobservador.
Para la recogida de los datos de observación directa, se utilizó un formulario de Google Drive elaborado al efecto para cada hospital, y se cumplimentó a través de teléfonos móviles con conexión a Internet.
La revisión de la historia clínica permitió registrar el resto de los datos del estudio, que se volcaron manualmente a la base de datos asignándolos a los códigos de identificación.
Los datos de filiación de los pacientes se vincularon a un código numérico, siendo custodiada la clave por el investigador principal, garantizando el tratamiento anónimo de los datos.
Los datos se conformaron en una hoja de cálculo utilizando el programa Microsoft Excel, desde la que se realizó el análisis descriptivo.
Aspectos éticos
El estudio contó con la aprobación del Comité Ético de Investigación con Medicamentos del Área de Salud de Burgos y Soria (Ref. CEIM 1932).
Se obtuvo el permiso de la Dirección de Enfermería del HUBU, la conformidad de la Comisión de Cuidados del HUBU y los permisos de las gerencias de atención especializada de HSAM y HSRA.
El proyecto se ha desarrollado siguiendo los principios éticos para las investigaciones en seres humanos; así mismo, se ha respetado la legislación vigente en materia de intimidad, confidencialidad y protección de datos.
RESULTADOS
Datos sociodemográficos
La población total sumó 577 pacientes (429 del HUBU, 73 del HSRA y 75 del HSAM). Se excluyeron 66 (11,43%) pacientes por los siguientes motivos: negativa (30), imposibilidad (13) e incapacidad (23).
La población final de estudio fueron 511 pacientes, 370 (72,4%) pacientes del HUBU, 67 (13,11%) del HSRA y 74 (14,48%) del HSAM.
La distribución por sexo fue de 227 (44,42%) mujeres y de 284 (55,57%) hombres. El promedio de edad se situó en 73,24 años con una edad mínima de 15 años y máxima de 101. La estancia media fue 5,72 días y la estancia máxima de 107 días.
Variables clínicas
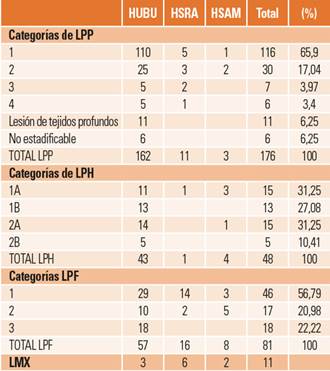
LRD: se detectaron 328 siguiendo la distribución reflejada en la tabla 1. Del total de pacientes, 188 (36,79%) pacientes presentaron algún tipo de LRD. Teniendo en cuenta que algunos pacientes presentaban más de una LRD, presentaron LPP 107 pacientes, LPH 46 pacientes, 65 presentaron LPF, 9 LMX y 8 LMC.
Tabla 1. Distribución de lesiones relacionadas con la dependencia por categorías y hospitales.
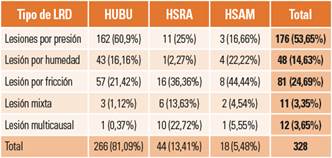
HSAM: Hospital Santiago Apóstol de Miranda de Ebro; HSRA; Hospital Santos Reyes de Aranda de Duero; HUBU: Hospital Universitario de Burgos; LRD: lesiones relacionadas con la dependencia.
El número máximo de lesiones encontradas en un paciente fueron 10, el promedio de lesiones por paciente en la población total fue de 0,47, y el promedio de lesiones entre la población afectada fue de 1,48 lesiones por paciente.
Características de las LRD: los tipos y categorías de LRD se reflejan en la tabla 2.
Localización de las LRD: la distribución por zonas anatómicas afectadas se aprecia en la tabla 3.
Tabla 3. Distribución de las LRD por zonas anatómicas.
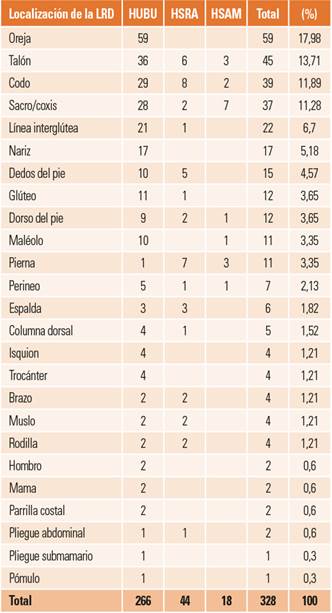
HSAM: Hospital Santiago Apóstol de Miranda de Ebro; HSRA; Hospital Santos Reyes de Aranda de Duero; HUBU: Hospital Universitario de Burgos; LRD: lesiones relacionadas con la dependencia.
Origen de las LRD: se consideraron extrínsecas aquellas LRD producidas con anterioridad al ingreso hospitalario, para lo cual debía existir registro de su existencia en la valoración de enfermería al ingreso o en los registros de los 2 días siguientes. Si no constaba, se consideraba que la LRD se había producido durante el ingreso hospitalario y se calificaba como intrínseca o adquirida en el hospital.
Las LRD consideradas intrínsecas fueron 259, el 78,96%, y las cifras relativas a cada hospital: HUBU 228 (85,71%), HSRA 18 (40,9%) y HSAM 13 (72,22%).
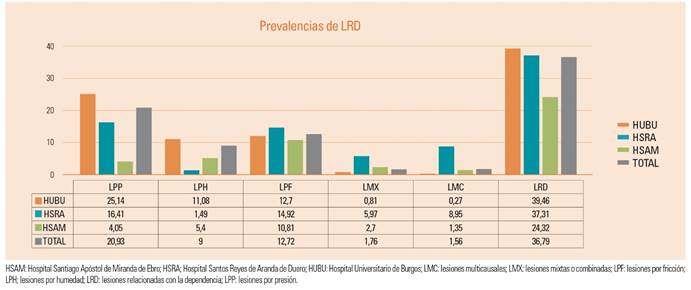
Prevalencia: la prevalencia detectada para el total de LRD en el conjunto de los tres hospitales es del 36,79%. Atendiendo a los distintos tipos de LRD encontramos que la prevalencia de LPP es de un 20,93%; la de LPH, de un 9%; la de LPF, del 12,72%; la de LMX, del 1,76%, y la de LMC, de un 1,56%. La distribución comparativa por categorías y hospitales se pude apreciar en la figura 1.
Dispositivos preventivos: se detectaron un total de 323 dispositivos según la distribución de la tabla 4. Del total de pacientes estudiados, 182 (35,61%) pacientes contaban con algún tipo de dispositivo preventivo, mientras que 329 (64,38%) no disponían de ninguno. De estos, 91 (17,8%) pacientes presentaron alguna LRD y carecían de dispositivo preventivo, siendo 86 del HUBU, 4 del HSRA y 1 del HSAM. Se decidió la inclusión de los calcetines como dispositivo preventivo debido a que su uso había sido aconsejado para evitar LPF.
Tabla 4. Dispositivos preventivos por categorías y hospitales.
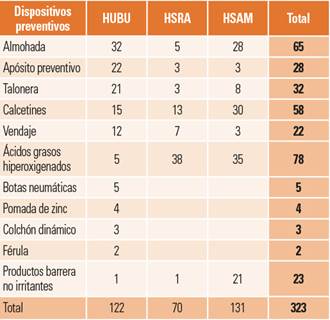
HSAM: Hospital Santiago Apóstol de Miranda de Ebro; HSRA; Hospital Santos Reyes de Aranda de Duero; HUBU: Hospital Universitario de Burgos.
Valoración del riesgo: 307 (60,07%) pacientes contaban con valoración del riesgo de padecer LPP cuantificada mediante escala de Norton, frente a 204 (39,93%) que no la presentaban. El número de pacientes sin valoración, que presentaban LRD, fue de 55 (10,76%) pacientes, todos ellos del HUBU. La distribución del riesgo medido se presenta en la tabla 5.
Tabla 5. Distribución del riesgo de padecer lesiones por presión según la escala de Norton.
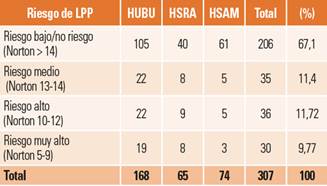
HSAM: Hospital Santiago Apóstol de Miranda de Ebro; HSRA; Hospital Santos Reyes de Aranda de Duero; HUBU: Hospital Universitario de Burgos; LPP: lesiones por presión.
Registro de LPP: se encontraron 57 registros de LRD en el apartado específico del aplicativo Gacela Care, lo que supone que el 30,31% de los pacientes con LRD presentaban el registro adecuado.
La distribución por centros es: HUBU 8 (5,47%), HSRA 9 (36%) y HSAM 40 (100%).
Metodología enfermera: se contabilizaron 115 (22,5%) pacientes que contaban con algún plan de cuidados que estuviera relacionado con el tratamiento y la prevención de LRD. Del grupo de pacientes con LRD, 66 (35,1%) pacientes presentaban plan de cuidados. Los planes de cuidados más utilizados fueron “Cuidados del paciente encamado” (25, 36,76%) y “Protocolo de autocuidados: ayuda total” (23, 33,82%).
tudió la metodología NANDA-NIC-NOC relacionada con las LRD registrada en las historias clínicas, obteniéndose un total de 28 diagnósticos enfermeros en 28 pacientes (5,47%), el más frecuente fue “00047. Riesgo de deterioro de la integridad cutánea” (20, 71,42%). Las intervenciones enfermeras fueron 153 en 124 (24,26%) pacientes, las más frecuentes fueron “0740. Cuidados del paciente encamado” (54, 35,29%) y “3540 Prevención de LPP” (46, 30,06%). Los objetivos enfermeros fueron 24 en 24 (4,69%) pacientes, siendo el más frecuente “1101. Integridad tisular. Piel y membranas mucosas” (19, 79,16%).
Los pacientes que presentaron metodología NANDA-NIC-NOC en la historia clínica fueron 61 (16,48%) en el HUBU, 44 (65,67%) en el HSRA y 41 (55,4%) en el HSAM, sumando un total de 146 (28,57%) pacientes.
DISCUSIÓN
Como principal hallazgo queremos destacar la elevada prevalencia de LRD obtenida en nuestro estudio por inspección directa de los pacientes, en comparación con otros estudios que utilizan una metodología basada en la revisión de los registros, lo que plantea un interesante debate sobre la metodología idónea de recogida de datos y sobre las cifras de prevalencia que mejor reflejan la realidad existente.
Variables sociodemográficas: no se aprecian diferencias en cuanto al género entre los tres hospitales, siendo mayor el porcentaje de hombres ingresados. En ambos hospitales comarcales se obtiene una mayor edad media y un menor número de días de ingreso con relación a las cifras obtenidas en el HUBU, siendo significativamente baja la estancia media del HSRA.
Lesiones relacionadas con la dependencia: las proporciones de los distintos tipos de LRD son muy dispares en los distintos hospitales; analizando la categoría más prevalente observamos que en el HUBU son las LPP las que suponen un 53,65% de las lesiones, mientras que en el HSAM son las LPF las que alcanzan el 44,44%, o bien en el HSRA, donde son las LPH las que alcanzan un 36,36%.
Al analizar las cifras totales se aprecia su dependencia de las cifras del HUBU por ser el hospital que aporta un mayor volumen de datos al estudio.
Características de las lesiones
La comparativa de estos datos se ve dificultada por existir poca bibliografía que aporte datos con la categorización de las lesiones del nuevo marco teórico, por lo que se ha optado por establecer comparaciones con los muy abundantes datos sobre las LPP.
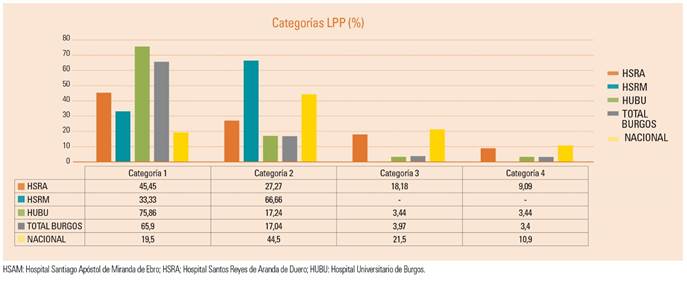
Al confrontar datos con los estudios nacionales, se aprecia que el porcentaje de LPP pertenecientes a la categoría 1 obtenido a nivel nacional en 2013 es del 19,5%16, mientras que el obtenido de forma conjunta en los tres hospitales triplica esa cifra (65,9%) (fig. 2) Esta circunstancia puede obedecer a varias causas: que efectivamente exista un mayor número de LPP de la categoría más leve, que exista un bajo registro en los estudios nacionales o bien que se esté produciendo un exceso de detección por nuestra parte. Una hipótesis puede ser que el hecho de que los observadores sean personal de enfermería con formación en heridas crónicas nos convierta en un instrumento de medición más sensible que la media a la hora de detectar este tipo de lesiones. Pero por otro lado también se puede especular con que este tipo de lesiones leves puedan estar infravaloradas en los estudios nacionales, pudiendo haber pasado desapercibidas por la dificultad de su clasificación.
Si por el contrario analizamos las LPP más graves, categorías 3 y 4, vemos que los resultados de la comparativa con los resultados nacionales se invierten. Para la categoría 3 obtenemos en la cifra global para la provincia de Burgos un 3,97%, mientras que la española es del 21,5%16, 5 veces mayor; en cuanto a la categoría 4 se obtiene un 3,4% siendo la cifra nacional el triple, con un 10,9%. Podemos concluir que, si bien presentamos más LPP, estas son menos graves.
Al intentar un análisis de las LRD en conjunto, apreciamos un elevado porcentaje de LRD de las categorías más leves; sumando las categorías consistentes en eritema sin rotura epidérmica (116 LPP categoría 1, 28 LPH categorías 1A y 1B, 46 LPF categoría 1) obtenemos 190 lesiones, que suponen el 57,91% del total. Esto nos indica el porcentaje de la cifra global de LRD que depende de las de menor gravedad. Si comparamos este mismo parámetro de las LRD sin rotura epidérmica en cada hospital obtenemos las siguientes cifras: HUBU 61,27%, HSRA 45,45% y HSAM 38,88%.
Localización de las lesiones: las localizaciones anatómicas más prevalentes incluyen algunas de las zonas clásicas para la formación de LRD como son talón o sacro, pero aparecen otras zonas que difieren de los parámetros habituales como son oreja, codo, línea interglútea o nariz. La aparición de estas nuevas zonas obedece a la detección de las categorías leves de LRD. Tanto oreja como nariz se asocian al uso de dispositivos de administración de oxígeno, mientras que el codo se asocia a las LPF, y la línea interglútea a las LPH. Destaca del conjunto que las lesiones de oreja o nariz solo han sido detectadas en el HUBU.
Origen de las lesiones: se aprecian diferencias significativas en cuanto al porcentaje de lesiones que se consideran adquiridas en el hospital, ya que la cifra del HUBU (85,71%) es mayor que la del HSAM (72,22%) pero es superior al doble de la encontrada en el HSRA (40,79%). En cuanto a la cifra global de los tres hospitales (78,96%), se acerca más a la cifra del HUBU, debido al mayor porcentaje de LRD aportadas al estudio por este hospital.
Teniendo en cuenta el elevado porcentaje de lesiones adquiridas en el hospital, podemos teorizar que un número importante de lesiones pueden no haber sido valoradas al ingreso del paciente en el hospital, de tal forma que lesiones procedentes de otros ámbitos asistenciales pueden haber engrosado el porcentaje de lesiones consideradas intrínsecas. Una posible causa de esta circunstancia es que existen pocos registros de enfermería que informen explícitamente de la integridad cutánea en el momento de la valoración al ingreso. Al mismo tiempo, se han detectado observaciones de enfermería de lesiones graves a los pocos días del ingreso, que no parecen estar justificadas por gravedad o extensión por el tiempo de estancia en el hospital, lo cual nos puede llevar a pensar que pudieran estar presentes en el momento del ingreso, pero no se habían visto reflejadas en la historia clínica, llevándonos a contabilizarlas como intrínsecas o adquiridas en el hospital, sin serlo.
Prevalencia: las prevalencias de las distintas LRD presentan una gran variedad al comparar los distintos hospitales, con la excepción de las LPF cuyas cifras se asemejan en los tres. Pero si comparamos la prevalencia total de LRD, las cifras son más similares en HUBU y HSRA, siendo inferior en HSAM.
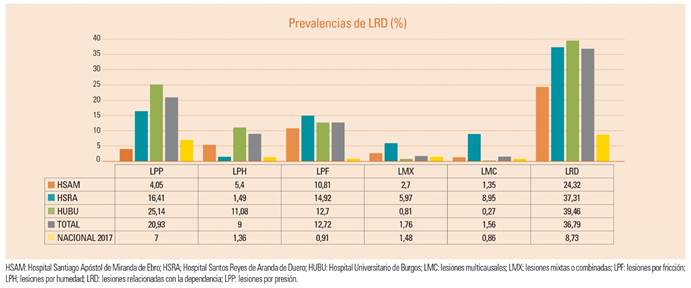
Al comparar con las cifras de prevalencia nacional obtenidas en 2017 se observa que las obtenidas como totales en los tres hospitales son muy superiores, en algunos casos como las LPF, hasta 14 veces. Fijándonos en las cifras de las LRD globales (36,79%) se obtiene que la prevalencia es 4 veces superior a la nacional (8,73%) (fig. 3). Para tratar de explicar estos resultados tan negativos debemos tener en cuenta las diferencias metodológicas en la obtención de los datos. Para los estudios nacionales, se obtienen los datos de los hospitales directamente, datos que en muchas ocasiones se han obtenido mediante los registros de enfermería o bien de los resultados del Estudio de Prevalencia de las Infecciones Nosocomiales en España (EPINE) 17) que también utiliza los registros como fuente documental, y no mediante la observación directa de los pacientes. Los registros de enfermería en muchos casos no reflejan la situación real, al existir un importante problema de infrarregistro que puede artefactar los resultados. Esto queda constatado al comprobar que tan solo el 30,31% de los pacientes con LRD presentaban el registro correspondiente, o bien, en el estudio realizado en Suecia por Gunningberg, que revelaba que tan solo el 49,57% de las LPP detectadas por inspección directa presentaban el adecuado registro de enfermería, incrementándose la prevalencia desde el 14,3% hasta el 33,3%18.
Por otro lado, si comparamos con estudios que han seguido la misma metodología de observación directa, los únicos datos comparables son los recogidos por Olavarría et al., que sitúa la prevalencia de LRD en el 17,1%12. Si ampliamos la comparación a otros estudios con la misma metodología, pero referida únicamente a las LPP, comprobamos que los resultados son más parecidos a los obtenidos en nuestros hospitales. La prevalencia de LPP general del 20,93% se asemeja tanto a los resultados del HUBU en 2015 (21,53%)14 como a los recogidos en el hospital Clínico de Valencia (24,7%)19) o a los del panorama internacional en Canadá (23,7%)20, y a los datos obtenidos en un estudio multicéntrico internacional europeo que determina el 22,1% para el Reino Unido, 22% en Holanda o el 23% de Suecia21.
Dispositivos preventivos: merece la pena destacar que existen otros mecanismos de prevención que son difíciles de registrar por su naturaleza intangible, como son los cambios posturales, la aplicación de ácidos grasos hiperoxigenados o de productos barrera no irritantes, para los cuales dependemos de su registro en las observaciones de enfermería, con desiguales resultados en los distintos hospitales.
Se aprecia que los dispositivos más utilizados son los relacionados con la prevención de las LPP de talón: almohada, talonera, calcetines y el vendaje algodonoso. En cuanto a este último, hay que destacarlo por estar considerado iatrogénico y no recomendado en guías de práctica clínica22, aunque se sigue encontrando a pesar de los esfuerzos formativos realizados en cuanto a prevención de LPP.
Otro factor destacable es el escaso uso de los colchones dinámicos, que son los elementos aconsejados cuando el paciente presente un riesgo moderado o alto de desarrollar LPP; tan solo se han encontrado 3 colchones en funcionamiento, a pesar de que son 101 los pacientes que presentan un riesgo entre moderado y muy alto, cifra que podría ser mayor si tenemos en cuenta que el 40% de los pacientes no presentaba valoración de riesgo de padecer LPP.
Al relacionar el uso de dispositivos preventivos y la presencia de LRD, obtenemos que 91 pacientes presentan algún tipo de LRD, pero no contaban con ningún dispositivo, lo que supone el 17,8% de la población total.
Valoración del riesgo: la escala de Norton es el método usado en el aplicativo Gacela Care para valorar el riesgo de padecer LPP; esta es la única medición del riesgo que podemos utilizar en nuestro estudio, pues aún no existen escalas validadas para medir el riesgo de padecer el resto de LRD, lo cual abre unas interesantes vías para investigaciones futuras. Para el total de la muestra, el porcentaje de pacientes con valoración del riesgo es el 60,07%, con desigual distribución en los distintos hospitales, pasando desde el 100% del HSAM o el 97% del HSRA hasta el 45,4% del HUBU. Comparando este criterio con la presencia de LRD, vemos que un 10,76% de los pacientes estudiados presentan LRD, pero no han tenido una valoración del riesgo y todos estos pertenecen al HUBU. Para evitar esta circunstancia parece recomendable aconsejar la medición del riesgo a todos los pacientes mediante una escala validada (Norton, Braden), aunque conviene puntualizar que estaremos haciendo la medición del riesgo de padecer únicamente LPP y no del resto de LRD.
Registro de LPP: el aplicativo Gacela Care cuenta con un apartado específico para el registro de LPP; en el HUBU tan solo el 3% de las LRD están reflejadas en él, mientras que en el HSRA asciende al 20,45% y en el HSAM lo ha sido el 100%. Estas cifras sugieren mejorar los registros enfermeros en aquellos hospitales que presentan cifras bajas. El hecho de la ausencia de registro provoca que no quede reflejada la carga de trabajo real que este tipo de lesiones conlleva, pero que se está realizando en la actividad laboral diaria, pudiendo ser invisible a efectos administrativos y de gestión.
Metodología enfermera: el número de pacientes con planes de cuidados relacionados con las LRD tan solo alcanza el 22,5% del total, mientras que entre los que padecen algún tipo de LRD el porcentaje es del 35,1%; en ambos casos se muestra escaso y precisaría aumentar su número. Se estimó el grupo de pacientes que serían candidatos a contar con un plan de cuidados relacionado con las LRD, formado por aquellos pacientes que ya presentaban LRD, y sumando a aquellos que presentaban un riesgo de padecer LPP valorado como medio, alto o muy alto en función de la puntuación de la escala de Norton. Se obtuvo la cifra de 235 pacientes, de los cuales 95 (40,42%) contaban con plan de cuidados, mientras que 140 (59,57%) no lo tenían, lo que refuerza la idea de que se debe intensificar la asignación de planes de cuidados específicos a estos pacientes.
Así mismo, la asignación de metodología NANDA-NIC-NOC específica para las LRD se muestra escasa, aplicándose tan solo en el 28,57% de los pacientes y siendo significativamente menor en el HUBU que en el resto de hospitales.
CONCLUSIONES
No existe un patrón común entre los distintos hospitales tanto en número de LRD como en los tipos de lesiones.
Es aconsejable reforzar los esfuerzos preventivos en las categorías más leves de LRD que cursan sin rotura epidérmica.
Las cifras de prevalencia son muy elevadas en relación con las cifras nacionales, por lo que se aconseja aumentar los esfuerzos formativos en prevención.
La valoración de la piel y la prevención debe incluir zonas de riesgo de LRD menos habituales como son nariz, oreja, codos o línea interglútea, por su elevada prevalencia.
Es aconsejable aumentar el uso de dispositivos preventivos, así como evitar prácticas tradicionales que han demostrado ser perjudiciales, como los vendajes algodonosos en los talones.
Parece aconsejable realizar la valoración del riesgo de padecer LPP a todos los pacientes en el momento del ingreso, mediante una escala validada.
Se deben mejorar los registros de enfermería relacionados con las LRD, tanto en el momento del ingreso para determinar las lesiones adquiridas en el hospital como durante el proceso asistencial para dejar constancia de las LRD existentes y de su tratamiento.
Se debe incrementar el uso de metodología enfermera relacionada con las LRD.
La metodología de obtención de datos por inspección directa frente a la realizada mediante los registros de enfermería parece representar con mayor fiabilidad y exactitud el problema real de las LRD.