Introducción
Las unidades de cuidados intensivos (UCI) ofrecen las más sofisticadas técnicas y tratamientos para las enfermedades o lesiones más graves, con el objetivo de lograr la supervivencia con el menor número de morbilidades y complicaciones. Sin embargo, el proporcionar unos cuidados de alta calidad y tecnificación no nos debe llevar a descuidar una serie de cuidados básicos, que son imprescindibles para lograr precisamente ese objetivo final de la disminución de la morbimortalidad y el aumento de la confortabilidad de los pacientes más graves. El correcto manejo de los niveles glucémicos de nuestros pacientes y su estricto control, la correcta hidratación y nutrición, el cuidado e hidratación de piel y mucosas, y la higiene correcta de cavidades orales, óticas y nasales se hacen imprescindibles para proporcionar un cuidado íntegro de calidad1. Mantener unos adecuados parámetros hemodinámicos individualizados a las características y situación de cada enfermo, es primordial para completar unos cuidados preventivos de alta calidad, sin olvidarnos de mantener a nuestros pacientes en una situación de confortabilidad, ausencia de ansiedad, y control del delirio y del dolor. En estos aspectos, el cuidado eficaz de la piel es un ítem de calidad asistencial de primer orden, al que contribuiremos de una forma eficaz y eficiente teniendo en cuenta todos los aspectos holísticos de la persona reseñados2-4.
La calidad asistencial proporcionada a los pacientes críticamente enfermos bajo nuestra responsabilidad debe ser, por tanto, global, lo cual implica que nuestros cuidados y atención se basarán tanto en los aspectos físicos como humanos, psicológicos y sociales. Dentro de los aspectos físicos que hay que tener en cuenta, la confortabilidad de nuestros enfermos pasa por unos cuidados de alta calidad y eficaces para disminuir la morbimortalidad del paciente crítico. La planificación de unas correctas movilizaciones periódicas de los diferentes puntos de presión del paciente, el correcto manejo de las camas con superficies y dispositivos especiales, tanto dinámicos como estáticos, serán primordiales en la agenda de cuidados individualizados de cada paciente para evitar lesiones por presión (LPP), rozamiento, humedad o cizalla, evitando así heridas que pueden derivar en una lesión ulcerosa en alguna parte de la anatomía del enfermo, generalmente en apófisis vertebrales, sacro, talones, zona occipital o codos5. Por ello, es muy necesaria una protocolarización de los cuidados administrados a nuestros pacientes, que contemple la globalidad de las necesidades y de las posibles complicaciones que puedan surgir ajenas al proceso patológico primario.
Dentro del cuidado integral del paciente crítico, el cuidado de la piel es, como vemos, de primer orden6-8, al igual que el asegurarse de una correcta nutrición, hidratación, movilización y control de los niveles glucémicos de este. También es de vital importancia controlar y tratar la incontinencia tanto urinaria como fecal, como ítem preventivo para dotar de protección a la zona, especialmente en las personas de mayor edad9. Todo ello es una responsabilidad del profesional de enfermería como pieza clave reconocida de seguridad y de calidad asistencial10, y el primer paso para solucionar un problema o poner los medios necesarios para solucionarlo es ser conscientes de que tal problema existe y concienciarse como profesionales de mejorar, ello es uno de los principales ítems que indican tanto los estudios de marketing empresarial como dentro del campo sanitario.
El problema del desarrollo de LPP está siempre presente en las UCI, si bien se ha mejorado en su prevención y tratamiento, es un evento adverso que no ha desaparecido como problema potencial en los pacientes sometidos a terapia crítica, lo que supone no solamente una complicación importante para el manejo integral del paciente sino también un aumento de las cargas económicas para los sistemas de salud11. Esto nos hace ser conscientes de la importancia y de la prevalencia actual de un problema potencial que, si bien ha mejorado, no ha desaparecido. Su manejo correcto pasa por una correcta prevención12, para ello es necesario realizar una valoración inicial de cada paciente y establecer su seguimiento diario, para ir actualizando los cuidados individualizados a los cambios evolutivos de nuestros pacientes. La aparición de LPP incide en la calidad clínica y en las cargas de enfermería13, y constituye un paso más para el desarrollo completo de una cultura de calidad y seguridad en el ambiente sanitario14. Los diferentes estudios realizados, siguen considerando que hasta el 95 % de las LPP pueden ser evitables poniendo en marcha las medidas preventivas protocolarizadas, con lo que entra dentro de nuestro campo de responsabilidad de enfermería luchar por la mejora absoluta y llegar a ese índice de calidad, para acabar con una lacra que produce tanto daño moral y económico15.
Es de destacar que nuestra UCI del Hospital Universitario Central de Asturias es una unidad de referencia para los enfermos neurológicos más graves, politraumatizados, trasplantados hepáticos y enfermos con gran gravedad clínica, por lo que la responsabilidad (siempre presente) de la prevención de LPP en piel y tejidos se intensifica, y nuestra labor preventiva diaria debe ser lo más eficaz y eficiente posible para disminuir el riesgo de tales lesiones.
OBJETIVOS
Proporcionar las claves para la mejora de las tasas de prevalencia e incidencia de LPP en una UCI.
Implementar la prevención de las LPP como ítem imprescindible en los cuidados enfermeros caracterizados por la calidad asistencial.
METODOLOGÍA
En nuestra UCI fuimos conscientes de la existencia de altas tasas de prevalencia y de incidencia de LPP en sus enfermos. Ello llevó a concienciarnos de la necesidad de incidir en una problemática que iba en detrimento de la seguridad, calidad y confortabilidad de nuestros pacientes. Por lo que nuestra metodología inicial de trabajo consistió en una base eminentemente teórica, que valoró los siguientes ítems:
Información de las medidas a poner en marcha por el equipo de investigación.
Formación mediante charlas periódicas de las tasas de prevalencia e incidencia de LPP y su evolución periódica.
Seguimiento de las mejoras desarrolladas.
Comenzamos hace ya más de una década, en el año 2008, con dichas estrategias de concienciación, control periódico de tasas e información periódica de los datos a los profesionales enfermeros de la unidad. Se recopilaron primero los datos anteriores a nuestra puesta en marcha de las estrategias de mejora en cuanto a tasas de prevalencia e incidencia globales, como datos de referencia iniciales para observar la adecuación de nuestras medidas y poder optimizarlas, ya que en nuestra unidad de críticos teníamos unas tasas de prevalencia e incidencia de LPP superiores a la bibliografía general para dicha patología16, por lo que era decisivo conocer las causas intrínsecas de tal proceso y poner las medidas necesarias para mejorar la situación, pasando el equipo de investigación a una fase activa/proactiva de prevención con la creación inicial de un grupo de profesionales enfermeros encargados de la vigilancia de tasas, formación del equipo, asesoramiento y seguimiento, con las siguientes funciones:
Labor de concienciación de las medidas preventivas por parte del grupo responsable creado a tal fin.
Cuantificación del problema en cifras, pues para bajar unas tasas es necesario conocer las cifras de lesiones que teníamos en nuestra unidad antes de comenzar nuestro trabajo de formación, seguimiento, control y formación.
Se determinó la necesidad de contar con varios profesionales enfermeros formados en prevención y tratamiento de las LPP que serían referentes en cada turno de enfermería, para consultar datos de prevención, valoración de posibles lesiones cutáneas aparecidas y tratamiento a seguir en cada una de ellas. Dichas personas se encargarían también de recoger periódicamente los datos de prevalencia e incidencia de LPP.
La valoración del riesgo de sufrir LPP se cuantificaba según la escala Braden que contempla los siguientes 5 aspectos: 1) percepción sensorial (1 → 4); 2) exposición a la humedad (1 → 4); 3) actividad física (1 →4); 4) movilidad (1 → 4), y 5) nutrición (1 → 4). Máxima puntuación 20 (sin riesgo), mínima puntuación 5 (máximo riesgo).
Se realizó, por parte del grupo asesor en LPP, un control mensual de tasas de prevalencia y un estudio mensual de incidencia de nuevos casos en nuestra unidad durante los primeros 9 meses, posteriormente los estudios de incidencia se espaciaron a su realización cada 4/5 meses y los cortes prevalentes se confirmaron cada mes. Posteriormente, se insistió en labores de formación y concienciación, con charlas informativas a todo el personal de UCI y reuniones periódicas para indicar los datos recogidos y la mejoría en el control de las tasas de prevalencia e incidencia. Los datos se recogían mensualmente por parte de los integrantes del equipo de investigación.
Durante el año 2014 pasamos por un cambio de hospital a uno de nueva arquitectura, por lo que se insistió en que tal cambio no incidiese negativamente en nuestros objetivos de mejora adquiridos hasta ahora. Un cambio tan radical como es el traslado a un nuevo hospital puede conllevar retrocesos en medidas adoptadas y éxitos conseguidos anteriormente, por lo que esa situación de estrés se tuvo que manejar por todos los profesionales de enfermería de cuidados intensivos para no incidir negativamente. Para ello, se continuó con la misma metodología de actuación anterior, con el esfuerzo que eso supuso debido al trabajo extra de adaptación al nuevo hospital y de pasar de unos registros cien por cien en papel al registro informático de todos los cuidados y tratamientos de nuestros enfermos críticos (registro electrónico en el programa MILLENIUM).
Los datos recogidos de LPP se almacenaron en archivos electrónicos y están disponibles también en formato papel y, además, se exponen periódicamente a los profesionales de enfermería tanto en papel como en sesiones informativas y en reuniones periódicas de objetivos enfermeros de la unidad, dado que la labor de seguimiento y concienciación se ha demostrado como de importancia decisiva en la mejora de las tasas de prevalencia y de incidencia de LPP17, además de reforzar el conocimiento de los tratamientos más eficaces individualizados a cada lesión aparecida.
En dichos archivos se recogen los siguientes datos:
Zona anatómica de aparición de la lesión por presión.
Gravedad de la lesión.
Braden de riesgo para aparición de la lesión.
Datos de la escala Braden de los enfermos que no sufrieron LPP.
Correcto seguimiento del tratamiento de la lesión en el sistema informático.
Correcta actualización del nivel de riesgo de los pacientes ingresados según escala de valoración del riesgo Braden.
RESULTADOS
Durante los primeros meses de introducción de las medidas de mejora asistencial, se produjo una gran disminución de las tasas de prevalencia y de incidencia de LPP, que se fueron estabilizando a lo largo del tiempo en unos niveles acordes con los de calidad asistencial reconocida y esperada en una UCI de referencia como es nuestra unidad. En la Tabla 1 se muestran las tasas de incidencia y prevalencia anteriores al comienzo de nuestro trabajo, dichos resultados nos sirven como comparativa necesaria en la evolución de los resultados de nuestro estudio.
Tabla 1. Datos anteriores al año 2008, expresados en valores medios
| Tasas (medias) | |
|---|---|
| Incidencia | 45,18 |
| Prevalencia | 45,98 ± 22,98 |
El rango para los valores de las tasas de prevalencia fue en los primeros 22 meses de desarrollo de nuestro estudio de 29-11,39. El rango para los valores para las tasas de incidencia fue de 27-4,5 durante esos mismos primeros 22 meses de introducción de medidas de mejora de nuestra investigación.
Los datos referentes de los 5 años posteriores a la puesta en marcha de las acciones globales de mejora se expresan en la Tabla 2.
Tabla 2. Datos referentes de los 5 años posteriores a la puesta en marcha de las acciones globales de mejora
| Prevalencia media | Incidencia media | |
|---|---|---|
| 2013 | 23,2 | 15,09 |
| 2012 | 19,03 | 16,79 |
| 2011 | 16,35 | 9,55 |
| 2010 | 14,33 | 9,13 |
| 2009 | 22,77 | 16,52 |
Tasas medias anuales expresadas en porcentajes
En la Figura 1 se presenta la evolución de las tasas de prevalencia e incidencia de LPP en el período crítico de introducción y desarrollo de medidas de mejora por parte de los integrantes de nuestro equipo de investigación.

Figura 1. Evolución de las tasas de prevalencia e incidencia. Período abril de 2008-marzo de 2009, período crítico de introducción y desarrollo de medidas de mejora.
Con un comienzo de inflexión, con bajada significativa de las tasas de prevalencia a los 8 meses de introducir las medidas estandarizadas de prevención y mejora asistencial. La inflexión para los datos de incidencia comenzó al cuarto mes de comienzo del estudio. En la Figura 2 se muestran los datos del año 2014, por su significación debido al traslado de hospital.
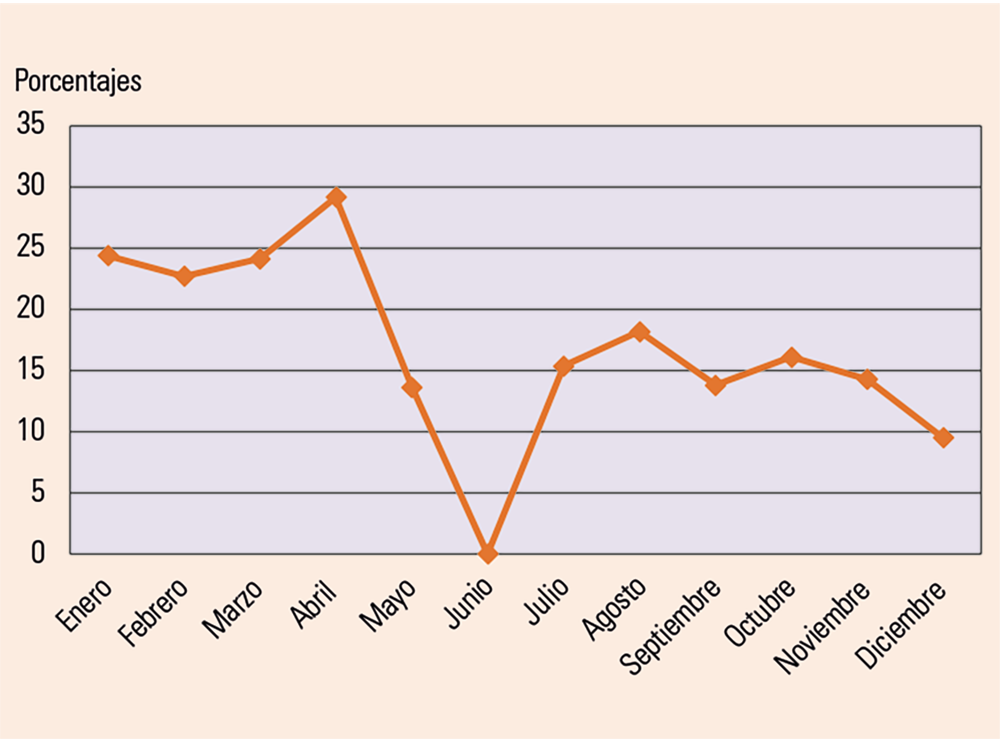
Figura 2. Datos de prevalencia del año 2014 (en porcentajes). Nota: el mes de junio no se recogieron datos por presión asistencial del traslado de hospital.
En los últimos 4 años de experiencia en nuestra unidad, los datos de prevalencia y de incidencia confirman la tendencia a la baja y a la estabilización en valores por debajo de las medias en este tipo de unidades de cuidados de referencia y de alta complejidad (Tabla 3).
Tabla 3. Datos de prevalencia y de incidencia
| 2018 | 2019 | 2020 | 2021 | |
|---|---|---|---|---|
| Prevalencia | 7,2 | 6,5 | 8,9 | 8,1 |
| Incidencia | 3,2 | 2,3 | 4,7 | 5,6 |
Los datos se presentan en valores medios

Figura 3. Tasas de prevalencia de lesiones por presión. Nota: no se recogieron datos en marzo de 2020 por presión asistencial: COVID-19.
La evolución de las tasas de prevalencia de LPP se presenta en la Figura 3.
DISCUSIÓN
Una de las bases del éxito en cualquier empresa está basada en 3 ítems principales: motivación, educación y concienciación18. Sobre esos 3 aspectos se trabajó en nuestra UCI para mejorar la situación en la que nos encontrábamos. La motivación en la mejora ha estado presente desde el principio en los profesionales de enfermería, conscientes de la necesidad de una disminución de unas tasas de LPP y del grado de gravedad que se encontraban por encima de las medias a nivel de la literatura científica. La educación ha estado presente también como ítem de calidad al comenzar a aportar los datos informativos de manera periódica y conocer las curvas de mejora en un problema de gran envergadura en nuestra unidad, y que preocupaba seriamente a nuestros profesionales. Finalmente, la concienciación como tercer ítem ha estado siempre presente para mejorar un problema real y grave. La labor de concienciación ha constituido un pilar decisivo para el aumento en la calidad asistencial relacionada con la prevención de dichas lesiones, lo que confirma la evidencia científica actual, igual que otro decisivo lado de nuestro triángulo de mejora que lo ha constituido la formación específica de los profesionales en las labores preventivas, proactivas, de seguimiento y actualización en el tratamiento de las LPP19. Por tanto, se afianzó la eficacia preventiva de la formación de un grupo de expertos de referencia para consulta dentro de las unidades, y disponibles ante cualquier duda de los profesionales, cuestión esta que está presente en la literatura como un medio de eficacia demostrada para mejorar y avanzar en calidad asistencial19.
APORTACIONES Y LIMITACIONES DEL ESTUDIO
El estudio emprendido sienta las bases de que todo problema tiene posibilidades de mejora una vez que sus protagonistas se conciencian que tal problema es real y que es necesario mejorarlo. El estudio aporta las iniciativas emprendidas en la UCI de los autores, que resultaron eficaces y efectivas en la disminución significativa de las LPP que sufrían los pacientes sometidos a terapia crítica. Somos conscientes de la imposibilidad de prevenir al 100% la aparición de dichas lesiones en nuestros enfermos críticos debido a su idiosincrasia y su extrema gravedad, pero sentamos las bases de que una plena concienciación en la solución de un grave problema asistencial es el paso inicial y decisivo.
CONCLUSIONES
La incidencia y la prevalencia de LPP en nuestra UCI decrecieron de forma altamente significativa gracias a la iniciativa de mejora que surge del propio grupo profesional. Y, lo más importante, es que dicha mejora ha evolucionado en el tiempo sin retroceder, hemos sido conscientes que, en algún período a lo largo de estos años, las cifras se han modificado al alza en algún momento puntual y circunstancial, actuando de inmediato para que dicha tendencia no continuara, con un reforzamiento de la labor de seguimiento e incidiendo en los casos concretos para invertir y reforzar la mejora en los siguientes meses. La base es un seguimiento y una educación constante y dilatada en el tiempo. Enfermería es una pieza de imprescindible actuación en la mejora de la calidad asistencial relacionada con la disminución de las tasas de prevalencia y de incidencia de LPP en el enfermo crítico. Esta mejora pasa por la formación específica y continuada de los profesionales asistenciales y el control periódico de las tasas de prevalencia.
Somos conscientes que la eliminación total del problema, en este caso, lograr una prevalencia y datos de incidencia de LPP en nuestra UCI de 0 o cercanas a tal número es prácticamente inviable y no recogido en ningún estudio de este tipo, por lo que nuestra misión es continuar con nuestras bajas tasas de incidencia y de prevalencia, nuestra concienciación y nuestra formación periódica, a la vez que informar a los profesionales de nueva incorporación de las medidas de prevención existentes y en su correcta identificación y realización.














