Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Salud Pública
versión On-line ISSN 2173-9110versión impresa ISSN 1135-5727
Rev. Esp. Salud Publica vol.83 no.1 Madrid ene./feb. 2009
El trasfondo económico de las intervenciones sanitarias en la prevención de la obesidad
The Economic Implications of Interventions to Prevent Obesity
Alejandro Rodríguez Caro y Beatriz González López-Valcárcel
Universidad de Las Palmas de Gran Canaria.
Dirección para correspondencia
RESUMEN
Aunque hay dificultades metodológicas, organizativas y económicas para evaluar el coste-efectividad de las políticas contra la obesidad, es necesario conocer la rentabilidad social de los recursos que la sociedad destina a afrontar la epidemia. Este artículo revisa de forma ordenada los argumentos económicos relacionados con dichas políticas, y presenta una revisión de la literatura sobre los costes macro de la enfermedad y sobre la efectividad y el coste-efectividad de las intervenciones individuales y comunitarias contra la obesidad.
Palabras clave: Coste de la enfermedad. Coste-efectividad. Obesidad. Regulación gubernamental. Política de salud.
ABSTRACT
In spite of methodological, organizational and economical difficulties, it is necessary to evaluate the cost-effectiveness of obesity prevention policies and the resources that society allocates to fighting this epidemic. This paper reviews the economic reasoning behind these policies and presents a review of the scientific literature on the economic burden of disease and on the cost-effectiveness of individual and community interventions to prevent obesity.
Key words: Cost of Illness. Cost-effectiveness. Obesity. Government Regulation. Health Policy.
Introducción
Se ha calificado la obesidad como la epidemia del siglo XXI. En EEUU, la mala alimentación y falta de ejercicio físico son responsables de casi tantas muertes como el tabaco1 y a medida que los países no desarrollados superan la cota de la subsistencia entran en riesgo de padecer obesidad. En la Unión Europea se producen más de 13 millones de muertes anuales relacionadas con el exceso de peso2, y la obesidad infantil se está agravando3. En España según el estudio enKid4, 5 la prevalencia de la obesidad es casi del 14% entre los menores de 18 años. La obesidad de los adultos españoles, aunque es intermedia en relación a otros países del entorno6, tiene un considerable gradiente social, mayor que en otros países, que amplifica las desigualdades de renta y educación, particularmente para las mujeres. La obesidad en mayores de 60 años es muy alta y también castiga más a los grupos socioeconómicos desfavorecidos y a las mujeres7. Por eso, las políticas antiobesidad forman parte esencial de las políticas sociales en sentido amplio. Además, las sucesivas encuestas nacionales de salud marcan una trayectoria clara de agravamiento del problema para los adultos sobre todo en el caso masculino.
Aunque hay dificultades metodológicas, organizativas y económicas para evaluar la efectividad de las políticas contra la obesidad, se necesita conocer la rentabilidad social de los recursos que la sociedad destina a afrontar el problema. El propósito de este artículo es revisar de forma ordenada los argumentos económicos relacionados con las políticas contra la obesidad, y presentar una revisión de la literatura sobre los costes de la enfermedad y sobre la efectividad y el coste-efectividad de las políticas. El objetivo último es contribuir a la mejora de las políticas basadas en la evidencia, de base individual y comunitaria.
Tras esta introducción, en el segundo apartado revisamos la metodología y las cifras macro del coste de la obesidad como carga de enfermedad en varios países. En el apartado 3 presentamos las bases microeconómicas de la obesidad y los argumentos económicos que justifican las diferentes políticas e intervenciones de salud pública. El apartado 4 se dedica a revisar la evidencia sobre efectividad y coste-efectividad de las intervenciones anti-obesidad con objetivos de salud. El último apartado es de discusión.
Perspectiva macro. El coste social de la obesidad
Estimar la carga de la enfermedad es una de las tareas con más tradición en Economía de la Salud8. Permite conocer el volumen de recursos que un país destina a un determinado problema de salud, y comparar países y enfermedades. Los estudios de carga de enfermedad establecen la gravedad económica del problema, orientando las prioridades de acción. Hay que tener en cuenta, sin embargo, que el objetivo de los sistemas de salud no es reducir el coste de la enfermedad sino mejorar la salud de la población. De hecho, se da la paradoja de que si se resolviera el problema de la obesidad completamente, es decir, si hoy mismo todos las personas obesas adelgazaran, a largo plazo el gasto sanitario sería mayor porque habría que tratar otras enfermedades costosas a las personas que sobrevivirían hasta edades avanzadas gracias a su normopeso9.
En las últimas décadas se han publicado decenas de estudios que estiman la carga de enfermedad de la obesidad para diferentes países. Sus resultados presentan gran variación, como consecuencia de la verdadera variabilidad espacial y temporal del problema y de los costes unitarios de tratar la obesidad, pero sobre todo como consecuencia de la metodología: qué se mide y cómo. De hecho, la estimación de la mortalidad atribuible a la obesidad es uno de los retos de la epidemiología actual.
Las fuentes de variación de los resultados en estudios macro del coste de la obesidad son la perspectiva del análisis, las categorías incluidas de costes, el objeto de estudio, y la metodología para estimar la morbi-mortalidad atribuible y cuantificar los costes unitarios.
En cuanto a la perspectiva del análisis, generalmente se adopta la de la sociedad, que obliga a incluir los costes sociales además de los privados. Dado que la obesidad genera efectos externos considerables, los costes sociales son mayores que los privados. Algunos estudios adoptan la perspectiva del financiador de los servicios sanitarios, tratando de dilucidar si los tratamientos individuales de la obesidad –cirugía, medicación– son coste-efectivos para las aseguradoras10. Otros estiman los costes laborales atribuibles a la obesidad, desde la perspectiva del empleador11.
Todos los estudios incluyen los costes directos del tratamiento de los problemas médicos atribuibles a la obesidad, pero algunos también los costes indirectos de pérdida de productividad laboral. Dado que la obesidad se produce ya desde edades tempranas ese coste de oportunidad es considerable. Generalmente, solo se valoran costes tangibles, es decir, los asociados a bienes y servicios que pueden ser comercializados, pero hay componentes intangibles del coste, relacionados con el sufrimiento que produce la enfermedad que podrían incorporarse.
En cuanto al objeto de estudio, unos trabajos se limitan a la obesidad, otros incluyen el sobrepeso. La forma mas usual de medir el sobrepeso y la obesidad es mediante el índice de masa corporal (IMC), que se define como el peso en kilogramos dividido por la altura en metros al cuadrado. Fue propuesto por la OMS, que ha desarrollado una clasificación completa en la que se considera peso inferior al normal cuando el IMC está por debajo 18,50 (siendo extrema delgadez cuando es inferior a 16,00). El sobrepeso es para valores comprendidos entre 25,00 y 29,99. Para valores superiores a 30,00 se define la obesidad (y dentro de ésta, la obesidad mórbida para valores superiores a 40,00). Esta medida de la obesidad se ha cuestionado por su falta de adecuación a poblaciones asiáticas12,13 y a la población infantil. La OMS ha aportado valores de referencia para la infancia y la juventud14, y diversos autores proponen medidas basadas en los percentiles poblacionales15. La obesidad abdominal, medida por el perímetro de cintura o por la ratio cintura-cadera, es una medida complementaria, pues predice bien la mortalidad, como ha demostrado un estudio europeo con 359.387 participantes de nueve países y seguimiento medio de casi diez años16.
Unos estudios incluyen la falta de ejercicio físico17, 18, otros sólo la obesidad. Esto imprime una gran diferencia a los resultados. También difieren los resultados según se incluyan o no los costes de la prevención, además de los del tratamiento de la obesidad.
La metodología y los criterios para valorar los costes unitarios –precios de mercado o costes de producción– generan diferencias. Muchos de los costes unitarios son difíciles de estimar, y han de incorporarse asunciones contables que influyen en los resultados. Unos estudios operan de arriba abajo top-down, otros a la inversa bottom-up. Los primeros cuantifican el coste total de cada una de las enfermedades asociadas a la obesidad, y posteriormente atribuyen una parte del mismo a la obesidad, en función de la fracción atribuible que proporcionan los estudios epidemiológicos. Los estudios bottom-up operan por agregación de micro-costes de cada uno de los pacientes con problemas de obesidad.
Pero la fuente de variación posiblemente más influyente es la metodología de cálculo de la morbi-mortalidad atribuible a la obesidad, cuya estimación forma parte del núcleo duro de la epidemiología. La obesidad, que suele ir asociada a estilos de vida que constituyen factores de riesgo (falta de ejercicio físico, dietas no saludables) es a su vez un factor de riesgo de algunos tipos de cáncer, diabetes tipo II, enfermedad cardiovascular y enfermedades respiratorias crónicas, además de los problemas musculoesqueléticos. Otros factores de riesgo son las dislipemias, la hipertensión o la resistencia a la glucosa, y la obesidad contribuye a agravarlos. No son, pues, independientes. El problema es cómo estimar el riesgo relativo independiente de ser obeso para cada una de esas enfermedades, y cómo estimar, en consecuencia, la mortalidad atribuible a la obesidad en presencia de riesgos competitivos. Por poner un ejemplo, el aumento de la obesidad en los EEUU ha sido responsable del 27% del incremento del gasto sanitario real per capita entre 1987 y 2001. A la diabetes se atribuye el 38%, a la hiperlipemia el 22% y a la enfermedad cardiovascular el 41%. La obesidad por sí misma, es decir, como factor de riesgo independiente, sería responsable del 12% del aumento del gasto sanitario del período19.
La metodología más frecuente se basa en estimar la fracción de mortalidad atribuible (PAF) a la obesidad, para cada una de las enfermedades causalmente asociadas a ella. La PAF se calcula mediante la siguiente expresión:
![]()
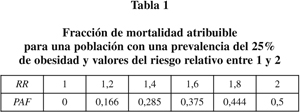
donde PE es la prevalencia a la obesidad, y RR es el riesgo relativo de mortalidad por la causa analizada que, por definición, es la unidad para aquellas personas con un IMC entre 18,50 y 24,99, es decir, para las personas con peso normal. Sin embargo, el riesgo relativo (RR) es muy sensible a las condiciones en las que se estima, y pequeñas variaciones en el riesgo relativo repercuten intensamente en la PAF como se ilustra en la tabla 1, calculada para una prevalencia del 25% de obesidad y para valores del riesgo relativo entre 1 (no efecto) y 2.
Como se puede observar, pequeñas variaciones en el riesgo relativo pueden suponer grandes cambios en la proporción de muertes atribuibles a la obesidad y, en definitiva, conducen a variaciones en las cifras estimadas de mortalidad atribuible. Además, la PAF no se calcula para el conjunto de la población sino que se realizan distintas estimaciones para cada una de las enfermedades relacionadas causalmente con la obesidad (diabetes, cardiovasculares, etc), ajustando, entre otros, por sexo y edad. Otro problema es el de la causalidad inversa, que es el efecto de pérdida de peso que tienen algunas enfermedades.
Las estimaciones de mortalidad atribuible han de ajustar por factores de confusión y tener en cuenta la existencia de múltiples factores simultáneos de riesgo (consumo de tabaco u alcohol). Algunos trabajos depuran la muestra sobre la que se llevaba a cabo la estimación de los riesgos relativos tratando de eliminar esas influencias: por ejemplo, eliminando a los fumadores de la muestra o a las personas de edad más avanzada. Otra alternativa surge al crear distintos grupos poblacionales, definidos por esas variables, y realizar estimaciones separadas. Una expresión para la PAF que permite un mayor control sobre los cofactores es la que diferencia por subgrupos:

donde pi es la proporción de la población del subgrupo i, RRi es el riesgo relativo del subgrupo i tomando como referencia al grupo i=0. El procedimiento consistiría en utilizar estas estimaciones para cada subgrupo conjuntamente con la parte del total a repartir que corresponda a este grupo y aplicarle la PAF. Una vez obtenida la parte de cada subgrupo se continua la agregación hasta obtener un total atribuible a la obesidad.
Esos problemas han motivado un debate en la comunidad científica y en el seno del Centro de Control de Enfermedades (CDC) sobre sesgos en la estimación de riesgos relativos y de la mortalidad atribuible a la obesidad20-24. Como consecuencia, las estimaciones publicadas por Mokdad y colaboradores en 2004 (1) han sido posteriormente modificadas a la baja por los autores25.
La tabla 2 sintetiza los resultados de algunas estimaciones del coste macroeconómico de la obesidad para distintos países.
Las bases microeconómicas de la obesidad y los argumentos que justifican las intervenciones de salud pública
El análisis económico considera la obesidad un efecto secundario del progreso37. Las personas eligen libremente lo que comen y hacer ejercicio o no, dadas sus preferencias, su renta y los precios relativos. El hecho de que los precios de los alimentos que causan obesidad hayan tendido a la baja y el de las frutas y verduras frescas al alza, y que el coste de oportunidad del tiempo de las mujeres haya aumentado con su incorporación al mercado laboral han sido determinantes históricos de la epidemia.
El enfoque económico es radicalmente distinto del salubrista. Ni la salud ni la delgadez son bienes absolutos. Desde la perspectiva microeconómica del consumidor racional, la obesidad podría ser la consecuencia de su elección informada, a la que tiene derecho. La salud pública necesita ofrecer argumentos que justifiquen la regulación38. La carga de la prueba está de su parte. La tabla 3 presenta esos argumentos ordenados por tipos de fallos del mercado.
Los argumentos de mayor carga de profundidad son los de la última fila de la tabla. La salud es un bien tutelar que ha de ser protegido, incluso imponiéndose a la libertad individual. También por eso el cinturón de seguridad es obligatorio y el suicidio está prohibido. Este argumento legitima la manipulación de los deseos de las personas por las autoridades buscando vender salud por medio del marketing social39, que cambia las preferencias y las conductas a largo plazo. En el caso de la obesidad a este derecho general del sector sanitario a influir en las preferencias de los ciudadanos por su propio bien se añade, y lo amplifica, el hecho de que la obesidad podría, por adictiva, ser irreversible. Los argumentos que justifican la lucha contra el tabaco serían aplicables a la obesidad. Interesa a las políticas, pues, y mucho averiguar las causas de la obesidad, no solo para encontrar intervenciones efectivas, sino también para justificar la legitimidad de la propia intervención.
Causas y efectos. Enfermedad genética versus enfermedad contagiosa
Para resolver un problema conviene conocer sus causas. El abordaje individualista de la obesidad, tanto en prevención como en tratamiento, tiene bases biológicas, fisiológicas, psicológicas, ambientales y económicas, que operan a varios niveles, incluidos el molecular y genético. Las preferencias por azucares y grasas podrían obedecer a desequilibrios metabólicos centrales en los niveles de serotonina o dopamina, y a la alteración de los niveles de leptina. El índice glicérico de los alimentos y las diferencias entre individuos en el metabolismo de la glucosa, y la resistencia a la insulina son causas fisiológicas de la obesidad. Las causas psicológicas apuntan a las personalidades adictivas. Las causas ambientales enfatizan las influencias interpersonales y las normas y estándares sociales, pero también incluyen el ambiente en el que se vive o los precios a los que se compran los alimentos, en relación al presupuesto familiar.
En cualquier caso, la obesidad responde a causas directas y a causas indirectas40, en las que las inherentes al sistema económico y a los incentivos implícitos en los mercados agroalimentarios tienen mucho peso. Sean cuales sean las causas últimas, descubrir que comiendo menos se adelgaza es ejercer la obviedad. Lo difícil es conseguir que las personas obesas coman menos de forma continuada a lo largo del tiempo.
Si la obesidad es una consecuencia de la naturaleza del individuo, de su carga genética, entonces habrá que buscar tratamientos a nivel molecular. Hay mas de cien genes asociados a la obesidad, pero conjuntamente, salvo en casos raros, el genotipo de los adultos de occidente influye menos en el peso que los estilos de vida, o el equilibrio entre ingesta y gasto calórico. Además, la predisposición genética parece ser más hacia el apetito desmesurado que hacia un metabolismo deficiente. El riesgo de obesidad aumenta un 30% si se tiene una única copia del alelo de alto riesgo del gen FTO, y aumenta un 67% si se tienen dos alelos41. Como la sexta parte de la población europea es portadora de ambas copias, los defensores de la causalidad genética mantienen un planteamiento determinista de la obesidad como destino que sin embargo parece quedar desmentido por la evidencia histórica de que los europeos eran magros hace solo unas décadas. Paralelamente al avance de los hallazgos de causa genética se han descubierto fenómenos de interacción social que transmiten la obesidad a través de redes sociales, dándole dimensiones epidémicas42. La obesidad está distribuida por barrios, sea porque se contagian los valores y estándares sociales, adaptándose a una comunidad progresivamente más corpulenta, sea porque los estilos de vida y otras influencias ambientales se comparten. En España la obesidad probablemente resulta de una combinación de malas dietas y falta de ejercicio6, 43, 44.
El gradiente socioeconómica de la obesidad
El gradiente social y educativo de la obesidad está muy bien documentado, en España y fuera. La pobreza y la falta de educación son causas de obesidad45, ya que los precios relativos de los alimentos obesogénicos son bajos en relación a los saludables46. La calidad de la dieta está muy relacionada con el nivel socioeconómico47. Hay que preguntarse si es la renta o bien la educación la responsable de que los grupos de bajo nivel socioeconómico coman mal. La pregunta es trascendente para las políticas, pues si el problema está en los gustos, derivados de la educación, las actuaciones sobre precios no serán eficientes y beneficiarán únicamente a los ricos, ampliando la inequidad. Si por el contrario el problema es que las familias pobres no pueden afrontar las dietas saludables, entonces las intervenciones sobre precios, impuestos o subvenciones podrían ser efectivas.
Las personas con mayor nivel de educación son gestores más eficientes de su sistema corporal y saben mantener mejor la senda de equilibrio a largo plazo. Pero también la obesidad es causa de pérdidas de renta. Las personas obesas consiguen trabajos peor pagados48, parejas menos cotizadas y tienen menos éxito en los estudios y en la vida en general.
Si la obesidad está asociada a la privación económica y educativa en todos los colectivos, las mujeres son particularmente vulnerables. La asociación entre nivel económico y obesidad no solo se da a nivel individual, hay resultados consistentes, en distintos contextos, del efecto del entorno. Quienes viven en un entorno pobre tienen mas riesgo de obesidad después de ajustar por las características individuales.
Dado que la epidemia crece en redes sociales y que la obesidad es una causa (y efecto) de la pobreza, las políticas contra la obesidad son en último término políticas sociales pro-igualdad.
Con la globalización, la evolución de los mercados, que son locales e ineficientes para alimentos frescos, y globales con precios a la baja para alimentos densos en calorías y azúcares, conduce a la obesidad. En un informe de 2007 sobre enfermedades no transmisibles el Banco Mundial49 presenta esta argumentación de base económica para explicar el avance de la epidemia, que no es homogéneo entre barrios y zonas urbanas y rurales. La distribución de los alimentos es un nuevo factor de riesgo de obesidad en el mundo de hoy. Las elecciones de los alimentos no solo están condicionadas por su precio, también por la disponibilidad. Esto deja un gran margen de intervención pública en la regulación de los mercados y de la distribución alimentaria.
Eficacia, efectividad y coste-efectividad de las intervenciones para la prevención de la obesidad con objetivos de salud
Flynn y sus colegas50 revisaron la literatura en busca de evidencia sobre efectividad de intervenciones dirigidas a la población infantil para prevenir la obesidad y las enfermedades crónicas a largo plazo. Estudiaron en profundidad 158 de 982 referencias iniciales, publicadas entre 1982 y 2003. Su revisión no ofrece soluciones, sino consejos sobre como investigar y buscar las intervenciones de la mejor práctica, porque concluyen que no hay un programa universalmente mejor que los demás. Los buenos programas son los que están bien centrados y dirigidos a colectivos concretos, y son capaces de adaptarse a sus necesidades. Generalmente, son mas eficaces los que tienen intervenciones de múltiples categorías (tabla 4), los que destinan recursos a largo plazo y los que involucran a todas las partes interesadas.
Concluyen que faltan intervenciones poblacionales preventivas, y programas dirigidos a niños en edad preescolar, y que los programas que previenen la obesidad no están integrados con la prevención de otras enfermedades crónicas.
Una clasificación de gran interés para las políticas es la que diferencia entre las intervenciones sobre el individuo y las de base comunitaria. Las intervenciones individuales sobre las personas que tienen sobrepeso u obesidad, con o sin otros factores de riesgo, incluyen tratamientos farmacológicos, cirugía, y recomendación más o menos proactiva de dieta y estilos de vida, incluyendo ejercicio físico y terapias de conducta. Se evalúan con resultados intermedios (cambio en el IMC y los otros indicadores de la tabla 4) o finales (salud y enfermedad), con horizonte temporal de corto o largo plazo.
Bajo el término intervenciones sobre el entorno se amalgaman todos los programas de urbanismo, vivienda, ciudades saludables, cambios en el transporte colectivo y en la red viaria, intervenciones y movimientos del tipo ciudades saludables. En ellos, la salud es un objetivo, pero no el único, y la obesidad no es el único problema de salud. Por ejemplo, según una revisión de ocho estudios aleatorizados, se podría reducir un 11% el riesgo cardiovascular consiguiendo cambiar el automóvil particular por la bicicleta o el caminar para llegar al trabajo51. La propiedad del entorno para permitir el paseo no es fácil de medir52, ni su efecto es fácil de evaluar, porque los programas que fomentan el paseo no sólo se dirigen a objetivos de salud, también buscan objetivos medioambientales como reducir la huella ecológica53 de las personas. La huella ecológica es la cantidad de tierra que una persona necesita al año para su mantenimiento, incluyendo la energía para transportarse. En los países ricos supera las 6 hectáreas anuales, en los pobres es aproximadamente 0,8.
También son intervenciones comunitarias las regulaciones e intervenciones en los mercados de los alimentos. La propuesta de los obesity taxes, impuestos sobre alimentos antisaludables (bebidas azucaradas, dulces, comida rápida, snaks, grasas saturadas y trans das, etc.) están cobrando adeptos. Sin embargo, falta evidencia empírica consistente sobre sus efectos en la demanda, que posiblemente sea inelástica al precio54, así que impuestos del orden del 1% posiblemente no tengan efecto alguno55. Es de esperar que la elasticidad precio de la demanda difiera entre grupos socioeconómicos, pero la necesaria tarea de estimarla está esperando la iniciativa de los investigadores económicos. Persisten las dudas sobre si son preferibles los impuestos sobre ingredientes o sobre alimentos elaborados, y acerca de la posible regresión de los impuestos, y sus efectos adversos sobre algunos grupos de población. Para despejar esas dudas hace falta investigación y una evidencia más fuerte que la meramente observacional.
El enfoque individual tiende a valorar resultados intermedios, el epidemiológico resultados finales.
En una revisión sistemática de estudios que reunían criterios definidos de calidad metodológica con grupo control, de intervenciones para promover la actividad física de niños y adolescentes56 se concluye que hay intervenciones efectivas multicomponentes, en la escuela o en la comunidad, con implicación de la familia. Llama la atención el escaso número de estudios publicados que cumplen los estándares metodológicos (sólo 24 hasta 2006). Asimismo, llama la atención que las intervenciones educativas no han demostrado ser efectivas, ni en niños ni en adolescentes. La literatura sobre modos de desplazamiento de los niños y jóvenes a la escuela concluye claramente que los que van caminando o en bicicleta hacen más ejercicio físico diario y están en mejor forma cardiovascular, al menos en Dinamarca57, pero no se ha encontrado asociación con el IMC58-60.
Las intervenciones sanitarias individuales: actuando sobre las colas
Las intervenciones sobre las colas son decepcionantes. Mientras las colas crecen (cada vez mas personas empiezan a sobrepasar la barrera del IMC25, o 30), salir de ellas y mantenerse fuera durante algún tiempo es un tipo raro de suceso que los endocrinólogos individualizan en su memoria, es una corta lista de éxitos que jalona sus carreras.
La industria farmacéutica ha investigado con gran empeño, y lo sigue haciendo, fármacos antiobesidad que mejoren preferiblemente otros factores de riesgo –hipertensión, glucosa o colesterol en sangre– además del peso61. El mercado potencial de medicamentos antiobesidad es enorme. En 1998 se comercializó Orlistat y desde entonces han entrado en el mercado Sibutramina, Metformina y Rimonabant. Esta última se aprobó en Europa en 2006 (no se llegó a autorizar en EEUU), pero en octubre de 2008 la Agencia Europea del Medicamento la retiró del mercado por duplicar el riesgo de trastornos depresivos. Siguen explorándose nuevos fármacos con ensayos clínicos, algunos prometedores61-63, que actúan por diferentes vías y mecanismos de acción64, local o global, pero el balance hoy por hoy es incierto y más bien pesimista. Los medicamentos tienen, comparados con placebo, una eficacia modesta en la pérdida de peso (en torno al 5%-10%) que no siempre se mantiene a largo plazo. Cuando se administran para indicaciones muy cuidadosamente seleccionadas, su coste-efectividad es aceptable en el sentido de que se mantiene por debajo de la disposición social a pagar. El problema es que pequeñas variaciones en la definición de la indicación aumentan exponencialmente la ratio de coste-efectividad incremental.
Por otra parte, escasean las evaluaciones clínicas de fármacos que sigan la recomendación de la oficina de evaluación de tecnologías sanitarias de Canadá65 de que los ensayos clínicos de medicamentos deben incluir intervenciones de estilos de vida, tales como terapia de conducta y ejercicio además de dieta, y supervisar a los pacientes a largo plazo, una vez terminado el periodo del ensayo.
La cirugía parece tener efectos persistentes a medio o largo plazo, y es la opción terapéutica coste efectiva para obesos mórbidos, aunque conlleva riesgos. Los balones intragástricos, que se ponen mediante endoscopia, son una opción muy demandada, de alta elasticidad de renta. En España los proveen las clínicas de estética, que podrían haber colocado unos 4.500 balones durante 2007 (http://www.vademecum.es/noticias_detalle.cfm?id_act_not=1578).
A nivel ecológico, en el Reino Unido parece que las áreas donde hay más médicos de familia la obesidad está mejor controlada66. Este resultado se obtiene después de ajustar por otras características del área, incluyendo su nivel socioeconómico, y por la posible endogeneidad de la densidad médica (los médicos generales no se distribuyen aleatoriamente entre áreas, sino según preferencias y expectativas que podrían estar asociadas a la prevalencia de la obesidad. El efecto es importante: un aumento del 10% en la oferta de médicos generales en un área reduce el IMC promedio aproximadamente un 4% de la media.
El enfoque comunitario
Las intervenciones de salud pública que intentan reducir la prevalencia de obesidad moviendo la distribución entera, que se ha ido desplazando hacia la derecha con el tiempo67, en vez de actuar selectivamente sobre las colas, suelen ser transversales a varios sectores y en su mayor parte están fuera del ámbito sanitario, si bien el sector salud suele tomar la iniciativa y coordinar y liderar los programas. Un ejemplo sería la estrategia NAOS en España (http://www.naos.aesan.msc.es). Muchos programas se basan en la provisión de bienes públicos o en la prohibición de males públicos (campañas promocionales en TV y radio, construcción de infraestructuras para hacer saludables a las ciudades, prohibición de anuncios de comida basura en TV horas de audiencia infantil, por ejemplo). Una parte importante de las intervenciones consiste en regular la acción o la omisión obligatorias (horas de ejercicio físico en la escuela, prohibición de máquinas de refrescos azucarados en las escuelas). Las medidas económicas (subvenciones, impuestos, regulación de precios) no suelen tener como objetivo la salud pero han de ser valoradas por su enorme capacidad de influencia en la salud. Una excepción son los fat-taxes y los obesity taxes, impuestos específicos sobre bebidas azucaradas y alimentos ricos en grasas, que están ganando popularidad política (por ejemplo, la reciente iniciativa del gobernador del Estado de Nueva York: http://www.ft.com/cms/s/0/680eadd0-cad9-11dd-87d7-000077b07658.html). En EEUU, la Federal Trade Comission elaboró por encargo del Congreso un análisis detallado del marketing dirigido a niños y jóvenes de las 44 mayores compañías de alimentación68. El estudio, referido a 2006, es previo al pacto de autorregulación de la industria. Pone en evidencia la creatividad de los instrumentos promocionales y el peso de las promociones cruzadas dirigidas a jóvenes que emplean nuevas tecnologías de Internet y asociaciones con actividades lúdicas, cine, etc. Para contrarrestar estas iniciativas de la industria, el departamento de salud ha iniciado en enero 2009 una campaña publicitaria,Change4Life (http://www.dh.gov.uk/en/News/Currentcampaigns/Change4Life/index.htm), con instrumentos innovadores de marketing socialwwww, que pretende reducir la obesidad infantil a medio plazo.
El abordaje integral
El National Institute for Clinical Excellence (NICE) del Reino Unido dio un giro en diciembre de 2006 cuando publicó su nueva guía de obesidad69. En ella, ampliaron el enfoque de las guías previas, que habían adoptado una perspectiva estrictamente clínica de tratamientos individuales. En la nueva guía afrontan la prevención, identificación, valoración y abordaje de la obesidad y el sobrepeso en población adulta e infantil, integrando por primera vez la guía clínica con la de salud pública, porque la gestión clínica de la obesidad no puede verse al margen del entorno en el que vive la gente. Según la guía NICE, se requiere la colaboración de múltiples agentes y organizaciones, desde el SNS, las autoridades sanitarias y políticas, las escuelas y guarderías, y los entornos de trabajo. En los tratamientos individuales farmacológicos se busca la complicidad del paciente y la decisión compartida sobre el tratamiento (negociar con el paciente). Las indicaciones para la cirugía son estrictas y restrictivas: IMC por encima de 40, o de 35 con una enfermedad acompañante, como segunda línea tras el fracaso de tratamientos de primera línea; cirugía como primera línea si se supera la cota IMC 50. La guía contiene mensajes clave: los abordajes han de ser individualizados, personalizados, a medida de cada paciente, con perspectiva de largo plazo, y actuar en múltiples frentes, pero fundamentalmente y siempre en dos, input y output, dieta y ejercicio físico. Los fármacos son para reforzar las pérdidas de peso logradas con dieta y ejercicio, y deben emplearse más bien para mantener que para perder peso. Las indicaciones de la NICE de Orlistat y Sibutramina se limitan a IMC mayor de 30 o IMC mayor de 27 o 28 con otra enfermedad (diabetes II), no se continuarán mas de 3 meses si no se ha perdido el 5% del peso, y se valorará restrictivamente sobrepasar el año de tratamiento. La guía NICE detecta necesidades urgentes de investigación, en particular sobre el coste-efectividad de las intervenciones no farmacológicas.
El coste-efectividad de las intervenciones para tratar la obesidad
Dificultades metodológicas
Por su mayor tamaño muestral los estudios aleatorizados que evalúan la eficacia de los medicamentos tienen mas potencia que los que evalúan conductas65.
Un problema es que la eficacia de las intervenciones no farmacológicas se mide en países del Norte (Suecia70, EEUU), o de las antípodas71 y su efectividad es poco conocida en las poblaciones del sur de Europa, cuyo contexto cultural es bien distinto. Además, algunos de esos estudios basan sus conclusiones en datos transversales, no longitudinales. Hay muy pocos experimentos en nuestro entorno porque es muy complicado poner en marcha ensayos aleatorizados con grupos de control y no es fácil encontrar financiación para dichos ensayos. Además, la evaluación en salud pública no siempre ha de atenerse a las reglas del juego metodológico de los ensayos clínicos. Los objetivos van más allá de la obesidad, y de la propia salud. Las medidas objetivas de resultados, intermedios o finales, no son fáciles. Por ejemplo, una limitación de la evaluación de gran parte de los programas diseñados para fomentar la actividad física de niños y jóvenes es que utilizan la autodeclaración de ejercicio físico como indicador de resultado.
El coste-efectividad de las intervenciones antiobesidad
No abundan las revisiones sistemáticas recientes sobre el coste-efectividad de los programas anti-obesidad. Un informe de la agencia canadiense de evaluación de tecnologías sanitarias65 ofrece una revisión sistemática de las evaluaciones económicas de base individual hasta 2002 que cumplen los criterios de inclusión, basados en la calidad. De los 16 estudios identificados, 4 son revisiones sistemáticas, 6 son Análisis Coste-Utilidad, 8 son Análisis Coste-Efectividad y uno es de minimización de costes. Siete son de medicamentos, siete de cirugía y solo cuatro evalúan intervenciones de estilo de vida (dieta, ejercicio y terapia de conducta).
La evidencia sobre el coste-efectividad de las intervenciones contra la obesidad es fragmentada y sesgada hacia los tratamientos individuales, sean farmacológicos o quirúrgicos. Una excepción es el documento del gobierno de Victoria, en Australia, publicado en 200672. Un grupo de trabajo sintetizó la evidencia sobre el coste-efectividad del abordaje preventivo, con intervenciones de salud pública, de la epidémica obesidad infantil y adolescente. De las 30 intervenciones preseleccionadas inicialmente por su relevancia, se quedaron con las 13 en las que la calidad y detalle de la evidencia permitía hacer una evaluación económica detallada. Revisaron primero el coste-efectividad de las 13 intervenciones, incorporando la incertidumbre en el análisis de sensibilidad. Es posible comparar las intervenciones porque tanto la efectividad como el coste se midieron en unidades homogéneas (la efectividad en Años de Vida ajustados por discapacidad, DALYs, los costes en unidades monetarias de 2001). La alternativa de referencia en todos los casos ha sido la práctica actual en Australia. Sin embargo, las 13 intervenciones no son totalmente comparables porque la población objetivo es distinta, en unas son los adolescentes obesos, en otras todos los niños de escuela maternal o primaria. Una vez estimado el coste-efectividad incremental en términos de ICER de cada intervención establecieron criterios o filtros de segundo nivel que incorporan juicios de valor sobre la equidad, factibilidad, sostenibilidad, aceptación por las partes implicadas, efectos secundarios potenciales positivos y negativos. Las tres dimensiones clave de la evaluación son pues eficiencia, impacto y factiblidad.
Mientras que la biología humana traspasa las fronteras políticas de los países de modo que los estudios de coste-efectividad de nuevos medicamentos o procedimientos quirúrgicos pueden aplicarse, con las salvedades que recomienda la prudencia, en entornos diferentes, las intervenciones que se analizan por ejemplo en el documento australiano son programas locales definidos en un contexto que importa mucho para los resultados. Son programas multi instrumentales, que combinan diferentes medidas desde la educación para la salud a niños y padres hasta actividades en clase, eventos en la comunidad y campañas tipo deja el coche en casa.
Destacamos que la intervención más coste-efectiva que ahorra costes en gran cuantía consiste en regular restrictivamente la publicidad en TV de alimentos y bebidas obesogénicos, a las horas de audiencia infanto-juvenil. Fácil y claro. Los resultados se resumen en la tabla 5.
Los tratamientos individuales (intervenciones números 4 y 7 de la tabla 5), sean farmacológicas o quirúrgicas, tienen indicaciones para las que son coste-efectivas, tanto desde la perspectiva de la sociedad como para las compañías aseguradoras que han de decidir si proveer o no esos servicios10.
Aunque la evidencia es precaria, la regulación que obliga a sustituir grasas saturadas o trans por monoinsaturadas podría ser muy coste-efectiva sobre la salud cardiovascular en la mayor parte de los países49, pero quizás menos sobre la obesidad.
Comentarios
Sabemos que la eficacia de los medicamentos es limitada pero significativa, que la dieta funciona (aunque el problema es la adherencia), el ejercicio y las terapias de conducta también. Se sabe que la dieta y el ejercicio conjuntamente pueden prevenir la diabetes tipo 2.
El informe australiano de 200672 recoge la evidencia internacional sobre eficacia de diversos programas de prevención y de tratamiento de la obesidad infanto-juvenil de base individual y comunitaria, en distintos contextos: Suecia, EEUU, Israel y Australia. Esos programas han sido evaluados con criterios científicos (grupos de intervención y de control, asignación aleatoria, etc). Pero España no es Australia, ni Suecia, ni Israel. Necesitamos evidencia local de la efectividad y del coste-efectividad de nuestras intervenciones. Hay un gran déficit de evidencia experimental relacionada con intervenciones de base comunitaria.
El papel que juegan los precios es innegable. Las dietas saludables pueden no ser asequibles a las familias de ingresos más bajos. Por el contrario, los alimentos y dietas de bajo coste suelen ser densas en calorías pero pobres en micronutrientes. Una corriente de investigación en salud pública asigna peso a los factores económicos en la explicación de la obesidad infantil73 y de adultos. No sería difícil diseñar un experimento para evaluar la efectividad de intervenciones sobre los precios de los alimentos, con vales para el grupo experimental. Las recientes experiencias con obesity-taxes en algunos estados de EEUU proporcionarán datos cuasi-experimentales para valorar la efectividad de instrumentos económicos que actúen por la vía de los precios.
Aunque intuitivamente parece que fomentar que los niños vayan a la escuela caminando o en bicicleta es eficaz para prevenir la obesidad y fomentar el ejercicio físico, las actividades basadas en la práctica suelen recibir mucha evaluación informal pero poca formal, por lo que persiste la duda sobre si los programas que fomentan el ejercicio físico son efectivos y coste-efectivos. Algunos de los programas e intervenciones que se han puesto en marcha en distintos países son gran alcance espacial, como el programa federal rutas seguras a la escuela de los EEUU www.saferoutesinfo.org). Otros dirigidos a la actividad física de los niños son KidsWalk-to-School (www.cdc.gov/nccdphp/dnpa/kidswalk), Ride2School (www.bv.com.au/join-us/125), Walking School Bus (www.walkingschoolbus.org), International Walk to School Month (www.iwalktoschool.org). Representan experiencias prácticas valiosas, aunque su evaluación, a menudo informal, es deficiente y en consecuencia escasea la evidencia científica sobre su efectividad y coste-efectividad60.
Posiblemente la regulación tenga un papel prometedor para atajar la epidemia. Aunque no abundan las evaluaciones económicas formales, la legislación para reemplazar grasas saturadas por no saturadas, sobre etiquetado o sobre comedores escolares, posiblemente sean opciones efectivas y coste-efectivas. Llama la atención el hecho de que una de las intervenciones más coste-efectivas, y ahorradora neta de costes, consiste en regular la publicidad en TV dirigida a niños. La autorregulación por parte de la industria alimentaria en EEUU, que hasta el reciente pacto gastaba el 17% de su presupuesto publicitario en campañas dirigidas al público infantil, puede ser un primer paso adelante en la prevención del aumento de la obesidad infantil, así como la contra-campaña por un cambio de hábitos a largo plazo iniciada en enero de 2009, para prevenir la obesidad infantil.
Bibliografía
1. Mokdad AH, Marks JS, Stroup DF, Gerberding JL. Actual causes of death in the United States, 2000. JAMA. 2004 Mar 10;291(10):1238-45. [ Links ]
2. Banegas JR, Lopez-Garcia E, Gutierrez-Fisac JL, Guallar-Castillon P, Rodriguez-Artalejo F. A simple estimate of mortality attributable to excess weight in the European Union. Eur J Clin Nutr. 2003 Feb;57(2):201-8. [ Links ]
3. Jackson-Leach R, Lobstein T. Estimated burden of paediatric obesity and co-morbidities in Europe. Part 1. The increase in the prevalence of child obesity in Europe is itself increasing. Int J Pediatr Obes. 2006;1(1):26-32. [ Links ]
4. Serra Majem L, Ribas Barba L, Aranceta Bartrina J, Perez Rodrigo C, Saavedra Santana P, Pena Quintana L. Obesidad infantil y juvenil en España. Resultados del Estudio enKid (1998-2000). Med Clin (Barc). 2003;121(19):725-32. [ Links ]
5. Serra-Majem L, Aranceta Bartrina J, Perez-Rodrigo C, Ribas-Barba L, Delgado-Rubio A. Prevalence and deteminants of obesity in Spanish children and young people. Br J Nutr. 2006;96 Suppl 1:S67-72. [ Links ]
6. Aranceta-Bartrina J, Serra-Majem L, Foz-Sala M, Moreno-Esteban B. Prevalencia de la obesidad en España. Med Clin (Barc). 2005;125(12):460-6. [ Links ]
7. Gutierrez-Fisac JL, Lopez E, Banegas JR, Graciani A, Rodriguez-Artalejo F. Prevalence of overweight and obesity in elderly people in Spain. Obes Res. 2004;12(4):710-5. [ Links ]
8. Akobundu E, Ju J, Blatt L, Mullins CD. Cost-of-illness studies: a review of current methods. Pharmacoeconomics. 2006;24(9):869-90. [ Links ]
9. van Baal PH, Polder JJ, de Wit GA, Hoogenveen RT, Feenstra TL, Boshuizen HC, et al. Lifetime medical costs of obesity: prevention no cure for increasing health expenditure. PLoS Med. 2008; 5(2):e29. [ Links ]
10. Bachman KH. Obesity, weight management, and health care costs: a primer. Dis Manag. 2007; 10(3): 129-37. [ Links ]
11. Schmier JK, Jones ML, Halpern MT. Cost of obesity in the workplace. Scand J Work Environ Health. 2006;32(1):5-11. [ Links ]
12. James WP, Chunming C, Inoue S. Appropriate Asian body mass indices? Obes Rev. 2002;3(3): 139. [ Links ]
13. The burden of overweight and obesity in the Asia-Pacific region. Obes Rev. 2007;8(3):191-6. [ Links ]
14. WHO. WHO Child Growth Standards: Length/height-for-age, weight-for-age, weight-for-length, weight-for-height and body mass index-for-age: Methods and development. Geneve: World Health Organization. Multicentre Growth Reference Study Group; 2006. [ Links ]
15. Serra-Majem L, Ribas-Barba L, Perez-Rodrigo C, Ngo J, Aranceta J. Methodological limitations in measuring childhood and adolescent obesity and overweight in epidemiological studies: does overweight fare better than obesity? Public Health Nutr. 2007;10(10A):1112-20. [ Links ]
16. Pischon T, Boeing H, Hoffmann K, Bergmann M, Schulze MB, Overvad K, et al. General and abdominal adiposity and risk of death in Europe. N Engl J Med. 2008;359(20):2105-20. [ Links ]
17. Katzmarzyk PT, Janssen I. The economic costs associated with physical inactivity and obesity in Canada: an update. Can J Appl Physiol. 2004;29(1):90-115. [ Links ]
18. Colditz GA. Economic costs of obesity and inactivity. Med Sci Sports Exerc. 1999 Nov;31(11 Suppl):S663-7. [ Links ]
19. Thorpe KE, Florence CS, Howard DH, Joski P. The impact of obesity on rising medical spending. Health Aff (Millwood). 2004;Suppl Web Exclusives:W4-480-6. [ Links ]
20. Manson JE, Bassuk SS, Hu FB, Stampfer MJ, Colditz GA, Willett WC. Estimating the number of deaths due to obesity: can the divergent findings be reconciled? J Womens Health (Larchmt). 2007;16(2):168-76. [ Links ]
21. Flegal KM, Graubard BI, Williamson DF, Gail MH. Weight-associated deaths in the United States. J Womens Health (Larchmt). 2007;16(9): 1368-70. [ Links ]
22. Flegal KM, Williamson DF, Pamuk ER, Rosenberg HM. Estimating deaths attributable to obesity in the United States. Am J Public Health. 2004; 94(9):1486-9. [ Links ]
23. Hu FB, Willett WC, Stampfer MJ, Spiegelman D, Colditz GA. Calculating deaths attributable to obesity. Am J Public Health. 2005 Jun;95(6):932; author reply -3. [ Links ]
24. Allison DB, Fontaine KR, Manson JE, Stevens J, VanItallie TB. Annual deaths attributable to obesity in the United States. JAMA. 1999; 282(16): 1530-8. [ Links ]
25. Mokdad AH, Marks JS, Stroup DF, Gerberding JL. Correction: actual causes of death in the United States, 2000. JAMA. 2005;293(3):293-4. [ Links ]
26. Birmingham CL, Muller JL, Palepu A, Spinelli JJ, Anis AH. The cost of obesity in Canada. CMAJ. 1999;160(4):483-8. [ Links ]
27. Swinburn B, Ashton T, Gillespie J, Cox B, Menon A, Simmons D, et al. Health care costs of obesity in New Zealand. Int J Obes Relat Metab Disord. 1997;21(10):891-6. [ Links ]
28. Segal L, Carter R, Zimmet P. The cost of obesity: the Australian perspective. Pharmacoeconomics. 1994; 5(Suppl 1):45-52. [ Links ]
29. Levy E, Levy P, Le Pen C, Basdevant A. The economic cost of obesity: the French situation. Int J Obes Relat Metab Disord. 1995 Nov;19(11):788-92. [ Links ]
30. Seidell JC, Deerenberg I. Obesity in Europe: prevalence and consequences for use of medical care. Pharmacoeconomics. 1994;5(Suppl 1):38-44. [ Links ]
31. Allender S, Rayner M. The burden of overweight and obesity-related ill health in the UK. Obes Rev. 2007;8(5):467-73. [ Links ]
32. Zhao W, Zhai Y, Hu J, Wang J, Yang Z, Kong L, et al. Economic burden of obesity-related chronic diseases in Mainland China. Obes Rev. 2008;9 Suppl 1:62-7. [ Links ]
33. Luo W, Morrison H, de Groh M, Waters C, DesMeules M, Jones-McLean E, et al. The burden of adult obesity in Canada. Chronic Dis Can. 2007; 27(4): 135-44. [ Links ]
34. Sichieri R, do Nascimento S, Coutinho W. The burden of hospitalization due to overweight and obesity in Brazil. Cad Saude Publica. 2007; 23(7): 1721-7. [ Links ]
35. Schmid A, Schneider H, Golay A, Keller U. Economic burden of obesity and its comorbidities in Switzerland. Soz Praventivmed. 2005;50(2):87-94. [ Links ]
36. Odegaard K, Borg S, Persson U, Svensson M. The Swedish cost burden of overweight and obesity-evaluated with the PAR approach and a statistical modelling approach. Int J Pediatr Obes. 2008;3 Suppl 1:51-7. [ Links ]
37. Chou SY, Grossman M, Saffer H. An economic analysis of adult obesity: results from the Behavioral Risk Factor Surveillance System. J Health Econ. 2004;23(3):565-87. [ Links ]
38. McCormick B, Stone I. Economic costs of obesity and the case for government intervention. Obes Rev. 2007;8 Suppl 1:161-4. [ Links ]
39. Beerli-Palacio A, Martin-Santana JD, Porta M. El marketing como herramienta para incrementar la eficacia de los planes de salud pública. Informe SESPAS 2008. Gac Sanit. 2008;22 Suppl 1:27-36. [ Links ]
40. Oliva J, Gonzalez L, Labeaga JM, Alvarez Dardet C. Salud pública, obesidad y economía: el bueno, el feo y el malo. Gac Sanit. 2008;22(6):507-10. [ Links ]
41. Frayling TM, Timpson NJ, Weedon MN, Zeggini E, Freathy RM, Lindgren CM, et al. A common variant in the FTO gene is associated with body mass index and predisposes to childhood and adult obesity. Science. 2007;316(5826):889-94. [ Links ]
42. Christakis NA, Fowler JH. The spread of obesity in a large social network over 32 years. N Engl J Med. 2007;357(4):370-9. [ Links ]
43. Rodríguez Artalejo F, López Garcia E, Gutiérrez-Fisac JL, Banegas Banegas JR, Lafuente Urdinguio PJ, Domínguez Rojas V. Changes in the prevalence of overweight and obesity and their risk factors in Spain, 1987-1997. Prev Med. 2002; 34(1): 72-81. [ Links ]
44. Gutiérrez-Fisac JL, Regidor E, López García E, Banegas Banegas JR, Rodríguez Artalejo F. La epidemia de obesidad y sus factores relacionados. El caso de España. Cad Saude Publica. 2003;19 Suppl 1:S101-10. [ Links ]
45. Costa-Font J, Gil J. What lies behind socio-economic inequalities in obesity in Spain? A decomposition approach. Food Policy. 2008; 33: 61-73. [ Links ]
46. Drewnowski A, Specter SE. Poverty and obesity: the role of energy density and energy costs. Am J Clin Nutr. 2004;79(1):6-16. [ Links ]
47. Darmon N, Drewnowski A. Does social class predict diet quality? Am J Clin Nutr. 2008; 87(5): 1107-17. [ Links ]
48. Cawley J. The Impact of Obesity on Wages. J Human Resources. 2004; XXXIX(2):451-74. [ Links ]
49. The World Bank. Public Policy and the Challenge of Chronic Non-communicable Diseases (chronic NCDs). Washington: The World Bank; 2007. [ Links ]
50. Flynn MM, DA Maloff,B Mutasingwa,D Wu,M Ford,C Tough,SC Reducing obesity and related chronic disease risk in children and youth: a synthesis of evidence with best practice recommendations. Obes Rev. 2006;7 (Suppl. 1):7-66. [ Links ]
51. Hamer M, Chida Y. Active commuting and cardiovascular risk: a meta-analytic review. Prev Med. 2008;46(1):9-13. [ Links ]
52. Chin GK, Van Niel KP, Giles-Corti B, Knuiman M. Accessibility and connectivity in physical activity studies: the impact of missing pedestrian data. Prev Med. 2008;46(1):41-5. [ Links ]
53. Zheng Y. The benefit of public transportation: physical activity to reduce obesity and ecological footprint. Prev Med. 2008;46(1):4-5. [ Links ]
54. Goodman C, Anise A. What Is Known about the Effectiveness of Economic Instruments to Reduce Consumption of Foods High in Saturated Fats and Other Energy-Dense Foods for Preventing and Treating Obesity? Health Evidence Network report. Copenhagen: World Health Organization Regional Office for Europe;2006. [ Links ]
55. Kuchler F, Tegene A, Harris J. Taxing Snack Foods: What to Expect for Diet and Tax Revenues. Current Issues in Economics of Food Markets. Agriculture Information Bulletin. 2004: 747-48. [ Links ]
56. van Sluijs EM, McMinn AM, Griffin SJ. Effectiveness of interventions to promote physical activity in children and adolescents: systematic review of controlled trials. BMJ. 2007; 335(7622): 703. [ Links ]
57. Cooper AR, Wedderkopp N, Wang H, Andersen LB, Froberg K, Page AS. Active travel to school and cardiovascular fitness in Danish children and adolescents. Med Sci Sports Exerc. 2006; 38(10): 1724-31. [ Links ]
58. Rosenberg DE, Sallis JF, Conway TL, Cain KL, McKenzie TL. Active transportation to school over 2 years in relation to weight status and physical activity. Obesity (Silver Spring). 2006; 14(10): 1771-6. [ Links ]
59. Fulton JE, Shisler JL, Yore MM, Caspersen CJ. Active transportation to school: findings from a national survey. Res Q Exerc Sport. 2005; 76(3): 352-7. [ Links ]
60. Davison KK, Werder JL, Lawson CT. Childrens active commuting to school: current knowledge and future directions. Prev Chronic Dis. 2008; 5(3): A100. [ Links ]
61. Goodyear LJ. The exercise pill-too good to be true? N Engl J Med. 2008;359(17):1842-4. [ Links ]
62. Bray GA. Is new hope on the horizon for obesity? Lancet. 2008; 372(9653):1859-60. [ Links ]
63. Vincent RP, le Roux CW. New agents in development for the management of obesity. Int J Clin Pract. 2007;61(12):2103-12. [ Links ]
64. Astrup A, Madsbad S, Breum L, Jensen TJ, Kroustrup JP, Larsen TM. Effect of tesofensine on bodyweight loss, body composition, and quality of life in obese patients: a randomised, double-blind, placebo-controlled trial. Lancet. 2008; 372(9653): 1906-13. [ Links ]
65. Avenell A, Broom J, Brown TJ, Poobalan A, Aucott L, Stearns SC, et al. Systematic review of the long-term effects and economic consequences of treatments for obesity and implications for health improvement. Health Technol Assess. 2004; 8(21):iii-iv, 1-182. [ Links ]
66. Morris S, Gravelle H. GP supply and obesity. J Health Econ. 2008;27(5):1357-67. [ Links ]
67. Banegas JR, Gutierrez-Fisac JL, Rodriguez-Artalejo F, Cruz JJ, Guallar P, Herruzo R. Obesity and body mass index in Spain: the single population theory revisited. Eur J Clin Nutr. 2001;55(9):782-5. [ Links ]
68. Kovacic WE JHP, Leibowitz J, Rosch JT. Marketing Food to Children and Adolescents. A Review of Industry Expenditures, Activities, and Self-Regulation. Washington: Federal Trade Comission; 2008. [ Links ]
69. National Institute for Health and Clinical Excellence. CG43 obesity. Full guideline. Disponible en: http://www.nice.org.uk/CG043fullguideline. London: NICE; 2006 [ Links ]
70. Lindstrom M. Means of transportation to work and overweight and obesity: a population-based study in southern Sweden. Prev Med. 2008; 46(1): 22-8. [ Links ]
71. Wen LM, Rissel C. Inverse associations between cycling to work, public transport, and overweight and obesity: findings from a population based study in Australia. Prev Med. 2008; 46(1): 29-32. [ Links ]
72. ACE Obesity Working Group GdVA. Assessing Cost-Effectiveness of Obesity interventions in Children. Victoria: Victorian Government Department of Human Services; 2006. Disponible en: http://www.health.vic.gov.au/healthpromotion/downloads/ace_obesity.pdf [ Links ]
73. Cawley J. Markets and childhood obesity policy. Future Child. 2006;16(1):69-88. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Alejandro Rodríguez Caro
Universidad de las Palmas de Gran Canaria.
arcaro@dnc.ulgc.es