My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Salud Pública
On-line version ISSN 2173-9110Print version ISSN 1135-5727
Rev. Esp. Salud Publica vol.88 n.5 Madrid Sep./Oct. 2014
https://dx.doi.org/10.4321/S1135-57272014000500010
Brote de legionelosis en un restaurante de la Comunidad de Madrid (*)
Outbreak of Legionnaires' disease in a restaurant in the Community of Madrid, Spain
Isabel Abad Sanz, Manuel José Velasco Rodríguez, María Eugenia Marín Riaño, Jesús Pérez Alonso, María del Carmen Muñoz Guadalajara y Enrique Jodra Trillo.
Servicio de Salud Pública del Área 8 de la Comunidad de Madrid
Conflicto de intereses: ninguno.
Financiación: no se ha dispuesto de ninguna financiación.
Dirección para correspondencia
RESUMEN
Fundamentos: el 27 de Junio de 2012 se detectó en el Servicio de Salud Pública del Área 8 de la Comunidad de Madrid un brote de legionelosis con 46 personas afectadas. Todas habían estado en el mismo restaurante del municipio de Móstoles dentro del periodo de incubación de la enfermedad. El objetivo de este trabajo es describir la evolución del brote y las medidas sanitarias adoptadas durante el mismo.
Métodos: se trata de un estudio descriptivo. Se estudiaron las variables demográficas de los enfermos , antecedentes patológicos, síntomas, evolución clínica y pruebas diagnósticas. Para las variables cualitativas se calcularon frecuencias y porcentajes. Para las variables cuantitativas la media, el valor mínimo y máximo. En las muestras de agua tomadas en las instalaciones de riesgo se estudió concentración de cloro, pH, temperatura y presencia de Legionella.
Resultados: en el cultivo del agua del filtro de arena de la depuradora de la fuente exterior creció Legionella pneumophila Serogrupo 1, Subgrupo Pontiac Allentown/France. Este resultado coincidió con la cepa aislada en las muestras respiratorias de 4 pacientes. Por otro lado, en las muestras de biopelícula obtenidas en la champanera se detectó por PCR la presencia de Legionella pneumophila cuya secuenciación de genes fue idéntica a la encontrada en la muestra respiratoria de un paciente.
Conclusiones: se consiguió aislar Legionella pneumophila serogrupo 1 Subgrupo Pontiac Allentown/France serotipo 448 en muestras ambientales, coincidente con la Legionella aislada en muestras respiratorias de algunos pacientes, por lo que se pudo demostrar la vinculación entre el factor de riesgo ambiental y la enfermedad. Este vínculo se confirmó además por secuenciación genética realizada por PCR.
Palabras clave: Legionelosis. Brotes epidémicos. Restaurantes, España, aerosoles. Legionella pneumophila.
ABSTRACT
Background: on June 27, 2012, 46 cases of community acquired Legionnaires' disease were detected in the Public Health Service area 8 of the Community of Madrid. All of them had been in the same restaurant of the city of Móstoles within the incubation period of the disease.
Methods: this is a descriptive study. Variables studied in the patients were: demographic data, medical history, symptoms, clinical course and diagnostic tests. For qualitative variables, frequencies and percentages were calculated. For quantitative variables, mínimum, máximum and average of values were calculated. In water samples taken on risk devices, we studied chlorine concentration, pH, temperatura and presence of Legionella.
Results: Legionella pneumophila Serogrupo 1, Subgrupo Pontiac Allentown/France was isolated from the water culture from the sand filter of the outside fountain's treatment plant; this result coincided with the strain isolated from respiratory samples of 4 patients. On the other hand, in biofilm samples obtained from the champagne bucket it was detected by PCR the presence of Legionella pneumophila whose gene sequencing was identical to that found in a respiratory sample of one patient.
Conclusion: Legionella pneumophila serogroup 1 subgroup Pontiac Allentown/France serotype 448 was isolated in water samples, and this Legionella coincided with the one isolated from respiratory samples of some patients. So, we could show the link between environmental risk factor and the disease. This link was also confirmed by genetic sequencing with PCR.
Key word: Legionnaires' disease. Disease Outbreaks. Restaurants. Spain. Aerosols. Legionella pneumophila.
Introducción
La legionelosis es una enfermedad de declaración obligatoria en España desde 1995. Este hecho junto a la aparición de los tests de detección de antígeno de la Legionella en orina aumentó de manera muy importante la declaración de la enfermedad en la década de los 901. Existe una tendencia descendente no lineal en la incidencia de legionelosis en España desde el año 2001 (3,49 casos por 100.000 habitantes) hasta el año 2011 (2,14 casos por 100.000 habitantes). La mayor parte de las legionelosis declaradas en España son comunitarias. A estas le siguen en frecuencia (en orden decreciente): legionelosis de origen desconocido, las asociadas a viajes y las nosocomiales. En el año 2011 se declararon 77 casos en la Comunidad de Madrid mientras que en toda España se declararon 800 casos en el mismo periodo de tiempo. La incidencia de la enfermedad aumenta en los grupos de edad más avanzada de la población2.
Se considera que el 80% de los casos de legionelosis son esporádicos, sin una fuente conocida del microorganismo, mientras que el resto son casos ocurridos en el contexto de brotes3. Las fuentes que más comúnmente se asociaron con brotes de legionelosis en España entre los años 1999 y 2011 fueron en orden decreciente las torres de refrigeración (o dispositivos similares como condensadores evaporativos), hoteles, hospitales y balnearios. No se notificó ningún brote asociado a restaurantes. En este periodo de tiempo ocurrieron en España 597 brotes de legionelosis, con 3875 afectados1. En la literatura médica internacional los brotes relacionados con torres de refrigeración, hospitales, hoteles y balnearios fueron los más comunicados47,11, mientras que los asociados a restaurantes fueron descritos con muy poca frecuencia3,12.
La legionelosis comprende dos formas clínicas de presentación, la neumonía por Legionella y la fiebre de Pontiac. Los criterios clínicos de la neumonía por Legionella son enfermedad respiratoria aguda con signos focales de neumonía, fiebre, cefalea y mialgias. Los criterios de la fiebre de Pontiac son un síndrome febril agudo autolimitado no relacionado con otra infección1.
El 27 de junio de 2012 se recibió en el Servicio de Salud Pública del Área 8 de la Comunidad de Madrid la notificación de siete casos de legionelosis ingresados en diferentes hospitales y relacionados con un restaurante situado en Móstoles. Ese mismo día se iniciaron las investigaciones epidemiológicas (encuesta epidemiológica de los casos) y ambientales (inspección del restaurante y clausura de los elementos de riesgo para Legionella). Finalmente, se produjeron 46 casos de legionelosis, 42 (91,3%) con neumonía por Legionella y 4 (8,7%) con fiebre de Pontiac.
El objetivo de este estudio fue describir la evolución del brote de legionelosis, desde el mismo día de su notificación hasta el momento en que se consideró terminado (lo que ocurrió cuando no se detectaron nuevos casos una vez superados dos periodos máximos de incubación tras la clausura de las instalaciones de riesgo del restaurante).
Sujetos y métodos
Investigación epidemiológica
Se definió como caso asociado al brote a cualquier persona que tuviera los criterios clínicos de legionelosis y que dentro del periodo de incubación de la enfermedad (entre 2 y 14 días antes del inicio de síntomas) hubiese visitado el restaurante que se detectó como posible fuente común de los casos. Los casos fueron comunicados al Servicio de Salud Pública del Área 8 desde sus hospitales. Las personas que cumplían criterios clínicos sin pruebas diagnósticas de confirmación se consideraron como casos probables, mientras que si presentaban alguna prueba diagnóstica positiva se consideraron como confirmados13. La encuesta epidemiológica se realizó tanto a los casos probables como a los casos confirmados.
Las pruebas diagnósticas de legionelosis utilizadas en el brote fueron:
Aislamiento en cultivo de cualquier especie o serogrupo de Legionella en secreciones respiratorias, tejido pulmonar o sangre. Se incluyó la detección de DNA de Legionella por la técnica de la reacción en cadena de la polimerasa (PCR).
Aumento del título de anticuerpos cuatro veces o más frente a Legionella pneumophila serogrupo 1, mediante inmunofluorescencia indirecta, en sueros tomados en dos momentos de la enfermedad (fase aguda y fase de convalecencia), siempre que el valor final alcanzado sea ≥128 UI.
Demostración de antígeno de Legionella pneumophila serogrupo 1 en orina mediante las técnicas de ELISA o RIA.
Las variables que se recogieron en la encuesta epidemiológica de los casos fueron datos demográficos, lugar de residencia, fecha de inicio de los síntomas, factores predisponentes (fumador, diabetes, nefropatía, enfermedad pulmonar crónica, neoplasia, inmunodepresión, transplante de órgano), síntomas, complicaciones, evolución y exposiciones de riesgo dentro del periodo de incubación.
Investigación y medidas de control ambienta
Los días 27 y 28 de junio de 2012, técnicos de Salud Pública del Área 8 realizaron la inspección en el restaurante, constatándose la existencia de diversas instalaciones de riesgo de proliferación y dispersión de Legionella:
Dos fuentes ornamentales exteriores de lámina de agua a la entrada del recinto, que tenían un canal en su parte superior por el que circulaba el agua procedente del sistema de depuración y que al rebosar formaba las dos cortinas de agua. El sistema de depuración constaba de un filtro de arena y la dosificación del desinfectante era manual. Durante la inspección, el propietario manifestó que las fuentes llevaban sin funcionar dos semanas por avería de la depuradora.
Una fuente interior en uno de los comedores con dos bombas impulsoras que movían el agua de la balsa impulsándola hacia cuatro surtidores y a una zona de deslizamiento de lámina de agua sobre piedras. No tenía sistema de filtración y la dosificación del desinfectante era manual.
Un sistema de refrigeración evaporativa instalado en mayo de 2012, con tres ventiladores que pulverizaban agua a alta presión con el objetivo de bajar la temperatura ambiental. Estaba ubicado en un pasillo acristalado de acceso al restaurante, en el que esperaban los clientes hasta ser atendidos y en el momento de la inspección presentaba una temperatura ambiente superior a 30°C. Este sistema se abastecía del agua del restaurante, atravesaba un filtro de sólidos y una lámpara de luz ultravioleta y, a través de un motor, era elevada a una boquilla ubicada enfrente de los ventiladores, los cuales al entrar en funcionamiento provocaban la pulverización del agua. Cuando el sistema se apagaba, el agua contenida en las conducciones caía por gravedad a un depósito interior, donde se acumulaba y se mezclaba con el agua de aporte nuevo que entraba al conectarse el sistema, aunque sin pasar de nuevo por el filtro y lámpara ultravioleta.
Una champanera situada en un extremo de la barra del restaurante. Este dispositivo generaba una niebla densa más pesada que el aire, producto de evaporar el agua a temperatura ambiente mediante un sistema de desinfección por ultrasonidos que tenía la particularidad de generar aerosoles de muy pequeño tamaño que podían penetrar hasta los alvéolos pulmonares. Además, en su diseño disponía de un depósito donde se acumulaba el agua que es susceptible de contaminación por acúmulo de suciedad, algas, corrosión e incrustaciones.
Un sistema de agua caliente sanitaria con acumulador y retorno que mantenía la temperatura en el depósito en 70° C mediante placas solares.
Se comprobó que el mantenimiento de todos estos dispositivos se había realizado correctamente, de acuerdo a las instrucciones del instalador, según las cuales se requería un mantenimiento anual para el sistema de refrigeración evaporativa y una limpieza periódica semanal para la champanera con el fin de evitar los depósitos calcáreos.
El restaurante se encontraba ubicado en un polígono industrial con abastecimiento autónomo de agua que se inspeccionó, comprobándose que existían importantes fluctuaciones en los registros del nivel de desinfectante residual.
Como medida preventiva se suspendió el funcionamiento de forma permanente de todos los dispositivos mencionados con excepción del agua caliente sanitaria, una vez realizado el tratamiento de limpieza y desinfección habitual en caso de brote según el procedimiento del anexo 4c del Real Decreto RD 865/2003914.
Como apoyo a la investigación ambiental se procedió a tomar muestras de agua de todos los dispositivos los días 27 y 28 de junio de 2012. Se tomó un litro de agua por muestra y se rascó con torunda para arrastrar biopelícula que se incorporó en el mismo envase. Igualmente se determinó in situ su cloro, pH y temperatura.
En todas las muestras analizadas se obtuvieron resultados de cultivo <1x10 ufc/l de Legionella spp, por lo que el día 12 de julio de 2012, transcurridos 15 días desde la realización del tratamiento de limpieza y desinfección, se procedió a recoger nuevas muestras ambientales para lo que se constituyó un equipo de técnicos de salud pública con diferente perfil profesional procedentes del Laboratorio Regional de Salud Pública, del Servicio de Sanidad Ambiental y de los Servicios de Salud Pública, y se tomaron un total de 21 muestras ambientales de todos los elementos de riesgo (seis muestras de agua para análisis por cultivo y 15 de biopelícula para identificación por PCR). En estas muestras de biopelícula se rascó en todos los orificios de salida del aerosol (difusores, discos de ultrasonidos, salidas de humos, etc.) con espátulas metálicas para poder arrastrar el máximo de suciedad.
Durante todo el período de investigación del brote se analizaron 30 muestras de todos los elementos de riesgo del restaurante: 6 de la champanera, 12 del aparato de refrigeración evaporativa, nueve de las fuentes ornamentales, una del agua de la depuradora de las fuentes exteriores, una del agua de abastecimiento y otra del agua caliente sanitaria.
Las muestras ambientales para cultivo fueron procesadas en el laboratorio regional de Salud Pública por el método acreditado15 y posteriormente confirmadas en el Centro Nacional de Microbiología del Instituto de Salud Carlos III. La identificación de Legionella spp por PCR fue realizada por el Centro Superior de Investigación en Salud Pública de la Generalitat Valenciana. Además, en este centro serealizó la técnica denominada Sequence Based Typing (SBT), que se basa en la asignación de un determinado alelo de los descritos hasta la actualidad de siete genes concretos de Legionella, de manera que se genera un perfil alélico (conocido como «Sequence Type» - ST) para cada cepa aislada, lo cual permite comparar la cepa aislada en los pacientes con la aislada en el ambiente. También se secuenció y comparó entre las cepas ambientales y humanas el gen fliC (que codifica una proteína del flagelo de Legionella pneumophila)16.
Resultados
Se produjeron 46 casos de legionelosis dentro del Servicio de Salud Pública del Área 8 de la Comunidad de Madrid, de los cuales 29 (63%) fueron varones y 17 (37%) mujeres. La media de edad de las personas afectadas fue de 57,7 años, con un rango de 35 a 87 años. El primer paciente inició síntomas el día 10 de junio de 2012 y el último el 8 de julio de 2012. El periodo epidémico se dio por concluido el 21 de Julio de 2012, al no aparecer nuevos casos una vez superados dos periodos máximos de incubación (contados a partir del día 27 de junio de 2012, fecha en la que se clausuraron los dispositivos de riesgo para Legionella en el restaurante).
De los 46 casos diagnosticados, 42 (91,3%) fueron diagnosticados de neumonía por Legionella, mientras que 4 (8,7%) sufrieron fiebre de Pontiac. Por otro lado, 27 (58,7%) presentaron al menos un factor de riesgo para legionelosis (tabla 1). El periodo de incubación fue de 6,6 días de media, con un máximo de 15 días y un mínimo de 2. En relación a las pruebas diagnósticas, 27 (58,7%) casos se consideraron «confirmados» al ser positiva alguna de las pruebas diagnósticas anteriormente descritas (20 casos con demostración de antígeno en orina, 6 con aumento del título de anticuerpos y 1 caso por cultivo positivo en muestra respiratoria). Se consideraron «probables» 19 (41,3%), ya que las pruebas diagnósticas fueron negativas o no se realizaron. En cuatro enfermos se consiguió aislar Legionella pneumophila serogrupo 1 subgrupo Pontiac Allentown/France serotipo 448. Una de las muestras procedente de un paciente se secuenció por la técnica de la PCR, para poder compararla con las muestras ambientales positivas.
En cuanto a los estudios ambientales, en la determinación de Legionella en las muestras recogidas los días 27 y 28 de junio de 2012 los resultados analíticos obtenidos no detectaron Legionella spp. Sin embargo, se observó que, tanto en el sistema de refrigeración como en la champanera, las temperaturas del agua fueron superiores a 30° C, lo que puede favorecer el crecimiento de Legionella (tabla 2).
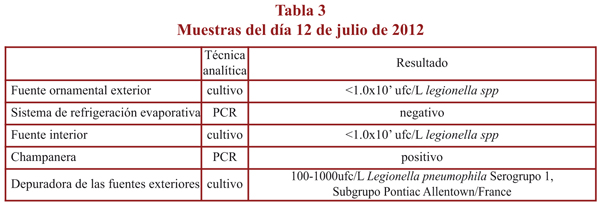
En las muestras recogidas el día 12 de julio de 2012 se obtuvo resultado positivo a Legionella pneumophila en el cultivo del agua del filtro de arena de la depuradora de la fuente ornamental situada en el exterior del restaurante, en una concentración entre 100 y 1000 ufc/l, confirmada como Legionella pneumophila Serogrupo 1, Subgrupo Pontiac Allentown/France, lo que coincidió con los resultados de las muestras clínicas de cuatro pacientes (tabla 3). Asimismo, en cuatro de las muestras de biopelícula obtenidas en la champanera, analizadas mediante la técnica de PCR, se detectó la presencia de Legionella pneumophila. Utilizando la técnica de la SBT se observó que el perfil alélico de las cuatro cepas de Legionella fue similar al de la aislada en la muestra clínica de uno de las personas afectadas (tabla 2).
Discusión
Este brote de legionelosis es el primero detectado en la Comunidad de Madrid que está relacionado con un restaurante y se encuentra dentro del grupo de los denominados «brotes comunitarios», que son los más frecuentes de los ocurridos en España entre 1999 y 2011 (70% de todos los brotes comunicados en ese periodo, frente a 26% de brotes asociados a viajes y 4% de brotes nosocomiales). Los 46 casos de legionelosis suponen un número muy elevado de personas afectadas, ya que la media en España entre 1999 y 2011 fue de 7,7 casos por brote1. No obstante, los sistemas de vigilancia epidemiológica y ambiental permitieron detectar precozmente el brote y realizar la inspección y clausura de instalaciones de riesgo del restaurante ese mismo día9. Con ello se limitó el número de casos, como lo demuestra el hecho de que una vez superado el periodo máximo de incubación de la enfermedad tras la clausura de las instalaciones de riesgo detectadas no aparecieron nuevos casos de legionelosis asociados al restaurante.
En relación a los factores de riesgo de los enfermos, el tabaquismo y las enfermedades crónicas fueron los más frecuentes, lo que coincide con lo comunicado en una reciente revisión de 19 brotes con 1.609 casos en total10.
La antigenuria en orina para Legionella es una prueba adecuada para confirmar los casos que ocurren en el contexto de un brote, ya que tiene un alto valor predictivo positivo y una alta especificidad (ambos valores cercanos al 100%)8. Además, la rapidez con que se dispone del resultado permite la detección de brotes precozmente y así poder tomar medidas de salud pública adecuadas en las primeras fases de los mismos10. En nuestro caso, el porcentaje de casos confirmados fue inferior al publicado en otros brotes de similares características17,18. Esto es debido fundamentalmente a que sólo 20 personas tuvieron un antígeno positivo en orina. El problema se debió muy probablemente a la técnica empleada, ya que no se concentró la orina antes de proceder al análisis18. Además, las otras pruebas diagnósticas (serología y cultivo de esputo) no se realizaron en todos las personas, por lo que finalmente sólo se pudieron confirmar otros siete casos entre los enfermos con antígeno en orina negativo.
Aunque la sospecha del foco de transmisión en un primer momento se orientó hacia el sistema de refrigeración evaporativa, no fue posible aislar la bacteria en él y sí se logró aislar en la champanera y en el agua del filtro de arena de la depuradora de las fuentes ornamentales exteriores.
La champanera, el sistema de refrigeración evaporativa y las fuentes ornamentales están clasificadas por el RD 865/200314 como de bajo riesgo y no están integrados en el programa de intervención de la Comunidad de Madrid. Sin embargo, en todas estas instalaciones se habían realizado las tareas de mantenimiento según se establece en el artículo 8.2 del Real Decreto y en los manuales de mantenimiento se indicaba que los sistemas de desinfección de dichas instalaciones eran suficientes para evitar la proliferación de Legionella.
No obstante, en la norma UNE 100030 IN, en el punto 6.1.3.1 «Aparatos de humidificación, lavado y enfriamiento adiabático», se indica que se recomienda que estos sistemas se abastezcan de agua sometida a tratamiento de desinfección19. Debido a las fluctuaciones detectadas en los niveles del desinfectante en el agua de abastecimiento del restaurante, se pudo haber favorecido que los sistemas de desinfección no fueran lo suficientemente efectivos para la destrucción de los agentes biológicos. Asimismo, en la norma UNE 100030 IN se indica que se debe evitar la instalación de aparatos que generen un aerosol directamente en el ambiente. Por ello, en base a que en la bibliografía se han descrito diversos brotes originados por sistemas de «bajo riesgo» como fuentes ornamentales y sistemas de refrigeración evaporativa, sería conveniente reglamentar nuevas exigencias a realizar tanto a los titulares como a los instaladores de estos aparatos4,20,21.
El aislamiento de Legionella en muestras ambientales es complejo, precisando en ocasiones de sucesivas tomas de muestras6, por lo que es importante rascar con torundas en todos los orificios de salida de humos, difusores, discos ultrasonidos, etcétera, y no limitarse a rascar en las paredes del depósito que contiene el agua a pulverizar.
Este brote también muestra que incluso aunque se realice un adecuado mantenimiento de los sistemas con riesgo de legionelosis pueden producirse brotes asociados a ellos, como ya se ha comunicado anteriormente4,5.
Las limitaciones de este estudio han sido por una parte el bajo porcentaje de casos confirmados y por otra la imposibilidad de identificar el sistema de refrigeración evaporativa como foco de trasmisión.
La intervención coordinada y precoz sobre los dispositivos productores de aerosoles por técnicos multidisciplinares del Laboratorio Regional de Salud Pública, el Servicio de Sanidad Ambiental y el equipo de Salud Pública del Área 8, evitó un mayor número de casos y permitió el aislamiento de Legionella pneumophila serogrupo 1 subgrupo Pontiac Allentown/France serotipo en 448 en muestras ambientales, coincidente con la Legionella aislada en las muestras respiratorias de cuatro pacientes. Así se pudo demostrar la vinculación entre el factor de riesgo ambiental y la enfermedad. Este vínculo se confirmó además por secuenciación genética realizada por PCR, comparando el perfil alélico de las cepas aisladas en las muestras ambientales con la aislada en la muestra respiratoria.
Agradecimientos
A todos los profesionales de los Servicios de Salud Pública del Área 8 y del resto de Áreas de la Comunidad de Madrid que participaron en la investigación de este brote.
Bibliografía
1. Centro Nacional de Epidemiología. Instituto de Salud Carlos III. Brotes de legionelosis notificados a la Red Nacional de Vigilancia Epidemiológica: años 1999 a 2011.Disponible en http://www.isciii.es/ISCIII/es/contenidos/fdservicioscientificotecnicos/fdvigilanciasalertas/fdenfermedades/legionelosis.shtml. [ Links ]
2. Centro Nacional de Epidemiología. Instituto de Salud Carlos III. Legionelosis, situación general y evolución de la enfermedad en España: datos de la Red Nacional de Vigilancia Epidemiológica actualizados en Noviembre de 2010. Disponible en http://www.isciii.es/ISCIII/es/contenidos/fdservicioscientificotecnicos/fdvigilanciasalertas/fdenfermedades/legionelosis.shtml. [ Links ]
3. O'Loughlin RE, Kightlinger L, Werpy MC et al. Restaurant outbreak of Legionnaire's disease associated with a decorative fountain: an environmental and casecontrol study. BMC Infect Dis. 2007; 9 (7): 93. [ Links ]
4. Palmore TN, Stock F, White M, et al. A cluster of cases of nosocomial legionnaire's disease linked to a contaminated hospital decorative water fountain. Infect Control Hosp Epidemiol. 2009; 30(8): 7648. [ Links ]
5. Haupt TE, Heffernan RT, Kazmierczak JJ et al. An outbreak of Legionnaires disease associated with a decorative water wall fountain in a hospital. Infect Control Hosp Epidemiol. 2012 Feb; 33(2): 18591. [ Links ]
6. Vanaclocha H, Guiral S, Morera V et al. Preliminary report: outbreak of Legionnaires disease in a hotel in Calp, Spain. Euro Surveill. 2012; 23; 17(8). [ Links ]
7. Band JD, LaVenture M, Davis JP, Mallison GF, Skaliy P, Hayes PS, Schell WL,Weiss H, Greenberg DJ, Fraser DW. Epidemic Legionnaires' disease. Airborne transmission down a chimney. JAMA. 1981; 19; 245(23): 24047. [ Links ]
8. Burnsed LJ, Hicks LA, Smithee LM, Fields BS, Bradley KK, Pascoe N, Richards SM, Mallonee S, Littrell L, Benson RF, Moore MR; Legionellosis Outbreak Investigation Team. A large, travelassociated outbreak of legionellosis among hotel guests: utility of the urine antigen assay in confirming Pontiac fever. Clin Infect Dis. 2007 Jan 15; 44(2): 2228. [ Links ]
9. Centers for Disease Control and Prevention (CDC). Legionnaires disease associated with potable water in a hotelOcean City, Maryland, October 2003February 2004. MMWR Morb Mortal Wkly Rep. 2005; 25; 54(7): 1658. [ Links ]
10. Walser SM, Gerstner DG, Brenner B, Höller C, Liebl B, Herr CE. Assessing the environmental health relevance of cooling towers A systematic review of legionellosis outbreaks. Int J Hyg Environ Health. 2013 Sep 9. pii: S14384639 (13) 001144. [ Links ]
11. Euser SM, Pelgrim M, den Boer JW. Legionnaires' disease and Pontiac fever after using a private outdoor whirlpool spa. Scand J Infect Dis. 2010; 42(1112): 9106. [ Links ]
12. Jones TF, Benson RF, Brown EWet al. Epidemiologic investigation of a restaurantassociated outbreak of Pontiac fever. Clin Infect Dis. 2003; 37(10): 12927. [ Links ]
13. Manual de Notificación para el sistema de Enfermedades de Declaración Obligatoria en la Comunidad de Madrid. Madrid: Consejería de Sanidad y Consumo; 2006. Documentos Técnicos de Salud Pública núm. 69. [ Links ]
14. Boletín Oficial del Estado. Real Decreto 865/2003 de 18 de julio, por que se establecen los criterios higiénicosanitarios para la prevención y control de la legionelosis. BOE núm 171 de 18/07/2003. [ Links ]
15. International Standard ISO 11731. Calidad del agua. Detección y recuento de Legionella. 2007. Ginebra: International organization for Standardization; 2007. [ Links ]
16. Mideros Mora MC. Estudio de la variabilidad genética de muestras ambientales de Legionella pneumophila. Disponible en: http://repositorio.educacionsuperior.gob.ec/bitstream/28000/345/1/TSENESCYT0115.pdf. [ Links ]
17. Benin AL, Benson RF, Besser RE. Trends in legionnaires disease, 19801998: declining mortality and new patterns of diagnosis. Clin Infect Dis. 2002; 35(9): 103946. [ Links ]
18. Dirven K, Ieven M, Peeters MF et al. Comparison of three Legionella urinary antigen assays during an outbreak of legionellosis in Belgium. J Med Microbiol. 2005; 54: 12136. [ Links ]
19. Asociación Española de Normalización y Certificación (AENOR). Guía para la prevención y control de la proliferación y diseminación de Legionella en instalaciones. Norma UNE 100030: 2005 IN. Madrid: AENOR; 2005. [ Links ]
20. O'Loughlin RE, Kightlinger L, Werpy MC et al. Restaurant outbreak of Legionnaires' disease associated with a decorative fountain: an environmental and casecontrol study. BMC Infect Dis. 2007; 9 (7): 93. [ Links ]
21. Mahoney FJ. Hoge CW, Farley TA et al. Community wide outbreak of Legionnaire's disease associated with a grocery store mist machine. J Infect Dis. 1992; 165 (4): 7369. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Manuel José Velasco Rodríguez
Servicio Territorial de Salud Pública Área 8
Avda. de Leganés, 25
28925 Alcorcón (Madrid)
manueljose.velasco@salud.madrid.org