INTRODUCCIÓN
La reconstrucción mamaria (RM) en mujeres con cáncer de mama y mastectomía ha demostrado ser un procedimiento con buenos resultados clínicos y psicológicos, aunque con una frecuencia de complicaciones superior a la de las mastectomías sin reconstrucción1)-(3.
Existen múltiples posibilidades en cuanto a su indicación, el momento de la intervención (inmediata o diferida), el procedimiento quirúrgico (basado en implantes, con o sin expansión previa, o en reconstrucciones plásticas mediante colgajos) y la especialidad responsable, lo que la convierte en una situación clínica con amplias variaciones en la práctica médica y, por tanto, adecuada para plantear estudios de investigación en servicios de salud4.
La bibliografía sobre la frecuencia de RM es escasa. En cambio es abundante sobre los resultados de la técnica, tanto a nivel clínico como de satisfacción de las mujeres, la frecuencia de complicaciones postoperatorias y los factores relacionados, especialmente las características de la mujer, de los tratamientos aplicados (principalmente la radioterapia) así como el momento de la RM y las distintas técnicas quirúrgicas aplicadas.
En Estados Unidos (EEUU) se ha descrito que la tasa de utilización de RM sigue una evolución ascendente, desde el 20% en 1998 al 38% en 20085 y lo mismo se ha comunicado en Canadá, con tasas del 19% en 2002 y 28% en 20086. En España, las sociedades científicas implicadas comunican tasas en torno al 30% de las mujeres con mastectomía según un estudio basado en encuestas7. Otras investigaciones comunican tasas de RM inmediata del 11% en Japón y 21% en el Reino Unido8)- (9.
Sobre el momento en el que conviene practicar la RM, inmediata o diferida, la opinión más general es que los resultados estéticos y la satisfacción es mayor con la inmediata, aunque la tasa de complicaciones es superior2. No obstante, una revisión Cochrane realizada en 2011 identificó solamente un ensayo clínico de tamaño reducido comparativo de ambas técnicas10.
Las tasas de complicaciones quirúrgicas comunicadas en la literatura son muy variables11, con series que describen el 5% o menos12)-(14, en torno al 10% 15, al 20%1),(16)-(19, al 30%20),(21 o incluso cerca del 50%3),(9),(22)-(27.
La misma disparidad se observa respecto a los fracasos de la RM, que implican la necrosis del colgajo o requieren la retirada de la prótesis, con tasas que van de menos de menos del 5%1),(3),(15),(24),(25),(28, en torno al 10-15%16), (17),(22),(29 o el 20%21),(23),(29.
Sobre la especialidad que debe realizar las RM se plantea un dilema entre su realización por cirujanos plásticos, solo disponibles en los hospitales de mayor nivel, o por los mismos cirujanos generales o ginecólogos que realizan las mastectomías4),(28),(30.
El SSPA es la mayor organización sanitaria de España, con más de 8 millones de usuarios y una red de 45 hospitales. Dispone desde 2004 de un Conjunto Mínimo Básico de Datos (CMBD) con identificación única de pacientes en todo el Sistema mediante el Número Único de Historia del SSPA (NUHSA) que permite estudiar los sucesivos episodios de un paciente en el mismo o distintos hospitales.
Los objetivos de la investigación fueron conocer la tasa observable de RM en el SSPA, global y por grupos de edad, analizar las características de las técnicas aplicadas, conocer la frecuencia de reingresos por complicaciones postoperatorias y conocer si existían diferencias con las mastectomías sin reconstrucción.
MATERIAL Y MÉTODOS
La base de datos utilizada fue el CMBD de hospitalización del SSPA para los diagnósticos y procedimientos estudiados, aportado por los Servicios Centrales del Servicio Andaluz de Salud (SAS). Se seleccionaron las 6.026 altas hospitalarias en las que el diagnóstico principal era cáncer de mama y mastectomía entre los años 2010 y 2013, así como los ingresos posteriores de las mismas mujeres con diagnósticos o procedimientos relacionados en fecha posterior entre 2010 y 2014. Se excluyó del estudio a las mujeres sin NUHSA y a las fallecidas durante el episodio inicial. A la vista de los primeros resultados sobre tasas de utilización y complicaciones por año de la intervención, se decidió excluir también a las mujeres con seguimiento inferior a 2 años, quedando finalmente incluidas 4.412.
Se dispuso de los siguientes datos de dichas altas: hospital (encriptado), nivel del hospital (con 5 niveles, desde I. Hospitales Regionales a V. Hospitales de Alta Resolución), NUHSA (encriptado), edad, fechas de ingreso y alta, tipo de ingreso y alta, servicio responsable del alta, diagnósticos y procedimientos codificados mediante la Clasificación Internacional de Enfermedades, 9ª edición, Modificación Clínica (CIE-9-MC). En el anexo 1 se recoge la relación de códigos de la CIE-9-MC utilizados para identificar las RM, el momento de su realización (inmediata o diferida), la técnica quirúrgica (colgajos, implantes o mixtas) y las complicaciones postoperatorias. Las mastectomías bilaterales se identificaron mediante los códigos específicos de la CIE-9-MC así como mediante la presencia de dos códigos unilaterales (por ejemplo, cuando en cada mama se realiza un tipo de mastectomía distinta o cuando se practican en dos ingresos sucesivos).
La tasa de utilización observable de RM se calculó como el número de mujeres con RM en el plazo mínimo de 2 años de la mastectomía dividido por el número de pacientes mastectomizadas con más de 2 años de antigüedad.
Las tasas de complicaciones postoperatorias se calcularon de forma diferenciada entre las ocurridas en el episodio inicial (en que la complicación es un diagnóstico secundario) y las ocurridas posteriormente en un plazo mínimo de 2 años tras la mastectomía (en que es el diagnóstico principal del ingreso). Los resultados se expresaron por pacientes-complicaciones, por ejemplo: si una misma paciente tuvo una complicación hemorrágica en el ingreso inicial y luego 2 reingresos por complicaciones infecciosas, contaría como 1 de cada complicación y como 1 paciente con "alguna complicación". El denominador fue el número de pacientes con mastectomía de más de 2 años de antigüedad. Se hizo un análisis específico de los fracasos de RM, que implican la pérdida del colgajo o la retirada del expansor o prótesis sin recambio por una nueva.
Se calculó el tiempo medio de cada tipo de complicación referido sólo a las ocurridas con posterioridad al alta.
Las comparaciones estadísticas se realizaron mediante test de la χ2 o test exacto de Fisher para variables cualitativas y el test de Anova para las cuantitativas. Se consideraron estadísticamente significativas las diferencias con p<0,05. La base de datos se trató mediante el programa MS Access y el análisis mediante los paquetes estadísticos SPSS versión 19 y Epidat 3.1.
Este estudio fue realizado en concordancia con los estándares éticos establecidos en la Declaración de Helsinki y cumpliendo las regulaciones legales sobre confidencialidad de datos31.
RESULTADOS
Se analizó la información de 6.026 mujeres a las que se les había practicado una mastectomía en hospitales del SSPA entre 2010 y 2013. En una primera fase se excluyó a 12 mujeres sin NUHSA y a 8 mujeres fallecidas durante el episodio inicial. La tasa de utilización de RM fue: 30,5% en las mastectomías realizadas en 2010 y 26% en las practicadas en 2014. Las RM diferidas se produjeron con una demora media de 763 días (DE 321,2). En consecuencia, el resto de análisis de las tasas de RM se realizó sobre las 4.412 mastectomías realizadas entre 2010 y 2012 que fueron seguidas de 1.281 RM, lo que supuso una tasa de utilización observable de RM del 29%, el 22% en el caso de las inmediatas y el 7% en las diferidas.
Asimismo, se analizaron 3.366 reingresos de las mismas mujeres por diagnósticos relacionados entre 2010 y 2014.
La Tabla 1 muestra la tasa de RM por grupos de edad de las mujeres. Se realizó RM al 58% de las mujeres de hasta 45 años. Las tasas fueron descendentes en los grupos de mayor edad.
Tabla 1 Utilización de reconstrucción mamaria (RM) post-mastectomía por edad de las mujeres y tipo de mastectomía

Los procedimientos de mastectomía más habituales fueron: simple, simple extendida y radical, en los tres casos unilaterales (40, 33,5 y 11,8% del total, respectivamente). El 3,9% de las mastectomías fueron bilaterales. La realización de RM fue en las mastectomías simples el 31,6% (24,6% inmediata y 6,9% diferida) y en las radicales el 23,5% de RM (12,8% inmediata y 10,7% diferida).
La Tabla 2 muestra los procedimientos de realización de las RM. El 76% se realizó mediante implantes, el 12% mediante colgajos y otro 12% mediante técnicas mixtas.
Tabla 2 Procedimiento y fase de realización de la reconstrucción mamaria post-mastectomía
| Inmediata | Diferida | Total | |
|---|---|---|---|
| Implante | 806 82,8% | 164 53,4% | 970 75,7% |
| Colgajo | 106 10,9% | 46 15,0% | 152 11,9% |
| Colgajo más implante | 62 6,4% | 97 31,6% | 159 12,4% |
| Total | 974 100% | 307 100% | 1.281 100% |
De los 36 hospitales del SSPA que realizaron mastectomías, 27 realizaron también RM. La media anual de mujeres con RM fue de 15,6 por hospital, oscilando entre 29 en los de nivel I y 4 en los de nivel IV, con 11 centros que atendieron a menos de 10 pacientes nuevas anualmente.
Tras la mastectomía inicial correspondieron a Cirugía General el 58,4% de las altas hospitalarias, 36,4% a Ginecología y 5,1% a Cirugía Plástica. Tras la RM correspondieron el 45% a Cirugía General, el 29% a Ginecología y el 26% a Cirugía Plástica, porcentaje que alcanzó el 39% en los hospitales de nivel I, los cuales disponen de esta especialidad.
La Tabla 3 muestra el número de ingresos relacionados con sucesivas fases de la RM o los reingresos por complicaciones, según el tipo de RM. Tuvieron reingresos el 24% de las mujeres con mastectomía sin RM, el 70% de las mujeres con RM inmediata y, por definición, el 100% de las pacientes con RM diferida. Los procesos especialmente complejos, con 5 o más reingresos relacionados, afectaron al 0,5, 1,8 y 1,3% de los tres grupos, respectivamente.
Tabla 3 Número de reingresos relacionados según la fase de reconstrucción mamaria post-mastectomía

p<0,0001
Hubo 408 reingresos con diagnóstico principal de complicaciones. El plazo medio entre la realización de mastectomía y el reingreso por complicación fue de 284 días. La Tabla 4 muestra la frecuencia de complicaciones según con o sin RM y según el episodio en el que se presentaron, inicial o posteriormente.
Tabla 4 Complicaciones según la fase de reconstrucción mamaria post-mastectomía

Comparaciones mediante test de ji al cuadrado o test exacto de Fisher. Comparaciones entre las tres categorías, excepto en fallo de RM: sólo entre las categorías RM inmediata y RM diferida.
Durante el episodio inicial presentaron complicaciones un 3,1% de las mujeres con RM inmediata, frente a un 2,3% de las pacientes a las que se realizo RM diferida y 5,3% de las pacientes sin RM. En el episodio inicial, la complicación más frecuente fue la hemorragia, que afectó al 2,3% de las pacientes con RM y al 4,6% de las mastectomías sin reconstrucción.
Se produjeron reingresos por complicaciones en el 16,4% de las pacientes tras RM inmediata, 9,8% tras RM diferida y 2,7% sin RM.
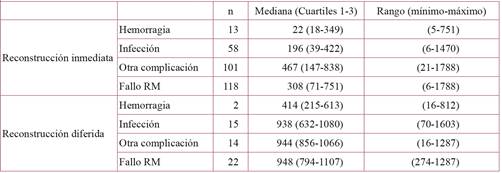
La Tabla 5 muestra el plazo medio en que se produjeron los reingresos por complicaciones que, en general, tuvieron plazos medios cercanos a 1 año en las RM inmediatas y a 2 años en las RM diferidas. Los fracasos de RM se produjeron en un plazo medio de casi 14 meses desde las mastectomías con RM inmediata y al cabo de más de 30 meses desde aquellas con RM diferida.
Tabla 5 Plazo de aparición de reingresos por complicaciones (días) después de un alta inicial de mastectomía por cáncer, según la fase de reconstrucción mamaria
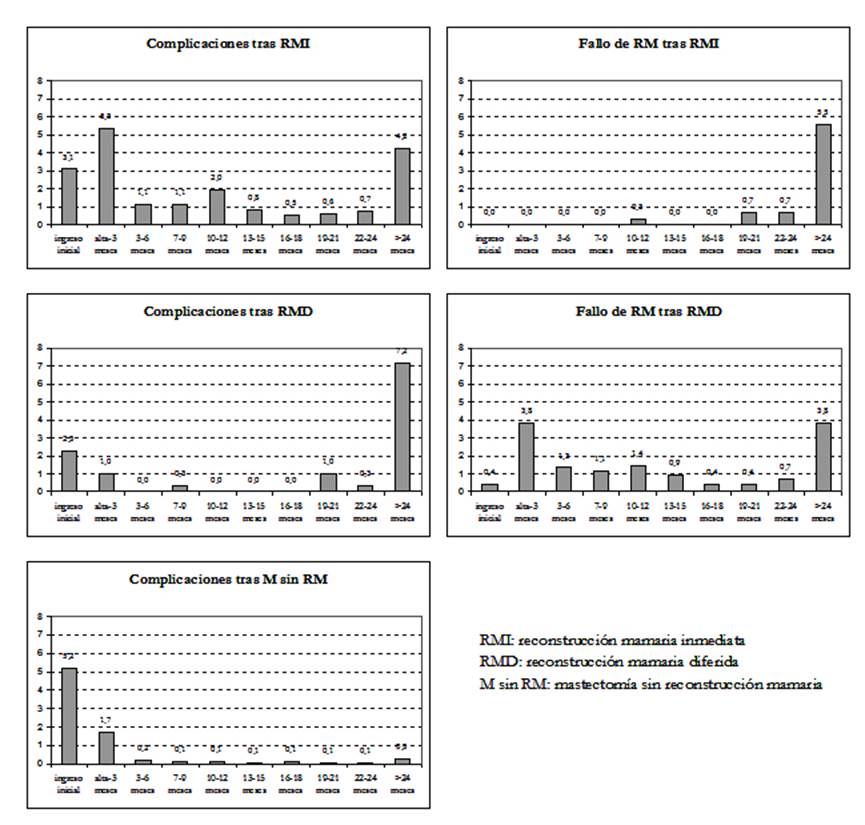
Dado que hubo pacientes que tuvieron complicaciones tanto en el episodio inicial como en un reingreso posterior, el porcentaje global de complicaciones fue del 18,6% tras RM inmediata, 12,1% tras RM diferida, 17,0% en el conjunto de RM y 7,9% en pacientes sin RM. Ocurrió fallo de la RM en un 12,7% de las pacientes con RM inmediata y un 7,2% de aquellas con RM diferida y 11,2% en el conjunto de RM. En la Figura 1 se resume el describe el flujo de eventos, así como la ocurrencia de complicaciones postoperatorias, y en la Figura 2 su distribución temporal.
DISCUSIÓN
La tasa de reconstrucción mamaria en el Sistema Sanitario Público Andaluz es similar a lo descrito en el conjunto de España7 y en otros países como Canadá6 y por debajo del 38% descrito en Estados Unidos5. Un dato positivo es que la tasa de utilización es mayor entre las pacientes más jóvenes.
La tasa de RM inmediata en el SSPA ascendió por encima de lo comunicado en Japón y similar al Reino Unido8),(9. En la comparación hay que tener en cuenta que algunos estudios no presentan la tasa para el total de mujeres con mastectomía, sino sólo para las que tienen indicación clara: estadio inicial y edad menor de 60 años8.
Inicialmente se había previsto analizar las tasas de utilización y complicaciones en las mujeres intervenidas en el período 2010-2013 con 1 año de seguimiento, pero a la vista de que las RM diferidas se realizaron en un plazo medio cercano a 1 año desde la mastectomía y de que los reingresos por complicaciones ocurrieron también en un plazo medio de 9 meses desde la mastectomía, se optó por realizar ambos análisis para las pacientes intervenidas en 2010-2012 con 2 años de seguimiento.
La mayoría de las RM en el SSPA se realizaron mediante implantes, como técnica exclusiva o en combinación con colgajos, como ocurre en la mayor parte de los trabajos publicados5),(12),(14)-(17),(20),(22),(23),(25),(27)-(29),(32),(33, aunque también se encuentran series, fundamentalmente a cargo de cirujanos plásticos y en mujeres sometidas a radioterapia, en los que predominan los colgajos3),(24),(26. En nuestra comunidad, la mayor parte de las RM se realizan en los servicios de Cirugía General y Ginecología y menos en Cirugía Plástica. En los hospitales de nivel I es posible que un cirujano plástico participe en la intervención aunque el alta fuera asignada a una de las otras especialidades.
En el episodio inicial la RM no supuso un aumento de complicaciones postoperatorias respecto a las mastectomías sin RM sino más bien lo contrario, a pesar de que supone un procedimiento quirúrgico añadido. Esto se puede explicar por la mayor complejidad clínica de las mujeres sin RM que, por ejemplo, sufrieron con más frecuencia mastectomías extendidas y radicales y tenían mayor edad media.
En cambio, a medio y largo plazo, la RM supone un importante aumento de reingresos por complicaciones que se producen, en general, en un plazo en el plazo de 1 año en las RM inmediatas y entre 2 y 3 años en las RM diferidas. Las tasas de complicaciones postoperatorias comunicadas en la literatura son muy variables11, con series que describen el 5% o meno12)-(14, en torno al 10%15, al 20%1),(16),(17),(18)(19, al 30%20)-(21 o incluso cerca del 50%3),(9),(22)-(27.
Al igual que con las complicaciones, en la bibliografía se observa disparidad respecto a la frecuencia de fallos de RM, con tasas que van de menos del 5%1),(3),(15),(24),(25),(28, en torno al 10-15%16),(17),(22),(29 o 20%21),(23),(29.
Una limitación fundamental en la comparación de las tasas de complicaciones postoperatorias deriva de la metodología de los estudios, pues cuando el diseño es prospectivo o retrospectivo basado en revisiones de historias clínicas, la recogida de información puede ser más exhaustiva que en los estudios basados en grandes bases de datos no construidas específicamente para ello, como ocurre en el nuestro y otros6),(8),(34, que además no recogen las complicaciones atendidas en las áreas de urgencias o consultas.
En la investigación sobre resultados postquirúrgicos de una técnica, como la RM, que puede ser bilateral, existe la dificultad añadida de que unos estudios expresan los resultados por pacientes y otros por RM (una paciente puede ser intervenida de ambas mamas, en el mismo o diferente acto quirúrgico). Otra limitación es la diferencia en el tiempo de seguimiento, que en unos casos abarca unos meses y en otros a más de 5 años, así como la inclusión o no de mujeres sometidas a radioterapia. Otra diferencia fundamental es que se estudien los resultados de un solo cirujano dedicado monográficamente a la RM12),(24),(26),(32, de un equipo especializado o, como en nuestro caso, de toda una comunidad con 27 hospitales que realizan RM.
En cuanto a las variables explicativas de las complicaciones postoperatorias, en la bibliografía predominan los estudios centrados en las factores del paciente, tanto clínicos: edad, obesidad, tabaco 13),(15),(17),(25),(28 como socioeconómicos9, así como de los tratamientos coadyuvantes, principalmente la radioterapia2),(16),(22),(24),(33),(35),(36 y las características del equipo quirúrgico28.
Según nuestros resultados, la RM supone un incremento de la complejidad del proceso asistencial, con múltiples reingresos posteriores, ya sean programados o debidos a complicaciones. Igualmente, en un estudio realizado en Canadá se describió que el 88% de mujeres con RM requirieron una reintervención no programada en los 5 años siguientes y que el 10% tuvieron 3 o más reintervenciones no programadas inicialmente27.
Un problema identificado en nuestro estudio es que muchos hospitales del SSPA realizan un escaso número de intervenciones de RM anuales. Se ha descrito que los cirujanos dedicados monográficamente a la RM tienen menores tasas de complicaciones12, que los equipos que atienden mayor volumen de mujeres se ajustan más a los protocolos terapéuticos establecidos4 y que los equipos quirúrgicos que han realizado menos de 150 procedimientos anuales tienen mayores tasas de infección28. En Estados Unidos se ha descrito que el 25% de los cirujanos realiza el 90% de la cirugía del cáncer de mama y que el 50% de los cirujanos realiza solo 2 o menos intervenciones de mama mensuales, lo que tiene una clara lectura sobre la posibilidad de mejora de resultados asociada al aumento de volumen de casos30. En consecuencia, en cualquier sistema de salud, se trata de un difícil equilibrio entre la extensión de la técnica a la mayoría de los hospitales del sistema y los peores resultados que esto puede implicar.
En Estados Unidos también se ha descrito que la mayoría de los cirujanos generales no discuten con sus pacientes las posibilidades de tratamiento quirúrgico y que el hecho de hacerlo y de ofrecer la derivación a un cirujano plástico incrementa sustancialmente las probabilidades de que las mujeres acepten una mastectomía37. En España se ha descrito que la cantidad y la calidad de la información que los profesionales sanitarios ofrecen a las mujeres con cáncer de mama es un factor que puede incrementar su participación en la toma de decisiones sobre su salud38.
La principal limitación del estudio es que la información procede de una base de datos de uso rutinario y no de la revisión de historias clínicas. Esto supone que las complicaciones menos graves, atendidas solo en urgencias o consultas, quedan fuera del estudio y que no se puede establecer de forma inequívoca la relación entre la RM y las complicaciones observadas. Algunos códigos de complicaciones son inespecíficos, por lo que podrían estar causadas por otro procedimiento. Además, algunas las mujeres podían ser portadoras de prótesis por motivos estéticos o bien por la RM de una mastectomía anterior y las complicaciones estar relacionadas con ellas.
Por otra parte, la posibilidad de que, tanto la mastectomía inicial como la RM sean uni o bilaterales y la de practicar la RM en una o varias fases, complica el análisis de los datos, dificultando asignar las complicaciones a una fase concreta de la RM. Por último, muchas de las complicaciones se producen de forma bastante tardía y por tanto, a pesar de que se dejó un margen de dos años desde la mastectomía inicial, podría haber algunas posteriores. Solo se han estudiado las complicaciones quirúrgicas pero no las médicas: infecciosas, tromboembólicas u otras.
Como conclusiones se puede decir que la tasa de RM en el SSPA se sitúa a un nivel similar al comunicado a nivel nacional e internacional. La mayor parte de los hospitales realizó un número bajo de procedimientos anuales, lo que podría repercutir en peores resultados clínicos. Un porcentaje apreciable de las mujeres sufrieron complicaciones tras la RM o su fracaso. Las mujeres deberían conocer esta información junto a la de los beneficios esperables a la hora de tomar una decisión compartida sobre su intervención.