INTRODUCCIÓN
La Gerencia de Atención Integrada (GAI) de Villarrobledo consta de un área de influencia de 65.754 habitantes con una población mayor de 65 años que representa en torno al 19% de la población. Abarca once centros sociosanitarios con un total de 750 personas institucionalizadas. En la sociedad desarrollada, los ancianos constituyen más del 40% de la demanda hospitalaria. De hecho, los ancianos complejos que son aquellos que se encuentran en el nivel 3 de la pirámide de riesgo de Kaiser (aquellos pacientes de mayor complejidad con frecuente comorbilidad que hace necesaria una gestión integral del caso en su conjunto, con cuidados fundamentalmente profesionales)1 suponen el 80% del gasto sanitario2,3. Su frecuentación hospitalaria duplica a la de la población general, su promedio de estancia hospitalaria supera casi en 2 días a la del conjunto de la población y su tasa de discapacidad es de 302,6/1.000 habitantes, con un gasto público estimado de 8.000 millones de euros (un 0,74% del PIB)4.
En este marco asistencial nos vemos obligados a buscar nuevos modelos de coordinación que mejoren la calidad de la atención5 y permitan reducir el gasto sanitario. Por ello, en verano del 2016, se creó la Unidad Domiciliaria de Atención Integral (UDAI) del Hospital General de Villarrobledo (Albacete, España), formada por un geriatra que atiende a las personas institucionalizadas para mejorar su calidad asistencial en todos los sentidos y permitir una atención integral específica del paciente en su medio. Está fórmula se inició en España 1978 con la Unidad de Asistencia Geriátrica Domiciliaria del Hospital de la Cruz Roja6. También se ha puesto en marcha por el Hospital Infanta Elena de Valdemoro7, y el Hospital Universitario San Carlos de Madrid8. Estas experiencias previas han demostrado que la coordinación de unidades domiciliarias geriátricas con los médicos de primaria y hospitalarios, permite una reducción de ingresos 7 y de visitas inadecuadas a urgencias, garantizando la misma accesibilidad a las prestaciones hospitalarias10,11. De este modo disponemos de un modelo facilitador del alta y sustitutivo de ingreso.
El brote de gripe del año 2017, que tuvo lugar desde la segunda a la séptima semana del año, presentó una mayor prevalencia en Castilla-La Mancha que en el resto de España. El 93% de los brotes tuvieron lugar en instituciones geriátricas y centros de personas con discapacidad, estos pacientes con gripe institucionalizados presentaron una mediana de edad de 87 años (RIC: 85-90). En cuanto a casos de gripe en la población total, el 19% requirieron hospitalización y el 3,2% fallecieron (todos procedentes de geriátricos)12. En cuanto al brote de gripe del 2018, desde la última semana del 2017 a la octava semana del año 2018, presentó el pico de la onda epidémica en la tercera semana (237,8 casos por 100.000 habitantes)13. A nivel nacional, desde el inicio de la temporada 2017-18 se han notificado nueve brotes de gripe, uno en una institución sanitaria (virus tipo B), y ocho en geriátricos: cuatro asociados a tipo B, tres asociados al virus tipo A no subtipado y uno A(H3N2). El 66% de los casos graves hospitalizados confirmados de gripe (CGHCG) se registra en el grupo de mayores de 64 años, seguido del de 45 a 64 años (21%), y la mediana de edad de los casos fatales es de 82 años (RIC: 71-88 años). Entre los pacientes pertenecientes a grupos recomendados de vacunación, el 54% de los CGHCG y el 49% de los casos fatales no habían recibido la vacuna antigripal de la temporada13. Estos brotes de gripe supusieron una sobrecarga para nuestro sistema sanitario presentando un incremento en el número de pacientes atendidos en Urgencias y de ingresos hospitalarios14.
El objetivo de nuestro estudio fue analizar el coste-beneficio de la UDAI durante los brotes de gripe.
SUJETOS Y MÉTODOS
Población. Describimos de forma retrospectiva la actividad de la UDAI durante el brote de gripe del 2017 y 2018 en los centros sociosanitarios del Área de Atención Integral de Villarrobledo. De 750 institucionalizados se seleccionó una población de 112 sujetos referida a aquellos pacientes cuya intervención médica por la UDAI evitó un gasto importante de recursos hospitalario ya que permitió obtener uno o varios de los siguientes resultados:
Ingreso hospitalario evitado: patología de gravedad (sepsis, neumonía con índice de severidad de la Neumonía > 9014, ictus, etc.) en pacientes que no se beneficiaron de medidas invasivas (demencias severas con dependencia total, enfermos paliativos y terminales)16.
Reingreso hospitalario evitado: pacientes con empeoramiento clínico grave, en los primeros 30 días tras el alta hospitalaria, cuya actuación médica por la UDAI impidió el reingreso hospitalario.
Derivación a urgencias evitada: pacientes que presentaban patología aguda urgente. La mayoría de pacientes de los subgrupos de ingreso y reingreso hospitalario evitado también fueron incluidos en este subgrupo, ya que lo más frecuente fue que antes de ingresar (o reingresar) fuesen derivados a urgencias para estabilización y después gestionar el ingreso (o reingreso).
Reducción días de ingreso: pacientes derivados a la UDAI desde la planta de hospitalización para completar cuidados médicos hospitalarios en residencia.
Variables. Se recogió, con el fin de describir en términos generales las características de la población seleccionada, la edad, el género y las siguientes escalas de valoración funcional: el índice de Katz17 para mediar las actividades básicas de la vida diaria o ABVD, el índice de Barthel (IB)18 para medir dependencia, y la Escala de Valoración Funcional de la Marcha (FAC)19. También se recogió la Escala de Deterioro Global (GDS)20 para medir el grado de demencia, el tipo de patología por la cual fue atendido el paciente, el tipo de tratamiento que se realizó (activo, paliativo o mixto) y el tipo de fármaco (para la memoria económica), si falleció en la residencia, si era un paciente oncológico y el tipo de pruebas complementarias urgentes que se le solicitaron (analíticas y cultivos).
Análisis estadístico. Se dividió la población seleccionada en cuatro subgrupos según el motivo por el cual el paciente había sido incluido en el estudio (ingreso hospitalario evitado, reingreso hospitalario evitado, derivación a urgencias evitada y reducción de días de ingreso). Se describieron las principales características demográficas de la población y los cuatro subgrupos, incluido la moda o media de las variables. Se realizó un análisis de coste por proceso según los cuatro subgrupos y según las medias de Grupos Relacionados por el Diagnóstico (GRDs), además de por subgrupos según el grado de dependencia medido por el Índice de Barthel. Por último, se llevó a cabo un estudio para calcular el ahorro económico de la UDAI. El ahorro económico se calculó de la siguiente forma:
Ingreso hospitalario evitado y reingreso hospitalario evitado: mediante los GRDs publicados por el Servicio de Salud de Castilla-La Mancha (SESCAM) en 2013. Por ejemplo, para una infección del tracto urinario fue de 2.079 € y para una neumonía de 2.568 € (pero asciende a 8.378 € si cumple criterios de sepsis).
Reducción días de ingreso: (GRD / nº días estancia media) x estimación de días ahorrados. El número de días de estancia media en el Servicio de Medicina Interna (MI) de nuestro hospital fue de 8,53 días (2017).
Derivación a urgencias evitada: el precio medio de una visita a urgencias en nuestro hospital fue de 236 €.
Traslado en ambulancia: una ambulancia con soporte vital costaba 277 € aproximadamente21, que hubiese sido la ambulancia escogida en los pacientes que evitamos ingreso y reingreso debido a su deterioro funcional, inestabilidad respiratoria y hemodinámica. No contabilizamos las ambulancias de los que previsiblemente hubiesen acudido a urgencias pero no ingresado, ya que desconocemos si hubiesen sido derivados por ambulancia o en coche particular.
El total de gastos de la UDAI se calculó sumando el gasto de recursos humanos (nómina médica) y materiales (peticiones de analíticas y cultivos, antibióticos, infusores subcutáneos y kilometraje).
Los datos se analizaron con el programa informático SPSS 17.0 (SPSS, Inc., Chicago, IL) para Windows.
RESULTADOS
En total se seleccionaron 112 pacientes (población) que fueron atendidos por la UDAI durante los brotes de gripe del 2017 y 2018, sus datos se resumen en la tabla 1. La población presentó una edad media alta (82,2 años) y un 53,6% eran mujeres. Funcionalmente presentaron una dependencia total para ABVD (Katz G) el 34,8%, dependencia severa (IB 28,8) y nula deambulación (FAC 0) en el 63,4%. Cognitivamente presentaron demencia severa (GDS 7) un 22,3%, y una demencia moderada-severa (GDS 6) el 21,4%. La mayoría recibieron tratamiento activo (71,4%), hubo un 17,9% de pacientes oncológicos y solo se realizaron pruebas complementarias en el 10,7%. La enfermedad más frecuente fue la infección respiratoria (63,4%) y fallecieron un 17%. Analizando por subgrupos:
Tabla 1 Datos estadísticos de pacientes en los que se evitó un gasto importante de recursos hospitalarios, brote gripe 2017 y 2018
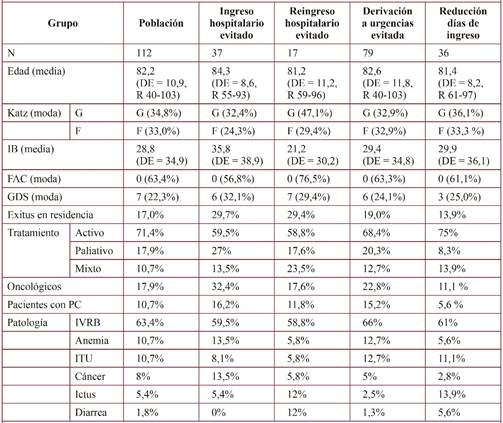
DE: Desviación Estándar; R: Rango; Katz G: dependencia total; Katz F: Dependencia total excepto para ingesta; IB: Índice de Barthel; FAC: Escala de Valoración Funcional de la Marcha; GDS: Escala de Deterioro Global; PC: pruebas complementarias. IVRB: Infección vías respiratorias bajas; ITU: Infección Tracto Urinario.
Ingreso hospitalario evitado: 37 pacientes, la mayoría presentaban una muy mala situación funcional con dependencia para todas las ABVD (Katz G) en el 32,4%, dependencia severa (IB 35,8) y no deambulaban (FAC 0) un 56,8%. Cognitivamente el grupo más numeroso eran los que presentaban demencia moderada-severa (GDS 6) con el 32,1%, seguido por aquellos que no presentaban deterioro cognitivo (GDS 2, 21,6%). Se trató del subgrupo con más pacientes oncológicos (32,4%), más tratamiento paliativo (27%) y mayor porcentaje de exitus (29,7%).
Reingreso hospitalario evitado: fue el de menor cuantía (17). Presentaban dependencia total (Katz G) el 47,1%, dependencia severa (IB 21,2) y era el subgrupo con mayor porcentaje de pacientes que no deambulaban (FAC 0 en un 76,5%). La mayoría presentaban demencia severa (GDS 7) 29,4%. Fue el grupo donde se realizó menos tratamiento activo (58,8%) y mayor tratamiento mixto (23,5%).
Derivación a urgencias evitada: fue el mayor subgrupo (79 pacientes). La mayoría presentaban una muy mala situación funcional (Katz G) 32,9%, dependencia severa (IB 29,4), no deambulaban (FAC 0) un 63,3% y demencia moderada-severa (GDS 6) en el 24,1%. La mayoría recibieron tratamiento activo (68,4%) y se cursaron pruebas complementarias urgentes en el 15,2%. El servicio de Urgencias del Hospital General de Villarrobledo atendió 94,9 pacientes/día en 2016, y 101 pacientes/día en 2017. La UDAI evitó la derivación a Urgencias de 79 pacientes durante los brotes de gripe de 2017 y 2018, en 57 días de actividad (1,4 pacientes/día).
Reducción días de ingreso: subgrupo de 36 pacientes (32,1% de los pacientes atendidos por la UDAI) con mala situación funcional (Katz G 36,1%, IB 29,9, FAC 0 61,1%) pero mejor cognitiva ya que la mayoría presentaban solo deterioro cognitivo leve (GDS 3) 25%, de hecho no presentaban demencia el 58,3% (GDS ≤3). Subgrupo con menos exitus (13,9%), menos pacientes oncológicos (11,1%) y con más tratamiento activo (75%). Solo se solicitaron pruebas complementarias urgentes en el 5,6%. La estancia media de Medicina Interna del Hospital General de Villarrobledo en 2016 fue de 8,65 días, en 2017 se redujo a 8,53 días.
Los exitus en residencia han contribuido a la reducción de tasa de mortalidad hospitalaria: en el 2015 fue del 5,4%, pero desde que existe la UDAI (verano 2016) la tasa se ha reducido al 4,4%. Durante el estudio fallecieron un 17% (Tabla 1), esto hace un total de 19 pacientes que hubiesen fallecido en el hospital si no hubiese existido la UDAI.
En la tabla 2 se muestra la memoria económica de la UDAI, con un ahorro inicial de 247.935 € y un gasto de 14.799 €, con lo que obtuvimos un balance de ahorro económico total de 233.136 €. Si comparamos los costes por proceso según los cuatro subgrupos y según medias de GRDs: el reingreso hospitalario evitado fue el proceso donde más se ahorró (4.128 €), seguido del ingreso hospitalario evitado (3.217 €), la reducción de días de ingreso (698 €) y la urgencia evitada (236 €). En el análisis de costes de ingresos y reingresos evitados, los pacientes con peor situación funcional (IB 0 - 20, discapacidad total) presentaron un mayor ahorro de costes (3.623 € por paciente) que aquellos con discapacidad menor: 2.506 € (IB 61 - 90), 2.475 € (IB 91 - 100) y 2.323 € (IB 21 - 60).
Tabla 2 Memoria económica de la Unidad Domiciliaria de Atención Integral durante el brote de gripe de 2017 y 2018
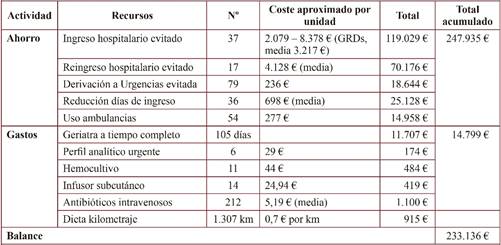
GRDs: Grupos Relacionados con el Diagnóstico.
En la tabla 3 se pueden observar las similitudes entre los resultados de la actividad de la UDAI durante el brote de gripe del 2017 y del 2018: similar edad media (81,1 y 83,2), pacientes con gran deterioro funcional y cognitivo, similar exitus (17,3% y 16,7%) y porcentaje de oncológicos (17,3% y 15%). Destaca el incremento progresivo de pacientes atendidos por la UDAI (13,5 en 2018 respecto a 10,9 del 2017).
Tabla 3 Comparación entre brote de gripe de 2017 y 2018

IB: Índice de Barthel; FAC: Escala de Valoración Funcional de la Marcha; GDS: Escala de Deterioro Global; PC: pruebas complementarias; IVRB: Infección Vías Respiratorias Bajas; ITU: Infección Tracto Urinario.
La UDAI ha permitido reducir el número de ingresos, días de ingresos, reingresos y visitas a urgencias de nuestro hospital durante los brotes de gripe del 2017 y 2018, demostrando ser coste beneficiosa con un ahorro económico estimado de 233.136 € (tabla 2) durante dichos brotes.
DISCUSIÓN
Durante los brotes de gripes de 2017 y 2018, la UDAI atendió a 112 pacientes, añosos, en su mayoría con gran dependencia y demencia severa. Cuya patología más frecuente fue la infección respiratoria, la mayoría recibieron tratamiento activo en su residencia. Esta atención domiciliaria permitió reducir el número de ingresos, días de ingresos, reingresos y visitas a urgencias de nuestro hospital, siendo el reingreso hospitalario evitado y los pacientes con discapacidad total los perfiles con un mayor ahorro de costes.
El ahorro económico de la UDAI nos invita a reevaluar nuestro actual sistema de salud, dirigiéndonos hacia un modelo de Atención Integral, llevando los recursos hospitalarios a las residencias, facilitando y potenciando la coordinación entre los médicos de residencia, primaria y hospitalarios, evitando visitas inadecuadas a urgencias que incluso se pueden considerar un encarnecimiento médico u ocasionar iatrogenia médica según las características basales del paciente, garantizando siempre la misma accesibilidad a las prestaciones médicas. Este ahorro ya había sido previsto cuando se presentó el proyecto de la UDAI, debido a la comparación de experiencias previas en otros hospitales como la del Hospital General Universitario de Getafe el cuál ahorra, solo teniendo en cuanto los ingresos hospitalarios evitados, la cantidad de 619.512 €/año22.
La UDAI está contribuyendo a mejorar los índices de calidad23 de nuestro hospital:
Reducción de tasa de mortalidad hospitalaria: En esta reducción ha influido la UDAI, pues durante los brotes de gripe 2017 y 2018, fallecieron en las residencias el 17% de los 112 pacientes que fueron atendidos por la UDAI incluidos en el estudio. Todos ellos eran pacientes con demencias avanzadas y síndrome de inmovilidad, u oncológicos terminales.
Reducción de reingresos y días de ingreso: La UDAI, en coordinación con MI, ha contribuido a la reducción de días de ingreso ya que facilitó las altas prematuras de 36 pacientes que completaron su tratamiento en la residencia. Solo 5 de estos pacientes con alta prematura fallecieron, pero eran exitus esperables pues se trataba de pacientes oncológicos terminales en los que se había descartado tratamiento activo.
La UDAI evitó un mayor incremento en la media de pacientes atendidos en Urgencias, ya que evitó la derivación a Urgencias de pacientes institucionalizados en los que se podía realizar el tratamiento activo en la residencia o en aquellos que se debía limitar el esfuerzo terapéutico por su mala situación basal16. La UDAI contribuye a evitar la sobrecarga de pacientes ambulatorios en consulta hospitalaria: que el geriatra atienda las revisiones en la residencia, además de suponer un ahorro en el uso de ambulancias y una mayor comodidad para el paciente, permite mejorar el ratio S/P (sucesivas/primeras visitas) de nuestro hospital: nuestro ratio S/P en 2016 fue de 2,22 (superior a la media del SESCAM que es de 1,93). También permite evitar duplicidades a otras especialidades como Neurología, Medicina Interna y Psiquiatría.
Señalar que en 2018 ha habido menos reingresos hospitalarios que en 2017, como consecuencia de que se ha mejorado la comunicación con la planta hospitalaria y residencias con lo que se atiende antes a los pacientes dados de alta (en 1 o 2 días), asegurando su estabilidad y evitando que se reagudicen. Destaca el incremento de pacientes atendidos por la UDAI en 2018 respeto a 2017, debido a varios factores:
El mayor conocimiento de los pacientes por parte del geriatra, al llevar más tiempo en seguimiento, lo cual permite reducir el tiempo de consulta médica.
La UDAI es ahora más conocida por los servicios de Medicina Interna y Urgencias, derivándose más pacientes al alta y facilitando altas prematuras.
Existe una mayor confianza del personal sanitario de las residencias para avisar a la UDAI ante una urgencia médica en vez de derivarlas al hospital.
Existe una mayor confianza de familiares de pacientes terminales para la realización de tratamiento exclusivo en residencia, debido a las experiencias previas satisfactorias con el mismo paciente u otros pacientes institucionalizados atendidos por la UDAI.
Se dispone de más medios físicos.
En el grupo de pacientes de ingreso hospitalario evitado destaca que el segundo grupo mayoritario eran pacientes sin deterioro cognitivo, pero estos eran oncológicos terminales (recibieron tratamiento paliativo exclusivo) o pacientes con anemia (se estudiaron de forma preferente y se trataron en el Hospital de Día evitando el ingreso). En cuanto al grupo de pacientes del subgrupo reducción de días de ingreso: es el grupo con mejor situación cognitiva, lo cual es lógico ya que si ingresaron en el hospital es porque su ausencia de demencia era indicación de ser subsidiarios de medidas invasivas, de hecho son el subgrupo con más tratamiento activo. En este grupo solo se solicitaron pruebas complementarias urgentes en el 5,6% debido a su estabilidad posalta, lo que también justifica que sea el subgrupo con menos exitus.
La patología más frecuente fue la infección respiratoria, era esperable ya que es una patología muy frecuente en pacientes con demencia, pues suelen asociar disfagia neurógena que condiciona broncoaspiraciones, y además es más prevalente durante los brotes de gripe. En España, la incidencia anual de neumonía se sitúa en 10,29 casos por 1.000 habitantes y año en mayores de 65 años, aumentando progresivamente esta tasa en función del sexo (mayor riesgo en sexo masculino) y edad24. El mayor riesgo de neumonía en sexo masculino puede explicar el porcentaje tan alto de hombres en el estudio.
El estudio presenta una serie de limitaciones: hubiese sido más representativo obtener una muestra aleatorizada de la población, pero los datos se basan en una población seleccionada debido al limitado volumen de pacientes atendidos por la UDAI. Para futuros estudios sería interesante incluir datos de UDAI de otros hospitales, pudiendo obtener una muestra de la población total atendida. Además no se ha podido valorar el ahorro económico con la actividad de otras UDAI, durante brotes de gripe previos, por que no existen estos datos en la bibliografía.
Por lo tanto, la contribución de la UDAI durante el periodo de brote de gripe del 2017 y 2018 supone una disminución de hospitalizaciones, disminución de reingresos, acortamiento de estancias hospitalarias y reducción de derivaciones a urgencias. Supone un importante ahorro económico para nuestro hospital y permite que los pacientes institucionalizados dispongan de un acceso a los recursos hospitalarios en su medio.














