Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Anales del Sistema Sanitario de Navarra
versión impresa ISSN 1137-6627
Anales Sis San Navarra vol.27 supl.2 Pamplona 2004
Infección aguda por el VHB
Acute infection by Hepatitis B Virus
F. Alegre, D. Moreno, J. Quiroga
| RESUMEN El espectro clínico de la infección aguda por el virus de la hepatitis B es muy amplio, con cuadros que van desde una hepatitis anictérica y subclínica a una hepatitis ictérica aguda grave e incluso, en algunos casos, a una hepatitis fulminante. El diagnóstico depende en gran medida del grado de sospecha clínica de la hepatitis, estableciéndose el origen etiológico por el virus B mediante el estudio de marcadores serológicos y/o DNA en sangre. Aunque en la mayor parte de los casos la evolución de la hepatitis aguda por virus B es favorable, con resolución espontánea de la clínica en 4-8 semanas, no es infrecuente en ciertos casos, sobre todo en la infancia, la progresión a hepatitis crónica. No existe ningún tratamiento específico para la infección aguda por virus B que reduzca su gravedad o prevenga su evolución a hepatitis crónica. Se recomienda, no obstante, el reposo relativo, y la administración de una dieta hipercalórica. En las hepatitis agudas graves debe indicarse ingreso hospitalario; en casos de hepatitis fulminante ingreso en UCI para monitorización intensiva y valoración de trasplante hepático si no se produce mejoría espontánea. Palabras clave. Hepatitis aguda. Virus de la hepatitis B. Serología del virus de la hepatitis B. PCR del virus de la hepatitis B. | ABSTRACT The clinical spectrum of acute hepatitis B virus infection is very broad, with clinical manifestations that range from anicteric and sub-clinical hepatitis to severe acute icteric hepatitis and even, in some cases, to fulminant hepatitis. Diagnosis depends to a large extent on the degree of clinical suspicion of hepatitis, establishing the aetiological origin of the B virus through the study of serological markers and/or DNA in the blood. Although in the majority of cases there is a favourable evolution of acute hepatitis B virus infection, with spontaneous resolution of the clinical manifestations in 4-8 weeks, progression to chronic hepatitis is not unusual in certain cases, above all in infancy. No specific treatment exists for acute hepatitis B virus infection that would reduce its severity or prevent its evolution into chronic hepatitis. However, relative rest and the administration of an hypercaloric diet are recommended. In cases of severe acute hepatitis hospital admission should be recommended; in cases of fulminant hepatitis, admission to the intensive care unit for intensive monitoring and evaluation of a liver transplantation is recommended if spontaneous improvement does not occur. |
| Unidad de Hepatología. Área Funcional de Digestivo y Dpto. de Medicina Interna. Clínica Universitaria de Navarra. Pamplona. | Correspondencia D. Jorge Quiroga Clínica Universitaria Avda. Pío XII, 36 31008 PAMPLONA Tfno: 948 255400 - Fax: 948 2965001 E-mail: jquiroga@unav.es |
INTRODUCCIÓN
El virus de la hepatitis B (VHB) es un virus DNA de la familia de los hepadnavirus. Es un virus hepatotropo, capaz de producir enfermedad hepática aguda y crónica. En este capítulo se aborda la hepatitis aguda por VHB. El mecanismo fundamental del daño hepático no es citopático directo sino debido a la respuesta inmune celular contra los hepatocitos infectados1. Aunque se han identificado también antígenos específicos y DNA del VHB en ganglios linfáticos, médula ósea, linfocitos circulantes y páncreas, en estas localizaciones extrahepáticas no parece desencadenarse una activación de la respuesta celular específica. Las manifestaciones extrahepáticas de la hepatitis B aguda se deben fundamentalmente a lesión tisular mediada por inmunocomplejos.
CLÍNICA
En la fase aguda de la infección por el VHB las manifestaciones van desde una hepatitis anictérica y subclínica hasta una hepatitis ictérica aguda grave e incluso, en algunos casos, una hepatitis fulminante (Tabla 1).
La forma aguda de la hepatitis por VHB se resuelve generalmente de forma espontánea en 4-8 semanas. En muchos casos es silente, recuperándose la mayoría de los pacientes de forma completa sin secuelas y sin recidiva de la enfermedad. Los infantes rara vez presentan enfermedad aguda por VHB, siendo habitual en ellos el desarrollo de estado de portador crónico del virus2,3.
Forma clínica común
La hepatitis vírica aguda aparece generalmente tras un período de incubación que oscila entre los 30 y 180 días. Esta variación es debida tanto a factores del huésped como a factores propios del virus, cantidad de inóculo y modo de transmisión (en nuestro medio la transmisión percutánea y sexual son predominantes).
La clínica generalmente es de inicio insidioso, con astenia, anorexia, malestar general, discomfort abdominal, náuseas, vómitos, cefalea, fotofobia, artromialgias, faringitis, tos y coriza. Suele existir febrícula, siendo más rara la fiebre mayor de 38ºC. Estos síntomas prodrómicos, variables, pueden preceder en 1 ó 2 semanas a la fase ictérica de la hepatitis y persistir posteriormente hasta la resolución del cuadro agudo. También poco antes de que aparezca la ictericia se observan coluria e hipocolia. En la fase prodrómica el 5-10% de los pacientes desarrollan un cuadro extrahepático similar a la enfermedad del suero, con artralgias o artritis, erupción cutánea, angioedema y alteraciones renales con hematuria y proteinuria; en algunos casos puede aparecer una vasculitis tipo poliarteritis nodosa4. Los niños, infrecuentemente, pueden presentar, además, una erupción papular no pruriginosa en la cara, nalgas y extremidades (síndrome de Gianotti-Crosti).
En los pacientes que desarrollan ictericia, suelen disminuir los síntomas generales coincidiendo con la aparición de la misma. En la exploración física además de ictericia se observa hepatomegalia y en el 10-20% de los casos esplenomegalia y adenomegalias laterocervicales. No es infrecuente una pérdida de peso leve. De forma ocasional puede existir colestasis franca y angiomas en araña.
El 95% de los pacientes adultos se recupera de forma espontánea5, resolviéndose el cuadro clínico agudo y la ictericia en un período de 1 a 3 meses. Durante la fase de recuperación desaparecen los síntomas generales, pudiendo persistir ligera hepatomegalia y alteraciones leves en la bioquímica hepática. La duración de la fase postictérica es variable, de hasta 12 semanas. Algunos pacientes presentan astenia prolongada incluso después de la normalización de las transaminasas6,7.
Hepatitis anictérica
Se trata de la forma clínica más frecuente de hepatitis aguda B. Se considera que aproximadamente el 70% de los pacientes con hepatitis B aguda tienen una hepatitis anictérica subclínica, mientras que sólo el 30% desarrollan una hepatitis ictérica (este porcentaje es mayor en pacientes coinfectados con otros virus hepatotropos o con enfermedad hepática subyacente).
El cuadro es similar a la forma clínica común, salvo en lo referente al desarrollo de ictericia. Raramente es diagnosticada, atribuyéndose con frecuencia los síntomas inespecíficos a cuadro pseudogripal. Esto explica por qué la gran mayoría de los pacientes con marcadores de infección pasada o con infección crónica por VHB no refieren antecedentes previos de enfermedad hepática.
Hepatitis aguda B grave
Se trata de una forma clínica de hepatitis B aguda en cuya evolución se desarrollan signos de insuficiencia hepática como alargamiento del tiempo de protrombina o ascitis, sin llegar a cumplir criterios de hepatitis fulminante.
Hepatitis fulminante
La hepatitis B fulminante es una entidad rara, que se desarrolla aproximadamente en el 0,1 a 1% de los casos de hepatitis B agudas. La coinfección o sobreinfección con otros virus hepatotropos (como el VHD), los mutantes pre-core (que generalmente se asocian a una hepatitis crónica más severa, con rápida progresión a cirrosis)8,9 o la presencia de daño hepático previo por cualquier causa pueden favorecer su aparición. Otros factores derivados de la heterogeneidad genética del VHB y una intensa respuesta inmune del huésped también estarían relacionados con esta progresión a hepatitis fulminante.
En ella se produce una necrosis masiva de hepatocitos, presentando los pacientes además del cuadro clínico común, característico de hepatitis aguda, un rápido deterioro con alteración del nivel de consciencia, coagulopatía y, en ocasiones, ascitis y edemas e insuficiencia renal. La combinación de disminución rápida de tamaño del hígado, aumento muy rápido de bilirrubina, tendencia a la hipoglucemia y marcado alargamiento del tiempo de protrombina indican hepatitis severa. La adición de encefalopatía define la insuficiencia hepática aguda grave (hepatitis fulminante). En la hepatitis fulminante la encefalopatía cursa en el 80% de los casos con edema cerebral. En ocasiones la enfermedad es de evolución tan rápida que no da tiempo a que exista ictericia considerable antes de la aparición de encefalopatía. Las causas más frecuentes de fallecimiento son la compresión del troncoencéfalo por el edema cerebral, la hemorragia gastrointestinal, la sepsis, la insuficiencia respiratoria, el colapso cardiovascular y la insuficiencia renal.
La mortalidad es muy elevada, de hasta el 80% sin trasplante hepático. La supervivencia, siendo rara, es algo mayor en niños, y cuando se consigue la recuperación suele ser completa sin secuelas6,7. Debe señalarse que las transaminasas no son buenos indicadores de la gravedad de la hepatitis fulminante, y que un descenso rápido de las mismas en este contexto clínico no debe interpretarse como una recuperación de la hepatitis, sino que generalmente traduce la pérdida masiva hepatocitaria. Los mejores indicadores analíticos pronósticos en la hepatitis fulminante son el tiempo de protrombina y, de forma más específica, los factores II, V, VII y X de la coagulación10.
DIAGNÓSTICO
El diagnóstico de una hepatitis aguda por VHB depende en primer lugar del grado de sospecha clínica, siendo relativamente fácil si se aprecia ictericia y más difícil en las formas anictéricas. Los datos de laboratorio son también orientativos, estableciéndose el diagnóstico etiológico del origen por VHB de la hepatitis aguda mediante el estudio de marcadores serológicos2. Raras veces se precisa o está indicada la biopsia hepática en la hepatitis viral aguda, salvo cuando haya dudas diagnósticas o clínicas sugestivas de hepatitis crónica.
Datos de laboratorio
En la hepatitis aguda se objetiva un incremento variable de las transaminasas (GOT-AST y GPT-ALT) durante la fase prodrómica de la hepatitis aguda que precede a la elevación de la bilirrubina. No obstante, la máxima elevación de estas enzimas, que oscila generalmente entre 400 y 4.000 UI y se alcanza ya cuando el paciente presenta ictericia, no se correlaciona bien con el grado de lesión hepatocitaria. La hiperbilirrubinemia, clínicamente evidente en forma de ictericia cuando supera en suero los 2,5 mg/dl, suele oscilar entre 5 y 20 mg/dl y es mixta. Valores mayores a 20 mg/dl, persistentes, suelen asociarse a formas graves. Otras alteraciones analíticas que pueden encontrarse incluyen neutropenia y linfopenia transitorias (que se siguen de una linfocitosis relativa posterior) y ligera elevación de las gammaglobulinas en el proteinograma. En ocasiones durante el período agudo de la hepatitis por VHB pueden detectarse también anticuerpos contra el músculo liso y otros elementos celulares, y de forma más rara elevación de títulos de factor reumatoide, anticuerpos antinucleares y anticuerpos heterófilos.
En los casos graves existe alargamiento del tiempo de protrombina y del TTPA que traduce el fracaso de la función de síntesis por necrosis hepatocelular extensa, y puede existir hipoalbuminemia. Las náuseas y vómitos prolongados, junto con la ingesta insuficiente de hidratos de carbono y la depleción de reservas de glucógeno, pueden originar también episodios de hipoglucemia6,7.
Estudios serológicos
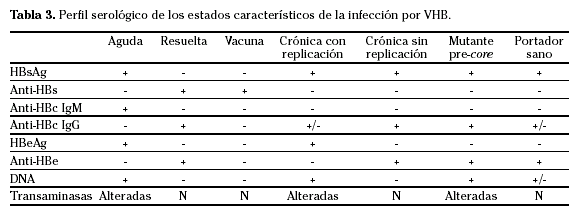
La infección por el VHB se asocia con cambios en los distintos antígenos y anticuerpos que tradicionalmente se han utilizado para su diagnóstico (Tabla 2).
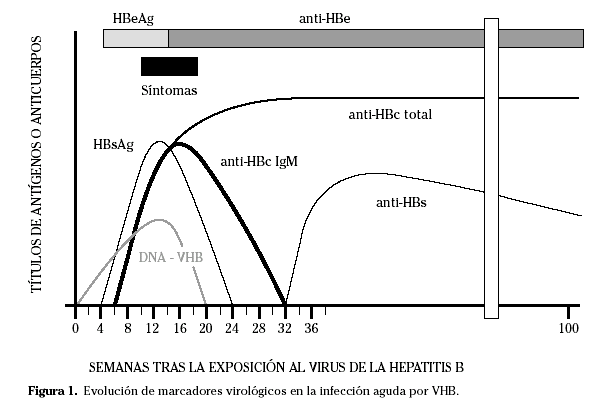
Habitualmente la hepatitis B aguda se caracteriza por la presencia de anti-HBc IgM, con desarrollo de anti-HBc IgG coincidiendo con la recuperación y período de convalecencia. También es característica la presencia de HBsAg, HBeAg y DNA viral en suero, con aclaramiento de esos marcadores tras seroconversión con desarrollo de anti-HBs y de anti-HBe.
Se pueden distinguir por lo tanto tres fases en la infección aguda por el VHB. La primera corresponde a la de incubación o inmunotolerancia, detectándose en suero viriones completos, HBsAg, HBeAg y DNA de VHB. Dura aproximadamente de 2 a 4 semanas, y cursa con cifras de transaminasas normales. La segunda fase coincide con la clínica típica de hepatitis aguda, objetivándose durante la misma una disminución del DNA de VHB en suero, y un marcado aumento de cifras de transaminasas y de actividad histológica a nivel hepático. Todo ello se asocia a una respuesta inmune específica contra el VHB con lisis de hepatocitos infectados. La tercera y última fase es la no replicativa, caracterizada por la seroconversión de HBeAg a anti-HBe, generalmente precedida de una caída del DNA de VHB por debajo de 105 copias/ml (no detectable por técnicas de hibridación). Coincidiendo con esta resolución de la infección se produce también la normalizaciónhistológica y bioquímica hepática (Fig. 1).
El 90-95% de casos de infección por VHB en adultos siguen este patrón; en el restante 5 a 10% de adultos y en más del 90% de casos de infección neonatal se observa cronificación de la infección por VHB, desarrollándose hepatitis crónica o estado de portador asintomático4.
HBsAg y anti-HBs
El HBsAg aparece en suero 1 a 10 semanas tras la exposición al VHB, antes del inicio de la clínica y de la elevación de transaminasas. En pacientes que posteriormente se recuperan de la infección aguda, se vuelve indetectable en los primeros 4 ó 6 meses. La persistencia durante más de 6 meses de HBsAg positivo en suero implica progresión a infección crónica por VHB11.
La desaparición del HBsAg es consecuencia de la aparición en suero de anti-HBs, generalmente en los primeros 4 a 6 meses, coincidiendo con el descenso de HBsAg. Sin embargo, en algunos pacientes existe un período ventana de varias semanas de duración en el cual no puede detectarse ni HBsAg ni anti-HBs. En la mayor parte de los casos el antiHBs, una vez aparecido, persiste de por vida.
La coexistencia de HBsAg y anti-HBs se ha descrito incluso en el 24% de pacientes HBsAg positivos, en la mayor parte de los casos asociado a estados de portador asintomático.
HBcAg y anti-HBc
El HBcAg es un antígeno intracelular que sólo se expresa en hepatocitos infectados. No puede, por tanto, detectarse en suero salvo cuando existan viriones completos circulantes. Sí pueden detectarse con frecuencia, sin embargo, anticuerpos anti-HBc.
Durante la fase aguda de la infección por VHB el anti-HBc predominante es de clase IgM. De hecho, el anti-HBc IgM es el único marcador de infección por VHB en el período ventana entre la desaparición del HBsAg y el anti-HBs. Sin embargo, y aunque la detección de IgM anti-HBc se considera diagnóstica de infección aguda por VHB, niveles detectables de estos anticuerpos pueden persistir hasta 2 años después de la infección aguda.
Los anticuerpos anti-HBc IgG, que aparecen posteriormente, persisten junto con los anti-HBs en pacientes que se recuperan de la hepatitis aguda. También persiste junto con el antígeno HBsAg en casos de progresión a infección crónica por VHB.
HBeAg y anti-HBe
El antígeno HBeAg se considera un marcador de replicación viral y de infectividad. Se asocia generalmente a un mayor riesgo de transmisión del VHB, y a la detección de DNA viral en suero.
La seroconversión de HBeAg a anti-HBe ocurre generalmente de forma precoz en pacientes con infección aguda, antes de la seroconversión de HBsAg a anti-HBs. Sin embargo, puede retrasarse años e incluso décadas en pacientes con infección crónica por VHB. Esta seroconversión se asocia generalmente con la desaparición del DNA de VHB en suero y con una mejoría de la enfermedad hepática.
Estudios de DNA
Se han desarrollado diversos test cualitativos y cuantitativos para analizar DNA de VHB en suero. La sensibilidad de estos test indicadores de replicación viral depende de las técnicas utilizadas (106 equivalentes de genoma viral/ml para estudios de hibridación, 105 equivalentes de genoma viral/ml para estudios de amplificación de señal de bDNA y 50 a 1.000 equivalentes de genoma viral/ml para estudios de PCR)12.
La recuperación de la infección aguda por VHB se acompaña generalmente de la desaparición del DNA de VHB en sangre en los estudios de hibridación o de amplificación de señal de bDNA13 (Fig. 2).
No obstante, se objetivan niveles de DNA de VHB en suero incluso muchos años después de la recuperación clínica si se emplean técnicas de PCR, más sensibles14,15. Este hallazgo podría indicar la presencia de una infección latente crónica controlada por una adecuada respuesta inmune específica, con un riesgo de infectividad nulo o despreciable.
Anatomía patológica
Las lesiones anatomopatológicas típicas de la hepatitis aguda consisten en un infiltrado panlobulillar de células mononucleares (constituidas fundamentalmente por linfocitos pequeños), necrosis de hepatocitos, hiperplasia de células de Kupffer y grados variables de colestasis. También se aprecia regeneración de hepatocitos, con figuras de mitosis, células multinucleadas y formación de rosetas o pseudoácinos.
En algunos casos se observa una lesión histopatológica más grave, la necrosis hepática en puentes. Aunque parece asociarse a casos de hepatitis aguda grave, no se han demostrado diferencias pronósticas entre los pacientes con hepatitis aguda con y sin necrosis en puentes. En la necrosis hepatocitaria masiva o hepatitis fulminante el hallazgo más llamativo es la manifiesta necrosis masiva, con desaparición de los hepatocitos en la mayoría de los lobulillos, colapso amplio y condensación de la red de reticulina6.
El estudio anatomopatológico puede completarse con anticuerpos de inmunofluorescencia e inmunoperoxidasa, que en los casos de hepatitis aguda B muestran HBsAg en citoplasma y membrana celular de los hepatocitos infectados, y de HBeAg en el núcleo celular (aunque ocasionalmente puede verse también en pequeñas cantidades en citoplasma y adosado a la membrana plasmática).
Algoritmo diagnóstico
El diagnóstico de la hepatitis B aguda se basa en la detección del HBsAg y del anti-HBc IgM. Durante la fase inicial de la infección los marcadores de replicación viral, HBeAg y DNA de VHB, también están presentes. La recuperación se acompaña de la desaparición del DNA de VHB, de la seroconversión de HBeAg a anti-HBe y posteriormente de HBsAg a anti-HBs. Existen casos en los que existe un período ventana durante el cual, mientras el HBsAg se ha negativizado, todavía el anti-HBs no es positivo. En esta situación, que tiende a ser más frecuente en pacientes con hepatitis B fulminante en los que el aclaramiento del virus es más rápido, el anti-HBc IgM es el único marcador de infección por VHB (Tabla 3).
PRONÓSTICO
En el 95% de los casos de hepatitis aguda por VHB la evolución es favorable, recuperándose los pacientes por completo. La mayoría de los pacientes no precisa atención hospitalaria, debiendo reservarse ésta para las formas graves.
Los pacientes de edad avanzada y con enfermedades subyacentes pueden seguir una evolución más lenta y prolongada, y tienen más riesgo de sufrir una hepatitis aguda que requiera ingreso. La aparición de ascitis y edemas periféricos, o de síntomas y signos de encefalopatía, sugiere mal pronóstico. El alargamiento del tiempo de protrombina, la disminución de las cifras séricas de albúmina, la hipoglucemia o niveles muy altos y persistentes de bilirrubina sugieren afectación hepatocelular grave, como ya se ha comentado previamente.
La progresión de hepatitis B aguda a crónica está determinada fundamentalmente por la edad. En la infección adquirida perinatalmente el porcentaje alcanza el 90%, disminuyendo a un 20-50% en casos de infección entre los 1 y 5 años y a <5% en casos de infección en la edad adulta16,17.
Entre los pacientes que se recuperan completamente tras una hepatitis B aguda se creía que la eliminación del virus por anticuerpos antivirales y respuesta T citotóxica era completa. Sin embargo, se ha detectado mediante análisis por PCR persistencia de DNA viral durante muchos años tras la recuperación de la hepatitis aguda, en presencia de anticuerpos y altos niveles de linfocitos T citotóxicos específicos frente al virus de la hepatitis B18. La erradicación completa del virus B ocurre de forma muy rara, persistiendo habitualmente una infección latente con respuesta inmunitaria específica que controla la misma14,15. Por tanto, estados de inmunosupresión adquiridos en estos pacientes podrían llevar a la reactivación del virus.
TRATAMIENTO
No existe ningún tratamiento específico para la hepatitis aguda por VHB. El reposo en cama estricto y prolongado tampoco es esencial para la recuperación total, aunque muchos pacientes mejoran con una restricción de la actividad física. Se recomienda además una dieta hipercalórica (principalmente por la mañana, ya que muchos pacientes sienten náuseas de predominio vespertino). La nutrición endovenosa es necesaria sólo si el paciente no puede alimentarse adecuadamente por vía oral. Puede emplearse colestiramina como tratamiento sintomático en casos de prurito intenso.
No deben administrarse fármacos hepatotóxicos, y también debe evitarse la sobredosificación de fármacos que sean metabolizados en el hígado. El tratamiento con esteroides no ha demostrado utilidad en la hepatitis viral aguda, no recomendándose por tanto su uso. En las formas graves de hepatitis B aguda se ha planteado también el empleo de tratamientos antivirales como lamivudina y adefovir dipivoxil, si bien no existen por el momento evidencias claras de que su utilización sea beneficiosa.
En la hepatitis fulminante el objetivo del tratamiento es mantener al paciente vivo mediante el ingreso en Unidad de Cuidados Intensivos (preferentemente en hospitales que estén acreditados para realizar trasplantes hepáticos), el control del equilibrio hidroelectrolítico, el soporte circulatorio y respiratorio, el control de la hemorragia, la corrección de la hipoglucemia y el tratamiento de otras complicaciones propias de la situación de coma y encefalopatía hepática, en espera de que se produzca la regeneración hepática. En los casos en que no se produce una mejoría espontánea, el trasplante hepático constituye el tratamiento de elección. Los esteroides tampoco son eficaces en estos casos, y podrían incrementar el riesgo de sepsis6,7. El uso de MARS o sistemas artificiales sustitutivos de la función hepática, actualmente en desarrollo, podría ser beneficioso en espera de la regeneración hepática o de la llegada de un órgano para trasplantar.
BIBLIOGRAFÍA
1. Nakamoto Y, Kaneko S. Mechanisms of viral hepatitis induced liver injury. Curr Mol Med 2003; 3: 537-544. [ Links ]
2. Mahoney FJ. Update on diagnosis, management and prevention of hepatitis B virus infection. Clin Microb Rev 1999; 12: 351-366. [ Links ]
3. Broderick AL, Jonas MM. Hepatitis B in children. Semin Liver Dis 2003; 23: 59-68. [ Links ]
4. Fattovich G. Natural history of hepatitis B. J Hepatol 2003; 39: S50-58. [ Links ]
5. Gitlin N. Hepatitis B: diagnosis, prevention and treatment. Clinical Chemistry 1997; 43: 1500-1506. [ Links ]
6. Dienstag JL, Isselbacher KJ. Acute viral hepatitis. En Harrison´s Principles of Internal Medicine. 14th Ed. McGraw-Hill 1998, 1677-1692. [ Links ]
7. Buti Ferret M. Hepatitis vírica aguda. En Medicina Interna. Rodés y Guardia. Masson, 1997; 1520-1531. [ Links ]
8. Teo EK, Ostapowicz, Hussain M, Lee WM, Fontana RJ, Lok AS. Hepatitis b infection in patients with acute liver failure in the United Status. Hepatology 2001; 33: 972-976. [ Links ]
9. Sato S, Suzuki K, Akahane Y, Akamatsu K, Akiyama K, Yunomura K et al. Hepatitis B virus strains with mutations in the core promoter in patients with fulminant hepatitis. Ann Intern Med 1995; 122: 241-248. [ Links ]
10. Kerr R, Newsome P, Germain L, Thomson E, Dawson P, Stirling D et al. Effects of acute liver injury on blood coagulation. J Thromb Haemost 2003; 1: 754-759. [ Links ]
11. Fong TL, Di Bisceglie AM, Biswas R, Biswas R, Waggoner JG, Wilson L et al. High levels of viral replication during acute hepatitis B infection predict progression to chronicity. J Med Virol 1994; 43: 155-158. [ Links ]
12. Pawlotsky JM. Hepatitis B virus DNA assays (methods and practical use) and viral kinetics. J Hepatol 2003; 39: S31-5. [ Links ]
13. Whalley SA, Murray JM, Brown D, Webster GJM, Emery VC, Dusheiko et al. Kinetics of acute hepatitis B virus infection in humans. J Exp Med 2001; 193: 847-853. [ Links ]
14. Yotsuyanagi H, Yasuda K, Tino S, Moriya K, Shintani Y, Fujie H. Persistent viremia after recovery from self-limited acute hepatitis B. Hepatology 1998; 27: 1377-1382. [ Links ]
15. Michalak TI, Pasquinelli C, Guilhot S, Chisari FV. Hepatitis B virus persistence after recovery from acute viral hepatitis. J Clin Invest 1994; 93: 230-239. [ Links ]
16. Broderick AL, Jonas MM. Hepatitis B in children. Semin Liver Dis 2003; 23: 59-68. [ Links ]
17. Hyams KC. Risks of chronicity following acute hepatitis B virus infection: a review. Clin Infect Dis 1995; 20: 992-1000. [ Links ]
18. Rehermann B, Ferrari C, Pasquinelli C, Chisari FV. The hepatitis B virus persists for decades after patients recovery from acute viral hepatitis despite active maintenance of a cytotoxic T-lymphocyte response. Nat Med 1996; 2: 1104-1108. [ Links ]