Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Anales del Sistema Sanitario de Navarra
versión impresa ISSN 1137-6627
Anales Sis San Navarra vol.28 no.2 Pamplona may./ago. 2005
ARTÍCULOS ORIGINALES
Los pies de Teruel. Asistencia y tratamiento de las heridas por congelación
en los hospitales navarros durante la guerra civil
Teruel feet. Care and treatment of frostbite wounds in the hospitals of Navarra during the civil war
P. Larraz1, C. Ibarrola2
| RESUMEN La atención a combatientes con lesiones por congelación sufridas durante la batalla de Teruel, desarrollada en condiciones meteorológicas extremas y temperaturas de hasta veinte grados bajo cero, supuso la etapa de mayor actividad asistencial y tasas de ocupación más altas en los hospitales militares navarros durante toda la contienda civil de 1936-1939. De noviembre de 1937 a marzo de 1938 se registraron en los establecimientos de la provincia más de 375 casos de congelación, entre los que predominaban las gangrenas secas con afectación parcial de la extremidad inferior, lo que popularmente se denominó pies de Teruel. Algunos facultativos, conscientes de la excepcionalidad de la casuística, registraron estadísticas, casos clínicos e impresiones personales sobre la evolución de las lesiones y la efectividad de sus tratamientos. En ellos, emplearon fármacos, técnicas quirúrgicas y procedimientos terapéuticos novedosos en el tratamiento de esta afección y poco difundidos en el entorno médico del momento. Sin embargo, la limitación temporal del problema, los resultados poco concluyentes de los tratamientos y las opiniones controvertidas sobre su efectividad, cuestiones que se analizan en este artículo, limitaron la repercusión médica posterior de las experiencias sobre congelaciones desarrolladas durante la etapa bélica turolense. Palabras clave. Congelaciones. Historia. Guerra civil. Hospitales de guerra. | ABSTRACT The care of combatants with lesions caused by frostbite during the battle of Teruel, which was fought in extreme weather conditions and in temperatures as low as twenty degrees below zero, was the period of greatest medical activity and the highest rates of occupation in the military hospitals of Navarre during the civil war of 1936-1939. From November 1937 to March 1938, 375 cases of frostbite were registered in the provincial establishments, amongst which there was a predominance of cases of dry gangrene partially affecting the lower extremity, which was popularly known as Teruel feet. Some of the medical staff, conscious of the exceptional nature of the casuistry, registered statistics, clinical cases and personal impressions of the evolution of the lesions and the effectiveness of the treatments. In treating this affectation they employed medicines, surgical techniques and novel therapeutic procedures that were not widely used in the medical milieu of the time. However, the limited duration of the problem, the inconclusive results of the treatments and the differing opinions on their effectiveness –questions that are considered in this article– restricted the subsequent medical repercussion of the experiences of frostbite developed during the wartime period in Teruel. Key words. Frostbite. History. Civil war. Military hospitals.
|
| 1. Médico de Familia 2. Médico de Familia. Centro de Salud Ermitagaña. Aceptado para su publicación 11 de febrero de 2005. | Correspondencia: Pablo Larraz Andía C/ Arrieta, 5-5 A 31002 Pamplona Tfno. 650867771 E-mail: pablolarraz@yahoo.es |
INTRODUCCIÓN
Durante el invierno 1937-38 en la ciudad de Teruel y sus proximidades tuvo lugar una de las mayores batallas de toda la guerra civil española que pasaría a la historia como la desarrollada en condiciones ambientales más extremas. Sus consecuencias en el campo sanitario fueron un ingente número de combatientes de ambos bandos con lesiones debidas en su mayoría no a las balas o metralla, sino a la exposición prolongada del cuerpo a un frío extremo1. Los sistemas de evacuación y las redes de asistencia hospitalaria de ambos ejércitos sufrieron un colapso a partir de diciembre de 1937, y las consecuencias no tardaron en sentirse en las zonas situadas a retaguardia.
Navarra contaba en diciembre de 1937 con 18 centros hospitalarios en funcionamiento destinados de forma específica, total o parcialmente, a la atención de enfermos o heridos de guerra, integrados dentro de la red de hospitales militares del ejército nacional como establecimientos de segunda línea2.
Sin embargo, tras la saturación de todos los centros sanitarios de la provincia de Zaragoza –principal bastión sanitario del ejército sublevado en el Frente de Aragón– durante las últimas semanas de 1937, los hospitales navarros pasaron a ser destino de numerosas evacuaciones directas desde los mismos campos de batalla de Teruel que, sin escala en la capital aragonesa, desembarcaban diariamente en la pamplonesa Estación del Norte a
Los últimos días de 1937, la Jefatura de Sanidad ordenó a todos los hospitales de la capital la ampliación urgente del número de camas y aceleró la creación de nuevos centros sanitarios en otras localidades3. Los hospitales militares de Falces, Lumbier, Aoiz y el José Antonio de Pamplona abrieron sus salas en los primeros días de 1938, mientras que el resto de centros navarros ampliaba su capacidad de forma apresurada. Por ejemplo, el Hospital Alfonso Carlos, instalado en el Seminario de Pamplona, pasó en dos meses de 780 camas a albergar más de 1.3004. En cuatro meses, los establecimientos de guerra navarros casi duplicaron su capacidad para poder acoger hasta 4.970 hospitalizaciones. Victoriano Juaristib, cirujano del Hospital Militar de Pamplona, describía el panorama de este modo: Nuestro hospital volvía a actuar como si fuera del frente. Recibimos heridos desde el campo de batalla casi directamente, o con muy breve escala en Zaragoza5.
A pesar de estas medidas la situación desbordó todas las previsiones. Tras la saturación de los centros sanitarios de Pamplona, varias evacuaciones de heridos por congelaciones terminaron en pequeños hospitales de convalecencia de la Ribera de Navarra, sin apenas medios técnicos ni personal sanitario preparado, y otras muchas continuaron ruta por ferrocarril hacia establecimientos del País Vasco, Castilla, Asturias, Santander y Galicia. A partir de marzo de 1938, con la mejoría de las condiciones meteorológicas, remitieron las evacuaciones masivas y el funcionamiento de la red de hospitales militares en Navarra se estabilizó.
Hasta la batalla de Teruel, los antecedentes médicos más próximos en el tratamiento de las lesiones por congelación se remontaban a los célebres pies de trinchera de la Gran Guerra europea de 1914-19186. Además, el número de congelados durante el primer invierno de contienda civil (1936-1937) había sido muy escaso7.
Este período, sin duda el más intenso desde el punto de vista asistencial en los hospitales navarros, dio pie a la aplicación y el desarrollo experimental de técnicas médicas y quirúrgicas en el tratamiento de una afección novedosa: las lesiones por congelación. Así lo percibieron tres facultativos destinados en los equipos quirúrgicos de los principales hospitales militarizados de Pamplona: Victoriano Juaristi Sagarzazu, del Hospital Militar de Pamplona; Pascual Ipiens Lacasa, encargado del Servicio de Cirugía General, Traumatología y Urología del Hospital Provincial; y Andrés Martínez Vargasc jefe de las salas de cirugía del Hospital Alfonso Carlos. Conocedores de la excepcionalidad de las lesiones y apoyados en una casuística numerosa registraron el resultado de sus experiencias y dejaron constancia escrita de sus impresiones personales. Además, Carlos Gil y Gild, radiólogo del Hospital Provincial y encargado del Servicio de Onda Corta establecido específicamente por la Dirección de Sanidad Militar para el tratamiento de las congelaciones, recogió los resultados de sus experiencias en un artículo publicado en 1939 por la Revista Española de Medicina y Cirugía de Guerra8.
Este material, junto a las estadísticas recogidas por la Jefatura de Sanidad y los testimonios de personas implicadas directamente en los acontecimientos, nos permite analizar este episodio sanitario desde perspectivas diferentes y confrontar, 65 años después, opiniones, tratamientos y resultados sobre la misma afección, un caso inusual en la medicina de nuestra guerra civil.
UNAS CONDICIONES EXCEPCIONALES
Las consecuencias de la exposición prolongada de los tejidos a temperaturas muy bajas son bien conocidas. El frío forma cristales con parte del agua estructural de las células, lo que supone un aumento de la concentración de sales en el resto del agua y, como consecuencia, la desnaturalización de las proteínas. Además, la alteración sobre las células endoteliales provoca un aumento de la permeabilidad capilar con trasudación y agregación de los hematíes que, en último término, desencadena la oclusión de la luz vascular y la consiguiente isquemia9. Patólogos franceses y alemanes, a raíz de sus estudios sobre las lesiones por efecto del frío durante la Primera Guerra Mundial, apuntaban en 1937 a la desnaturalización de las proteínas y, sobre todo, a la isquemia vascular secundaria al espasmo arterial originado por el frío como causas principales de las lesiones histológicas por congelación, hacia las que orientaron buena parte de sus tratamientos8.
El fenómeno se ve condicionado por tres factores principales: el grado de temperatura del ambiente, el tiempo de acción del frío sobre el organismo y la naturaleza del medio en el que tiene lugar el fenómeno. Durante la batalla de Teruel las condiciones fueron extremas: según los partes meteorológicos del ejército, las fuerzas destacadas en las inmediaciones de la capital turolense soportaron temperaturas que oscilaban entre los seis y los veinte grados bajo cero, a unos 1.200 metros de altura de media y con predominio del viento norte10. Respecto al tiempo de exposición, queda constancia de la especial peligrosidad de las guardias nocturnas, en las que el soldado debía permanecer varias horas seguidas a la intemperie en puestos de primera línea, inmóvil, en silencio y sin posibilidad de encender fuegos que delataran su posición. Una de las primeras medidas adoptadas por los mandos de ambos ejércitos contendientes consistió en acortar la duración de las guardias y supervisar la correcta indumentaria de los soldadose. Un voluntario navarro reflejó en su diario el dramatismo y la crudeza de la situación, al recordar su guardia de la noche del 31 de diciembre de 1937 en la posición de La Muela, a las afueras de la ciudad de Teruel: Me toca la primera guardia. A pesar del pasamontañas no siento las orejas. Recuerdo otras nocheviejas en casa, todos juntos; pienso en los míos y en lo que ellos estarán pensando en mí ( ). Hay momentos en que el frío me va a hacer gritar y pienso que no voy a poder resistirlo. Es tremendo11(Fig. 1).
Otro factor fundamental era la indumentaria de los combatientes y su efectividad a la hora de aislar y proteger las partes más expuestas del cuerpo: manos, orejas, nariz y, sobre todo, los pies. A modo ilustrativo, el historiador Pedro Luis Alonso recogió algunos de los ingenios empleados por los contendientes para combatir la acción del frío: Muchos recurrieron a toda clase de subterfugios para librarse del acoso del extremado clima. Nadie desperdiciaba un periódico o una bolsa de papel. Podían ser perfectamente empleados entre pecho y camisa como improvisado aislante. Los soldados estaban pendientes de su manta como de lo más preciado de su indumenta. Se podría perder incluso el fusil, pero si a uno le arrebataban la manta, era como si le firmasen su condena de muerte. Por las noches se apretujaban unos a otros, temblando, en busca de algo de calor12.
Entre noviembre de 1937 y febrero de 1938, se organizaron desde la retaguardia –especialmente en la zona nacional, que prácticamente carecía de industria textil– campañas de recogida de ropa para proveer a los combatientes de prendas de abrigo, mantas y calzado adecuado13. Intendencia Militar contabilizó en 17.450 botas, 5.880 pasamontañas, 9.290 jerseys, 4.090 mantas, 26.350 calcetines y 5.030 capotes el trabajo realizado por los grupos de mujeres que colaboraban en los talleres de recogida y confección de ropa establecidos en numerosas poblaciones de toda Navarra y que, desde Pamplona, enviaron en partidas sucesivas a los diversos frentes, en particular al de Teruel14.
LAS BAJAS POR CONGELACIONES
A pesar de las medidas anteriormente descritas, el porcentaje de bajas sufridas por las unidades que tomaron parte en la batalla fue el más alto en toda la contienda. El general García Valiño, que mandaba la Primera División de Navarra (unos 15.000 hombres), cuantificó en más de 3.500 los casos de congelación sufridos por sus soldados15. Una de las unidades, el Tercio de Navarra, por ejemplo, perdió en Teruel la mitad de sus efectivos: 303 muertos, entre heridos y congelados16. En total, según los diversos autores, las bajas sufridas por los nacionalistas durante la batalla de Teruel superaron las 54.000; de ellas, más de 18.000 debidas a congelaciones17,18. Entre las fuerzas republicanas el total de bajas rondó los 60.000 hombres, un tercio de ellas también como consecuencia del frío19.
A finales de noviembre de 1937 llegaban las primeras evacuaciones masivas de heridos y enfermos afectados por congelaciones. La práctica totalidad de los casos procedían del frente de Teruel –únicamente aparecen registradas tres evacuaciones desde posiciones de las montañas del Pirineo20– y las lesiones se localizaban de forma casi exclusiva en los pies. También se registraron siete casos de congelación de manos, algunos producidos por el contacto directo con partes metálicas de las armas y, como episodio más excepcional, una gangrena seca que afectó a mano, muñeca y antebrazo21.
Marcelo Berbiela, Jefe de Sanidad Militar en Navarra, elaboró en diciembre de 1937 unos criterios básicos para la clasificación y distribución de estos heridos entre los hospitales militares de la provincia. En ellos se indicaba que los casos de congelación más graves –susceptibles de cirugía mayor– fueran evacuados preferentemente al Hospital Militar de Pamplona y al Provincial de Barañáin3. Sin embargo, dado el colapso que sufrió la red sanitaria navarra en los primeros meses de 1938, no siempre fue posible cumplir estos criterios. La enfermera jefe de una de las salas del Hospital Alfonso Carlos recuerda un detalle al respecto, muy ilustrativo de la situación: Llegó una evacuación directa de Teruel, todos con pies helados. A uno de ellos, al deshacerle el vendaje para la cura, se desprendió, y me quedé literalmente con su pie en la mano. Fueron unos instantes terribles. Él no fue consciente, y volví a colocarle la venda. Llamé al médico y se le trasladó al Hospital Militar, seguramente para amputar22.
El Dr. Andrés Martínez Vargas, jefe de las Salas de Cirugía del mismo centro, describió con crudeza la severidad de las lesiones y el particular esfuerzo realizado en aquellos días por el personal sanitario: El cuadro morboso era impresionante: eritemas extensos que en algunos casos rebasaban de la articulación del tobillo, ampollas enormes de contenido rojizo que al reventar dejaban úlceras profundas, placas de gangrena molecular seguidas de cráteres hondos, dedos que al levantar el apósito seguían tras él, dejando al descubierto mondas las falanges, metatarsianos que denudados se separaban del pie o quedaban flotantes, sujetos por los ligamentos articulares que era preciso cortar, tendones macerados... A este aspecto añadíase un hedor cadavérico, acre, que hacía penosa la permanencia junto al herido, cuánto más respirar cerca de él para curarle; era necesario un esfuerzo de voluntad para diariamente hacerle la cura20.
Los facultativos clasificaron a estos pacientes en tres grupos, dependiendo del grado y severidad de sus lesiones
Grado I: Se trataba de individuos afectados por lesiones de tipo eritematoso. En sus pies se apreciaban signos característicos de inflamación: eritema, aumento de volumen, edema y dolor que rebasaba los límites de la zona cutánea afecta. Los casos más severos presentaban, además de intensos dolores profundos, alteración de la sensibilidad cutánea superficial. Así se explica –escribió el Dr. Carlos Gil al referirse a estos heridos– que nuestros soldados al volver del servicio de parapeto o de avanzadilla se calentasen los pies, e incluso se quemasen la suela de los zapatos sin apreciar sensación de calor8.
Grado II: Estos pacientes presentaban vesículas importantes rellenas de exudado viscoso oscuro, generalmente localizadas en la planta del pie y de los dedos. Tras la extracción del líquido aparecían excavaciones extensas y profundas en la piel.
Grado III: Se determinaba por la presencia de necrosis, circunscrita o difusa de la extremidad, con un característico color negruzco de la piel, que en ocasiones afectaba también a tejido muscular, óseo y cartilaginoso.
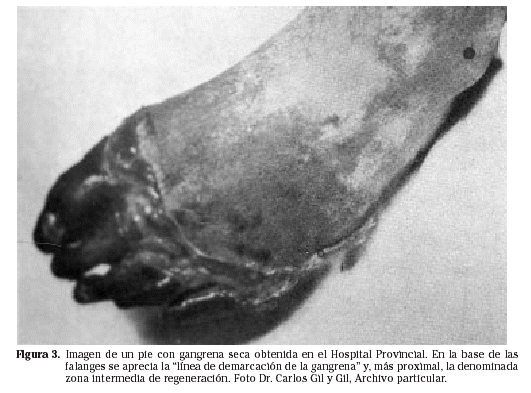
Los casos más graves evolucionaban con frecuencia hacia algún tipo de gangrena. La gangrena seca –casi la totalidad de los casos registrados en Navarra correspondieron a esta modalidad– se manifestaba por la momificación de la parte distal de la extremidad, en especial de los dedos del pie. La piel se tornaba de un color negruzco y con aspecto apergaminado, en lo que las enfermeras popularizaron como los pies negros de Teruel. Entre el tejido necrosado y el normal se formaba una zona de regeneración intermedia, de aspecto eritematoso, que los médicos militares denominaron en sus historiales clínicos como zona de reparación. En la parte más distal, los facultativos describían la línea de demarcación de la gangrena, un surco claramente determinado que, con el tiempo, situaba el límite de la gangrena seca y de su evolución espontánea hacia la desecación de los tejidos afectos, con la momificación y eliminación consecutiva de la zona necrosada. En los casos en que ésta afectaba por completo al pie o a parte de la pierna, los riesgos de infección se multiplicaban, y con ello el peligro de sepsis y toxemia.
La otra variedad, más grave, y excepcional durante la batalla de Teruel, fue lo que los Dres. Ipiens y Juaristi denominaron en sus estadísticas pies macerados y pies hinchados, respectivamente, y que no eran sino los célebres pies de trinchera que tanta morbilidad alcanzaron durante la Gran Guerra. En estos casos, la lesión se debía a la exposición prolongada al frío húmedo –pies sumergidos durante horas en nieve o agua fría– que producía en las extremidades linfangitis, edemas y flictenas que se extendían a pierna y muslo y, en algunos casos, evolucionaban a gangrenas húmedas (Fig. 2).
En noviembre de 1938, la Jefatura de Sanidad Militar en Navarra elaboró una estadística global con el total de ingresos por congelaciones registrados entre los códigos diagnósticos que los hospitales militarizados habían remitido periódicamente23 (Tabla 1).
Sin embargo, sabemos que este registro fue incompleto, ya que, según el testimonio de personas que participaron en su elaboración, recogió únicamente aquellos ingresos en que las lesiones por congelación eran el principal o el único diagnóstico24. Por tanto, en los 375 casos de la estadística no aparecieron contabilizados los enfermos y heridos de bala o metralla que, además, presentaban congelaciones. Aunque sería difícil realizar una estimación, existen indicios suficientes para suponer que el número real de afectados por congelaciones que recibieron atención en hospitales navarros durante este periodo fue muy superior al del registrof. En cualquier caso, la estadística apunta algunos aspectos. El volumen mayor de ingresos por congelación correspondió lógicamente a los tres principales centros de Pamplona: los hospitales Militar, Provincial y Alfonso Carlos, que además atendieron los casos más severos. Según estos datos, el 43,2% de los congelados presentaba lesiones de primer grado, el 37% de segundo y el 19,7% de tercero.
LOS TRATAMIENTOS
Los tratamientos para las lesiones por congelación empleados durante este periodo en los hospitales de guerra navarros se podían dividir en tres grandes grupos: farmacológicos, quirúrgicos y físicos. A continuación, se comentarán algunos aspectos sobre la utilización y eficacia de cada uno de ellos.
Tratamientos farmacológicos
Antisépticos
El conjunto de productos antisépticos que se emplearon como tratamiento en los pacientes con congelaciones fue amplio y muy variado, encontrando diferencias significativas entre los centros hospitalarios de Pamplona e, incluso, entre los diferentes equipos quirúrgicos. En el Hospital Provincial los más utilizados fueron dos antisépticos de uso externo derivados de la acridina: el rivanol y la tripaflavina. En el Hospital Militar de Pamplona, Juaristi indica las preferencias de su equipo por la tintura de yodo y, sobre todo, por el merfen, una solución de nitrato de fenilmercurio. En el Hospital Alfonso Carlos, en cambio, fue generalizado el uso del azul de metileno (cloruro de tetrametiltionina) y del líquido dakin-carrel, solución antiséptica a base de hipoclorito sódico profusamente empleada durante la primera guerra mundial.
Todos estos productos demostraron su eficacia en el tratamiento y la prevención de las infecciones locales en las vesículas exudativas típicas de las lesiones por congelación de grado II. Sin embargo, en el resto de los casos, la impresión de los facultativos no fue positiva. Carlos Gil escribió en diciembre de 1938 su opinión sobre los pobres resultados obtenidos en el Hospital Provincial: la acción antiséptica de estos medicamentos no alcanza el espesor de los tejidos lesionados y por tanto su empleo resulta ineficaz en profundidad. Tampoco puede intentarse el empleo de la vía sanguínea, ya que a consecuencia del espasmo arterial y de la contractura capilar no llega el medicamento a la zona afecta8. Hay que tener en cuenta que la primera sulfamida, el prontosil, no comenzó a distribuirse entre los hospitales de guerra de españoles hasta finales de 1938, concluida ya la batalla de Teruel25,26.
Vasodilatadores
La padutina, un extracto hormonal pancreático que en los años anteriores ya había demostrado efectos clínicos hipotensores y vasodilatadores evidentes en la angina de pecho y las crisis vasculares periféricas, hizo pensar en su posible utilidad en el tratamiento de los espasmos arteriales producidos por el frío8. Fue muy utilizada en los hospitales Provincial de Navarra y Alfonso Carlos para el tratamiento de pacientes con congelaciones de grado II y III, aplicada en tandas de hasta 15 inyecciones intravenosas. Si bien no demostraron resultados apreciables en cuanto a la evolución de las lesiones, varios facultativos observaron en los pacientes tratados una clara mejoría de los fenómenos dolorosos20. Otras sustancias vasodilatadoras empleadas como la acetilcolina (un éster de la colina) no fueron efectivas.
Ergotamínicos
El ginergeno, un preparado comercial de una solución de ergotamina, se empleó como sustancia vasodilatadora debido a su acción sobre el simpático, mediante tandas de inyecciones intravenosas de 10 ml a días alternos. Se trataba de un fármaco utilizado ya con frecuencia en el tratamiento de las migrañas y del síndrome de Raynaud, tal como recogió en sus estudios el Dr. Jiménez Díaz. Sin embargo, los resultados no fueron concluyentes: Sólo fueron siete los enfermos tratados por este procedimiento en el Hospital Provincial –anotó en 1938 el capitán médico Carlos Gil–. En general desaparecieron pronto los dolores y mejoraron así mismo los trastornos de sensibilidad. No obstante tenemos duda si los resultados favorables en casi todos los enfermos tratados fueron producidos específicamente por el ginergeno8.
Tratamientos quirúrgicos
Los procedimientos quirúrgicos empleados fueron la resección parcial o total de las zonas afectas, la simpatectomía periarterial y, en casos extremos, la amputación del miembro.
Dado el predominio de gangrenas secas o momificaciones, la tendencia general fueron las resecciones parciales, dejando evolucionar las lesiones hasta que se delimitara de forma natural la línea de separación entre el tejido sano y el enfermo. En algunos casos, se realizaron exámenes radiológicos periódicos con el fin de determinar el momento preciso en que tenía lugar la separación ósea, considerado óptimo para intentar la resección27. Victoriano Juaristi anotó al respecto: Basta entonces ejercer una pequeña tracción con la pinza para extender, fácilmente y sin molestias para el enfermo, el hueso necrosado. A consecuencia de la periosteitis, el hueso se desprende como un objeto duro de un pedazo de mantequilla5. Según los datos regidos de sus historiales médicos por el Dr. Martínez Vargas, podemos estimar que cerca del 21% de los heridos que presentaban congelaciones durante la batalla de Teruel sufrieron algún tipo de resección parcial en los hospitales de retaguardia, en la mayoría de los casos pequeñas amputaciones de falanges en uno o varios dedos del pie. Otras veces, la altura de lo momificado obligaba a realizar una resección a medio pie sobre los metatarsianos (Fig. 3).
La amputación completa del miembro lesionado se utilizó como último recurso en situaciones extremas, como sepsis y toxemias, que conllevaran riesgo vital para el paciente. Además, existía el problema sobreañadido de la persistencia de una zona de insuficiencia circulatoria por encima del muñón de amputación que dificultaba la posterior aplicación de prótesis ortopédicas en estos pacientes28. Los pocos casos en que se practicaron resecciones completas de miembros en los establecimientos navarros están bien documentados: cuatro en el Hospital Militar de Pamplona, tres gangrenas secas y un pie de trinchera; y cinco en el Hospital Provincial de Barañáin, dos gangrenas secas y dos húmedas en extremidades inferiores, y la amputación de un antebrazo momificado21. Todos ellos suponían un escaso 2,4% del total de ingresos por congelaciones del registro oficial.
A este porcentaje habría que añadir las amputaciones llevadas a cabo en los hospitales de primera línea que, en comparación, pudieron ser más numerosas. No se conservan datos sobre el número total de resecciones completas practicadas por los equipos quirúrgicos de vanguardia, aunque podemos tomar como referencia dos episodios concretos. Juan Lite Blanco, cirujano del Hospital Provincial de Barañáin incorporado como capitán médico a un hospital móvil de las Brigadas de Navarra, contabilizó durante este período 72 casos graves de congelación en pies, de los cuales 17 fueron amputados29. Por su parte, el Dr. Manuel Picardo Castellón, cirujano jefe del Equipo Quirúrgico de la 11ª División republicana, registró en el dramático balance de su unidad: 58 amputaciones de pies, algunas piernas y también manos como tributo a los quince días que duraron los combates en aquel infierno blanco30. En cualquier caso, las cifras totales parecen bajas si las comparamos con el 30% de pies de trinchera amputados durante la primera guerra mundial31.
También queda constancia de 12 injertos cutáneos llevados a cabo en pies congelados con el fin de acortar el período de epidermización: cinco en el Hospital Provincial y siete en el Alfonso Carlos, con resultado satisfactorio en el 66% de los casos20.
Otra intervención practicada en bastantes pacientes fue la denominada simpatectomía periarterial. Iniciada en 1913 por el cirujano vascular francés René Leriche, la técnica consistía en la resección de la adventicia externa de la arteria femoral en su porción más proximal, en una extensión de unos ocho a diez centímetros32. Con ello se buscaba la vaso dilatación de los vasos de toda la extremidad y mejorar así el riego de las zonas afectas. Los resultados obtenidos fueron controvertidos y las opiniones de los cirujanos navarros sobre su eficacia muy dispares. Mientras Fermín Irigarayg y Carlos Gil no se mostraron partidarios de esta intervención debido a sus resultados escasísimos y muy inseguros8, otros facultativos como Pascual Ipiens, Victoriano Juaristi y Andrés Martínez Vargas destacaron su experiencia satisfactoria, al observar en los pacientes a los que aplicaron la técnica claros beneficios en el cese del dolor, una epidermización más rápida y mayor facilidad en la recepción de los injertos cutáneos21.
Tratamientos físicos
Baños de pies
Consistían en el calentamiento progresivo de la extremidad mediante su inmersión en agua salada que se elevaba gradualmente de 35 a 38 grados centígrados, durante una hora aproximadamente, cubriéndose a continuación con una gruesa capa de algodón recalentado. Después, el paciente guardaba reposo en cama con la extremidad en posición elevada mediante una férula de Braun. Según Andrés Martínez Vargas, el método, que en febrero de 1937 había demostrado excelentes resultados en casos leves de congelación en soldados evacuados del frente de Guadalajara, se demostró completamente ineficaz dada la severidad de las congelaciones: Los baños salados calientes que el año anterior habían prestado servicios útiles –refirió entre sus notas el pediatra aragonés– eran inaplicables en éstos, por lo intenso y avanzado de las lesiones20. No queda constancia del traslado de pacientes con congelaciones a establecimientos balnearios, a pesar de que la llamada cura balnearia también fue utilizada durante este periodo para la rehabilitación de secuelas por heridas de guerra33.
Diatermia de onda corta
En enero de 1938, Marcelo Berbiela, Jefe de Sanidad Militar en Navarra, organizó en el Hospital Provincial, dentro del Servicio de Rehabilitación de secuelas de guerra, una unidad específica para la aplicación de onda corta a pacientes con lesiones por congelación. El tratamiento consistía en la aplicación de ondas con una longitud de 16 a 18 metros mediante un aparato con válvula, en sesiones diarias de diez minutos durante dos meses.
La efectividad del tratamiento fue también muy discutida. Según el Dr. Carlos Gil, encargado de la unidad y claro partidario de la terapia ya en los años previos a la contienda34, el método actuaba como excitante de los nervios vasodilatadores y producía buenos resultados al mejorar los fenómenos dolorosos rápidamente, además de acelerar los procesos de reparación y la formación de tejido de granulación. Sin embargo, experimentados cirujanos como Juaristi, Irigaray, Ipiens o Martínez Vargas mostraron su escepticismo respecto a la nueva técnica. Éste último reflejó en sus notas personales: Tengo para mí que ni con esta novísima terapéutica [la onda corta] los tejidos mortificados recuperaron su vitalidad y las mutilaciones resultantes fueron en algunos casos muy importantes, en proporción con el grado de congelación primitivo20 (Fig. 4).
Otros medios físicos como la aplicación de calor o masajes moderados sobre las superficies afectas contaban con importantes inconvenientes para su puesta en práctica: por una parte, las dificultades para graduar la aplicación de calor seco derivadas de las alteraciones en la sensibilidad térmica de estos pacientes y su escasa tolerancia al dolor producido durante las sesiones manuales de masajes y, por otra, la escasez de personal sanitario preparado específicamente para ello. Únicamente los hospitales Alfonso Carlos y Provincial contaron con sendos servicios de masajistas, ambos de plantilla muy reducida4. Sin embargo, la aplicación de aire caliente en forma de corriente de mediana intensidad y a una temperatura de unos treinta grados centígrados demostró efectividad en las lesiones exudativas, al facilitar la trasformación a gangrena seca de los pies de trinchera8.
BALANCE FINAL
Como hemos visto, a pesar de los diversos tratamientos aplicados en los hospitales de guerra navarros, cerca del 20% de los pacientes atendidos por congelaciones padecidas en la batalla de Teruel sufrieron algún tipo de resección parcial en estos centros, en la inmensa mayoría de los casos falanges o dedos del pie. Por las estadísticas oficiales, sabemos que las amputaciones completas del miembro fueron excepcionales y se aplicaron únicamente al 2,4% de los afectados. También podemos afirmar que la mortalidad de las lesiones en estos hospitales de retaguardia fue muy baja. De los 375 casos oficialmente contabilizados en la provincia únicamente queda constancia de 4 defunciones, que suponen un 1,06% de mortalidad totalh..
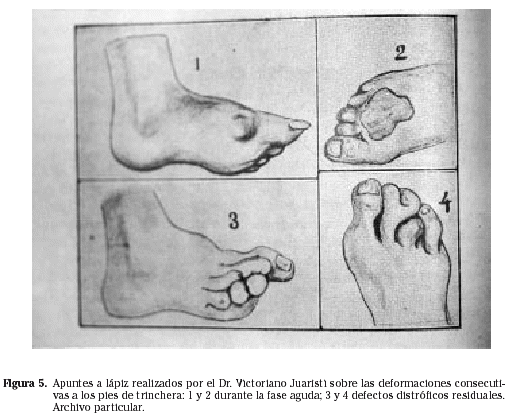
Otro problema importante en estos pacientes fueron las deformidades residuales y las posteriores alteraciones locales de la sensibilidad en las zonas afectadas. Victoriano Juaristi realizó el seguimiento de varios heridos por congelación que pasaron por su sala y, a finales de 1938, describió y dibujó algunas de estas secuelas: Como defecto común, distrófico, hay esclerosis peritendinosa, terminal, que lleva a los dedos a la extensión forzada, difícilmente reductible –anotó el cirujano–. Las uñas se han perdido, y con ellas, algunas falanges. Las articulaciones interfalángicas están a veces soldadas en posiciones viciosas. En un caso se habían fusionado (carne y hueso) dos dedos muy deformados. La piel está engrosada o adelgazada, parda o cianótica y con zonas de anestesia o hiperestesia. No pueden calzar bota y aun en la alpargata hacen un gran agujero dorsal; algunos intentan improvisar con cuero o chapas suelas especiales, que no les satisfacen. Su problema se reduce al amputarles los dedos defectuosos5 (Fig. 5).
Como en tantos otros aspectos, la guerra civil española pudo servir de campo de experiencias en esta parcela concreta de la medicina y la cirugía35. Las lesiones por congelación observadas durante la campaña de Teruel serían un pequeño preámbulo de lo que, cuatro años después, padecieron miles de combatientes en tierras rusas, entre ellos más de 1.500 soldados españoles de la División Azul36. Aunque parece clara y documentada la influencia que tuvo el Auxilio de Invierno español sobre la recogida y el envío de prendas de abrigo al Frente del Este por parte del Ejército alemán19, y sabemos que hubo médicos españoles durante la segunda guerra mundial en ambos ejércitos –tanto los divisionarios37 como los exiliados republicanos integrados en unidades soviéticas38–, es difícil valorar si la experiencia de los pies de Teruel pudo influir en alguna medida sobre los tratamientos de las congelaciones empleados por facultativos rusos y alemanes de 1941 a 194539. Al finalizar el conflicto mundial, tanto la medicina anglosajona como la alemana consideraban como medidas efectivas a aplicar en las congelaciones de extremidades el calentamiento progresivo –en contraposición al rápido, practicado por facultativos del Ejército ruso–, reposo de la extremidad en posición elevada, fármacos vasodilatadores (entre ellos la padutina), anticoagulantes como la heparina, intervenciones sobre el simpático y, en caso de riesgo de gangrena, sulfamidas o penicilina (esta última, recordemos, sólo disponible en algunos hospitales aliados a partir de 1944), infiltraciones de la cadena simpática y, como último recurso, la amputación40. Como hemos visto, algunos de estos fármacos y procedimientos ya se aplicaron en los hospitales españoles durante la campaña de Teruel41.
CONCLUSIONES
La evacuación masiva de heridos con congelaciones durante la batalla de Teruel supuso la etapa de mayor actividad sanitaria, intensidad asistencial y tasas de ocupación más elevadas en los hospitales militares navarros durante toda la contienda civil de 1936-1939.
Si bien los medios disponibles y los criterios de actuación fueron bastante similares en los principales hospitales militares de la capital, algunos testimonios escritos de sus facultativos reflejan la existencia de divergencias y, en ocasiones, opiniones contrapuestas sobre la conveniencia y efectividad de determinadas técnicas y tratamientos en las congelaciones. Esta controversia se hizo patente en la utilización de la onda corta, técnica que gozó de clara preferencia entre los médicos del Hospital Provincial –en particular del Dr. Carlos Gil– y cuya eficacia ofrecía dudas a experimentados facultativos como Martínez Vargas, Ipiens y Juaristi, más partidarios de los tratamientos farmacológicos con vasodilatadores como la padutina y los procedimientos quirúrgicos, en particular la simpatectomía arterial. También hubo un punto de consenso: la práctica totalidad de los cirujanos adoptaron criterios conservadores y fueron partidarios de observar la evolución natural de las lesiones por congelación antes de intervenir. La aplicación de fisioterapia y otras medidas rehabilitadoras fue muy limitada, debido tal vez a la escasez de medios y personal adecuado.
En general, la limitación temporal del problema y los resultados poco concluyentes de los tratamientos atenuaron la repercusión médica de las experiencias sobre congelaciones desarrolladas en España durante la etapa bélica turolense y su difusión posterior más allá de nuestras fronteras.
BIBLIOGRAFÍA
1.Rojo Fernández V. Algunos aspectos de la Sanidad Militar durante las operaciones de Teruel. En: Los médicos y la medicina en la guerra civil española. Madrid: Beecham 1986: 141-156 [ Links ]
2.Larraz Andía P, León Sanz P. Hospitales de guerra en Navarra (1936-1939). En: La Medicina ante el nuevo milenio: una perspectiva histórica. Cuenca: Universidad de Castilla-La Mancha 2004: 395-400 [ Links ]
3.Archivo Martín Larrayoz, legajo 16: Documentación y correspondencia de Víctor Martínez, director del Hospital Alfonso Carlos [ Links ]
4.Larraz Andía P. Entre el frente y la retaguardia. La sanidad en la guerra civil: el Hospital Alfonso Carlos, Pamplona 1936-1939. Madrid: Actas 2004: 280-289 [ Links ]
5.Juaristi V. Notas Quirúrgicas del Hospital Militar de Pamplona. Pamplona: Publicaciones del Colegio Médico de Navarra 1938: 5-28 [ Links ]
6.Martínez Vargas A. Mi visita al frente francés. Barcelona: Vives 1919: 10; 101-108 [ Links ]
7.Archivo Martín Larráyoz, legajo 12: Actividad médica del Hospital Alfonso Carlos [ Links ]
8.Gil y Gil, C. Métodos empleados y resultados obtenidos en el tratamiento de los pies de trinchera. Revista Española de Medicina y Cirugía de Guerra 1939; 2: 9-29 [ Links ]
9.Castro del Pozo S. Manual de Patología General. Barcelona: Masson 1993: 16-17 [ Links ]
10.Martínez Bande JM. La batalla de Teruel. Madrid: San Martín 1974: 135-136, 226-227 [ Links ]
11.Nagore Yárnoz J. En la primera de Navarra. Madrid: Dyrsa 1986: 92 [ Links ]
12.Alonso PL. La batalla de Teruel. Barcelona: Bruguera 1975: 118-119 [ Links ]
13.Memoria de Asistencia a frentes y hospitales de Navarra. Pamplona: Bescansa 1939: 32-46 [ Links ]
14.Aragón B. Con intendencia militar de las gloriosas brigadas navarras. Madrid: Intendencia e Intervención Militares 1940: 57-68 [ Links ]
15.Kemp P. Legionario en España. Barcelona: Caralt 1959: 157 [ Links ]
16.Herrera E. Los mil días del tercio navarra. Madrid: EN 1974: 196 [ Links ]
17.Thomas H. La guerra civil española. Madrid: Urbión 1979; 4: 202 [ Links ]
18.Massons JM. Historia de la sanidad militar española. Barcelona: Pomares-Corredor 1994;2: 393-396 [ Links ]
19.Beevor A. The spanish civil war. London: Cassell 2002: 322-387 [ Links ]
20.Archivo Martín Larráyoz, legajo 15: Notas del Dr. Martínez Vargas sobre su actividad al frente de las Salas de Cirugía del Hospital Alfonso Carlos [ Links ]
21.Ipiens Lacasa P. Estadística del Servicio de Cirugía General, Traumatología y Urología del Hospital Provincial de Navarra. Revista Navarra de Medicina y Cirugía 1939; 13: 39-91 [ Links ]
22.Entrevista a Lolita Jaurrieta, enfermera del Hospital Alfonso Carlos (18 de marzo de 1999) [ Links ]
23.Archivo Martín Larráyoz, legajo 17: Documentación y estadísticas de Antonio Olaso, administrador del Hospital Alfonso Carlos [ Links ]
24.Entrevistas a Genaro Sucunza, sanitario de la Primera División de Navarra durante la Batalla de Teruel (3 de agosto de 2004) y Teodoro Yoldi, sanitario encargado de los registros estadísticos en el Hospital de Lecároz (19 de febrero de 2000) [ Links ]
25.Zumel MF. Cirugía de guerra. En: Los médicos y la medicina en la guerra civil española. Madrid: Beecham 1986: 71-91 [ Links ]
26.Martín Santos L. Manual de cirugía de guerra. San Sebastián: Editorial PAX 1941: 427-434 [ Links ]
27.Gil y Gil C. Situación actual de la radiología y misión del radiólogo en la guerra. En: Actas del Congreso Médico Militar de Castellón. Barcelona: Editorial Científico Medica 1939: 61-73 [ Links ]
28.Cárdenas M. La recuperación de los amputados de los miembros como consecuencia de las heridas de guerra. En: Recuperación quirúrgico-ortopédica de los mutilados de guerra. Madrid: Sanidad Militar 1941: 223-267 [ Links ]
29.Escribano E. Las Hijas de la Caridad de la Provincia Española en 325 hospitales de sangre. Madrid: Graficas Uguina 1942; 3: 348-361 [ Links ]
30.Picardo Castellón M. Experiencia personal en un hospital quirúrgico de primera línea durante nuestra guerra civil. En: Los médicos y la medicina en la guerra civil española. Madrid: Beecham 1986: 179-201 [ Links ]
31. Muñoz Rivero MT. Los Hospitales Militares del Ejército Republicano en la Campaña del Norte (1936-1937). [Tesis doctoral] Salamanca: Departamento de Historia de la Medicina, Universidad de Salamanca 1994: 224 [ Links ]
32.Troncoso y Rozas J. Influencia de las intervenciones sobre el sistema simpático en las lesiones de guerra de las extremidades inferiores. En: Actas del Congreso Médico Militar de Castellón. Barcelona: Editorial Científico Medica 1939: 322-332 [ Links ]
33.San Román J. La cura balnearia en el tratamiento de heridos de guerra. Revista Española de Medicina y Cirugía de Guerra 1940; 5: 26-42 [ Links ]
34.La medicina del siglo XX. Madrid: Almirall Prodesfarma 2001: 142 [ Links ]
35.Parrilla Hermida M. Enseñanzas desde el punto de vista sanitario de la guerra en España. En: Actas del Congreso Médico Militar de Castellón. Barcelona: Editorial Científico Médica 1939: 610-621 [ Links ]
36.Moreno X. La División Azul. Sangre española en Rusia, 1941-1945. Barcelona: Crítica 2004: 312 [ Links ]
37.Recio Cardona R. Españoles en la Segunda Guerra Mundial (El Frente del Este). Madrid: Vandalia 1999: 12-171 [ Links ]
38.Guerra F. La Medicina en el exilio republicano. Madrid: Universidad de Alcalá 2003: 451-459 [ Links ]
39.Silver JR. The decline of German medicine, 1933-45. J R Coll Physicians Edinb 2003; 33: 54-66 [ Links ]
40.Enciclopedia Salvat de Ciencias Médicas. 2ª ed. Vol. 3. Barcelona-Madrid: Salvat, Congelaciones 1955: 85-88 [ Links ]
41.Massons JM. Historia de la Sanidad Militar española. Vol. 2. Barcelona: Pomares-Corredor 1994: 537-539. [ Links ]
a Un joven de Lumbier (Navarra), destinado como sanitario de un tren-hospital, recuerda la situación: En Zaragoza teníamos doce trenes, seis de ellos para traer heridos desde la zona de Teruel y otros seis para trasladarlos a otras ciudades. Aquel invierno hicimos cantidad de viajes a Pamplona, Logroño y Vitoria. En cada evacuación traíamos unos 350 soldados, aunque en aquellos días llegamos a cargar 400 en un mismo viaje. Llegábamos de noche a la Estación del Norte y las ambulancias ya nos estaban esperando. Los descargábamos y distribuían a los heridos por los hospitales de Pamplona. Entrevista a Sinforiano Aristu, 1 de abril de 2000.
b Vitoriano Juaristi Sagarzazu (1889-1949). De origen donostiarra, se licenció en Medicina en Valladolid con Premio Extraordinario y obtuvo por oposición la Cátedra de Patología Quirúrgica de la Facultad de Medicina de Madrid. En 1921 se trasladó a Pamplona, donde fundó y dirigió la Clínica Operatoria de San Miguel. Autor del Manual español de Cirugía, fue nombrado miembro de la Real Academia de la Medicina en 1921. Durante la guerra civil, se incorporó al Hospital Militar de Pamplona como cirujano jefe de un equipo quirúrgico. Autor de decenas de novelas y libros sobre temas muy diversos, falleció en Pamplona a los 69 años de edad.
c Andrés Martínez Vargas (1861-1948). Nació en Barbastro, cursó estudios de medicina en Zaragoza y obtuvo la Cátedra de Pediatría en la Universidad de Barcelona, de la que llegó a ser Rector. Durante la guerra civil se trasladó a Pamplona, donde trabajó como médico de sala y jefe de las salas de cirugía del Hospital Alfonso Carlos. El Colegio de Médicos de Navarra le nombró Socio Honorario el 15 de marzo de 1937 y en 1941 el Gobierno le concedió el título de Caballero de la Orden de Alfonso X el Sabio. Considerado el impulsor de la medicina infantil en España, sus intervenciones en congresos europeos de Paidología, Pediatría y Puericultura fueron célebres. Entre sus numerosas publicaciones destacó el Tratado de Pediatría, que alcanzó una notable difusión en Europa y América. Falleció en Barcelona a los 87 años de edad. (Álvarez-Sierra J. Una vida gloriosa. El Dr. Martínez Vargas. Semana Médica Española 1941; 142: 150).
d Carlos Gil y Gil (1897-1975). Nació en Vera de Moncayo (Aragón) y pasó su infancia en Sangüesa (Navarra). Tras cursar estudios de Medicina en Madrid, marchó en 1922 a Friburgo para trabajar durante dos años con el famoso anatomopatólogo Aschoff. En 1929 obtuvo plaza como médico de la casa de Maternidad de Pamplona. A partir de 1930 encaminó plenamente su actividad profesional al desarrollo de la radiología y la terapéutica física. En 1932, obtuvo por concurso oposición el puesto de Jefe de Radiología del Instituto Nacional del Cáncer. Al estallar la contienda se incorporó como capitán médico asimilado al Servicio de Radiología y Electroterapia del Hospital Provincial de Navarra. En 1941 accedió a la cátedra de Radiología de la facultad de Medicina de Madrid y, cuatro años más tarde, fue elegido presidente de la Sociedad Española de Radiología y Electrología. Promotor de la radioterapia en España y pionero en el empleo de isótopos radiactivos y la bomba de cobalto, fue nombrado en 1945 miembro numerario de la Real Academia Nacional de Medicina. Falleció en Madrid el 3 de marzo de 1975, a los 78 años de edad. (Velásquez BL, Matilla V, Bermejo M. En memoria de D. Carlos Gil y Gil. An R Acad Nac Med (Madr) 1975; 92 (3): 501-514).
e El donostiarra Miguel Legarra describe, de modo anecdótico pero muy ilustrativo, la vestimenta y algunos de los procedimientos empleados por los combatientes para protegerse del frío: Usábamos pasamontañas, guantes de lana y, desde luego, el capote-manta. Lo de dormir al sereno, en el santo suelo mojado por la nieve, o con restos de hielo, era otro cantar. Los sesudos hombres de campo tenían la fórmula para no fenecer congelados durante el sueño, que consistía en combinar los medios posibles con el calor animal, con perdón, para lo cual nos dividíamos en grupos de tres o cuatro; una lona resto de tienda de campaña y una manta suplían el colchón, que no evitaban que los pedruscos de abajo te martirizaran la espalda y los riñones, y poníamos encima de los durmientes las mantas de todos amontonadas. No nos despojábamos de ninguna prenda de vestir y dormíamos de costado haciendo un cuatro con las piernas dobladas, y bien juntos unos contra otros, tapados hasta la cabeza, que seguía con el pasamontañas y la boina puestos, con lo que obteníamos una calefacción natural. Había un problema: al cambiar la postura inicial los durmientes de las esquinas quedaban al descubierto, y si uno tiraba de las mantas para cubrirse dejaba al aire al del otro extremo, con peligro de helarse; por esta razón se decidió turnar estos puestos, y fiar en el subconsciente para que todos girásemos a la vez, como un solo hombre, lo cual hacíamos instintivamente sin necesidad de aviso previo; algo como un movimiento reflejo, y siempre alguno ponía en orden las mantas para que nadie quedara destapado (Nagore Yárnoz J. El Tercio de requetés de San Miguel. Madrid: CTC, 2005: 38-39).
f La estadística, por ejemplo, recoge siete casos de congelación en total contabilizados del Hospital de San Francisco de Olite. Sin embargo, por el testimonio de dos enfermeras de la plantilla, sabemos que los pies de Teruel suponían, en febrero de 1938, más de la mitad de los ingresos de la sala, con 80 camas de capacidad (Entrevistas a Francisca Gorri, 11 de septiembre de 1999, y Teresa Vidaurre Doiz, 16 de marzo de 2004). Otras enfermeras de los Hospitales Provincial y Alfonso Carlos también mostraron durante las entrevistas su discrepancia con los datos oficiales de ambos centros (Entrevistas a María Teresa Arellano, 18 de marzo de 1999, y María Isabel Ruiz de Ulibarri, 28 de febrero de 1999).
g Fermín Irigaray y Goizueta (1869-1949). Natural de Burguete (Navarra), cursó estudios de medicina en Zaragoza y Madrid. En 1915 obtuvo por oposición plaza de cirujano del Hospital Provincial de Navarra, del que fue director varios años. En 1936 encabezó uno de los equipos quirúrgicos de este centro. Amigo y colaborador de Gregorio Marañón, fue autor de varias obras en euskera y castellano que versaron sobre diversos aspectos etnográficos y culturales relacionados con la medicina. Falleció en Pamplona a los 80 años de edad.
h Las cuatro defunciones correspondieron a los hospitales Provincial, Militar de Pamplona, Alfonso Carlos y Militar de Tafalla, respectivamente. Todas ellas, bien documentadas, se debieron a septicemias, toxemias o fallos sistémicos acaecidos en las horas inmediatas al ingreso.