Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Anales del Sistema Sanitario de Navarra
versión impresa ISSN 1137-6627
Anales Sis San Navarra vol.28 supl.3 Pamplona 2005
Cirugía laparoscópica en las enfermedades colorrectales
Laparoscopic surgery in colorectal diseases
E. Balén, J. Suárez, I. Ariceta, B. Oronoz, J. Herrera, J. M. Lera
| RESUMEN Se presenta el estado actual de la cirugía laparoscópica en las enfermedades colorrectales, que muestra resultados superiores a la cirugía abierta en estancia hospitalaria, infección de herida y calidad de vida en el primer mes postoperatorio. Las indicaciones son cualquier enfermedad colorrectal. Todas las técnicas de resección colorrectal son técnicamente realizables con cirugía laparoscópica asistida. Las contraindicaciones son dependientes sobre todo del estado del paciente y de su enfermedad: la laparoscopia urgente de colon y recto apenas tiene sitio en el armamentario terapéutico. Sin embargo, la cirugía programada aporta una gran cantidad de casos, incluyendo también el cáncer de colon, cuyo abordaje laparoscópico se contraindica sólo si hay afectación de órganos vecinos o si la cirugía por laparoscopia no es radical y oncológica, por razones del caso o de falta de técnica del equipo quirúrgico, dado que los resultados de curación de cáncer son idénticos a la cirugía abierta, con nivel I de evidencia científica. Están en estudio los resultados de curación y supervivencia de la cirugía laparoscópica del cáncer de recto. Se describen los detalles de técnica quirúrgica de las colectomías derecha e izquierda, de las resecciones laparoscópicas del recto y de la colectomía total. Palabras clave. Técnica laparoscópica. Cirugía colorrectal. Cáncer colorrectal. Indicaciones y contraindicaciones. | ABSTRACT The present state of laparoscopic surgery in colorectal diseases is presented, showing results that are superior to open surgery during the hospital stay, infection of the wound and quality of life in the first postoperative month. It is technically possible to carry out all of the techniques of colorectal resection with assisted laparoscopic surgery. The counter-indications depend above all on the state of the patient and his disease: emergency laparoscopy of the colon and rectum barely have a place in the therapeutic arsenal. However, elective surgery contributes a great number of cases, as well as colon cancer, whose laparoscopic approach is only contraindicated if the neighbouring organs are affected or if surgery by laparoscopy is not radical and oncological, due to the case itself or if the surgical team lacks the technique, given that the results for curing cancer are identical to open surgery, with level I scientific evidence. The results of cure and survival from laparoscopic surgery of cancer of the rectum are being studied. A description is given of the details of the surgical technique of right and left colectomies, laparoscopic resections of the rectum and of total colectomy. Key words. Laparoscopic technique. Colorectal surgery. Colorectal cancer. Indications and contraindications. |
| Servicio de Cirugía General. Hospital de Navarra. Pamplona. | Correspondencia: |
¿POR QUÉ ESTÁ POCO EXTENDIDO EL USO DE LA LAPAROSCOPIA
EN LAS ENFERMEDADES COLORRECTALES?
La cirugía laparoscópica colorrectal comenzó a desarrollarse casi al mismo tiempo que la colecistectomía, y antes que otros desarrollos de cirugía laparoscópica avanzada: la primera publicación es de 19911. Sin embargo, tres escollos principales han retardado mucho su aplicación generalizada:
1. Su dificultad técnica, superior a la de procedimientos más simples como la colecistectomía o la funduplicatura. Es una cirugía de múltiples cuadrantes, con anastomosis intestinal, con necesidad de uso de suturas mecánicas endoscópicas y control de vasos de gran calibre. Su ejecución requiere aprender a exponer grandes campos quirúrgicos, a emplear con destreza la mano izquierda y a manipular estructuras anatómicas poco fijas al campo.
2. El predominio de casos de patología maligna en este campo de la cirugía: desde los primeros años de la cirugía laparoscópica se describieron implantes de cáncer en las heridas de trócares2,3, en algunos casos en cifras alarmantes4. Hubo un acuerdo no escrito en la comunidad científica de no hacer procedimientos colorrectales por cáncer fuera de estudios suficientemente controlados5,6. Este criterio limitó la experiencia de los cirujanos a pocos casos por enfermedad benigna e inflamatoria, con frecuencia técnicamente más difícil que la cirugía por cáncer.
3. La falta de entrenamiento de los cirujanos colorrectales norteamericanos en procedimientos laparoscópicos más sencillos, que les facilitasen dar el salto de gigante a la cirugía de colon. La escasa práctica de cirugía colorrectal por laparoscopia en este país líder (y la escasez de sus publicaciones) indudablemente no ha influido positivamente en la comunidad internacional.
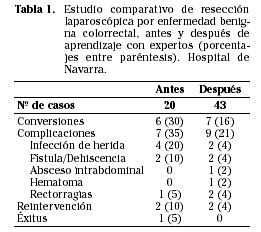
Sin embargo, la cirugía laparoscópica colorrectal parece que ya está alcanzando el final del principio de sus desarrollos7,8. Aunque son necesarios aún bastantes avances tecnológicos que disminuyan el esfuerzo extra requerido (por comparación a la cirugía por laparotomía) y sobre todo de enseñanza de cirujanos, es una realidad imparable en la medida que las jóvenes generaciones de cirujanos vayan incorporando con ellos esta técnica con la misma normalidad que la cirugía abierta7. No hay ya ningún motivo científico que indique que el abordaje laparoscópico del colon sea menos seguro que la cirugía abierta, tampoco para el cáncer, como se viene sabiendo desde la década de los 90 por estudios comparativos no randomizados de grupos pioneros y con experiencia9-12. No sólo esto es así, sino que además en los estudios controlados se han demostrado ventajas en complicaciones13, postoperatorio inmediato14,15 y calidad de vida postoperatoria16. Todo esto es así también en ancianos a pesar de la edad17. La dificultad actual está en la generalización del aprendizaje y de los medios tecnológicos necesarios, así como la adquisición de la experiencia precisa más allá de las curvas de aprendizaje7. Es fácilmente constatable en diversas series publicadas cómo la acumulación de experiencia disminuye la tasa de complicaciones y conversiones al mismo tiempo que acorta el tiempo de quirófano y la estancia hospitalaria18 (Tabla 1).
Dadas las condiciones, técnicas y de experiencia del equipo quirúrgico, las ventajas del abordaje laparoscópico de las enfermedades colorrectales es indudable a día de hoy; están mediadas por la disminución del tamaño de la herida de laparotomía (que se reduce a un 20-30%), con lo que esto conlleva de menos dolor, menos trauma quirúrgico y alteración del sistema inmune, y menos incidencia de infección y complicaciones19-20. El íleo postoperatorio se reduce significativamente respecto al abordaje por laparotomía21, de modo que es posible una tolerancia oral más precoz y una estancia hospitalaria aproximadamente 1 a 3 días inferior en los estudios comparativos13,22.
Cirugía laparoscópica asistida
Uno de los aspectos que hacen menos atractiva la cirugía colorrectal comparada con otros procedimientos por laparoscopia es el concepto de que no se trata de una operación puramente laparoscópica, sino que va casi siempre asociada (porque habitualmente requiere resección) a una minilaparotomía de un mínimo de 4 ó 5 cm con el objeto de realizar la extracción de la pieza quirúrgica, hacer parte de la intervención en abierto (completar una resección o hacer una sutura a cielo abierto) y, en ocasiones, ayudarse con una mano introducida en la cavidad peritoneal (cirugía laparoscópica asistida con la mano)23. Tan sólo se han publicado algunos casos de resección de recto-sigma totalmente laparoscópica24, y ha dejado de practicarse.
Dificultades anestésicas: duración del procedimiento y posición del paciente
Las intervenciones laparoscópicas de colon y recto tienden a durar entre 2 y 4 horas (hasta 6-7 horas en la colectomía total con o sin proctectomía), incrementando la duración en 30-120 minutos respecto a la cirugía abierta, con lo que hay mayor hipotermia (por recambio del gas) y mayor difusión del CO2 insuflado en el abdomen (posiblemente a través de la herida retroperitoneal). La posición del paciente en Trendelenburg forzado (en el recto y colon sigmoide) puede incrementar las dificultades del anestesista para la ventilación mecánica.
Cirugía abdominal previa
Dada la edad en general avanzada de esta clase de pacientes, la incidencia global de pacientes que tienen alguna cirugía abdominal previa, si no hay selección de casos, supera habitualmente el 25%. De hecho la incisión de Mc Burney por apendicitis (y las adherencias que hayan podido causar) es una asociación muy frecuente, que dificulta la mayoría de las operaciones colorrectales por laparoscopia (tanto la colectomía derecha como la movilización del colon izquierdo y el recto).
Avances tecnológicos requeridos
En primer lugar se precisó una adaptación de las pinzas laparoscópicas de agarre que fuesen completamente atraumáticas: con ellas había que manipular estructuras que no iban a ser extirpadas (asas de intestino delgado o grueso) y no podían ser desgarradas. Para algunas operaciones que incluyen anastomosis colorrectal con suturas mecánicas circulares se ha diseñado un instrumento muy útil: una pinza específica que sujeta el vástago del cabezal de la grapadora para la anastomosis laparoscópica.
Otro elemento esencial en laparoscopia colorrectal son las endocortadoras (adaptación de las suturas mecánicas de cirugía abierta a la laparoscopia). Mientras no se han diseñado instrumentos eléctricos eficaces para el control de estructuras vasculares mayores (ej, arteria ileocólica, arteria mesentérica inferior) éstas han tenido un papel fundamental en la sección con seguridad hemostática de los vasos de los mesos del colon.
Entre los instrumentos para la hemostasia de vasos de mayor calibre, se pueden distinguir claramente dos generaciones: el bisturí harmónico o ultrasónico (es insuficiente para los vasos del colon porque coagula vasos de hasta 4 mm) y los instrumentos de sellado vascular (entre estos el Ligasure, una función especial de coagulación bipolar que sella con total seguridad arterias de hasta 7 mm; permite por tanto, evitar el uso de suturas mecánicas vasculares).
Costos de los procedimientos
Es bien sabido que casi todos los procedimientos laparoscópicos tienen un mayor costo de quirófano que su equivalente en cirugía abierta. Esto es así también en las enfermedades colorrectales, donde el abordaje laparoscópico incrementa el tiempo de quirófano y el uso de tecnologías caras (clips, trócares, instrumental especial de coagulación, endocortadoras, etc)25. Sin embargo, el acortamiento de la estancia hospitalaria y la más pronta recuperación social del paciente igualan, si no disminuyen, el gasto del procedimiento para la sociedad, no así para el sistema sanitario, que gasta más26.
ÓPTICAS, POSICIONAMIENTO DEL PACIENTE, COLOCACIÓN DE ENTRADAS Y PERSONAL
Aunque se pueden emplear ópticas anguladas de 30º, la mayoría de los procedimientos se pueden realizar con ópticas frontales de 0º; tan sólo el abordaje lateral inicial puede beneficiarse de ópticas de 30º si la entrada se encuentra muy alejada del área de trabajo.
Para cirugía laparoscópica colorrectal el paciente siempre se coloca en decúbito supino, y no son necesarias las posiciones de semidecúbito lateral. Si en la mayoría de los procedimientos quirúrgicos laparoscópicos, la posición de la mesa quirúrgica es fundamental, más aún lo es en cirugía de colon, donde la extensión del procedimiento y, sobre todo, la relación anatómica con el intestino delgado es tan extensa. No existe separador laparoscópico alguno capaz de realizar la función que una compresa quirúrgica bien colocada y la mano de un ayudante realizarían en una laparotomía. El único separador laparoscópico posible es la fuerza de la gravedad: esto exige posiciones forzadas de la mesa quirúrgica: Trendelenburg, anti-Trendelenburg, decúbito lateral derecho o izquierdo. En esas posiciones, es necesario sujetar al paciente para evitar su desplazamiento en la mesa quirúrgica (en algún caso con riesgo de caída al suelo). Hay diversos modos pero los más empleados son topes de mesa en los hombros, tope en el periné y cinturón fijo a la mesa abrazando al paciente a la altura de las caderas o el tórax. Adicionalmente pueden dejarse separadas las piernas del paciente para que el cirujano pueda realizar alguna de las fases de la intervención desde el periné (por ejemplo, el abordaje del colon transverso y del ángulo esplénico del colon).
Como en cualquier procedimiento de laparoscopia es esencial, –para la ergonomía del cirujano y ayudantes, y para disminuir las complicaciones por dificultad técnica–, elegir una posición correcta, tanto del cirujano y los ayudantes como de las entradas de trócar. Siempre los trócares deben introducirse rodeando en semicírculo el área a operar, a una distancia que no quede ni cerca ni demasiado lejos, y buscando que el ángulo de los dos instrumentos del cirujano esté en torno a 60º (nunca más de 90º ni menos de 30-40º). Fuera de estas indicaciones, se debe evitar que las vainas de trócar pasen por el centro de los músculos rectos anteriores del abdomen, para evitar lesionar los vasos epigástricos. En función de los instrumentos a usar, el calibre de los trócares será de 12 mm, 10-11 mm ó 5-6 mm: para esto, se tendrá en cuenta que la óptica es de 10 mm, los clips de 10 ó 12 mm, las endograpadoras de 12 mm y la mayoría de los demás instrumentos de 5 mm. Suelen bastar 4 trócares, aunque la movilización del ángulo esplénico del colon, la resección baja de recto y la colectomía total con frecuencia requerirán 5 trócares.
En general, tanto los trócares del cirujano como el cirujano y el primer ayudante deben estar posicionados al lado opuesto del segmento de colon a operar, de modo que la visión del cirujano sea en el mismo sentido que el movimiento de los instrumentos.
Sólo queda añadir que la herida de asistencia debe ser protegida del roce con la pieza quirúrgica, empleando un protector de plástico: esto es importante, no sólo para evitar la siembra tumoral en la herida en casos de cáncer, sino también para reducir las posibilidades de infección de herida.
INDICACIONES, CONTRAINDICACIONES Y TÉCNICAS POSIBLES
Cualquier enfermedad colorrectal puede ser en principio susceptible de ser operada por laparoscopia. Las condiciones básicas requeridas, más que del diagnóstico específico, dependen del paciente y del equipo quirúrgico: la experiencia y el adiestramiento suficiente, y la dotación tecnológica necesaria7. Sin embargo, excluidos los tumores, la indicación más frecuente con diferencia es la resección por diverticulitis de colon izquierdo, procedimiento de ordinario más difícil que por cáncer por asociar un proceso inflamatorio agudo, subagudo o crónico27-29.
Indicaciones
Enfermedad diverticular del colon, pólipos y poliposis del colon, reconstrucción de Hartmann, enfermedad inflamatoria intestinal, colitis isquémica, vólvulo de colon, angiodisplasia de colon, cáncer de colon y cáncer de recto.
Contraindicaciones
Hay contraindicaciones absolutas como el cáncer colorrectal con invasión de órganos vecinos, los trastornos de la coagulación y la cirugía de urgencias, en la que el paciente no está en condiciones de sufrir un procedimiento menos expeditivo: oclusión (excepto colostomía), perforación y hemorragia de colon.
Entre las contraindicaciones relativas pueden mencionarse los pacientes con múltiples laparotomías en el área a operar, con tumores malignos de gran tamaño (mayores de 8 cm de diámetro máximo), los tumores del ángulo esplénico del colon, y algunos tumores de tercio medio de recto en pacientes con pelvis muy estrecha.
Técnicas posibles
Aunque las técnicas más frecuentemente empleadas son la sigmoidectomía30 y la hemicolectomía derecha31, en realidad cualquier técnica de cirugía abierta puede realizarse por laparoscopia32-43 (Tabla 2).
TÉCNICA QUIRÚRGICA DE CADA PROCEDIMIENTO
El calibre de las vainas de trócar será de 5-6 mm, excepto aquellas que deban dar entrada a la óptica, al portaclips o a las endocortadoras; esas entradas serán de 10-11 mm o de 12 mm.
Hemicolectomía derecha y resección ileocólica31,44
El paciente se sitúa en decúbito supino con sujeciones para el decúbito lateral izquierdo. El cirujano y el ayudante se sitúan al lado izquierdo del paciente. La primera entrada para la óptica suele ser umbilical (tipo Hasson o Veress). Serán necesarias otras 3 vainas: todas de 5 mm (si no se usarán clips ni endocortadoras) o una de ellas de 12 mm, situadas en hipocondrio derecho (HCD) para el ayudante, otra cercana a línea media infraumbilical y otra en fosa iliaca derecha (FID) o suprapúbico para el cirujano (Fig. 1). Los instrumentos más útiles son las pinzas de agarre atraumáticas, el disector tipo Kelly, el gancho-disector y los instrumentos de sellado vascular. Si se trata de un cáncer, se realizará abordaje medial de la arteria y vena ileocólicas, disecándolas y ligándolas en su origen (con clips, Ligasure, endo-loop doble o endocortadora vascular); a continuación se moviliza medialmente el resto del mesocolon derecho a través de la herida retroperitoneal ya iniciada, hasta identificar y separar el duodeno. No nos parece imprescindible identificar el uréter derecho; finalmente se movilizará el íleon, ciego, colon ascendente y ángulo hepático del colon en parte por vía medial y en parte lateralmente, con sección de la fascia de Toldt. En casos de enfermedad benigna (típicamente enfermedad de Crohn ileocólica) se recomienda no intentar seccionar los pedículos, limitarse a movilizar el íleon y colon derecho y realizar las ligaduras vasculares en la fase abierta. La resección y anastomosis se realizará análogamente a la cirugía abierta, ampliando la entrada umbilical a demanda del tamaño de la pieza (de 4 a 8 cm) y exteriorizando el colon fuera del abdomen.
El paciente se sitúa en posición de litotomía con sujeciones para el decúbito lateral derecho y en los hombros para el Trendelenburg forzado. El cirujano y el ayudante se sitúan al lado derecho del paciente. La primera entrada para la óptica suele ser umbilical (tipo Hasson o Veress). Serán necesarias otras 3 vainas: una de 5 mm en fosa iliaca izquierda (FII) para el ayudante, otra de 5 mm en vacío o flanco derecho (FD) para la mano izquierda del cirujano y una de 12 mm en FID para los instrumentos de la mano derecha del cirujano (endocortadoras, Ligasure, disector ultrasónico, etc.) (Fig. 2). Los instrumentos más útiles son los mismos que en la colectomía derecha: las pinzas de agarre atraumáticas, el disector tipo Kelly, el gancho-disector y los instrumentos de sellado vascular. La mayoría de los grupos quirúrgicos suelen hacer abordaje medial, tanto si se trata de un cáncer como si es por enfermedad benigna, puesto que la identificación de las estructuras principales es más sencilla por esta vía (origen y ramas de la arteria mesentérica inferior y uréter izquierdo). Tras disecar y seccionar (habitualmente tras separar el uréter izquierdo) la arteria mesentérica inferior al nivel que corresponda en cada caso (cáncer o enfermedad benigna), con endocortadora, clips o Ligasure, se moviliza medialmente todo el colon izquierdo que corresponda en cada caso y el recto hasta cerca del fondo de saco de Douglas. Después se aborda la pieza quirúrgica lateralmente, con sección de las fijaciones peritoneales del sigma, de la fascia de Toldt y del peritoneo de la pelvis menor por la izquierda en las inmediaciones del uréter, que debe ser nuevamente protegido de una posible lesión térmica. Una vez hecha la movilización, se procede a la sección del recto con endocortadora de 60 mm de longitud y grapas de 3,5 mm (habitualmente basta un único disparo).
En caso de sigma corto o de precisarse resección parcial del colon descendente (p. ej. por enfermedad diverticular) será necesario practicar una hemicolectomía izquierda completa movilizando el ángulo esplénico del colon, y para eso es necesario añadir otro trócar en epigastrio para levantar el epiplón mayor, acceder a la transcavidad de los epiplones, seccionar completamente la fascia de Toldt y bajar el ángulo esplénico (Fig. 3).
La resección se completa de forma análoga a la cirugía abierta exteriorizando el colon fuera del abdomen, bien a través de una herida suprapúbica (tipo Pfannenstiel o media), bien ampliando la entrada umbilical a demanda del tamaño de la pieza (de 4 a 8 cm), o bien a través de una herida tipo McBurney izquierdo. Esta última opción de herida de asistencia es la preferida cuando se trata de un tumor alto del sigma, situaciones en las que no es necesario alcanzar el recto para la anastomosis: en estas situaciones puede hacerse la anastomosis de forma manual a cielo abierto a través del McBurney izquierdo. En cualquier otra situación, la anastomosis se realiza por vía laparoscópica, cerrando la herida de asistencia, restableciendo el neumoperitoneo con la posición de Trendelenburg y haciendo una anastomosis colorrectal mecánica con la grapadora circular introducida por vía anal (técnica de doble grapado).
La posición y sujeción del paciente para la cirugía laparoscópica del recto no difiere en esencia de la necesaria para la sigmoidectomía. Lo mismo ocurre con el instrumental, al que sólo hay que añadir la necesidad en ocasiones de usar endograpadoras roticulables, y a veces la colocación de un trócar suprapúbico para la introducción de la endocortadora hasta el suelo pélvico en pacientes de pelvis estrecha y tumores voluminosos (Fig. 2). El instrumento más usado para realizar de forma limpia la exéresis total del mesorrecto (ETM) es el gancho-disector. La visión suele ser buena y eso permite realizar correctamente la ETM, sin incidir la fascia mesorrectal. Sólo cabría añadir que casi siempre es necesaria la disección del ángulo esplénico del colon para reconstruir el tránsito en la resección anterior baja de recto. En ocasiones, por las condiciones locales del tumor o razones anatómicas del paciente, sólo una grapadora tipo TA, ayudada por la mano del cirujano, puede llegar al sitio correcto sin comprometer los márgenes de resección: es el concepto de cirugía laparoscópica mixta en que la mayor parte de la disección y de la operación se hace por laparoscopia, pero parte de la disección pélvica y, sobre todo, el grapado y sección del recto se hacen a través de la herida de asistencia.
La opción de la amputación abdominoperineal también es posible por vía laparoscópica: evita la laparotomía de asistencia porque la pieza quirúrgica se extrae por el periné, pero exige a cambio que la disección pélvica se haga de forma completa en la fase laparoscópica.
Colectomía total33,41
La colectomía total –e incluso la proctocolectomía total con reservorio ileoanal– es también técnicamente posible por vía laparoscópica, pero ha sido la última técnica en incorporarse al armamentario de la laparoscopia colorrectal por varias razones:
1. La duración de la intervención, que en las primeras publicaciones se alargaba generalmente por encima de las 6 horas.
2. La escasez de casos con esta indicación: la indicación más frecuente podría ser la pancolectomía por colitis ulcerosa, y ésta se puede realizar en muchos de estos enfermos delgados a través de laparotomías económicas en menos de 3 horas de intervención.
3. La dificultad del abordaje del colon transverso y del ángulo esplénico del colon.
La razón principal de la larga duración de esta intervención laparoscópica, además de la extensión del procedimiento, es la necesidad de seccionar hemostáticamente hasta 5 pedículos arteriales mayores (arterias ileocólica, cólica derecha, cólica media, cólica izquierda y rectal superior). Este procedimiento se ha acortado muy significativamente con el uso de instrumentos de sellado vascular como el Ligasure, que añaden rapidez y seguridad frente a las endocortadoras con carga vascular.
La otra dificultad principal es el número y colocación de las entradas, dado que se han de operar los 4 cuadrantes abdominales y a veces también la pelvis. En nuestra opinión, el paciente debe ser colocado en posición de litotomía (Fig. 4) y bien sujeto para el decúbito lateral hacia ambos lados, y el número de vainas de trócar será habitualmente de 5, comenzando por una de 10-11 mm en posición umbilical para la óptica. Los otros 4 se colocarán con un cierto grado de arte: dos se colocarán de modo que sea posible iniciar la operación con la movilización por abordaje medial del colon derecho como en la colectomía derecha (p. ej. en FID cercano al pubis y en FII, operando entre las piernas del paciente), pero permitiéndonos con esa localización de entradas el abordaje del mesocolon transverso (Fig. 5). La movilización del colon izquierdo se hará como en la sigmoidectomía según la posición del cirujano, el ayudante y las entradas.
Finalizado el abordaje medial de todo el marco cólico, se libera el ángulo esplénico del colon (para esto suele ser necesario poner una vaina de trócar en epigastrio o en HCD que complemente la vaina de la FII), y se seccionan las fascias de Toldt derecha e izquierda, hasta lograr que todos los segmentos del marco cólico alcancen la zona umbilical. Logrado esto, termina la parte laparoscópica de la intervención: se amplía y protege la entrada umbilical, por donde se saca la pieza de colectomía total, se extirpa y se realiza la anastomosis ileocólica a cielo abierto.
LA CUESTIÓN DE LA LAPAROSCOPIA INDICADA POR CÁNCER COLORRECTAL
En una revisión bibliográfica realizada por nosotros (datos no publicados) sobre cáncer colorrectal operado por laparoscopia, desde 1995 a 2002, encontramos 17 series de cirugía laparoscópica (o comparativas con cirugía por laparotomía) que reúnen más de 2.000 pacientes con cáncer colorrectal operados por laparoscopia (448 pacientes que se operaban por cáncer de recto). El índice de conversión oscila en esas series entre 3 y 33%, con mortalidad menor del 5%, y morbilidad media del 16%. Las recidivas globales oscilan entre el 3 y el 38%, con recidivas locales de 1-21%. La tasa más alta de implante en trócar es del 2,6%, pero 10 series no detectan implantes en heridas de trócar. Todas las series presentan un índice global de supervivencia libre de enfermedad superior al 70%, más del 90% en estadio I, más del 70% en estadio II, y entre 49 y 88% en estadio III. Son sensiblemente más pobres las tasas de supervivencia en las series de cáncer de recto. Ninguno de los estudios aleatorizados demuestra peores tasas de supervivencia en laparoscopia que en la cirugía abierta. Sin embargo, la mayor dificultad técnica de la cirugía por cáncer de recto ponía en duda en 2002 que ésta fuese técnicamente factible y segura.
Laparoscopia en cáncer de colon
En lo que se refiere a los implantes en las heridas de trócares, los resultados alarmantes4 de los primeros años no han resultado significativos, como después se ha demostrado. Sin embargo, el optimismo generalizado respecto a la liberalización de esta cirugía laparoscópica por cáncer, que ha sido sentado por estudios aleatorizados, es probable que conduzca al aumento de implantes en heridas de trócar, en la medida en que los grupos quirúrgicos no sean conscientes de que la experiencia de expertos no se puede generalizar sin un adiestramiento y entrenamiento adecuado45. En series no comparativas de cirugía laparoscópica por cáncer con largo seguimiento46 se han demostrado buenos resultados, así como en todos los estudios aleatorizados, desde el primero con menos de 2 años de seguimiento47, hasta seguimientos cercanos a los 5 años20 y, sobre todo, los estudios multicéntricos americano22 y europeo48.
La tasa de conversión a laparotomía en general en cirugía colorrectal casi nunca es inferior al 5% (y en algunas series alcanza el 30%), a pesar de que haya grupos muy experimentados que tengan menos del 5% en patología inflamatoria (sobre todo diverticulitis). Esto se atribuye al cuadro inflamatorio agudo y sus consecuencias, que dificultan notablemente la técnica. Sin embargo, en lo que se refiere al cáncer, estudios más representativos de la población general de cirujanos, como son los estudios multicéntricos, también encuentran tasas de conversión altas (18-21%)49, probablemente debido a que a priori dos terceras partes de los casos de cáncer de colon son abordables por laparoscopia. La mayoría de las conversiones aquí son debidas a invasión de otros órganos o localizaciones difíciles.
Particularmente, la cuestión de los implantes en la cirugía por cáncer está ya resuelta tanto a nivel de demostración experimental50,51, como en series clínicas52 y estudios aleatorizados20, y se encuentra en cifras inferiores al 1%, muy semejantes a las de cirugía por laparotomía3,53,54. Parece claro que las cifras elevadas de implantes en trócares se deben a inexperiencia y a mala técnica quirúrgica, por lo que en una cirugía laparoscópica por cáncer siempre se deben observar algunas recomendaciones, que se recogen en la tabla 3. No obstante, la cuestión fundamental de este epígrafe deben ser las tasas de curación global, de recidivas y de supervivencia libre de cáncer entre casos comparables operados por laparoscopia y por laparotomía. En la actualidad es una cuestión resuelta por estudios aleatorizados, uni-20 y multicéntricos22,48. Los resultados de estos estudios –con máximo nivel de evidencia científica– permiten asegurar que esas tasas son idénticas entre ambos abordajes, es decir, que la curabilidad del cáncer de colon es igualmente factible por laparoscopia bien hecha que por laparotomía bien hecha.
La cuestión específica del abordaje laparoscópico en el cáncer de recto
Así como están concluidos ya varios de estos estudios con nivel I de evidencia científica respecto a la igualdad de supervivencia y curación del cáncer de colon entre la laparoscopia y la laparotomía20,22, esto no ha sido estudiado con igual nivel de evidencia para el cáncer de recto, por otra parte más difícil de curar que el cáncer de colon. Durante los últimos años la cirugía abierta del cáncer de recto ha alcanzado resultados de excelencia, combinando tratamientos multidisciplinares y exéresis total del mesorrecto55. Frente a estos resultados más actuales debería compararse el abordaje laparoscópico del cáncer de recto. Pero esos estudios comparativos no existen. Algunos autores pioneros11 han mostrado los excelentes resultados de supervivencia en 201 casos de cáncer de colon y recto operados con 4 años de seguimiento medio: 100% en estadio I, 88% en estadio II y 64% en estadio III. La cuestión está en si estos resultados son transferibles también al cáncer de recto. En este sentido hay varias aportaciones, algunas publicadas y otras referidas en congresos, que presentan excelentes resultados, si bien se trata de series consecutivas y no comparativas con cirugía por laparotomía39,42, con el consiguiente impacto inferior en evidencia científica56: se trata de 3 comunicaciones a congresos, específicas de resección laparoscópica por cáncer de recto, (datos no publicados: Leroy, Feliciotti y Schiedeck), que suman 448 casos (con seguimiento medio de 3 a 5 años), y muestran supervivencia libre de enfermedad en estadio I de 78-91%, en estadio II de 71 a 88%, y en estadio III de 50-60%. El estudio multicéntrico alemán57, que incluye cáncer de colon y cáncer de recto, ofrece estos resultados: 399 casos con seguimiento de 30 meses y supervivencia libre de enfermedad de 98% en estadio I, 85% en estadio II y 75% en estadio III. Tan sólo hay un estudio corto aleatorizado de resección por cáncer de recto-sigma58, pero no hay estudios aleatorizados por cáncer de recto bajo. Lo que sí parece suficientemente comprobado es que uno de los requisitos de la moderna cirugía del cáncer de recto -la exéresis total del mesorrecto- es realizable por laparoscopia en una buena proporción de casos39,42,59, con baja recidiva local (4,2%), baja mortalidad (2%), morbilidad del 36% (17% de fugas anastomóticas) y 27 % de mortalidad por cáncer, con seguimiento medio de 45 meses39.
BIBLIOGRAFÍA
1. Jacobs M, Verdeja JC, Goldstein HS. Minimally invasive colon resection (laparoscopic colectomy). Surg Laparosc Endosc 1991; 1: 144-150. [ Links ]
2. Wexner SD, Cohen SM. Port site metastases after laparoscopic colorectal surgery por cure of malignancy. Br J Surg 1995; 82: 295-298. [ Links ]
3. Reilly WT, Nelson H, Schroeder G, Wieand HS, Bolton J, OConell MJ. Wound recurrence following conventional treatment of colorectal cancer: a rare, but perhaps underestimated problem. Dis Colon Rectum 1996; 39: 200-207. [ Links ]
4. Berends FJ, Kazemier G, Bonjer HJ, Lange JF. Subcutaneous metastases after laparoscopic colectomy. Lancet 1994; 344: 358. [ Links ]
5. Ortiz H. Cirugía laparoscópica del colon. Cir Esp 1996; 60: 157-158. [ Links ]
6. Whelan RL, Youg-Fadok TM. Should carcinoma of the colon be treated laparoscopically? Surg Endosc 2004; 18: 857-862. [ Links ]
7. Targarona EM, Ortiz H. El final del principio: cirugía laparoscópica del cáncer de colon. Cir Esp 2004; 76: 201-202. [ Links ]
8. Pappas TN, Jacobs DO. Laparoscopic resection for colon cancer-the end of the beginning? N Engl J Med 2004; 350: 2091-2092. [ Links ]
9. Franklin ME Jr, Rosenthal D, Abrego-Molina D, Dorman JP, Glass JL, Norem R et al. Prospective comparison of open vs laparoscopic colon surgery for carcinoma:five-year results. Dis Colon Rectum 1996; 39 (10 Supl) S35-46. [ Links ]
10. Lujan HJ, Plasencia G, Jacobs M, Viamonte M III, Hartmann RF. Long-term survival after laparoscopic colon resection for cancer: complete five-years follow-up. Dis Colon Rectum 2002; 45: 491-501. [ Links ]
11. Leung KL, Yiu RY, Lai PB, Lee JF, Thung KH, Law WY. Laparoscopic-assisted resection of colorectal carcinoma: five-year audit. Dis Colon Rectum 1999; 42: 327-333. [ Links ]
12. Poulin EC, Mamazza J, Schlachta CM, Gregoire R, Roy N. Laparoscopic resection does not adversely affect early survival curves in patients undergoing surgery for colorectal adenocarcinoma. Ann Surg 1999; 229: 487-492. [ Links ]
13. Manterola C, Rueda V, Vial M. Resección abierta frente a laparoscópica en el cáncer de colon no complicado. Revisión sistemática. Cir Esp 2005; 78: 28-33. [ Links ]
14. Abraham NS, Young JM, Solomon MJ. Meta-analysis of short-term outcomes after laparoscopic resection for colorectal cancer. Br J Surg 2004: 91: 1111-1124. [ Links ]
15. Gullez V, Jain N, Hervey S, Purves H, Pietrobon R. Laparoscopic vs open colectomy: outcome comparison based on large nationwide database. Arch Surg 2003; 138: 1179-1186. [ Links ]
16. Weeks JC, Nelson H, Gelber S, Sargent D, Schroeder G. Short term quality-of-life outcomes following laparoscopic assisted colectomy vs open colectomy for colon cancer: a randomized trial. JAMA 2002; 287: 321-328. [ Links ]
17. Stocchi L, Nelson H, Young-Fadok TM, Larson DR, Ilstrup DM. Safety and advantages of laparoscopic vs open colectomy in the elderly: Matched-control study. Dis Colon Rectum 2000; 43: 326-332. [ Links ]
18. Lacy AM, Delgado S. Cirugía laparoscópica y cáncer colorrectal. En: Cirugía Endoscópica-Guías Clínicas de la Asociación Española de Cirujanos, Targarona EM, Ed. Arán Ediciones, Madrid 2003, pp 389-396. [ Links ]
19. Blanco-Engert R, Diaz-Maag R, Gascón M, Delgado F, Rosenthal R, Weiner R. Complicaciones postoperatorias en cirugía laparoscópica del colon. Cir Esp 2002; 72: 232-239. [ Links ]
20. Lacy AM, García-Valdecasas JC, Delgado S, Castells A, Taura P, Pique JM et al. Laparoscopic assisted colectomy vs open colectomy for treatment of non-metastatic colon cancer: a randomized trial. Lancet 2002; 359: 2224-2229. [ Links ]
21. Chen HH, Wexner SD, Iroatulam AJ, Pikarsky AJ, Alabaz O, Nogueras JJ et al. Laparoscopic colectomy compares favorably with colectomy by laparotomy for reduction of postoperative ileus. Dis Colon Rectum 2000; 43: 61-65. [ Links ]
22. COST. Clinical Outcomes of Surgical Therapy Study Group. A comparison of laparoscopically assisted and open colectomy for colon cancer. N Engl J Med 2004; 350: 2050-2059. [ Links ]
23. Ballantyne GH, Leahy PF. Hand-assisted laparoscopic colectomy: evolution to a clinically useful technique. Dis Colon Rectum 2004; 47: 753-765. [ Links ]
24. Azagra JS, Goergen M. Colectomía rectosigmoidea con anastomosis término-terminal utilizando triple grapado con técnica exclusivamente laparoscópica. Cir Esp 1995; 58: 15-19. [ Links ]
25. Delaney CP, Kiran RP, Senagore AJ, Brady K, Fazio VW. Case matched comparison of clinical and financial outcomes after laparoscopic or open colorectal surgery. Ann Surg 2003; 238: 67-72. [ Links ]
26. Janson M, Bjorcholt I, Carlsson P, Haglinch E, Henriksson M, Lindholm E et al. Randomized clinical trial of the costs of open and laparoscopic surgery for colonic cancer. Br J Surg 2004; 91: 409-417. [ Links ]
27. Natarajan S, Ewings EL, Vega RJ. Laparoscopic sigmoid colectomy after acute diverticulitis: when to operate? Surgery 2004; 136: 725-730. [ Links ]
28. Kockerling F, Schneider C, Reymond MA, Scheidbach H, Scheuerlein H, Konradt J et al. (Laparoscopic Colorectal Surgery Study Group). Laparoscopic resection of sigmoid diverticulitis. Results of a multicenter study. Surg Endosc 1999; 13: 567-571. [ Links ]
29. LeMoine MC, Fabre JM, Vacher C, Navarro F, Pidt MC, Domergue J. Factors and consequences of conversion in laparoscopic sigmoidectomy for diverticular disease. Br J Surg 2003; 90: 232-236. [ Links ]
30. Senagore AJ, Duepree MB, Delaney CP, Brady KM, Fazio VW. Results of a standardized technique and postoperative care plan for laparoscopic sigmoid colectomy. A 30-month experience. Dis Colon Rectum 2003; 46: 503-509. [ Links ]
31. Senagore AJ, Delaney CP, Brady KM, Fazio VW. Standarized approach to laparoscopic right colectomy: outcome in 70 consecutive cases. J Am Coll Surg 2004; 199: 675-679. [ Links ]
32. Ashari LH, Lumley JW, Stevens AR, Sitz RW. Laparoscopically-assisted resection-rectopexy for rectal prolapse. Ten years experience. Dis Colon Rectum 2005; 48: 982-987. [ Links ]
33. Kessler H, Hohenberger W. Laparoscopic total colectomy for slow-transit constipation. Dis Colon Rectum 2005; 48: 860-861. [ Links ]
34. Bartus CM, Lipof T, Sarwar CM, Vignati PV, Johnson KH, Sardella W et al. Colorrectal fistula: not a contraindication to elective laparoscopic colectomy. Dis Colon Rectum 2005; 48: 233-236. [ Links ]
35. Balagué C, Targarona EM, Sainz S, Montero O, Kolrus C, Moya I et al. Tratamiento mínimamente invasivo de las neoplasias oclusivas del colon izquierdo: prótesis endoluminal autoexpandible y colectomía laparoscópica. Resultados preliminares. Cir Esp 2003; 74: 144-148. [ Links ]
36. Rosen MJ, Colb WS, Kercher KW, Sing RF, Heniford BT. Laparoscopic restoration of intestinal continuity after Hartmanns procedure. Am J Surg 2005; 189: 670-674. [ Links ]
37. Tsang WW, Chung CC, Li MK. Prospective evaluation of laparoscopic total mesorectal excision with colonic J-Pouch reconstruction for mid and low rectal cancers. Br J Surg 2003; 90: 867-871. [ Links ]
38. Kairaluoma MV, Viljakka MT, Kellokumpu IH. Open vs laparoscopic surgery for rectal prolapse. Dis Colon Rectum 2003; 46: 353-360. [ Links ]
39. Morino M, Parini U, Girando G, Salval M, Brachet R, Garrone C. Laparoscopic total mesorectal escisión. A consecutive series of 100 patients. Ann Surg 2003; 237: 335-342. [ Links ]
40. Weins MR, Milsom JM. Total mesorectal excision with autonomic nerve preservation. Sem Sugical Oncol 2000; 19: 396-403. [ Links ]
41. Marcello PW, Milsom JW, Wong SK, Hammerhofer KA, Goormastic M, Church JM et al. Laparoscopic restorative proctocolectomy: case-matched comparative study with open restorative proctocolectomy. Dis Colon Rectum 2000; 43: 604-608. [ Links ]
42. Kockerling F, H Scheidbach, C Schneider et al. Laparoscopic abdominoperineal resection: early postoperative results of a prospective study involving 116 patients. Dis Colon Rectum, 2000; 43: 1503-1511. [ Links ]
43. Delgado F, García A, Domingo C, Grau E, Martín J. La reconstrucción de la continuidad intestinal por vía laparoscópica tras el procedimiento de Hartmann. Rev Esp Enferm Dig 1998; 90: 499-500. [ Links ]
44. Young-Fadok TM, Nelson H. Laparoscopic right colectomy: Five-step procedure. Dis Colon Rectum 2000; 43: 267-273. [ Links ]
45. Schlachta CM, Mamazza J, Seshadri PA, Cadeddu M, Gregoire R, Poulin EC. Defining a learning curve for laparoscopic colorectal resections. Dis Colon Rectum 2001; 44: 217-222. [ Links ]
46. Patankas SV, Larach SW, Ferrar A, Williamson PR, Gallagher JT, DeJesus S et al. Prospective comparison of laparoscopic vs open resection for colorectal adenocarcinoma over a ten-year period. Dis Colon Rectum 2003; 46: 601-611. [ Links ]
47. Milsom MW, Bohm B, Hammerhofer KA, Fazio V, Steiger E, Elson P. A prospective randomized trial comparing laparoscopic versus conventional techniques in colorectal cancer surgery: a preliminary report. J Am Coll Surg 1998; 187: 46-55. [ Links ]
48. Bonjer HJ, Kuhry E, Veldkamp R. Laparoscopic surgery for colonic cancer: short term results of a randomized trial. Abstract 2004: SAGES scientific meeting. Denver 2004. [ Links ]
49. Knook MM, Targarona EM, Garriga J, Cerdán G, Trías M. Applicability of laparoscopic surgery for colorectal disease. Laparoendosc Adv Surg Tech A 2000; 10: 263-268. [ Links ]
50. Whelan RL. Laparoscopy, cancer and beyond. Surg Endosc 2001; 15: 110-113. [ Links ]
51. Bouvy ND, Marguet RL, Jeekel N, Bonjer HJ. Laparoscopic surgery is associated with less tumor growth stimulation than conventional surgery: an experimental study. Br J Surg 1997; 84: 358-361. [ Links ]
52. Curet MJ. Pors site metastases. Am J Surg 2004; 187: 705-712. [ Links ]
53. Hartley JE, Mehigan BJ, MacDonald AW, Lee PW, Monson JR. Patterns of recurrence and survival after laparoscopic and conventional resections for colorectal carcinoma. Ann Surg 2000; 232: 181-186. [ Links ]
54. Hughes ESR, McDermott FT, Polglase AL, Johnson WR. Tumor recurrence in the abdominal wall scar after large-bowel cancer surgery. Dis Colon Rectum 1983; 26: 571-572. [ Links ]
55. T Read, I Kodner. Proctectomy and coloanal anastomosis for rectal cancer. Arch Surg 1999; 134: 670-677. [ Links ]
56. Varios autores (Leroy, Feliciotti, Schiedeck). Libro de resúmenes del 8º Congreso Mundial de Cirugía Endoscópica. Nueva York, 13-16 de junio de 2002. [ Links ]
57. Schiedeck T, Schwandner O, Baca I, Baehrlehner E, Konradt J, Kockerling F et al. Laparoscopic surgery for the cure of colorectal cancer: results of a German five-center study. Dis Colon Rectum 2000; 43: 1-8. [ Links ]
58. Leung KL, Knock SP, Larn SC, Lee JF, Yiu RY, Ng SS et al. Laparoscopic resection of rectosigmoid carcinoma: prospective randomized trial. Lancet 2004; 363: 1187-1192. [ Links ]
59. Hartley J, B Mehigan, A Qureshi et al. Total mesorectal excision: assessment of the laparoscopic approach. Dis Colon Rectum 2001; 44: 315-321. [ Links ]