Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Anales del Sistema Sanitario de Navarra
versión impresa ISSN 1137-6627
Anales Sis San Navarra vol.30 supl.3 Pamplona 2007
Estudio de la calidad de la asistencia al moribundo en un hospital
Quality of care for the dying in a hospital
I. Osés, K. Martínez, A. Díaz
Unidad de Cuidados Intensivos. Hospital de Navarra. Pamplona.
Dirección para correspondencia
RESUMEN
Objetivo. Analizar las narraciones de los familiares de pacientes fallecidos durante un año en el hospital de Navarra, dentro de un estudio de la calidad asistencial al moribundo.
Método. Se entrevistó telefónicamente al ser más querido de los pacientes fallecidos a lo largo de un año en el hospital de Navarra. Para ello se utilizó la encuesta TOOLKIT, previamente validada. Se hicieron en todos los casos un máximo de tres llamadas hasta conseguir contactar con la persona a entrevistar. Las llamadas se realizaron entre tres y seis meses después del fallecimiento del enfermo. La primera parte de la entrevista se dirigió a informar del objeto del estudio y se solicitó consentimiento informado. Se analizaron cuatro campos: confort físico y emocional, toma compartida de decisiones, respeto y dignidad y cuidado de los cuidadores. La encuesta terminó con una pregunta abierta: ¿Quiere usted añadir algo más?.
Resultados. El número de personas entrevistadas fue 327. De los 712 fallecidos en el hospital que cumplían los requisitos, no pudieron ser localizados 320 y otros 65 se negaron a ser entrevistados. Se recogieron muchas quejas en relación a la información por cantidad, calidad, modo y momento de darla. También acerca del respeto a los deseos de paciente, así como de manejo del dolor, disnea y trato personal recibido. La falta de apoyo emocional percibida por los familiares es importante.
Conclusiones. Además de variables numéricas recogidas en la encuesta pensamos que la narratividad que una encuesta puede recoger aporta información clave para el análisis de la calidad asistencial.
Palabras clave. Final de la vida. Calidad. Narratividad. Paciente terminal. Bioética.
ABSTRACT
Aim. To analyse the accounts of the relatives of patients who died during one year in a hospital in Navarre, within a study of the quality of care for the dying.
Method. A telephone interview was conducted with the person dearest to the patients who had died in the course of one year in the hospital. The TOOLKIT survey, previously validated, was used to this end. In all cases a maximum of three calls was made to establish contact with the person to be interviewed. The calls were made between three and six months following the death of the patient. The first part of the interview was aimed at providing information about the aim of the study and informed consent was requested. Four fields were analysed: physical and emotional comfort, shared decision making, respect and dignity, and care of the carers. The interview ended with an open question: Do you wish to add anything else?.
Results. The number of persons interviewed was 327. For the 712 deceased in the hospital who met the requirements, 320 persons could not be located and another 65 refused to be interviewed. Many complaints were gathered concerning the quantity and quality of information and the manner and time of its provision. There were also complaints concerning respect for the wishes of the patient, the management of pain, dyspnoea and personal treatment received. The lack of emotional support perceived by the relatives is also important.
Conclusions. Besides the numerical variables contained in the survey, we believe that the narrative that a survey can contain provides key information for the analysis of care quality.
Key words. End of life. Quality. Narrative. Terminal patient. Bioethics.
Introducción
La muerte –y especialmente la muerte de un ser querido– representa un tiempo centinela, un tiempo que cuestiona en profundidad la capacidad del sistema de salud para proporcionar una atención médica compasiva y coordinada1.
El morir ha cambiado profundamente a lo largo del siglo pasado2. La gran mayoría de las personas mueren ahora a resultas de enfermedades crónicas progresivas (enfermedades cardíacas, accidentes vasculares cerebrales, cáncer, enfermedad pulmonar obstructiva crónica ). Cada una de estas enfermedades implica un proceso durante el cual el paciente muere durante el tratamiento activo o decide parar dicho tratamiento.
Hoy en día, la mayor parte de las personas fallece en un hospital, un centro preparado a nivel estructural y con profesionales formados para atender pacientes con procesos agudos, con el objetivo de la curación o, al menos, la mejoría del paciente. Hasta hace muy poco las personas fallecían en el domicilio y eran las familias las que atendían las necesidades del paciente y las suyas propias.
Ante todo cambio social se necesita un proceso de adaptación y esto es lo que está ocurriendo con el morir, como ha ocurrido en otros aspectos de la vida (atención a las personas mayores, a los niños .).
Para retratar la situación actual, de forma que obtengamos información lo más precisa posible y podamos priorizar los puntos de la atención susceptibles de mejora, se ha realizado una encuesta a familiares de pacientes que han fallecido en el hospital de Navarra a lo largo de un año.
Material y métodos
Se trata de un estudio descriptivo en el que se recogen valoraciones de distintas variables relacionadas con la asistencia sanitaria por el familiar más próximo a los pacientes fallecidos en todas las áreas de nuestro hospital a lo largo del año 2006.
Así, se realizó una encuesta mediante llamada telefónica a la persona identificada como el ser querido más próximo de cada uno de los pacientes fallecidos. De manera previa a la llamada telefónica, se estableció un contacto inicial mediante una carta que presentaba el proyecto. En ella se identifica la persona que dirige el proyecto, se explica el objetivo del estudio y qué se va a pedir a las personas entrevistadas que respondan, al tiempo que se da a las personas susceptibles de ser entrevistadas la oportunidad de rechazar cualquier otro contacto en relación con el equipo del proyecto.
El contacto inicial como la propia entrevista telefónica se realizó entre tres y seis meses después del fallecimiento del paciente. El no ser localizado tras tres llamadas telefónicas en distinta franja horaria se consideró como no localizado. Se excluyeron pacientes menores de 18 años de edad, familiares menores de 18 años de edad y familiares de pacientes que fallecen a resultas de autolisis.
Cada entrevistado tenía derecho a dar su consentimiento informado, a rechazar participar en el estudio, así como a la privacidad y la confidencialidad, y así se les informó en la carta de presentación del estudio y en la propia entrevista.
Encuesta
Utilizamos la encuesta denominada TOOLKIT, tras seguir el proceso habitual de validación de encuestas.
Escuchar lo que las personas gravemente enfermas y sus seres queridos dicen es clave para examinar si las instituciones proporcionan una atención médica centrada en el paciente y la familia3,4. Estudios previos de satisfacción han descansado únicamente en valoraciones de la calidad de la atención (por ejemplo, en respuestas a preguntas como: Cuando piensa en su atención médica, ¿cómo valoraría la explicación de los análisis: Excelente, Muy Buena, Buena, Justa o Mala?). Para responder a esta pregunta, el paciente terminal o su familiar tiene que realizar un cálculo mental que implica preguntarse varias cuestiones: ¿Se le hicieron análisis al enfermo? ¿Se los explicó alguien? ¿Qué esperaban de esa explicación? Y finalmente, ¿cómo valorarían esa institución utilizando el rango que se les concede en la entrevista?5-7. Un problema esencial de la utilización de las encuestas típicas de satisfacción es que las expectativas del paciente suelen ser bajas y que las personas suelen ser reacias a criticar a los profesionales que les atienden en lo referente a la salud por lo que el resultado suele estar muy sesgado (habitualmente casi todos responden excelente o muy buena)8. El Instituto Picker ha desarrollado unos instrumentos nuevos para medir la experiencia del paciente llamados Patient Centered Report, que traducimos por Informe Centrado en el Paciente (ICP). Un ICP realiza una pregunta sobre un proceso de cuidado concreto de forma que las expectativas de ese paciente o la aceptación social no alteren la respuesta9. Por ejemplo, un ICP pregunta: ¿Le explicaron los profesionales de la salud que le atienden el medicamento que está tomando para el dolor de forma que usted pudiera entender la información que le estaban dando? En contraste con un rango de respuesta tal como muy bien, un ICP proporciona información que puede guiarnos hacia esfuerzos concretos de mejora de la calidad.
Los ICP se resumen en puntuaciones problema. Cada uno de los campos de actuación principales, que se muestran en la siguiente tabla, contiene una serie de puntuaciones de problemas que definen ese campo. Una puntuación de problema es la cuenta del número de respuestas que indican una oportunidad para mejorar. Por ejemplo, si tomamos la siguiente cuestión: En la última semana de [PACIENTE] / Mientras [PACIENTE] estaba ingresado en el hospital), ¿con qué frecuencia eran informados usted u otros miembros de la familia sobre el estado de [PACIENTE]: siempre, a menudo, a veces o nunca?, cualquier respuesta distinta a siempre se considera un problema o una oportunidad de mejora. Una puntuación de problema cuenta el número de oportunidades para mejorar en cada una de las puntuaciones de problema propuestas para cada uno de los cuatro campos esenciales. La tabla siguiente muestra cada uno de los campos a analizar y valorar, con los problemas específicos que comportan y los objetivos de cada sub-campo.

Además, la encuesta finaliza con una pregunta abierta que ofrece la oportunidad para que los entrevistados elaboren o añadan matices a las cuestiones analizadas en la encuesta estructurada.
A pesar de que el objetivo principal de la entrevista es obtener respuestas concretas a preguntas predefinidas, las narraciones de los entrevistados pueden ser muy útiles a la hora de presentar los resultados del estudio. Las enfermedades graves pueden ser, y a menudo son, tiempos de cambios profundos en las vidas de los pacientes y de sus seres queridos. Los métodos narrativos, las narraciones, las historias que éstos cuentan, son seguramente las únicas formas capaces de captar, expresar y hacer comprensible de manera excepcional lo que esos momentos, esos sucesos, los cambios y las cuestiones morales que en ellos se experimentan significan y suponen para estas personas10. El análisis de la narrativa puede proporcionar una visión imprevista que puede suministrar una nueva y enorme claridad sobre las relaciones entre práctica clínica, satisfacción de los usuarios y práctica bioética. Las narraciones pueden albergar un poderoso análisis de la necesidad de cambios en las prácticas del cuidado11-14.
Metodología estadística
Los datos han sido analizados mediante el paquete de programas estadístico SPSS. Las variables cuantitativas se describen con la media y la desviación estándar cuando siguen una distribución normal; mediana, valor mínimo y máximo en caso contrario. Las variables cualitativas se describen con la distribución de frecuencias de cada una de las categorías.
El estudio de la asociación entre variables cualitativas se ha realizado mediante la prueba de la Ji al cuadrado. Cuando una de las variables categóricas es dicotómica y la otra ordinal se ha realizado la prueba de la Ji al cuadrado de tendencia lineal. Si en una tabla 2x2 alguno de los valores esperados es menor de 5 se ha realizado el test exacto de Fisher (contraste bilateral).
La comparación de medias de muestras independientes se ha realizado mediante las pruebas t de Student (previa comprobación de la homogeneidad de las varianzas mediante el test de Levene) o con la U de Mann Withney, según las variables sigan o no una distribución normal.
La comparación de medias de más de dos muestras independientes, cuando las variables siguen una distribución normal, se ha realizado mediante el análisis de la varianza (ANOVA) previa comprobación de la homogeneidad de las varianzas mediante el test de Levene. El equivalente no paramétrico (cuando las variables no siguen una distribución normal) es la prueba de Kruskal Wallis.
El análisis de la correlación entre variables cuantitativas se ha realizado mediante el coeficiente de correlación r de Pearson cuando las variables siguen una distribución normal, y mediante la r de Spearman en caso contrario.
El nivel de significación estadística aceptado ha sido del 5% (p<0,05).
Descripción de los resultados
El número de personas entrevistadas fue 327. De los 712 fallecidos en el hospital de Navarra durante el período de estudio que cumplían los requisitos para que sus familiares fueran entrevistados, no pudieron ser localizados 320 (44,94%) y otros 65 (9,12% del total; 19,87% del porcentaje válido) se negaron a ser entrevistados y cumplimentar el cuestionario. El porcentaje de cuestionarios completado fue de 45,92% y el de respuesta de 83,41%.
Los resultados de la encuesta son, por un lado, valoraciones medidas de los diferentes campos explicados en la encuesta y, por otro, las valoraciones subjetivas que expresaron los encuestados a la pregunta final ¿Quiere usted añadir algo más?
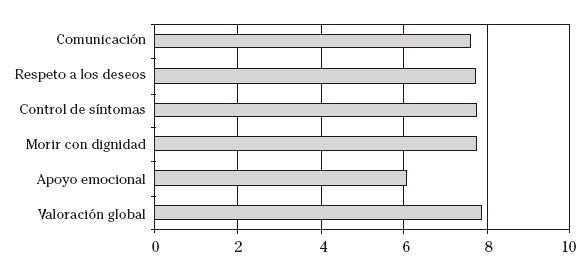
Las valoraciones globales son las siguientes:
Preguntados sobre la calidad de la comunicación de los médicos, enfermeras y demás personal profesional que cuidaba del paciente con el paciente y con la familia sobre la enfermedad y las posibles consecuencias de los cuidados en la última semana de vida del paciente, la valoración media es de 7,61±2,25 (sobre 10).
Preguntados sobre si quienes cuidaban del paciente ofrecían asistencia médica que respetaba sus deseos, la valoración media es de 7,74±2,03 (sobre 10).
Preguntados sobre si quienes cuidaban del enfermo se aseguraban de que sus síntomas eran controlados hasta un nivel aceptable para el paciente, la valoración media es de 7,78±2,12 (sobre 10).
Preguntados sobre si quienes cuidaban del paciente se aseguraron de que el enfermo moría con dignidad, es decir, moría como él hubiera querido, la valoración media es de 7,79±2,28 (sobre 10).
Preguntados sobre si los profesionales que atendían al paciente les proporcionaron apoyo emocional al entrevistado y a la familia y amigos del enfermo, la valoración media es de 6,08±3,16 (sobre 10).
Preguntados por la calificación que daría a la atención general que el enfermo recibió en la última semana de vida, la valoración media es de 7,91±2,02 (sobre 10).
A la pregunta de ¿Desea añadir algo más? se obtiene una gran diversidad de respuestas. Algunas de ellas son las siguientes, agrupadas por los campos que queríamos estudiar.
Se escuchan muchas quejas en relación con la información, y de muchos tipos, también. Algunas personas se quejan de excesiva información, otras de lo contrario. Algunas, de la forma tan dura, tan fuerte en que les habló el médico. Otras de que la información se les diera en el pasillo en vez de en un despacho donde pudiéramos preguntar. La información parecía confusa a algunos, a otros les pareció que se dio tarde, mal e incompleta. También hay quien pide se respete el derecho a no ser informado: Se lo tenían que decir aunque ella no quería y por más que hicimos se lo dijeron.
Respecto a si se respetaron los deseos del paciente, otra queja compartida por muchos entrevistados fue la de la imposición del criterio médico, sobre todo a la hora de poner determinados tratamientos más que a la hora de quitarlos, aunque también en ésta: Total, dijeras lo que dijeras, ellos hacían lo que querían, Ni nos escucharon cuando les dijimos que a él no le hubiera gustado que le pusieran aquello de respirar, No nos preguntaron nada de nada. Lo hacían todo ellos sin consultarnos para nada y eso no está bien, Él no quería que se le hiciese la traqueotomía, pero se la hicieron, sin avisar. Otros se quejan del encarnizamiento: No había forma de que pararan. Ellos iban a lo suyo y nosotros no podíamos ni decirles. De hecho, una entrevistada afirma: Te hacen mucho caso mientras te están estudiando, porque les interesa, pero una vez se dan cuenta que no pueden hacer nada, te dejan tirado, Mientras hacen pruebas contigo puedes estar tranquila pero luego .
Otras quejas hacían referencia al tratamiento recibido para el dolor, la agitación, etc.: Le pusieron muy poca anestesia. Se murió consciente y muy angustiado. Nosotros queríamos que le pusieran más pero se negaron, Las enfermeras nos dijeron que para el dolor le habían recetado cada 8 horas y que ellas no podían hacer más, Los de la Unidad del Dolor tardaron muchísimo en ir a verle, Le pusieron morfina y a los dos minutos ya había muerto.
Son varias las personas que hablan de descoordinación en la asistencia, de mala información entre médicos y enfermeras así como entre distintos especialistas: Parece que no se hablan entre ellos. Las enfermeras no sabían nada de lo que le pasaba a mi marido. Y se quejan de la diversidad de criterios entre los médicos, de las distintas versiones según el médico que les habla: Parecía que nos hablaban de otro y no de mi marido. A uno todo le parecía mal y al otro no le preocupaba nada y nos decía que todo iba a ir bien. ¿Por qué nos mentían?.
La inexistencia de habitaciones individuales, algo que no se menciona en el cuestionario y que hace más relevante aún la pertinencia de la pregunta abierta al final de la entrevista: Fue horroroso. Mi padre muriéndose mientras el enfermo de la cama de al lado se comía la merienda, ¿Cómo es posible que no haya habitaciones individuales al menos para las personas que se están muriendo?. Es increíble que todavía haya que compartir habitación y que ni siquiera puedas llorar y despedirte de tu madre con un poco de intimidad, Fue una agonía larga y toda ella la vivimos ella, nosotros y la otra enferma y su familia que se quedaron destrozados, ¿Hasta cuándo van a tener que compartir esos momentos tan duros las familias de los pacientes que se están muriendo y otras cuyo familiar está mejor? ¿No se dan cuenta que eso es inhumano?.
Algunos entrevistados se quejan de la limpieza: La habitación parecía una pocilga. Y de los baños ¡qué le voy a decir! ¡Daban asco!, Sí, las mujeres de la limpieza eran muy majas, muy habladoras pero de limpiar, ¡nada!. Entraban y se ponían a hablar pero de lo suyo .
Otros se quejan en relación con la asistencia religiosa: El cura tardó mucho en llegar. Nos dijo que estaba diciendo misa pero no sé , No nos dejaron elegir. Para cuando quisimos ya le habían dado la Extremaunción.
Muchas personas hablaron de la nula preparación de los familiares para el momento de la muerte de su ser querido y de la soledad que sintieron cuando ocurrió el óbito: Sí, ya nos habían dicho que se iba a morir. Pero nada más. Y cuando murió no vino nadie, nos dejaron solos y no sabíamos ni qué hacer, Nos podían haber explicado qué iba a pasar, qué teníamos que hacer nosotros pero no nos dijeron más que estaba muy mal y que se iba a morir y ya está, Nos dejaron solos, sin saber qué hacer ni cómo reaccionar.
En ocasiones se reclama la presencia de un psicólogo: Me dijeron que no había pero yo sé que en lo del cáncer sí hay. Y no sé por qué para los demás enfermos no , Nosotros necesitábamos ayuda psicológica y nos dijeron que no había, Un médico nos ayudó mucho pero ese no es su trabajo. Lo hizo porque quiso, Pero es que estamos hablando de ayudar a la gente que se está muriendo. Y a su familia. Y eso no le importa a nadie Cuando les pase a ellos verá usted que pronto ponen, Pero si todo el mundo habla ahora de que hay que cuidar al cuidador Lo leí en el periódico que había habido un congreso en Pamplona de eso, pero parece que no tiene importancia.
Algunas de las respuestas hacen un análisis global positivo de la atención como estoy encantada, fue todo maravilloso, nunca me hubiera imaginado que el trato pudiera ser tan humano, tanto para él como para nosotros, sus familiares, gracias a todos por vuestra humanidad, no tengo más que palabras de agradecimiento por lo bien que nos trataron, etc. También ocurre lo mismo con las quejas de los familiares que llevan a un análisis global negativo, utilizando expresiones como Todo muy mal, No saben tratar a las personas, ni a las sanas ni a las enfermas ni a las que se están muriendo, Se creen dioses y no se dan cuenta del sufrimiento de las personas, Lo único que pedíamos era un poco de amabilidad, Lo peor de todo fue la frialdad de algunos médicos, No tienen ni idea de lo que es la amabilidad, Son como témpanos. Menos mal que hay algunas enfermeras que son todo lo contrario, Todo mal, muy mal, excepto una enfermera, pero sólo ella, ¿Sabe qué le digo?, que recibió un trato muy malo. Y nosotros también.
Hay otras quejas de las familias respecto a otros puntos como:
Son muchas las personas entrevistadas que se quejan de la excesiva variación del personal sanitario, tanto médico como de enfermería, que atiende a los pacientes. Y esto se hace aún más patente en las quejas cuando hablan de los fines de semana, días festivos, puentes y periodos vacacionales: Pasaron tantos médicos que al final no sabíamos a quién dirigirnos, Ni se presentaban, venían, te hablaban y se iban sin decirte quién eran, Los fines de semana no sabías ni con quién te ibas a encontrar, Le vieron tantos médicos diferentes que ya no sabíamos quién era el suyo, Lo de sanfermines fue escandaloso. Hubo días en que no pasó nadie. Y cuando venía era siempre un médico distinto, Eran vacaciones y parecía que nadie se preocupaba de nada, como si no les importara nada lo que pasaba, En la Unidad del Dolor, como era San Fermín, no había nadie, Por las noches la atención baja mucho. Las enfermeras van a pasar la noche.
Una queja generalizada y expresada con cierta rabia muchas veces hace referencia a un mismo Servicio del Hospital, y no sólo en lo relativo a las largas esperas antes de ser atendido sino también, y de manera muy especial, al mal trato dado tanto por enfermería como por los médicos. Además de tenernos horas y horas esperando, mi madre estuvo todo ese tiempo abandonada, en una camilla en el pasillo, Le tuvieron a mi padre aparcado en una camilla sin darnos ninguna información, Ya sé que era muy mayor pero eso no les da ningún derecho a tenerlo allí tirado a la espera de una habitación.
Hay quien dice que a los MIR se les da excesiva importancia. Como están aprendiendo se les deja hacer de todo y, claro, no es lo mismo. Lo normal es que te vea un médico médico, pero en fin .
Pero quizás el dato más relevante es que los familiares entienden que el trato recibido está en relación con las personas concretas, con los profesionales concretos, que atienden al paciente. Así, muchos dicen que depende de quién te toque. Hay gente majísima en todos los Servicios pero hay otras a las que no se les debía dejar trabajar, Algunos necesitan aprender relaciones entre las personas y sobre todo de sentimientos, que los tienen muy olvidados, Sí, sí, los médicos escriben mucho pero de hablar, nada de nada. Es como si fueran más que los demás, Los médicos se creen dioses. Y ¿sabes qué te digo? Que esta encuesta tampoco va a servir para nada porque a esos no los cambia ni (se evita el término por parecer excesivamente fuerte).
Discusión
El objetivo fundamental al hacer una encuesta es recoger información, esto es, conocer la percepción, la vivencia que tienen las personas. Para ello obtenemos datos numéricos, variables medidas. Obtenemos una fotografía de la realidad en blanco y negro. El recoger más información, en una sola pregunta abierta, añade un valor a la fotografía, la matiza y colorea. Esto es, la hace más real. Por eso nos parece interesante expresar esta información.
En contraste con los datos aportados por una lista de medidas, no existe una definición de lo que es relevante o irrelevante en una narrativa concreta. La elección de qué decir y qué callar reside completamente en el narrador y no debe ser modificado por el entrevistador15. El estudio de la narrativa es importante porque ofrece la posibilidad de desarrollar una comprensión de algo a la que no se puede llegar por otros medios. Las narraciones de los enfermos y de sus seres queridos ofrecen ocasiones para la reflexión. Martha Nussbaum enfrenta las ricas narraciones que se encuentran en las grandes novelas con los ejemplos esquemáticos de los filósofos que casi siempre carecen de la particularidad, la llamada emotiva, la conjura absorbente, la variedad y la indeterminación, de la buena ficción; carecen también de la manera en que la buena ficción convierte al lector en un participante y en un amigo16.
La bioética es uno de los muchos campos de conocimiento y de práctica que han sido influidos de manera profunda por la teoría de la narratividad. También los historiadores, los psicólogos cognitivistas, los científicos sociales, los teólogos, los psiquiatras y los críticos literarios han reconocido el papel central que las narraciones tienen en la forma en que construimos el conocimiento, en que interpretamos la experiencia y en la que definimos lo justo y lo bueno.
La narrativa ha sido importante, también para la bioética, al menos de tres maneras distintas: 1. Como casos ejemplo para la enseñanza de una ética basada en principios; 2. Como guía moral para vivir una vida buena, no sólo en la práctica de la medicina sino en todos los aspectos de la vida; y 3. Como narraciones testigo que con su verdad y pasión experienciales empujan al examen de prácticas médicas y preceptos éticos aceptados17. Las narraciones autobiográficas de los pacientes o las de sus seres queridos son importantes porque tienen un valor considerable como testimonio: Algunas de ellas ofrecen comentarios desde el punto de vista del paciente o de sus familiares sobre cuestiones éticas como la autonomía y el respeto por las personas, la veracidad y el consentimiento informado, la beneficencia y a veces incluso sobre la no-maleficencia18. En su forma ideal, la ética narrativa reconoce la primacía de la narración del paciente (o de su ser querido)19 pero anima a que se escuchen diferentes voces y que surjan múltiples narraciones de aquellos cuyas vidas están implicadas en la resolución de un caso20: Paciente, familia, médico, enfermero, amigo, trabajador social, etc., pueden compartir sus narraciones en un coro dialógico21 que puede ofrecer la mejor posibilidad de respetar a todas las personas implicadas.
En las narraciones de las personas entrevistadas, la visión buena se corresponde con la valoración que recibe la atención global al final de la vida por parte de los familiares, un 7,91±2,02 sobre 10. Pero las quejas abundan y son importantes. Todas ellas nos ofrecen puntos concretos de análisis y de esfuerzo por cambiar y mejorar la calidad de la atención. Quienes valoran bien la atención la valoran muy positivamente, pero quienes la valoran mal la valoran muy mal y con quejas globales. Un error, un fallo, por pequeños que sean, contaminan todo la valoración y provocan críticas globales muy duras. A éstas es precisamente a las que hay que prestar atención para cambiar las prácticas y para mejorar las habilidades de atención sanitaria al final de la vida.
Cuando la evolución del enfermo no es la esperada (al menos por los familiares), o cuando se tarda en conseguir –o no se consigue– un diagnóstico fiable, las quejas se amplían a todo el proceso clínico, tanto de diagnóstico como de tratamiento: Le tardaron mucho en diagnosticar y para cuando lo hicieron no había ya nada que hacer, Yo creo que se equivocaron en el diagnóstico pero ya no se volvieron atrás, Empezaron a tratarle muy tarde, Nos dijeron que iba a durar unas pocas semanas y se fue en un par de días, Estoy segura de que se equivocaron pero como ellos son los que saben , Una enfermera le puso la medicación del enfermo de la cama de al lado, Creo que nos mintieron con el diagnóstico, Le dejaron morir porque era muy mayor. No le estudiaron lo suficiente, La oncóloga me dijo que iba a vivir bastante más pero no duró nada.
La información-comunicación fue valorada globalmente con un 7,61±2,25 sobre 10, lo que supone una nota ciertamente elevada sobre todo teniendo en cuenta que las personas entrevistadas narran muchas quejas en este aspecto. Las quejas son fundamentalmente de la forma en la que se da la información, respecto a la actitud del médico, el lugar donde se da y el momento. Los profesionales, en ocasiones, podemos considerar que ya está todo hablado con una familia y que no hay más que decir, pero esa percepción no siempre es compartida. La información se nos dio de la forma más fría que se pueda usted imaginar, sin ningún cariño, El médico era de lo más frío y distante, Siempre nos informaron en el pasillo, Al final es cuando menos información te dan. Y cuando más la necesitas.
Cuando a las personas entrevistadas se les pidió una valoración global sobre el respeto de los deseos de los pacientes a la hora de la toma de decisiones, lo puntuaron con un 7,74±2,03 sobre 10. A mi padre no le hubiera gustado morir así, después de tantas cosas sin sentido. Al final, bien, pero tuvo que pasar por un montón de cosas que él no hubiera querido, ¿Por qué no preguntan antes de poner cosas?. Una valoración que parece excesivamente elevada sobre todo si se tiene en cuenta que en preguntas previas sólo el 6,7% de los encuestados responde que el paciente pudo expresar sus deseos o planes específicos de cara al tratamiento médico. La cultura de expresar las preferencias o deseos individuales en el ámbito de la salud no está extendida. Aunque esté legislado el documento de voluntades anticipadas, está claro que socialmente no se ha integrado, probablemente ni en el ámbito de los profesionales, ni en el de los pacientes o familiares.
Se recogieron múltiples quejas en relación con el tratamiento recibido por el paciente para el dolor, la ansiedad, etc. Al parecer al médico se le olvidó escribir lo del dolor y por más que pedimos no le dieron nada, Le operaron y con eso parecía que ya habían hecho todo porque él se seguía quejando de dolor y no le hicieron caso. Y sin embargo, nuevamente, la valoración global de este ítem fue de 7,78±2,12 sobre 10. El tratamiento analgésico en los pacientes terminales es un pilar básico en la atención. Es importante explicar a la familia y al paciente el tratamiento analgésico que se va a utilizar. Lo mismo ocurre con la valoración respecto al tratamiento para la disnea o para el tratamiento de la ansiedad.
A pesar de todas las quejas y críticas expresadas, tanto la valoración global de la atención al final de la vida como la de la muerte con dignidad (7,79±2,28) fueron muy elevadas. No conviene, como se ha visto, quedarse única y exclusivamente con la evaluación numérica porque ésta presenta numerosos sesgos que conviene evitar y compensar con el análisis de las narraciones de las personas entrevistadas. Las narraciones aportan una riqueza enorme a la evaluación porque ponen en palabras las ideas y los sentimientos más profundos de las personas así como hacen aflorar toda la emocionalidad de un momento muy emocional en las vidas de las personas, y difícilmente traducible a un mero número, como son la muerte y la pérdida de un ser querido.
La petición, importante en número, de habitaciones individuales entronca con la actual y cada vez mayor exigencia de respeto por la intimidad. Morir es algo personal y social a la vez, pero social dentro del ámbito íntimo. Lo que viene después de la muerte, los rituales, sí son sociales en su sentido más amplio. Por eso no es extrañar que las personas entrevistadas critiquen la inexistencia de habitaciones individuales para, al menos, el proceso del morir. ¿Cómo es posible que no haya habitaciones individuales al menos para las personas que se están muriendo?. Es increíble que todavía haya que compartir habitación y que ni siquiera puedas llorar y despedirte de tu madre con un poco de intimidad, Fue una agonía larga y toda ella la vivimos ella, nosotros y la otra enferma y su familia que se quedaron destrozados, ¿Hasta cuándo van a tener que compartir esos momentos tan duros las familias de los pacientes que se están muriendo y otras cuyo familiar está mejor? ¿No se dan cuenta que eso es inhumano?.
Un número reducido de personas se queja en relación con la asistencia religiosa, tanto por la tardanza en recibirla como por haberla impuesto de alguna manera. De hecho, el 65% dice que nadie les habló de cuestiones relacionadas con la asistencia religiosa o espiritual aunque el restante 35% dice que sí, y de éstos, el 96% afirma que las conversaciones al respecto fueron mantenidas con sensibilidad por parte de los profesionales. Pero por otro lado, al preguntarles si se les ofreció ayuda religiosa el 86,5% responde que sí y un 13,5% (catorce personas) dice que no.
La valoración más baja de toda la atención la recibe el apoyo emocional a la familia, un 6,08±3,16 sobre 10. Resulta llamativo que todas las cuestiones relacionadas con el paciente ya fallecido son valoradas con puntuaciones más altas que las que hacen referencia a las personas entrevistadas, familiares vivos en duelo. Este dato puede ser tomado con cierta precaución, no en cuanto dato en sí, que es muy significativo, sino en relación con las demás valoraciones. ¿Resulta más fácil entender y aceptar que a la persona fallecida se le hizo todo lo que se le tenía que hacer mientras que las personas que siguen vivas pueden seguir elaborando la narración, enriqueciéndola con todo aquello que causa dolor o insatisfacción?. Nosotros necesitábamos ayuda psicológica y nos dijeron que no había, Un médico nos ayudo mucho pero ese no es su trabajo. Lo hizo porque quiso, Pero es que estamos hablando de ayudar a la gente que se está muriendo. Y a su familia. Y eso no le importa a nadie
Todas estas carencias las expresaron perfectamente en las respuestas a la pregunta abierta y es -debe ser- un motivo de preocupación para los profesionales de la salud que atienden a pacientes moribundos y a sus familiares. Y también, por supuesto, de las instituciones sanitarias que deben formar a dichos profesionales para un mejor conocimiento de las necesidades de los seres queridos de las personas fallecidas. La anticipación, la preparación y el tratamiento del duelo son fases constitutivas de un paliativismo de calidad. No es, pues, de extrañar que muchas personas insistieran en la conveniencia y en la necesidad de la presencia y ayuda de un psicólogo en esos momentos.
La falta de coordinación entre los profesionales de un mismo servicio y también entre los profesionales de distintos servicios fue otra queja repetidamente mencionada, así como la de fallos y tardanzas excesivas en el diagnóstico, pronóstico y tratamiento del enfermo. Yo creo que no se cuentan las cosas entre ellos porque cuando vino el otro médico le tuvimos que contar todo de nuevo porque algo escribirán en los papeles, ¿no?. La inseguridad que por este motivo se gesta durante la atención tanto en el paciente como en la familia empeora la valoración. Y además de la posibilidad de cometer errores, lentifica todo el proceso diagnóstico-terapéutico y crea un ambiente de confusión.
La queja sobre la gran variabilidad del personal sanitario a cargo de los pacientes fue muy repetida y expresada con cierta amargura. Sin embargo, el 80% de los encuestados reconoce que siempre hubo un médico encargado del paciente si bien un 20% desconocía ese dato. Un 80% también supo en todo momento quién era el médico encargado del a atención al paciente mientras que otro 20% no lo sabía. Las quejas de ese 20% resuenan con fuerza en las respuestas a la pregunta abierta e indican un campo sencillo de actuación para mejorar la calidad de la atención.
Los datos obtenidos en este estudio reflejan fríamente la realidad de una información dada y recibida seguramente no en las mejores condiciones ni físicas ni psíquicas. De ahí la importancia de la pregunta abierta y de la narración. Y el descubrimiento de un terreno en el que hay mucho que hacer y que mejorar.
Este estudio tiene varias limitaciones que es necesario comentar.
El porcentaje de cuestionarios completados ha sido bajo (45.92%) por la dificultad para localizar a los familiares de los pacientes fallecidos que cumplían todos los requisitos para ser integrados en el estudio. Parece ser debido a la propia dificultad en la localización, ya que la tasa global de respuesta es buena (83,41%).
El momento en el que se realizan las entrevistas es entre tres y seis meses del fallecimiento del ser querido. Esto es, en una etapa temporal fija dentro del proceso del duelo concreta, aunque éste varía de forma individual.
Por otro lado, las percepciones subjetivas rara vez deben ser el único resultado objeto de examen, a pesar de que la satisfacción del usuario (en nuestro caso, la familia del paciente) es sin duda alguna un componente muy importante de la evaluación de la calidad de la atención al final de la vida. Descansar exclusivamente en medidas de satisfacción del usuario presenta varias limitaciones y riesgos: 1. Las tablas de satisfacción no son un reflejo claro de niveles de bienestar objetivo porque muchas veces están relacionados con rasgos de la personalidad de las personas entrevistadas y otras características22,23; 2. algunas cuestiones relacionadas con la calidad del morir no entran dentro del campo del tratamiento médico estrictamente hablando. Puede haber personas que aun recibiendo un tratamiento según las normas de la buena práctica médica estén alteradas por una desesperación existencial, conflictos no resueltos, problemas familiares o con sentimientos de culpa por cuestiones previas. Dichas personas pueden expresar falta de satisfacción y descontento con las actuaciones seguidas con ellos o sus familiares, y sin embargo, tales juicios no estarán de acuerdo con las atenciones recibidas; y 3. existen también situaciones en las que un tratamiento médico ético puede, en vez de aumentar la satisfacción, hacerla disminuir. Por eso es importante recalcar que cuidado centrado en el paciente quiere decir cuidado que coloca los deseos del paciente en los primeros lugares de la lista de prioridades, pero que también incluye un cuidado tecnológicamente efectivo y que respeta la dignidad del paciente, independientemente de su satisfacción y/o de la de sus familiares.
Una última limitación de este estudio es que se basa en la satisfacción de los familiares de los pacientes y no en la evaluación de la de los propios pacientes. Y es sabido que a la hora de evaluarla se dan faltas de acuerdo entre pacientes y familiares24,25. Pero se considera un primer caso en un campo muy poco trabajado en nuestro país.
Conclusiones
1.Se destaca el valor añadido que aporta la narratividad para el conocimiento de la satisfacción de los usuarios en relación con la calidad de la asistencia.
2. Las narraciones de los familiares de nuestro estudio matizan en grado sumo la valoración numérica abstracta inicial.
3.Las narraciones ayudan a detectar problemas no previstos en la encuesta inicial.
4.Aunque las valoraciones numéricas son superiores a cinco en todos los campos estudiados, los matices añadidos por las narraciones sugieren la necesidad de incidir en profundidad en campos concretos de mejora de la asistencia sanitaria.
Bibliografía
1.Teno JM, Clarridge B, Casey V, Edgman-Levitan S, Fowler J. Validation of Toolkit after-death bereavement family member interview. J Pain Symptom Manage 2001; 22: 752-758. [ Links ]
2.Field MJ, Cassel CK, eds. Approaching Death: Improving Care at the End of Life. Washington, DC: National Academy Press, 1997. [ Links ]
3.Bailey FA, Burgio KL, Woodby L, Williams BR, Reddeva DT, Kovac SH et al. Improving processes of hospital care during the last hours of life. Arch Intern Med 2005; 165: 1722-1727. [ Links ]
4.Bookbinder M, Blank AE, Arney E, Wollner D, Lesage P, McHugn M et al. Improving end-of-life care: development and pilot-test of a clinical pathway. J Pain Symptom Manage 2005; 29: 529-543. [ Links ]
5.Donaldson MS, Field MJ. Measuring quality of care at the end of life. Arch Intern Med 1998; 158: 121-128. [ Links ]
6.Bowman KW, Martin DK, Singer PA. Quality end-of-life care. J Eval Clin Pract 2000; 6: 51-61 [ Links ]
7.Moss AH. Measuring the quality of dying. J Palliat Med 2001; 4: 149-151. [ Links ]
8.Lynn J. Measuring quality of care at the end of life: A statement of principles. JAGS 1997; 45: 526-527. [ Links ]
9.Engelberg RA. Measuring the quality of dying and death: methodological considerations and recent findings. Current Opinion Crit Care 2006; 12: 381-387. [ Links ]
10.Cleary PD, McNeil BJ. Patient satisfaction as an indicator of quality care. Inquiry 1988; 25: 25-36. [ Links ]
11.Yarborough M. Deciding for others at the end of life: storytelling and moral agency. J Clin Ethics 2005; 16: 127-143. [ Links ]
12.Johnson N, Cook D, Giacomini M, Willms D. Towards a good death: end-of-life narratives constructed in an intensive care unit. Cult Med Psychiatry 2000; 24: 275-295. [ Links ]
13.Bingley AF, McDermott E, Thomas C, Payne S, Seymour JE, Clark D. Making sense of dying: a review of narratives written since 1950 by people facing death from cancer and other diseases. Palliat Med 2006; 20: 183-195. [ Links ]
14.Bunkers SS. What stories and fables can teach us. Nurs Sci Q 2006; 19: 104-107. [ Links ]
15.Robertson K. Reflection in professional practice and education. Aust Fam Physician 2005; 34: 781-783. [ Links ]
16.Pullman D, Bethune C, Duke P. Narrative means to humanistic ends. Teach Learn Med 2005; 17: 279-284. [ Links ]
17.Noble A, Jones C. Benefits of narrative therapy: holistic interventions at the end of life. Br J Nurs 2005; 14: 330-333. [ Links ]
18.Paley J, Eva G. Narrative vigilance: the analysis of stories in health care. Nurs Philos 2005; 6: 83-97. [ Links ]
19.Greenhalgh T, Hurwitz B. Why study narrative? BMJ 1999; 318: 48-50. [ Links ]
20.Nussbaum M. Loves Knowledge. Essays on philosophy and litterature. Oxford: Oxford Universitry Press; 1990. [ Links ]
21.Jones AH. Narrative in medical ethics. BMJ 1999; 318: 253-256. [ Links ]
22.Tovey P. Narrative and knowledge development in medical ethics. J Med Ethics 1998; 24: 176-181. [ Links ]
23.Churchill LR. The human experience of dying: the moral primacy of stories over stages. Soundings 1979; 62: 24-37. [ Links ]
24.Jones AH. From principles to reflective practice or narrative ethics? En: Carson RA, Burns CR, eds. Philosophy of medicine and bioethics: a twenty-year retrospective and critical appraisal. Dordrecht: Kluwer Academic Publishers; 1997. [ Links ]
25.Bakhtin MM. The dialogic imagination: four essays. Austin, TX: University of Texas Press; 1981. [ Links ]
26.Borowski EA, Kinney JM, Kahana E. The meaning of older adults health appraisals: Congruence with health status and determinant of mortality. J Gerontol Soc Sciences 1996; 51B: S157-S170. [ Links ]
27.Okun MA, George LK. Phisycian- and self-ratings of health, neurotiscism, and subjective well-being among men and women. Personality and Individual Differences 1984; 5: 533-540. [ Links ]
28.Hanson LC, Danis M, Garrett J. What is wrong with end-of-life care? Opinions of bereaved family members. JAGS 1997; 45: 1339-1344. [ Links ]
29.Hinton J. How reliable are relatives retrospective reports of terminal ones? Patients and relatives accounts compared. Soc Sci Med 1996; 43: 1229-1236. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Inés Osés Munárriz
Unidad de Cuidados Intensivos
Hospital de Navarra
Irunlarrea, 3
31008 Pamplona














