Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Anales del Sistema Sanitario de Navarra
versión impresa ISSN 1137-6627
Anales Sis San Navarra vol.33 no.1 Pamplona ene./abr. 2010
Epidemiología de las hospitalizaciones causadas por rubéola en la población general en España (1997-2006)
Epidemiology of hospitalisations caused by rubella in the general population in Spain (1997-2006)
J.M. Santos-Sancho, R. Gil-Prieto, A. Álvaro-Meca, A. Gil-de Miguel
Departamento de Medicina Preventiva y Salud Pública. Facultad de Ciencias de la Salud. Universidad Rey Juan Carlos. Madrid. España.
Dirección para correspondencia
RESUMEN
Fundamento. La rubéola es benigna en niños, pero en embarazadas puede producir el síndrome de rubéola congénita (SRC) con graves consecuencias para el feto. A pesar de que en España la cobertura vacunal actual es mayor del 95%, siguen produciéndose casos aislados y brotes. El objetivo de este estudio es estimar la incidencia de hospitalizaciones por rubéola en España, (1997-2006).
Material y método. Utilizando el conjunto mínimo básico de datos (Sistema Nacional de Vigilancia Epidemiológica) se ha calculado: tasa de hospitalización, estancia media y coste.
Resultados. Hubo 267 hospitalizaciones, entre ellas 144 por rubéola en el embarazo, 1 por SRC y 8 casos por encefalomielitis. La tasa de hospitalización global fue de 0,065 por 105 habitantes (IC95%=0,0649-0,0654). La mediana del tiempo de hospitalización fue de 3 días. El coste medio de una hospitalización fue de 2.082 € y si se complica con encefalomielitis asciende a 8.191 €.
Conclusión. En España, sigue habiendo hospitalizaciones por rubéola, debidas fundamentalmente a problemas en la gestación y a complicaciones en el grupo de población susceptible existente.
Palabras clave: Rubéola. Hospitalización. España. Vacunas.
ABSTRACT
Background. Rubella is benign in children, but in pregnant women it can produce Congenital Rubella Syndrome (CRS) with severe consequences for the foetus. In spite of vaccination coverage in Spain being above 95%, isolated cases and outbreaks continue to occur. The aim of this study is to estimate the incidence of hospitalisations due to rubella in Spain (1997-2006).
Methods. Utilising the basic minimum dataset (National System of Epidemiological Surveillance) we calculated: rate of hospitalisation, average stay and cost.
Results. There were 267 hospitalisations, amongst them 144 due to rubella during pregnancy, 1 due to CRS and 8 due to encephalomyelitis. The overall rate of hospitalisation was 0.065 per 105 inhabitants (IC95%=0.0649-0.0654). The average stay was 3 days. The average cost of a hospitalisation was 2,082 €, and if complicated by encephalomyelitis it rose to 8.191 €.
Conclusion. There continue to be hospitalisations due to rubella, basically due to problems in gestation and to complications in the existing susceptible population group.
Key words: Rubella. Hospitalisation. Spain. Vaccines.
Introducción
La rubéola es una enfermedad contagiosa y benigna en la infancia, siendo en el 50% de los casos asintomática. Si la infección se produce en el primer trimestre del embarazo, el virus puede atravesar la barrera placentaria infectando al feto y produciendo anomalías graves (abortos, sordera, cataratas, retraso mental,...). éste es el síndrome de rubéola congénita (SRC), estimándose que cada año se producen 100.000 casos en el mundo1. La Organización Mundial de la Salud (OMS), en la región europea, ha propuesto reducir la incidencia de rubéola a menos de 1 caso por 100.000 habitantes y del SRC a menos de 0,01 por 1.000 nacidos vivos, con menos del 5% de mujeres fértiles susceptibles para el año 20102. Diferentes países han conseguido ya estas metas3-5. En España, la vacuna contra la rubéola se introdujo en la década de 1970, destinada a niñas de 11 años de edad, para evitar la embriopatía rubeólica. En 1981, con la introducción de la vacuna triple vírica contra el sarampión, rubéola y parotiditis (SRP), se comenzó a vacunar a toda la población infantil a los 15 meses y en 1993 se incluyó una segunda dosis a los 11 años6; en 1999 esta segunda dosis comenzó a administrarse entre los 3 y 6 años siguiendo las recomendaciones de la OMS en su plan de eliminación de la rubéola7. Desde 1999 existe una cobertura vacunal superior al 95% en la primera dosis, disminuyendo la incidencia en el año 2000 a menos de 1 caso por 100.000 habitantes8; y desde 2004 la cobertura vacunal es mayor del 95% en las dos dosis. No obstante, siguen observándose brotes en la población susceptible y fundamentalmente entre población inmigrante sin vacunar9. Vistos los costes de un caso de rubéola y del tratamiento de un niño con SRC a lo largo de su vida, se ha demostrado que la relación beneficio/coste de la vacunación es mayor de 1, tanto en países desarrollados como en vías de desarrollo10.
El objetivo de este estudio es estimar la incidencia de hospitalizaciones por rubéola en España, en la población general, durante el período comprendido entre los años 1997 y 2006, y estimar el coste de la misma.
Material y métodos
Se ha realizado un estudio retrospectivo utilizando el sistema nacional de vigilancia epidemiológica para datos hospitalarios (conjunto mínimo básico de datos [CMBD]) gestionado por el Ministerio de Sanidad. En este sistema participan el 98% de los hospitales públicos. Se estima que el Sistema Nacional de Salud cubre a un 99,5% de la población española11.
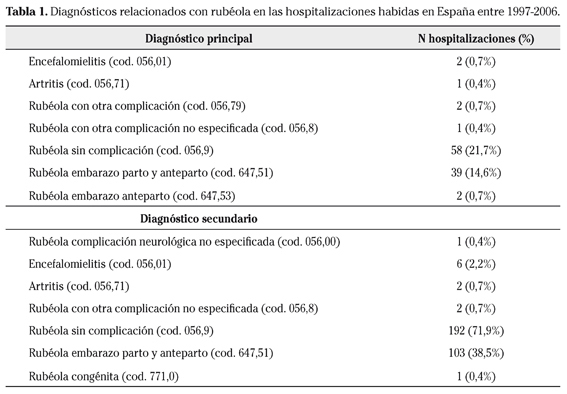
El CMBD utiliza los códigos clínicos de la versión española de la novena clasificación internacional de enfermedades (modificación clínica clasificación internacional de enfermedades, CIE-9-MC). Se obtuvieron todas las altas hospitalarias debidas a rubéola, en cualquier posición diagnóstica, registradas en todo el territorio nacional durante el período 1997-2006. Se seleccionaron todos aquellos casos de ingresos hospitalarios en los que constaba alguno de los siguientes códigos: 056 (rubéola), 056.0 (rubéola con complicación neurológica), 056.00 (rubéola complicación neurológica no especificada), 056.01 (encefalomielitis), 056.09 (rubéola otra complicación neurológica), 056.7 (rubéola otra complicación), 056.71 (artritis), 056.79 (rubéola con otra complicación especificada), 056.8 (rubéola con otra complicación no especificada), 056.9 (rubéola sin mención de complicación), 771.0 (rubéola congénita, 647.51 (rubéola embarazo parto y anteparto) y 647.53 (rubéola embarazo anteparto).
Se calculó la tasa de hospitalización anual (por 100.000 habitantes) y su intervalo de confianza al 95%, la estancia en el hospital (mediana y rango intercuartílico) y el coste medio asociado. Como denominador para el cálculo de las tasas se utilizaron los datos de población obtenidos a partir de las proyecciones del censo nacional de 1991 hasta el año 2002, y del censo nacional de 2001 hasta el año 2006, ajustándose para el 98% de población atendida por los hospitales incluidos en el CMBD. Se asumió que la distribución por edad de la población que tiene acceso a los hospitales públicos es la misma que la de la población general ya que estos hospitales cubren al 99,5% de la población.
El coste de las hospitalizaciones se calculó a partir del coste por grupo de diagnóstico, el coste total y el número de altas. El coste por grupo de diagnóstico se basa en los grupos relacionados de diagnóstico (GRD) de los pacientes, dependiendo del diagnóstico de alta según la CIE-9-MC, edad, sexo y del consumo de recursos. Cada grupo tiene un peso similar en el coste hospitalario y se aplica a cada paciente. Los cálculos de GRDs se realizaron mediante el software core grouping system de 3M12.
El análisis estadístico se llevó a cabo con el programa estadístico statistical package for social sciences (SPSS) para windows, versión 16.0 (Chicago, Illinois, USA).
Resultados
El número de hospitalizaciones en el periodo estudiado fue de 267. De ellas se registraron como rubéola sin complicación 250 casos (93,6%), como rubéola en el embarazo 144 casos (53,9%), como rubéola congénita 1 caso (0,4%), con encefalomielitis 8 casos (3%) y con otras complicaciones de la rubéola 9 casos (3,3%). Había pacientes con más de un diagnóstico relacionado con la rubéola (Tabla 1). El 76% de las hospitalizaciones correspondieron a mujeres.
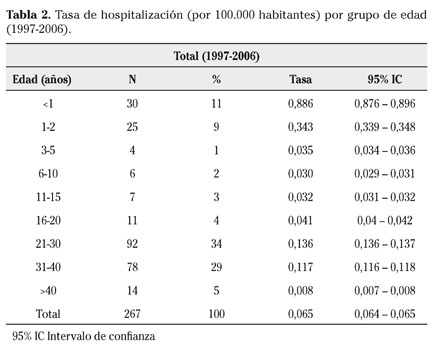
La tabla 2 muestra el número de hospitalizaciones y la tasa de hospitalización por grupos de edad en el periodo estudiado. La tasa mayor se da entre los menores de 1 año seguida de los grupos de edad de 1 a 2 años y de 21 a 40 años. La tasa de hospitalización global fue de 0,065 por 105 habitantes (IC95%=0,064-0,065).
Las comunidades autónomas con mayor tasa de hospitalización fueron Andalucía con 0,20 por 105 habitantes, Ceuta y Melilla con 0,15 por 105 habitantes y Castilla y León con 0,12 por 105 habitantes. En el resto ninguna alcanzó 0,1 por 105 habitantes.
Las tasas de hospitalización anuales muestran escasas variaciones durante el periodo de estudio (Fig. 1), con la excepción del año 2004 en el que hay 103 hospitalizados. De ellos 93 (90,3%) se encontraban entre los 20 y 40 años y sus diagnósticos estaban relacionado con en el embarazo y parto. En 2005 se registraron 38 hospitalizaciones, de las que 36 (94,7%) tenían entre 20 y 40 años; y 31 (81,6%) de ellos presentaron un diagnóstico también relacionado con el embarazo y parto.
La mediana del tiempo de hospitalización de todos los pacientes fue de 3 días (2-6 días rango intercuartílico). Globalmente, la rubéola produjo al menos 130 días de hospitalización cada año. Se registró una muerte en el periodo estudiado de una mujer con 73 años con rubéola sin complicaciones en el diagnóstico principal, con bronquitis crónica obstructiva agudizada, íleo paralítico, fracaso respiratorio agudo y paro cardíaco.
El coste total anual medio de las hospitalizaciones por rubéola fue de 55.593 € (IC95%=21.243-89.943). El coste medio de una hospitalización, en el periodo estudiado, fue de 2.082 €, salvo en 2006 en que ascendió a 4.832 €. El coste entre los grupos de edad estudiados fue también similar. El coste medio de los 5 casos habidos de encefalomielitis fue de 8.191 €.
Discusión
Las tasas de hospitalización en el periodo estudiado y la estancia en el hospital son muy bajas. No podemos comparar estos datos con estudios previos al no haber encontrado ningún estudio similar con hospitalizaciones debidas a rubéola.
El escaso número de hospitalizaciones observado se debe a que la rubéola en España es muy poco frecuente debido a la alta cobertura vacunal conseguida en los últimos años8. No obstante, se producen brotes, probablemente a partir de casos importados por inmigrantes9, como se ve en las hospitalizaciones producidas en 2004, las cuales se producen fundamentalmente en mujeres latinoamericanas9 sin vacunar y en hombres adultos no cubiertos por los programas de vacunación en nuestro país. Los grupos que presentan una mayor incidencia, son los menores de 15 meses sin vacunar todavía y el grupo de población nacido antes de 1970, no vacunados y no expuestos al virus salvaje al haberse implantado la vacunación durante su infancia. En nuestro estudio este grupo de susceptibles se encontraría entre los 20 y 40 años, lo cual se corresponde con los datos observados.
El alto porcentaje de mujeres hospitalizadas se debió sobre todo a las complicaciones en el embarazo y parto producidas por la rubéola. La alta tasa de hospitalización en algunas CCAA puede deberse a la existencia de un mayor número de inmigrantes en la zona, lo que favoreció el contacto entre personas susceptibles e infectadas.
El coste medio hospitalario del año 2006 es mayor al de los años anteriores, debido a un caso de SRC cuyo coste fue de 22.690 €, y a otros dos habidos en adultos complicados, que ascendieron a 6.534 y 4.045 €.
Una limitación de este estudio es que el CMBD no registra la confirmación por laboratorio de cada caso, aunque los hospitales tienen como práctica habitual confirmar por serología los casos sospechosos hospitalizados. Otra limitación radica en la calidad de los datos aportados al CMBD por los distintos hospitales13.
En España, la rubéola ha pasado de ser una enfermedad pediátrica a una enfermedad que afecta a individuos no vacunados de cualquier edad, gracias a la amplia cobertura vacunal. Ante la inmigración de personas procedentes de países donde no existe una buena cobertura vacunal frente a la rubéola, cualquier persona no inmune podría contraer la enfermedad y dar lugar a nuevos casos y en ocasiones a brotes. Debido a ello, conociendo las poblaciones que presentan mayor incidencia de contraer y transmitir la enfermedad (niños susceptibles, inmigrantes, turistas, sanitarios y educadores), se deben mantener niveles de inmunización elevados en niños a partir de 12 meses, adolescentes y adultos vulnerables, con atención especial sobre mujeres en edad fértil; realizar una vigilancia epidemiológica intensiva de la rubéola y SRC y actuar rápidamente frente a los casos aislados en grupos susceptibles y brotes14.
Agradecimientos
Los autores agradecen a la Subdirección General del Instituto de Información Sanitaria (Ministerio de Sanidad y Consumo) el suministro de la información en la que se ha basado nuestro estudio.
Bibliografía
1. Robertson SE, Featherstone DA, Gacic-Dobo M, Hersh BS. Rubella and congenital rubella syndrome: global update. Rev Panam Salud Publica 2003; 14: 306-315. [ Links ]
2. Eliminating measles and rubella and preventing congenital rubella infection. 10 WHO european region strategic plan 2005-2010 WHO regional office for Europe 2005. [ Links ]
3. Reef SE, Redd SB, Abernathy E, Zimmerman L, Icenogle JP. The epidemiological profile of rubella and congenital rubella syndrome in the United States, 1998-2004: the evidence for absence of endemic transmission. Clin Infect Dis 2006; 43 (Suppl. 3): S126-S132. [ Links ]
4. Peltola H, Heinonen OP, Valle M, Paunio M, Virtanen M, Karanko V et al. The elimination of indigenous measles, mumps, and rubella from Finland by a 12-year, two-dose vaccination program. N Engl J Med 1994; 331: 1397-1402. [ Links ]
5. Plotkin SA. Rubella eradication. Vaccine 2001; 19: 3311-3319. [ Links ]
6. Servicio de Vigilancia Epidemiológica, Centro Nacional de Epidemiología. Plan Nacional de Eliminación del Sarampión. España 2006. Ministerio de Sanidad y Consumo 2007. [ Links ]
7. World Health Organization. Surveillance guidelines for measles and congenital rubella infection in the who european region. http://www.euro.who.int/document/E82183.pdf (2003). [ Links ]
8. Amela C, Pachon I, De Ory F. Evaluation of the measles, mumps and rubella immunisation programme in Spain by using a sero-epidemiological survey. Eur J Epidemiol 2003; 18: 71-79. [ Links ]
9. Martínez-Torres AO, Mosquera MM, Sanz JC, Ramos B, Echevarría JE. Phylogenetic analysis of rubella virus strains from an outbreak in Madrid, Spain, from 2004 to 2005. J Clin Microbiol 2009; 47: 158-163. [ Links ]
10. Hinman AR, Irons B, Lewis M, Kandola K. Economic analyses of rubella and rubella vaccines: a global review. Bull World Health Organ 2002; 80: 264-270. [ Links ]
11. Rivero Cuadrado A. El conjunto mínimo básico de datos en el SNS: inicios y desarrollo actual. Rev Fuentes Estadísticas 2000; 49: 18-19. [ Links ]
12. Schreyögg J, Stargardt T, Tiemann O, Busse R. Methods to determine reimbursement rates for diagnosis related groups (DRG): a comparison of nine European countries. Health Care Manag Sci 2006; 9: 215-223. [ Links ]
13. López-de-Andrés A, Jiménez-Garcéa R, Carrasco-Garrido P, Varo-Meca A, Galarza PG, de Miguel AG. Hospitalizations associated with rotavirus gastroenteritis in Spain, 2001-2005. BMC Public Health 2008; 8: 109. [ Links ]
14. Centers for Disease Control and Prevention. Rubella. En: Atkinson W, Hamborsky J, McIntyre L, Wolfe S, editors. Epidemiology and prevention of vaccine-preventable diseases. 10th ed. Washington DC: Public Health Foundation; 2008. [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
Juana Ma Santos-Sancho
Departamento de Medicina Preventiva y Salud Pública.
Facultad de Ciencias de la Salud
Universidad Rey Juan Carlos
Avda. Atenas s/n
28922 Alcorcón. Madrid
Tfno. 914888673
Fax 914888955
E-mail: juana.santos@urjc.es
Recepción: 29 de julio de 2009
Aceptación provisional: 7 de octubre de 2009
Aceptación definitiva: 9 de noviembre de 2009